Можно ли устранить пигментацию косметическими средствами, не опасно ли воздействовать на пятна лазерным излучением, реально ли полностью удалить пигментное пятно и появится ли оно снова — на эти и другие вопросы отвечает врач дерматокосметолог.
Анастасия Целищева
, врач косметолог, дерматолог, лазерный терапевт клиники Lazerjazz Хамовники, эксперт в области аппаратной косметологии https://www.llc1.ru
Основная причина появления пигментации в любом возрасте — это ультрафиолетовое излучение, которое повреждает кожу. С возрастом растет фотоповреждение кожи, накладываются внутренние факторы, влияющие на меланогенез, плюс неграмотный уход за кожей в период инсоляции — все это в итоге приводит к появлению патологических пигментных пятен.
Негативное влияние на кожу могут оказывать ультрафиолетовые лучи типа А и В. Первые способны проникать в глубокий слой кожи (дерму) и повреждать ДНК клеток, а при длительном воздействии и коллагеновые и эластиновые волокна, что приводит к истончению и снижению упругости кожи. Ультрафиолетовые лучи типа В проникают только в поверхностный слой кожи (эпидермис) и активируют выработку меланина. Это способствует появлению загара, огрубевшей кожи и пигментных пятен.
Конечно, не только ультрафиолет может стать причиной пигментации. Также важную роль в формировании пигментных пятен играют гормональный дисбаланс, стресс, дефицит нутриентов (железо, медь, цинк, витамины группы В, витамин С), воспалительные процессы в коже и неправильное использование косметических средств.
Пигментация бывает разной
От причин появления пигментации и ее типа зависит глубина залегания пигмента в коже. В этом отношении время существования пигмента косвенно может говорить о его глубине. Если пигмент существует уже несколько лет, то можно предположить, что он глубокий, так как поверхностный пигмент может отшелушиться со временем в ходе естественного обновления верхнего слоя кожи. Например, локализация поствоспалительной пигментации определяется глубиной предшествующего воспалительного процесса. Надо отметить, что глубоко залегающие пигментные пятна устраняются труднее.
Клинические проявления
Различные дерматологические заболевания и состояния с возможными исходами в гипер- или гипопигментацию представлены в табл. 1.
Табл. 1. Возможные исходы дерматологических заболеваний и состояний кожи
| Заболевание/Состояние | Гиперпигментация | Гипопигментация |
| Инфекции | ||
| Импетиго | + | + |
| Сифилис | – | + |
| Лепра | – | + |
| Простой герпес | + | + |
| Ветряная оспа | + | + |
| Аллергические или иммунологические состояния | ||
| Укусы насекомых | + | + |
| Атопический дерматит | + | + |
| Красная волчанка | + | + |
| Саркоидоз | + | + |
| Фотодерматит | + | – |
| Склеродермия | + | + |
| Папулосквамозные дерматозы | ||
| Красный плоский лишай | + | – |
| Полосатый лишай | – | + |
| Псориаз | + | + |
| Лекарственные дерматозы | ||
| Фототоксический дерматит | + | – |
| Стойкая лекарственная эритема | + | – |
| Синдром Стивенса-Джонсона | + | + |
| Внутриочаговые инъекции кортикостероидов | – | + |
| Топические кортикостероиды | – | + |
| Гидрохинон | + | + |
| Физические воздействия | ||
| Небольшие травмы | + | + |
| Ожоги | + | + |
| Ссадины | + | – |
| Радиотерапия | + | – |
| Дермабразия | + | + |
| Химический пилинг | + | + |
| Криотерапия | + | + |
| Другие состояния | ||
| Акне | + | – |
| Грибовидный микоз | + | + |
| Стойкая дисхромическая эритема | + | – |
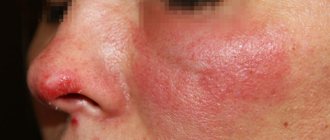
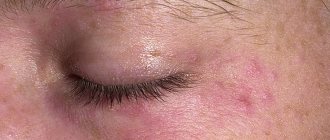
В диагностике поствоспалительных дисхромий следует учитывать наличие в анамнезе предшествующего воспалительного/патологического процесса, прием лекарств, избыток солнечного света, частое посещение солярия или повреждение кожи в пораженной области (рис. 1, 2). Важно узнать наследственный анамнез — наличие гипер- или гипопигментаций у ближайших родственников.
Распределение гипермеланозных поражений зависит от локализации исходного дерматоза или места травмы. Их цвет варьируется от светло-коричневого до черного — при этом оттенок будет светлее, если пигмент расположен в эпидермисе, и темнее, если он находится в дерме.
Рис. 1. Очаги поствоспалительной гиперпигментации на лице 42-летней женщины после перенесенного акне (www.medscape.com)
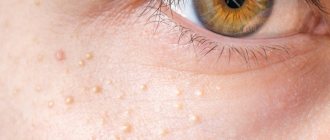
Рис. 2. Множественные очаги поствоспалительной гипопигментации на руке (www.bmj.com)
Дело серьезное
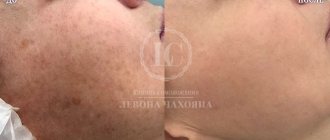
На данный момент единственный эффективный метод удаления патологической пигментации — это использование лазеров и широкополосного импульсного света (IPL). Лазерное удаление работает прицельно (цель — пигмент меланин), а IPL воздействует не только на меланин, но и на оксигемоглобин в сосудах, в этом его преимущество, так как большинство пигментных пятен под собой имеют сеть расширенных поверхностных сосудов, которые усиливают цветность пигментации и усугубляют обменные процессы в коже.
На втором месте профессиональные пилинги и инъекционные препараты с осветляющим действием. Но все эти процедуры работают в комплексе с правильно подобранным уходом, а иначе высок риск рецидива.
Подготовка кожи
Начало лечения пигментации нужно начинать примерно за месяц до лазерной и IPL-терапии, иногда и раньше. Основная задача — прекратить стимуляцию выработки меланина (исключить инсоляцию и использовать солнцезащитные средства) и подавить воспаление, если оно есть.
Следующим этапом будет подготовка кожи с использованием поверхностных пилингов для устранения гиперкератоза (избыточного слоя ороговевших клеток в результате воздействия ультрафиолетовых лучей) и инъекций для увлажнения и выведения кожи из оксидативного стресса. Лазерное и фотоизлучение оказывают прямое разрушительное действие на пигмент как в поверхностном, так и в глубоком слое кожи.
Параллельно с лазерным и фотолечением кожи необходимо придерживаться правильного ухода для исключения рецидива. В первую очередь это солнцезащитные средства с фактором защиты 30-50 даже в пасмурную погоду. Также лечебные сыворотки и кремы, активные компоненты которых воздействуют на разные звенья механизма пигментообразования (койевая кислота, арбутин, ниацинамид, аскорбиновая кислота, ретинол, фруктовые кислоты).
Лечение поствоспалительной гиперпигментации
Поствоспалительная гиперпигментация (ПВГ) является обычным осложнением воспалительных дерматозов и потенциальным осложнением косметических процедур у «цветных» пациентов. Традиционно лечение поствоспалительной гиперпигментации включает лечение дерматоза, который лежит в ее основе (если применимо), рекомендациями по защите от солнца для устранения возможных обострений от воздействия УФ-излучения, индуцирующего меланогенез, и предоставление времени для спонтанного разрешения гиперпигментации. Несмотря на то, что эти методы по-прежнему составляют фундаментальный подход к лечению, исходя из моего опыта, я могу сказать, что пациенты часто недовольны соблюдением данного режима лечения, который не включает в себя активное лечение ПВГ, что вполне понятно, учитывая, что пациенты часто испытывают косметические неудобства, вызванные пигментными изменениями. Таким образом, местное применение средств, осветляющих кожу, и косметических процедур, таких как химический пилинг, обычно требуется для ускорения разрешения ПВГ, что повышает удовлетворенность пациента состоянием кожи. Несмотря на то, что данная статья будет обсуждать несколько вариантов эффективного лечения ПВГ, ни один из них не обеспечивает быстрого разрешения проблемы, как того хотят пациенты; поэтому, соответствие способов лечения ожиданиям пациента является важным компонентом лечения ПВГ. Применение корректирующей косметики может быть полезным дополнением для маскировки поврежденной кожи на период от нескольких недель до нескольких месяцев, которые проходят до разрешения ПВГ.
Агенты для местного применения
Доказательства, подтверждающие лечение ПВГ, ограничиваются несколькими опубликованными исследованиями и отдельным экспериментом. Наиболее часто в лечении ПВГ применяются препараты, содержащие гидрохинон. Гидрохинон уменьшает гиперпигментацию путем ингибирования фермента тирозиназы, ограничивая скорость синтеза меланина, и считается золотым стандартом средств, осветляющих кожу; однако, применение гидрохинона связано с риском возникновения ореола гипопигментации на периферии поврежденной кожи, особенно при лечении маленьких гиперпигментированных участков, характерных для ПВГ, вызванных акне. Также применение гидрохинона может быть связано с появлением раздражающего контактного дерматита, особенно при лечении гидрохиноном в концентрации более 4%, с появлением экзогенного охроноза, связанного с длительным или неправильным использованием гидрохинона.
Несмотря на широкое применение различных способов лечения ПВГ, существует недостаточное количество опубликованных исследований, изучающих эффективность применения гидрохинона по этим показаниям. В проведенном 12-недельном открытом исследовании 28 участников (у 12 из которых отмечалась ПВГ) применение микрогубок, включающих 4%-ный гидрохинон и 0,15%-ный ретинол, продемонстрировало значительное улучшение тяжести заболевания, интенсивности пигментации и показателей колориметрии по сравнению с исходным состоянием (Р <0,001) [1]. Крупнейшее опубликованное исследование по лечению ПВГ является многоцентровым рандомизированным исследованием, которое сравнивало эффективность тройной комбинации отбеливающего крема, содержащего флуоцинолон, ацетонид 0,01%, гидрохинон 4% и третиноин 0,05%, каждый из которых применялся более 8 недель (N = 792). У сорока пяти процентов участников наблюдалось полное или почти полное осветление участков гиперпигментации после 8 недель применения тройной комбинации осветляющих кремов; однако, в исследовании не хватало достаточного количества наблюдений, чтобы обнаружить существенное различие между тройной комбинацией осветляющего крема и всеми двойными комбинациями [2].
Мы изучили возможности местного применения ретиноидов в лечении поствоспалительной гиперпигментации. В 40-недельном рандомизированном, двойном слепом, контролируемом исследовании 54 участников с наличием ПВГ в области лица наблюдалось значительное улучшение (P <0,001) после 40 недель лечения третиноином по сравнению с носителем крема. Снижение пигментации наблюдалось также при колориметрическом и гистологическом исследовании [3]. Опубликованное исследование показало, что 0,1% крем тазаротена [4], 0,1% гель адапалена [5] и фиксированная комбинация клиндамицина фосфата 1,2% c гелем третионина 0,025% [6] являются эффективными средствами в лечении ПВГ, вызванных акне.
Мы изучили применение 15% геля азелаиновой кислоты при лечении ПВГ, вызванных акне. 16-недельное открытое, пилотное исследование 20 участников, страдающих акне и ПВГ умеренной и тяжелой степени, продемонстрировало улучшение у всех участников, по меньшей мере, на 2 балла в соответствии с глобальной исследовательской оценкой тяжести ПВГ; у 31% участников ПВГ исчезла к 16-й неделе лечения [7].
Несмотря на отсутствие исследований по лечению ПВГ в чистом виде, косметические средства, содержащие растительные ингредиенты с осветляющими свойствами могут рассматриваться в качестве дополнительных или альтернативных средств для лечения поствоспалительной гиперпигментации. Эти препараты содержат койевую кислоту, сою, экстракты солодки, ниацинамид и N-цетил глюкозамин [8]. При использовании по отдельности эти средства обычно демонстрируют незначительное улучшение гиперпигментации лица, которое, в лучшем случае, сравнимо, но не превышает действие 4% гидрохинона. По моему опыту, косметические средства особенно полезны в сочетании с назначением препаратов гидрохинона для повышения осветляющего эффекта или в качестве средств, защищающих от действия гидрохинона, когда требуется длительное лечение.
Косметические процедуры
В качестве дополнения к местной терапии в лечении ПВГ часто используются химические пилинги, поскольку они удаляют излишки эпидермального меланина и повышают проникновение осветляющих кожу агентов для местного применения. Доказательные данные об использовании химического пилинга для лечения ПВГ, ограничены небольшими исследованиями [9-12], но, по-видимому, они способны ускорить разрешение гиперпигментации при применении одновременно с отбеливающими средствами. У «цветных» пациентов пилинг должен быть ограничен лишь применением средств для поверхностного пилинга, таких как буферная гликолевая кислота в концентрации от 20% до 70%, салициловая кислота в концентрации от 20% до 30% и раствор Джесснера, чтобы свести к минимуму риск потенциального возникновения пигментных осложнений, обезображивающих кожу [13]. У пациентов с темными типами кожи с осторожностью можно использовать более низкие концентрации трихлоруксусной кислоты (10% -20%),потому что существует лишь ограниченный запас данных, касающихся безопасности указанных средств для пилинга. Чтобы обеспечить безопасный подход к лечению с помощью химических пилингов, необходимо начинать с самой низкой концентрации любого применяемого пилинг-агента и повышать его концентрацию. Такой подход настоятельно рекомендуется использовать у «цветных» пациентов, учитывая высокий риск развития ятрогенной депигментации.
Лазеры давно применялись для лечения ПВГ с противоречивыми результатами. Литературные данные ограничиваются небольшой серией случаев и сообщений [14-16]. По моему опыту, неаблятивную фракционную шлифовку кожи в сочетании с гидрохиноном до и после лечения можно рекомендовать пациентам со стойкой ПВГ. Но, вместе с тем, небольшое рандомизированное исследование фракционного фототермолиза не выявило его эффективности в лечении ПВГ [17]. Необходимы дальнейшие исследования для подтверждения безопасности и эффективности применения лазерной терапии для лечения ПВГ, особенно у пациентов с фототипами кожи по Фитцпатрику от IV до VI.
Выводы
Лечение поствоспалительной гиперпигментации остается серьезной проблемой у «цветных» пациентов. Максимальная удовлетворенность пациентов и должные результаты лечения достигаются путем сочетания лечения основной причины ПВГ с использованием средств, осветляющих кожу, разумным применением косметических процедур, а также мер постоянной защиты от солнца. Также важное значение имеет комплаентность самих пациентов.
Литература
- Grimes PE. A microsponge formulation of hydroquinone 4% and retinol 0.15% in the treatment of melasma and post inflammatory hyperpigmentation. Cutis. 2004;74:362-368.
- Taylor S, Grimes P, Lim J, et al. Postinflammatory hyperpigmentation. J Cutan Med Surg. 2009;13:183-191.
- Bulengo-Ransby SM, Griffiths CE, Kimbrough-Green CK, et al. Topical tretinoin (retinoic acid) therapy for hyperpigmented lesions caused by inflammation of the skin in black patients. N Engl J Med. 1993;328:1438-1443.
- Grimes P, Callender V. Tazarotene cream for postinflammatory hyperpigmentation and acne vulgaris in darker skin: a doubleblind, randomized, vehicle-controlled study. Cutis. 2006;77: 45-50.
- Jacyk WK. Adapalene in the treatment of African patients. J Eur Acad Dermatol Venereol. 2001;15(suppl 3):37-42.
- Callender VD, Young CM, Kindred C, et al. Efficacy and safety of clindamycin phosphate 1.2% and tretinoin 0.025% gel for the treatment of acne and acne-induced post-inflammatory hyperpigmentation in patients with skin of color. J Clin Aesthet Dermatol. 2012;5:25-32.
- Kircik LH. Efficacy and safety of azelaic acid (AzA) gel 15% in the treatment of post-in flammatory hyperpigmentation and acne: a 16-week, baseline-controlled study. J Drugs Dennatol. 2011;10:586-590.
- Leyden JJ, Shergill B, Micali G, et al. Natural options for the management of hyperpigmentation Ipublished online ahead of print May 31, 2011]. J Eur Acad Dermatol Venereol. 2011;25: 1140-1145.
- Bums RL, Prevost-Blank PL, Lawry MA, et al. Glycolic acid peels for post in flammatory hyperpigmentation in black patients, a comparative study. Dermatol Surg. 1997;23:171-174; discussion 175.
- Grimes PE. The safety and efficacy of salicylic acid chemical peels in darker racial-ethnic groups. Dermatol Surg. 1999;25:18-22.
- Lee HS, Kim IH. Salicylic acid peels for the treatment of acne vulgaris in Asian patients. Dermatol Surg. 2003;29:1196-1199; discussion 1199.
- Garg VK, Sinha S, Sarkar R. Glycolic acid peels versus salicylic-mandelic acid peels in active acne vulgaris and post-acne scarring and hyperpigmentation: a comparative study [published online ahead of print December 8, 2008]. Dermatol Surg. 2009; 35:59-65.
- Rossi A, Alexis AE Cosmetic procedures in skin of color. G Itale Dermatol Venereol. 2011;146:265-272.
- Kim S, Cho KH. Treatment of procedure-related postinflamma-tory hyperpigmentation using 1064-nm Q-switched Nd:YAG laser with low fluence in Asian patients: report of five cases. J Cosmet Dermatol. 2010;9:302-306.
- Kim S, Cho KH. Treatment of facial postin flammatory hyperpigmentation with facial acne in Asian patients using a Q-switched neodymium-doped yttrium aluminum garnet laser Ipublished online ahead of print July 9, 2010]. Dermatol Surg. 2010;36: 1374-1380.
- Rokhsar CK, Ciocon DH. Fractional photothermolysis for the treatment of post in flammatory hyperpigmentation after carbon dioxide laser resurfacing Ipublished online ahead of print February 22, 20091. Dermatol Surg. 2009;35:535-537.
- Kroon MW, Wind BS, Meesters AA, et al. Non-ablative 1550 nm fractional laser therapy not effective for erythema dyschromicum perstans and postinflammatory hyperpigmentation: a pilot study Ipublished online ahead of print July 14,2011]. J Dermatolog Treat. 2012;23:339-344.
Крем против пигментации
При условии что пигментация поверхностная и назначен грамотный уход, который бьет по каждому звену формирования пигментации, с ней можно справиться и косметическими средствами. Но чаще всего правильно подобранный уход — это хоть и важная, но все же часть лечения и как самостоятельная единица является лишь профилактикой усиления существующей пигментации и формирования новых пигментных пятен.
Оглавление
- Этиология и патогенез
- Клинические проявления
- Принципы лечения и аппаратной коррекции
Поствоспалительные дисхромии (поствоспалительная гиперпигментация, поствоспалительная гипопигментация) — приобретенные расстройства пигментации, возникающие из-за склонности меланоцитов к избыточному или недостаточному синтезу пигмента, а также вследствие накопления в коже патологического пигмента (например, липофусцина при старении).
В нашей компании Вы можете приобрести следующее оборудование для лечения поствоспалительных дисхромий:
- M22 (Lumenis)
- Fraxel (Solta Medical)
Поствоспалительная гиперпигментация является одним из наиболее распространенных дерматологических состояний, которое чаще развивается на темной коже. В одном из исследований было установлено, что пигментация при акне наблюдается у 65,3% афроамериканцев, 52,7% латиноамериканцев и 47,4% азиатов. Она может возникать в любом возрасте, ей в равной степени подвержены как женщины, так и мужчины.
Что касается гипопигментации, то в одной из работ с участием 423 здоровых людей у 20 (4,7%) был выявлен хотя бы один очаг осветления кожи. Локальное обесцвечивание особенно заметно на темных фототипах кожи вследствие контраста с окружающими здоровыми тканями.
Пигментное пятно и лазер
Воздействие лазерного излучения безопасно для пигментных пятен, но перед проведением лазерного удаления пигментации необходимо проверить ее на предмет доброкачественности путем сбора анамнеза и инструментальными методами. При сборе анамнеза важно выяснить длительность и динамику пигментации, наследственную предрасположенность, наличие хронических заболеваний, прием медикаментов, частота пребывания на солнце, проведение косметологических процедур.
Из инструментальных методов используется дерматоскопия, подсвечивание пигментных пятен лампой Вуда, мексаметрия а также метод 3D-визуализации с помощью специальных фотоаппаратов. Все это позволяет не только обезопасить пациента от нежелательных явлений, но и подобрать более эффективный метод удаления пигментации.
Что может предложить современная косметология?
Доказано, что фотоповреждение, фотостарение и пигментация тесно связаны. И этот факт следует учитывать при выборе косметологических процедур – надо не только удалить внешние проявления (собственно неприятные участки потемневшей кожи), но и воздействовать глубже, предотвращая запустившиеся глубинные разрушительные процессы старения в дерме.
Алгоритм лечения гиперпигментации
- После оценки степени выраженности пигментации, врач-косметолог может предложить несколько вариантов коррекции.
- При отдельных поражениях или в качестве защиты: комбинация местных агентов с солнцезащитным фильтром с высоким уровнем СПФ.
- При средней выраженности пигментации: наружный химический пилинг, неаблятивный низкоинтенсивный лазер.
- При интенсивно выраженной пигментации: фракционированная радиочастота, Q-лазер или пикосекундный лазер, неаблятивный высокоинтенсивный лазер, микронидлинг, система IPL.
Раз и навсегда
Полностью избавиться от пигментации вполне реально, но важно понимать, что это потребует времени и слаженной работы врача и пациента. Задача первого — распознать причину появления пигментации и подобрать наиболее эффективный метод борьбы с ней. Задача второго — соблюдать рекомендации по уходу за кожей и восполнить имеющиеся дефициты.
Восполнение недостатка микроэлементов (медь, цинк, железо, ферритин, витамин Д) и коррекция гормонального фона (гормоны щитовидной железы и половые гормоны) — это важный момент, который позволяет увеличить регенеративную функцию кожи и эффективно и безопасно использовать аппаратные методики удаления пигментации.
Стандартный курс аппаратного удаления пигментации 4-6 процедур с интервалом раз в месяц. Но все индивидуально и бывает требуется больше процедур.
Лазерное лечение пигментации не рекомендуется беременным, кормящим, при тяжелых формах сердечно-сосудистых, эндокринных, аутоимунных заболеваний и онкологии. Также абсолютным, но временным противопоказанием является загар давностью менее месяца.