Многие из нас знакомы с таким явлением, как белые точки, пятна или мелкие шишечки под глазами. В народе их еще называют просянкой из-за сходства с зернышками проса. На медицинском языке их название звучит иначе — это милиумы. Они доставляют лишь эстетическое неудобство. Какова причина их возникновения? Не опасны ли такие образования?
Милиумы — маленькие белые плотные шарики на верхних и нижних веках, а в некоторых случаях и на других областях лица. Ареал их распространения зависит от жирности кожи. Помимо век, они также могут появиться под нижней губой, вокруг носа, реже на лбу. Шарики не причиняют болезненных ощущений, не изменяются в размерах, но и не проходят, даже если пытаться их выдавить. На самом деле милиумы — это всего лишь разновидность угрей, которые могут находиться на лице длительное время и очень редко исчезают самостоятельно. Конечно, эти образования портят внешний вид и доставляют эстетическое неудобство. Почему же они возникают?
Что такое пингвекула глаза?
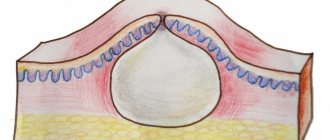
Пингвекула — это эластичное уплотненное образование желтоватого цвета, появляющееся в назальной части конъюнктивной оболочки глаза (в зоне контакта с роговицей). Ошибочно связывать эту патологию с разного рода опухолями, так как лишь в редких, особенно запущенных случаях подобное изменение конъюнктивальной оболочки может приобрести злокачественный характер.
Пингвекулу классифицируют как доброкачественное заболевание, как правило, поражающее оба глаза, но не влияющее на остроту зрения.
В мире распространенность данной глазной патологии крайне высока. Врачи отмечают, что при пингвекуле глаза причины и лечение могут разниться. Как правило, болезнь проявляется в виде нароста беловатого или желтоватого цвета. Если новообразование возникает на белковой оболочке, его называют пингвекулой, но когда оно локализуется на роговице, образуя крыловидную структуру, — птеригиумом. Фактически пингвекула представляет лишь незначительное изменение тканей глаз вследствие повышенного содержания в организме жиров и белков, поэтому зачастую нарост не затрагивает роговицу, не приносит болевых ощущений — заболевание протекает бессимптомно. Но нельзя сказать, что патология всецело безобидна — она приносит эстетические неудобства, поскольку заметна окружающим, а также часто служит причиной возникновения хронического раздражения органов зрения.
В целом заболевание неопасно. Нечасто оно вызывает нарушения функций зрительного аппарата и еще реже перерастает в злокачественную опухоль, но иногда лечить пингвекулу необходимо. В статье рассмотрим, в каких случаях и какую терапию назначают врачи.
Впервые сведения об описываемой патологии появились в 1550 году еще до н.э. Интересно, что с тех давних пор сохранились записи египтян, которые описывали пингвекулу как «специфические жировые отложения в глазу». Современные медики считают, что болезнь может развиваться на почве генетической предрасположенности или протекать в изолированной форме. В равной степени патологию диагностируют у женщин и мужчин. В зоне особого риска — люди, проживающие в странах с жарким и сухим климатом.
Пингвекула: требуется ли лечение?
В зависимости от характерных симптомов, врач, проведя анамнез, будет понимать, насколько серьезна стадия, которой достигла пингвекула. Лечение назначается индивидуально. Частое отсутствие показаний к удалению нароста объясняется тем, что в подавляющем большинстве случаев пингвекула — это эластичное образование доброкачественного типа.
Часто течение болезни не сопровождается выраженной симптоматикой, помимо самого образования на конъюнктиве. Однако иногда из-за пингвекулы появляется воспаление. Оно диагностируется в случаях:
- Синдрома «сухого глаза»;
- Присутствия инородного предмета в пораженном глазу;
- Царапания и раздражения (в особенности при моргании);
- Покраснения в месте локализации повреждения.
Халязион нижнего века: симптомы
Воспаление при данном заболевании всегда проявляется на краю века, ближе к выходам сальных желез. При такой болезни на нижнем веке образуется плотный узел, которым бывает диаметром 5-6 миллиметров (реже – 7 миллиметров и более).
В основном такие образования выпячиваются не наружу, а внутрь, и оказывают давление на глазное яблоко.
Из-за возможных осложнений и последствий такого давления халязион внутри века необходимо лечить заболевание сразу при обнаружении следующих характерных для него симптомов:
- зуд и жжение в области нижнего века;
- непроизвольное слезотечение;
- отек и покраснение пораженного века;
- иногда – небольшое повышение общей температуры тела;
- в первые дни развития заболевания болевые ощущения отсутствуют, но спустя время при нажатии пальцем на образовавшийся узелок область надавливания будет болеть.
В отличие от халязиона верхнего века, при котором узел хорошо виден, в данном случае болезнь не так очевидна и больше напоминает типичный ячмень, при этом из-за особенности строения зрительных органов халязион нижнего века прилегает к глазному яблоку более плотно.
Это чревато не только последствиями давления на глазное яблоко, но и вероятностью инфицирования слизистой оболочки глаза.
Важно! При отсутствии лечения болезнь неминуемо переходит в форму кисты, наполненной слизистым содержимым, но иногда до этого не доходит, и набухающий узелок самораскрывается, что также чревато попаданием инфицированной массы на слизистую оболочку.
Причины появления заболевания
Об этиологии пингвекулы говорить достаточно трудно, поскольку до конца она не исследована. Болезнь в большинстве случаев развивается на фоне прогрессирующих дистрофических либо возрастных изменений, происходящих в конъюнктиве. Поскольку процессы метаболизма в организме с возрастом замедляются, происходит снижение скорости обмена веществ, в том числе белков и жиров. В совокупности это приводит к нежелательным накоплениям этих компонентов, что способствует развитию пингвекулы.
Специалисты выделяют в патогенезе этого заболевания глаз дегенерацию коллагеновых волокон, расположенных в стромальной части конъюнктивы, и истончение эпителия, как следствие. На такого рода изменения могут влиять ультрафиолетовые излучения, которые, как известно, стимулируют выработку фибриллярного белка — эластина. Он синтезируется фибробластами и, в свою очередь, негативно влияет на строение конъюнктивы, приводя к дистрофическим изменениям.
Пингвекулой часто болеют люди, длительное время находящиеся под палящими лучами солнца.
Пингвекула может стать следствием рецидивирующего раздражения конъюнктивы выхлопными газами, дымом, обычным ветром, всевозможными токсическими выбросами (в частности производственными), а также химическими веществами. Некоторые офтальмологи считают, что длительное ношение контактных линз также провоцирует зарождение новообразований на глазу. Но на эту тему был проведен ряд исследований, заключения которых не подтвердили достоверность данной теории. Кроме того, пингвекула образуется на фоне травм и рубцовых изменений в оболочке глаза, а также хронического воспаления (конъюнктивита). Примерно в 50% случаев болезнь в одинаковой форме развивается на обоих глазах, но она характеризуется относительно слабыми способностями к прогрессированию (т.е. нарост едва заметно увеличивается в диаметре), а также доброкачественной природой. При малом размере пингвекула никоим образом не влияет на жизнедеятельность больного.
На начальном этапе развития для этой патологии характерно латентное (бессимптомное) течение, тогда как клиническое проявление констатируется уже при увеличении объема новообразования. Пациенты также могут жаловаться на определенный дискомфорт, проявляющийся ощущением чрезмерной сухости в глазу. В случаях, когда нарост увеличивается и причиняет неудобства больному, офтальмолог может посоветовать удаление пингвекулы глаза хирургическим путем.
При периодическом раздражении нароста может появиться гиперемия конъюнктивы — человек жалуется на постоянное ощущение инородного предмета в глазу, что приводит к повышенному слезотечению. Редко эта патология провоцирует помутнение роговицы.
Как лечить пингвекулу на глазах?
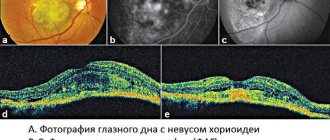
Диагностируют заболевание, опираясь на анамнестические данные, результаты внешнего осмотра зрительного аппарата и фернинг-теста, а также данные, полученные в ходе проведения биомикроскопии, флуоресцентной ангиографии или ОКТ (оптической когерентной томографии). Проведя первичный наружный осмотр, врач обнаруживает образование округлой формы желтоватого оттенка. При биомикроскопии специалист может выявить полупрозрачное образование на ранней стадии, когда оно практически лишено трофики. ОКТ предполагает определение степени внедрения нароста во внутренние структуры пораженного глаза, а также форму, диаметр и размер образования. Фернинг-тест поможет врачу исследовать зрительную систему на предмет присутствия в слезной пленке нехарактерных, аномальных компонентов. Способ флуоресцентной ангиографии позволит визуально определить возможные нарушения процессов микроциркуляции в медиальном отделе конъюнктивы.
Существует несколько стадий этой патологии, различаемых по характеру и тяжести протекания.
В зависимости от причины появления, лечение этого заболевания может проводиться разными способами — консервативными или оперативными. Выбор в пользу того или другого метода определяется как лечащим врачом, так и исходя из особых пожеланий пациента.
Консервативная терапия помогает облегчить симптомы болезни (в основном она направлена на уменьшение выраженности раздражений глазного яблока). Для этого часто назначаются специальные глазные капли или гелеобразные субстанции — препараты искусственной слезы, которые обеспечивают увлажнение слизистой на должном уровне, снижая выраженность соответствующей симптоматики. Облегчить состояние могут гормональные препараты. Реже офтальмолог выписывает пациенту антибиотики или нестероидные противовоспалительные средства. Исключить ощущения дискомфорта поможет отказ от ношения средств контактной коррекции зрения в период течения болезни. При развитии патологии специалисты не рекомендуют использовать народные методы. Если же больной желает полностью избавиться от новообразования в глазу, тогда лечение ему может быть предложено в виде оперативного хирургического вмешательства. Более безопасный и практически безболезненный метод терапии на фоне стандартной операции — лазерное удаление, при котором:
- Отсутствует кровотечение;
- Происходит быстрый период реабилитации;
- Нет рубцов.
Можно ли удалить белые точки в домашних условиях?
Ни в коем случае не пытайтесь избавиться от угрей самостоятельно, прокалывая или выдавливая их. Во-первых, таким образом Вы все равно их не удалите, во-вторых, на месте выдавленного прыща образуется очень болезненное покраснение, и внешний вид становится еще хуже. К тому же высока вероятность занесения под кожу инфекции. Также на этом месте могут остаться шрамы.
Существует ли действенная профилактика пингвекулы?
Чтобы уменьшить риски образования пингвекулы, специалисты советуют не забывать носить качественные солнцезащитные очки в условиях открытого пространства и свободного воздействия УФ-лучей. Правильный рацион способствует нормализации обменных процессов в организме, что тоже уменьшит вероятность развития патологии. Если человек проживает в жарких и засушливых климатических условиях, необходимо позаботиться о дополнительном увлажнении глаз при помощи специальных капель, мазей или же других препаратов.
Что касается прогнозов трудоспособности и жизнедеятельности при пингвекуле, то они весьма благоприятны — новообразование зачастую не оказывает воздействия на качество жизни и не провоцирует снижение остроты зрения.
На сайте Очков.Нет представлен широкий выбор контактных линз. Рекомендуем отдать предпочтение моделям с фильтром от ультрафиолетовых лучей, например, Acuvue Oasys with Hydraclear Plus или 1-Day Acuvue TruEye.
Как удаляют белые точки?
Косметолог внимательно изучит тип кожи и предложит один из существующих способов удаления угрей. Эффективность у них одинаковая, но есть разница в стоимости и длительности проведения процедуры:
- Механическое удаление — врач делает прокол тонкой стерильной иглой и выдавливает содержимое угря. Процедура занимает довольно долгое время (не более 10 угрей за один раз) и не подходит людям с тонкой или слишком чувствительной кожей. В настоящее время ее почти не используют.
- Электрическая коагуляция — шарики разрушаются путем прижигания высокочастотным электрическим током. Процедура подходит для удаления угрей, которые находятся слишком глубоко. Все милиумы можно удалить за один-два сеанса. В результате прижигания образуется небольшая корочка, которую в течение 10 дней необходимо протирать антисептиком, она затем отвалится сама.
- Лазерная коагуляция — самый современный метод удаления белых угрей. Особенно целесообразна она при большом их скоплении или нахождении на чувствительных участках (например, на веках, очень близко к глазному яблоку). Лазер позволит осуществить послойное устранение образований без термического или механического воздействия на окружающие здоровые участки. При этом методе отсутствует опасность рецидива, как и при механическом удалении.
Для профилактики образования милиумов при жирной коже нужно тщательно подбирать уходовые средства для лица, а также ограничить потребление слишком острого, копченого, сладкого. При появлении белых точек не пытайтесь удалить их самостоятельно, чтобы не причинить коже еще больший вред. Современная косметология поможет решить эту проблему.