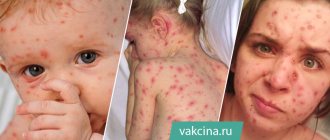
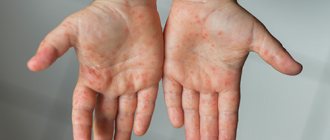
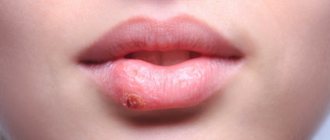
Ветряная оспа — острая инфекционная вирусная патология, проявляющаяся пузырьковой сыпью и общим интоксикационным синдромом. В роли возбудителя заболевания выступают герпесвирусы 3 типа, провоцирующие развитие и опоясывающего герпеса. Ветрянка у детей — самая распространенная вирусная инфекция, которая без затруднений диагностируется врачом при появлении характерных симптомов: сыпь, сопровождающуюся зудом. Терапия направлена на устранение всех признаков заболевания, улучшение самочувствия ребенка и профилактику опасных осложнений.
Что вызывает ветрянку, симптомы
Varicella Zoster является ДНК-содержащим вирусом, неустойчивым вне организма человека. Только в нем возможна репликация инфекционных возбудителей. Во внешней среде они быстро инактивируются при высокой температуре, под воздействием солнечного света, ультрафиолетовых лучей. Источником заражения вирусами герпеса становится больной человек на протяжении 10 последних суток инкубационного периода, за 2–3 дня до появления высыпаний. Сначала они находятся внутри кожных пузырьков, а после прорывания распространяются по телу, формируя новые очаги. Ветряная оспа проявляется как местными признаками, так и симптомами интоксикации:
- высыпаниями, сопровождающимися зудом;
- общим недомоганием;
- диспепсическими расстройствами (обычно у взрослых);
- повышенной температурой.
Ветряная оспа — высокозаразное вирусное заболевание. Механизм передачи — аэрозольный, воздушно-капельный. Риск заражения увеличивается при сниженном иммунитете, длительном контакте с вирусоносителем. Остальные пути считаются труднореализуемыми из-за неустойчивости патогенов в окружающей среде.
Когда заразные больные кашляют, чихают, разговаривают, герпесвирусы потоком воздуха разносятся на достаточно большие расстояния.
Исторические сведения и интересные факты
Впервые ветряная оспа была описана в середине XVI века в Италии врачами Vidus-Vidius и Ingranus. Длительное время ветряная оспа не признавалась самостоятельным заболеванием и считалась разновидностью натуральной оспы. После того как в 1911 г. в содержимом ветряночных пузырьков был обнаружен возбудитель ветряной оспы, заболевание стали считать отдельной нозологической формой. Сам вирус был выделен лишь в 1958 г. Вирус ветряной оспы поражает только человека, единственным резервуаром инфекции является также человек.
Диагностика заболевания
Ветряная оспа диагностируется по характерной симптоматике. Данные общего анализа крови неспецифичны, среди ее патологических изменений лишь повышение скорости оседания эритроцитов. Этот диагностический признак характерен для всех воспалительных заболеваний, пропорционален интенсивности системной интоксикации организма.
При осмотре больного врач просит описать первые симптомы, за какое время произошло нарастание их выраженности.
Как начинается ветрянка у детей и взрослых:
- на коже формируются отдельные красные пятнышки;
- спустя несколько дней они преобразуются в пузырьки, наполненные жидким содержимым;
- после распада пузырьков остаются тонкие, быстро подсыхающие корочки.
После появления сыпи ветряная оспа распространяется на обширные участки тела. У взрослых ситуация часто осложняется ознобом, лихорадочным состоянием, ломотой в теле. Это также позволяет безошибочно поставить диагноз.
Вакцины
Имеющиеся на данный момент на рынке вакцины против ветряной оспы получены с использованием так называемого штамма VZV Ока, который был модифицирован посредством последовательного воспроизводства в различных клеточных культурах. Разные составы таких живых, аттенуированных вакцин прошли тщательные испытания и были одобрены для применения в Японии, Республике Корея, США, а также ряде стран Европы. Некоторые вакцины одобрены для применения в возрасте от 9 месяцев и старше.
С точки зрения логистики и эпидемиологической ситуации, оптимальным возрастом для вакцинации против ветряной оспы является 12-24 месяца. В Японии и нескольких других странах одна доза вакцины считается достаточной, вне зависимости от возраста. В США 2 дозы вакцины, вводимые с 4-8-недельным интервалом, рекомендованы для подростков и взрослых, среди которых у 78% сероконверсия наблюдалась после первой дозы и у 99% после второй дозы вакцины.
Согласно современному календарю прививок США дети получают 2 дозы вакцины (1-ю дозу – в 12 месяцев, 2-ю — в 6 лет).
Подробнее о вакцинах
Классификация заболевания ветряной оспой
Ветрянка у детей и взрослых протекает с разными симптомами. Помимо этого существует несколько ее классификаций. Выделяют типичное и атипичное заболевание, причем последнее бывает следующих типов:
- рудиментарным;
- пустулезным;
- буллезным;
- геморрагическим;
- гангренозным;
- генерализованным (висцеральным).
Для специфического лечения и симптоматической терапии имеет значение тяжесть течения взрослой или детской инфекции:
легкая характеризуется температурой не выше 38°С, отсутствием признаков интоксикации, незначительными высыпаниями;
среднетяжелая проявляется температурой до 39°С, умеренными признаками интоксикации, обильными высыпаниями, в том числе поражающими слизистые оболочки;
тяжелая отличается скачками температуры до 39,5–40°С, выраженной интоксикацией, обильными, крупными высыпаниями.
Ветряная оспа у детей и взрослых может протекать гладко или тяжело. В последнем случае присоединяется вторичная инфекция, и (или) обостряются хронические заболевания.
Герпес-вирусная инфекция: расставляем акценты.
– Следующая, очень актуальная тема – «Герпесвирусная инфекция». И я с удовольствием предоставляю слово Игнатовскому Андрею Викторовичу.
Андрей Викторович Игнатовский, кандидат медицинских наук:
– Добрый день, дорогие коллеги. Мы продолжаем разговор об инфекционных агентах. На сегодняшний день герпесвирусная инфекция остается одной из наиболее актуальных проблем для врачей практически всех специальностей. Мы очень часто обсуждаем негативное влияние герпесвирусной инфекции в отношении влияния на репродуктивный тракт – эта проблема чрезвычайно интересна акушерам-гинекологам, урологам. Я думаю, что эта презентация покажет актуальность данной проблемы и для врачей общей практики, врачей-терапевтов.
Обычно мы говорим о вирусах герпеса простого – первого и второго типа, и о вирусе третьего типа – это варицелла зостер вирусной инфекции. И начать мне, конечно, хотелось бы сегодня с варицелла зостер вирусной инфекции, ибо эта инфекция, наверное, в аспекте общей врачебной практики имеет невероятное количество интересных и важных аспектов.
Итак, вирус герпеса третьего типа. Вы видите, что первая встреча с вирусом герпеса третьего типа приводит к развитию ветряной оспы. Это первичная инфекция, вызванная вирусом третьего типа. Определенным важным аспектом является то, что в этом случае при первичной инфекции встреча произошла впервые, антител у пациента нет, и пациент не защищен перед этим инфекционным агентом. Отсюда – достаточно легкомысленное отношение к ветряной оспе может закончиться летальными случаями, которые в России мы периодически видим и которые регистрируются. И, конечно же, разбираясь практически во всех случаях, мы видим, что пациент получал стандартную терапию для легкой формы, и не было принято во внимание то, что пациент не был защищен, и существуют этиотропные препараты, которые практически во всех летальных случаях не были назначены врачом. Далее вирус у пациентов, переболевших ветряной оспой, сохраняется в спинальных ганглиях, и рецидивы герпесвирусной инфекции возникают в виде герпес зостера.
Для кого пациент с герпес зостер опасен? Он опасен для тех пациентов, которые ветряной оспой не болели или от нее не привиты. На сегодняшний день существует вакцинация, и мы знаем, что можем профилактировать возникновение ветряной оспы. Что касается клинического понимания, мне хотелось бы, чтобы в отношении вируса третьего типа оно тоже было. Первичную инфекцию мы называем «ветрянкой», первая встреча с вирусом – антитела отсутствуют. А вот реактивация герпесвируса из спинного ганглия уже носит названия герпес зостер или опоясывающий лишай, или опоясывающий герпес. Это слайд с одной из конференций, где проводился разбор летальных случаев, и лекторы представляли, в том числе, наше легкомысленное отношение к герпесвирусной инфекции, вызванной вирусом третьего типа. Действительно, кажется, что проще переболеть, если в детском коллективе вспышка ветряной оспы – туда, может быть, лучше отвести детей, которые не болели, считают многие родители. Ребенок, столкнувшись с вирусом, переболеет. Я бы предостерег от такой опрометчивой тактики. Лучше ребенка вакцинировать в этом случае, а тех детей, которые заболели ветрянкой, внимательно наблюдать, дабы вовремя определить показания к назначению системных этиотропных противовирусных препаратов. Профессор Таточенко сказал, на мой взгляд, очень красивую и правильную фразу: «Инфекция – это всегда риск. Задача врача – свести его к минимуму». Что касается ветряной оспы, что касается вирусной инфекции, на сегодняшний день мы можем в ряде случаев это сделать и полностью избежать тяжелых осложнений, а иногда и летальных случаев.
Надо помнить, что этиотропные противовирусные препараты, которые эффективны в отношении вируса первого и второго типа, то есть в отношении вируса простого герпеса, почти так же эффективны против варицелла зостер вирусной инфекции. Есть различия, мы сегодня о них, я думаю, успеем сказать, между влиянием ацикловира и пенцикловира на вирус герпеса первого, второго и третьего типа. Но, тем не менее, эти препараты являются этиотропными по отношению к вирусу герпеса первого, второго и третьего типа.
Какой опасности ждать беременным женщинам, которые заболели ветрянкой? Ситуация, наверное, не так часта, но отсюда и масса проблем. С акушерами-гинекологами мы на своих круглых столах всегда обсуждаем этот, достаточно большой, блок вопросов. Но для врача общей практики важно помнить о том, что риск ветряночной пневмонии составляет около 10%.
Возвращаясь к дальнейшему течению герпесвирусной инфекции, нужно, конечно, затронуть вопрос герпес зостер. Традиционное представление, которое многие запоминают со студенческой скамьи, это то, что герпес зостер появляется в зоне грудных дерматомов, грудных сегментов. Конечно же, да, но надо помнить, что на дерматомы разделено практически все человеческое тело, и мы можем увидеть реактивацию герпесвирусной инфекции в виде герпес зостер в зоне любого дерматома.
Вот традиционные клинические проявления – это грудной дерматом. Классические проявления – эритема, отек и сгруппированные микровезикулы, пузырьковая сыпь. Но надо помнить о том, что, если мы видим поражения в зоне нескольких дерматомов, то, конечно, речь идет о том, что герпесвирусная инфекция приобретает, или имеет в данном случае у пациента, тяжелое течение. Дерматомы могут быть в разных локализациях, в частности, генитальная локализация может быть, это могут быть проявления в области крестца и здесь необходимо дифференцировать данные проявления с зостерефорным течением герпесвирусной инфекции, которую может давать вирус герпеса простого, но второго типа.
Если мы говорим о тяжелых, атипичных формах, то, конечно, нужно помнить, что такие формы имеются и у вируса третьего типа. И здесь мы видим у пациента пузыри, заполненные геморрагическим содержимым. Это геморрагическая форма. Могут быть высыпания типичные, но в области молочной железы. Если пациентку не осмотреть полностью и не увидеть вот эту линейность высыпаний, то можно подумать, что у нее некие проявления на молочной железе. Однако, полный осмотр пациента дает представление и позволяет правильно и своевременно поставить диагноз.
Я бы обратил внимание, что прежде традиционным считалось возникновение герпес зостер у пациентов пожилого возраста. Однако (и мы даже на нашей кафедре написали статью, наблюдая пациентов в институте акушерства и гинекологии имени Отта), контингент пациентов как раз помолодел. Мы видели и молодых женщин, как раз в периоде беременности, в периоде кормления.
Надо не забывать об особых локализациях, которые чрезвычайно опасны, прежде всего, жизнеугрожающими состояниями. Это офтальмогерпес. Офтальмогерпес опасен тем, что путь развития этого воспалительного процесса затрагивает и сосуды, и оболочки мозга. И здесь риск осложнения колоссально выше. Начиная от острого некроза сетчатки и заканчивая инсультом. Вот почему, встретившись с таким пациентом, врач практически любой специальности должен не перенаправлять его, выполняя роль некоего «стрелочника», а взять первоначальный этап ведения пациента на себя, а дальше привлекать специалистов нужного профиля – офтальмологов, неврологов. Но этиотропный противовирусный препарат должен быть назначен сразу, как только пациент пришел к вам на прием. Можете считать это неотложным состоянием.
Начальные проявления очень интересны. Всегда это эритема, отек. Микровезикул может не быть, но принципиально важным моментом является то, что (мы можем вернуться и к предыдущему слайду, и посмотреть на этом слайде) поражается четко половина лица, как будто по линейке прочерчен очаг. Но всегда верхушка носа вовлекается, если она у пациента затронута. А здесь четко мы видим одностороннее поражение, что позволяет легко определиться с диагнозом. Ни аллергический процесс так протекать не будет, четко прочерчено, ни один другой.
Надо помнить, что у 10% больных с нормальным иммунитетом при опоясывающем герпесе возможно гематогенное распространение инфекции с развитием диссеминированной формы, что тоже должно настораживать врача и сделать его особо внимательным к таким пациентам. Надо помнить о том, что клиническими проявлениями являются не только высыпания, но еще и боль. Она, как правило, сопровождает данный процесс и присутствует в разных формах. О вариантах боли мы тоже сегодня с вами поговорим.
Как раз постгерпетическую невралгию считают одним из грозных осложнений среди всех основных групп, мы видим – их много: кожные, висцеральные, неврологические, глазные осложнения. Но постгерпетическая невралгия труднее всего поддается именно медикаментозному воздействию. Иногда, даже при правильной и своевременно назначенной терапии, избежать такого осложнения невозможно.
Что же собой представляет постгерпетическая невралгия, и у кого риск выше? Это пациенты пожилого и старшего возраста. Область высыпаний имеет значение: максимальный риск – это зона тройничного нерва и плечевого сплетения. Другие зоны имеют умеренный или меньший риск, но это не исключает возникновения такого болевого синдрома. Конечно, боль в продроме, предшествующая высыпаниям, и выраженная сыпь.
Надо помнить о том, что, чем старше возраст пациента, тем выше риск развития постгерпетической невралгии. Что мы подразумеваем под постгерпетической невралгией? Пожалуй, вот эта классификация Дворкина – наиболее приемлема, и она наиболее правильно показывает нам, что постгерпетической невралгией мы можем считать ту боль, которая существует четыре месяца и длительнее. Все, что до четырех месяцев, делим либо на острую герпетическую невралгию, либо на подострую герпетическую невралгию. Принципиально важным моментом этой классификации являются и лечебные подходы. Они различны. В начальном этапе заболевания, наряду с воспалительной болью, вызванной влиянием вируса, зарождается и боль нейропатическая. Принципиальной разницей является то, что на боль воспалительную мы прекрасно повлияем нестероидными противовоспалительными препаратами и анальгетиками. А вот на боль, которая называется нейропатической, к сожалению, противовоспалительными препаратами и анальгетиками мы повлиять не сможем, и с течением времени, как раз к четвертому месяцу, значение воспалительной боли практически снижается, а вот значение и роль нейропатической боли колоссально возрастает. Вот почему пациентам, которые болеют долго, у которых боль сохраняется после перенесенного герпеса четыре месяца и больше, назначение анальгетиков бесполезно, нужно назначать совершенно иные классы препаратов, привлекая для консультации врача-невролога. Без невролога грамотное лечение такого пациента невозможно.
Вы видите, что варианты боли могут быть совершенно разными – это и острая, и рвущая боль. Иногда это может быть аллодиния – боль при легком прикосновении. Но, тем не менее, все это доставляет чрезвычайные страдания нашим пациентам. Как избежать этой боли? Как избежать постгерпетической невралгии? Раннее назначение – до 72 часов. Нередко врачи неправильно понимают 72 часа. Пациент пришел через 74 часа, но у него есть высыпания, имеется активность процесса – мы обязательно должны все равно такую терапию назначить. Мы говорим об идеальных условиях – чем раньше такая терапия началась, тем более лучшие результаты мы с вами получим. Конечно, назначение высокоэффективных противовирусных препаратов, я, прежде всего, говорю о фамцикловире, адекватное обезболивание в острой стадии. Неплохие предварительные результаты получены об эффективности вакцинации. Какие же принципы лечения на сегодняшний день существуют для герпесвирусной инфекции? Конечно, это этиотропная терапия. Нужно помнить, что аналоги нуклеозидов – это препараты выбора на сегодняшний день для лечения всех форм герпесвирусной инфекции. Иммуномодулирующая терапия – это терапия патогенетическая. Мы без нее обойтись можем. Она ни в один протокол – международный и отечественный – не входит. Симптоматическая терапия, конечно же, имеет определенное значение.
И, несомненно, нужно помнить то, что этиотропные препараты – это препараты ацикловира, его валиново- и фервалоцикловир и фамцикловир. (00:12:30) Симптоматическая терапия потребуется, скорее всего, пациенту с опоясывающим герпесом. Это анальгетики, нестероидные противовоспалительные препараты и, на этапе борьбы с болью, физиотерапия, но не ультрафиолет. Нужно помнить, что ультрафиолет – это фактор агрессивный, повреждающий. А загар – это защитная функция кожи.
Выбирая препарат, необходимо помнить, что наиболее чувствительный к ацикловиру – вирус простого герпеса первого и второго типа варицелла зостер – более, чем в 20 раз, а цитомегаловирус – в 470 раз менее чувствителен к ацикловиру, чем вирус простого герпеса первого типа. Если говорить о препаратах, то, конечно, нужно помнить о том, что на сегодняшний день и препараты ацикловира (это ацикловир и валацикловир, и фамцикловир) различаются биодоступностью. Биодоступность препаратов различна, обусловлена их фармакокинетическими особенностями и, прежде всего, накоплением в определенных структурах. И нам важно, говоря и обсуждая герпесвирусную инфекцию, вызванную вирусом простого герпеса и вирусом герпеса третьего типа, накопление в шванновских клетках, ибо распространение вируса из спинального ганглия идет периневрально, перриаксонально и, как раз, по шванновским клеткам. Концентрация пенцикловира – это действующее вещество фамцикловир – они во много раз превышают концентрацию ацикловира.
И еще один важный момент – мы говорим, что аномальные нуклеозиды становятся активными под влиянием ферментов самого герпесвируса и накапливаются только избирательно в инфицированных клетках. Надо помнить о том, что все препараты ацикловира (это касается ацикловира, валацикловира) находятся внутриклеточно меньше часа или около часа. Если мы говорим о фамцикловире, то вы видите, исходя из таблицы, которая, по сути, построена на данных многочисленных исследований, что вирус варицелла зостер позволяет препарату находиться в инфицированной клетке от 7 до 11 часов.
Путь выведения – почки. Мы должны сейчас запомнить этот очень важный аспект, ибо в завершение своей презентации я покажу вопросы, и коснемся мы вопросов лекарственной безопасности применения этих препаратов. Если говорить о сравнительном анализе и о дозировках препаратов, то, несомненно, такие исследования также были проведены. И вы видите на данной схеме сравнительные дозировки фамцикловира в дозе 250 мг три раза в сутки, по 500 мг три раза в сутки. И сравнение с ацикловиром – традиционно известной нам дозы 800 мг пять раз в сутки.
Мы видим, конечно же, что ацикловир отстает. Его фармакокинетические, фармакодинамические особенности отличаются от фамцикловира. И, конечно же, мощный эффект с более современной формой фамцикловир обеспечивает и лучшие терапевтические показания, поэтому он на сегодняшний день и считается препаратом номер один для лечения герпесвирусной инфекции, вызванной, в частности, вирусом герпеса третьего типа.
Если мы с вами обсуждаем показания, то, конечно, в этом случае герпес зостер для нас важен. Накопление в шванновских клетках мы уже обсуждали. И дозировки будут различаться: у пациентов с нормальным иммунитетом дозировка 250 мг три раза в сутки, либо 500 мг два раза в сутки. Единственным отличием, когда дозировку нужно будет удвоить, повысить, это офтальмогерпес. По сути, мы должны сказать, что у пациентов со сниженным иммунитетом всегда дозировки будут удвоены. И пациенты с офтальмогерпесом, даже при нормальном иммунитете, все-таки требуют высоких дозировок. Это дозировка 500 мг три раза в сутки. Если мы говорим про опоясывающий герпес у пациентов со сниженным иммунитетом, то здесь фамцикловир назначается также в удвоенной дозировке, и продолжительность терапии – 10 дней.
Обратите внимание на этот слайд – это пациент с офтальмогрепесом. Здесь дозировка должна быть также 500 мг три раза в сутки. Несомненно, нужно привлекать для консультации врача-невролога и врача-офтальмолога.
Говоря о пациентах иммунокомпромисных, с недостаточностью иммунитета, нужно, конечно, не забыть о пациентах с вирусом иммунодефицита. Здесь нужно помнить о том, фамцикловир – это единственный препарат, одобренный FDA для лечения и опоясывающего герпеса, и генитального герпеса у ВИЧ-положительных пациентов.
Если коснуться вопроса лечения постгерпетической невралгии, нужно отметить, что как раз эффективными в отношении влияния на нейропатическую боль будут такие препараты, как габапентин, прегабалин. И, мы обсуждали этот аспект, обязательно необходимо привлечение специалиста-невролога. Именно он должен назначить такие препараты. Они могут быть назначены одновременно с фамцикловиром или с другим аномальным нуклеозидом, либо могут быть назначены в ближайшее время. То есть, по сути, не надо дожидаться развития постгерпетической невралгии и постановки такого диагноза. Последние исследования показали, что, чем раньше мы назначим такие препараты, тем лучше эффективность в лечении этого состояния. Вы видите, что есть препараты для лечения второго ряда, и, конечно, есть определенные подходы. Прежде всего, мы ориентируемся на визуально-аналоговую шкалу боли. И, понимая, что мы получили или не получили эффект от проводимой терапии, мы можем эту терапию скорректировать. Значит, нужно понимать, что терапия не однозначна. Она сложна для пациента, ее переносимость не всегда бывает легкой и простой. Здесь требуется особое внимание, и, повторюсь еще раз, лучше профилактировать – ранним адекватным назначением этиотропного противовирусного препарата.
Вторым блоком хотелось бы обсудить герпесвирусную инфекцию, вызванную вирусом простого герпеса первого и второго типа. Традиционно мы разделяли: условно мы считали, что вирус первого типа поражает верхнюю часть туловища, локализуясь в области лица, губ. А вирус второго герпеса считали генитальным. Однако лабораторная диагностика совершенствуется, и на сегодняшний день мы знаем, что эти вирусы давно уже не имеют той четкой анатомической привязки, которую мы с вами прежде различали.
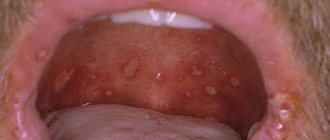
Надо, конечно, помнить, что мы разделяем первичный герпес и рецидивирующие формы герпесвирусной инфекции. Особенности клинические: острое начало первичной инфекции, симптомы интоксикации, увеличение регионарных лимфоузлов – вот, по сути дела основные клинические признаки. А лабораторными будут нарастания уровня антител. Чаще мы сталкиваемся с первичной инфекцией именно у детей. И такой формой является герпетический гингивостоматит, герпетические проявления в области губ – лабиальный герпес. Если мы говорим о генитальной локализации, о том периоде, когда человек в детстве не встретился с данным вирусом, а, уже начав половую жизнь, получил вирус – в этом случае, конечно, развивается первичный генитальный герпес. Возможны и другие проявления.
Если мы говорим с вами о симптомах рецидива – они хорошо известны. Продромальные явления в виде боли, зуда, жжения, дискомфорта в зоне высыпаний, и в дальнейшем уже проявления клинические. Они могут быть не всегда в виде эритемы и отека, возможно появление как типичных форм, так и атипичных. В случае атипичного течения мы с вами не увидим пузырьков, как мы обсуждали, либо эти пузырьки будут заполнены геморрагическим содержимым, либо это будут, может быть, даже уже пузыри.
Конечно, необходимо различать и степени тяжести – легкое, среднетяжелое и тяжелое течение. Именно от этого аспекта будет зависеть подход врача, планируемые мероприятия и, конечно же, аспект консультирования пациента. Если говорить о клинических проявлениях – они хорошо знакомы. Однако требуется уточнить – это первичная герпесвирусная инфекция или это рецидив. Клинические проявления могут быть несколько похожи, лишь лабораторные тесты позволят нам различить первичную инфекцию и рецидив. В случае присоединения осложнения, как вы видите на данном слайде, потребуется обсуждение вопроса применения топических или, может быть, даже системных антибактериальных препаратов.
В случае герпетического глоссита – поражения слизистой рта – топические препараты, несомненно, невозможно применить, и здесь обязательно будут обсуждаться только системные этиотропные противовирусные препараты. Ну, а в данном случае следует, конечно, не забыть о том, что имеется риск развития офтальмогерпеса, развития герпетического кератита, и здесь чрезвычайно важным вопросом будет, опять-таки, обсуждение не только применения глазных капель, обладающих противовирусным действием, а и обязательно в назначение системных этиотропных противовирусных препаратов.
Говоря о стратегиях терапии герпесвирусной инфекции, нужно помнить о том, что существует лечение, оно различается дозировками, первичная инфекция рецидива и два варианта супрессивной терапии – эпизодическая супрессивная терапия в преддверии медицинских манипуляций и длительная супрессивная терапия для профилактики рецидивов и профилактики передачи партнеру. Что важно? Важно то, что применение наружных форм на сегодняшний день следует ограничивать. Европейское руководство по ведению пациентов с генитальным герпесом в 2010 году, ссылаясь на работу, опубликованную ранее, показало, что применение местных препаратов способствует формированию устойчивости к данному препарату. Следовательно, нужно ограничить применение топических форм. Если же мы говорим о применении препарата при первичной инфекции, здесь я скажу о том, что на сегодняшний день различается – это дозировки. Для фамцикловира они как были 250 мг три раза в сутки, так и остались, а вот для валацикловира CDC с 2010 года, а Всемирная организация здравоохранения с 2003 года дозировку увеличила. Эта дозировка для лечения первичной инфекции составляет 1000 мг два раза в сутки. Если мы говорим о применении валацикловира и ацикловира, нужно помнить, что действующей субстанцией остается тот же самый ацикловир. За счет соединения с аминокислотой валин получается комплекс, который, да, хорошо всасывается, но действующим веществом остается ацикловир. Дозировки, которые применяются для лечения рецидивирующей инфекции, представлены на слайде. Наименьшие дозировки имеет фамцикловир – это 125 мг два раза в сутки, для валацикловира эта дозировка – 500 мг два раза в сутки, для ацикловира эта дозировка может варьироваться, составляя от 200 мг до 400 мг на однократный прием, и количество таких приемов – от трех до пяти.
Новая дозировка для фамцикловира, для фамвира, зарегистрированная в инструкции, это короткие курсы. По сути дела, весь мир борется за такие короткие курсы. Применение препарата при частых рецидивах способствует быстрому купированию симптомов, при этом нарастает уровень антител, способствующий в дальнейшем более легкому течению герпесвирусной инфекции. И вот такая трехдневная схема лечения достаточно удобна для наших пациентов. Необходимо, конечно, помнить различие в препаратах, ибо развитие ацикловир резистентных штаммов сегодня, наверное, будет потихоньку выходить на одну из ведущих лидирующих позиций.
Как же препараты работают? Итак, вирус проник в клетку, дальше начинается сборка вирусной ДНК под влиянием двух вирусных ферментов – вирусной тимидинкиназы и вирусной полимеразы. А препараты, которые попадают в клетку, – ацикловир и пенцикловир – сходны с гуанозином, с одним из компонентов вирусной ДНК. Далее тимидинкиназа вируса делает активным ацикловир, и эта молекула ацикловира остается, условно говоря, в одиночестве. Если мы говорим про пенцикловир, то ситуация следующая: тимидинкиназа вируса также активизирует пенцикловир, однако тимидинкиназа вируса имеет в сто раз больший сросток пенцикловира, и количество молекул пенцикловира во много раз выше внутриклеточное. А дальше – вирусная полимераза ошибочно встраивает пенцикловир в терминальные участки ДНК, так как они аномальные, нет комплиментарного хвоста и, соответственно, прекращается сборка вирусной ДНК. Таким образом, препараты работают только в тех клетках, где есть вирус. Там, где вируса нет, где вирус не реплицируется, препарат работать не будет. Вот это чрезвычайно важно. Ну, и концентрация пенцикловира на левых графиках – они высокие и стабильные и с течением времени не снижаются. А вот ацикловир трифосфат, к сожалению, очень быстро уходит из плазмы, и его терапевтические концентрации быстро падают.
Говоря о лабиальном герпесе, завершая наш разговор, нужно сказать, что существует короткая схема однократного приема – три таблетки по 500 мг, удобная импульсная схема, и надо, конечно же, не упускать такой возможности, ибо нередко лабиальный герпес для некоторых пациентов является стартом в развитии осложнений со стороны нервной системы. Об этом необходимо помнить.
И в завершение хотелось бы привести ту работу, которая опубликована в 2008 году. Меня она поразила своей аннотацией – мы не так часто уделяем внимание побочным эффектам и вопросам лекарственной безопасности, однако аннотация достаточно интересна. В инструкции к препаратам ацикловира обозначено, что нужно обеспечивать даже в таблетированных формах адекватную гидратацию пациента. Но, обратите внимание, в данной статье обсуждаются вопросы, когда пациентам был применен внутривенно ацикловир, дозировки требовались высокие, по тяжести течения данного процесса, и были получены осложнения в виде острой почечной недостаточности. Чем такие осложнения вызваны? Прежде всего, молекулярной структурой ацикловира. Он имеет кристаллическую структуру, и эти кристаллы способны повреждать тубулярный аппарат почки и, по сути, приводить к развитию острой почечной недостаточности. Впоследствии такие пациенты были переведены на фамцикловир и успешно выздоровели. Как раз таки, применяя препараты ацикловира, нужно помнить, что и при внутривенном введении, и назначая таблетированные формы, необходимо проводить пациенту хорошую гидратацию.
Благодарю за внимание.
Как протекает заболевание у детей
Ветряная оспа у детей протекает значительно легче, чем у взрослых, обычно без каких-либо последствий. Осложнения преимущественно местного характера — в виде бактериального поражения кожи. Дети из-за сильного зуда расчесывают ее, что приводит к травмированию. В микротрещинки с поверхности кожи внедряются бактерии, усугубляя течение герпесвирусной инфекции. Осложнение легко устраняется противомикробными средствами.
Как выглядит ветрянка у детей на разных этапах:
- образуются небольшие красные пятна;
- формируются папулы, затем — безболезненные пузырьки;
- после вскрытия пузырьков на коже остаются сухие корки.
Пятна, папулы, пузырьки, корки могут существовать одновременно. Независимо от количества высыпаний ветряная оспа у детей тяжелым течением не отличается. Через 10 дней ребенок выздоравливает без каких-либо последствий.
Когда обращаться к врачу?
Если вы подозреваете, что вы или ваш ребенок заболели ветрянкой — обратитесь к врачу. Врач сможет поставить диагноз просто осмотрев вас, изучив элементы сыпи и сопутствующие симптомы. Ваш врач может также назначить лекарства, чтобы уменьшить тяжесть ветряной оспы и снизить риск осложнений, если это будет необходимо. Заранее позвоните педиатру и предупредите, что подозреваете ветрянку — врач примет вас в отдельной комнате, без ожидания в очереди, чтобы избежать риска заражения других пациентов.
Кроме того, не забудьте сообщить врачу о наличии любого из этих осложнений:
- Сыпь распространилась на один или оба глаза.
- Кожа вокруг некоторых элементов сыпи стала очень красной, горячей или болезненной, что указывает на присоединение вторичной бактериальной инфекции кожи.
- Сыпь сопровождается головокружением, дезориентацией, учащенным сердцебиением, одышкой, тремором (дрожанием рук), потерей мышечной координации, нарастающим кашлем, рвотой, затруднением при наклоне головы вперед или лихорадкой выше 39,4 С.
- наличие любого иммунодефицита в анамнезе, или возраст моложе 6 месяцев.
Лечение ветрянки у детей
Терапия герпетических инфекций ничем не отличается от лечения вирусных заболеваний, вызванных другими возбудителями. У детей она направлена только на устранение симптомов, среди которых особенно выражен зуд. Высыпания обрабатываются антисептическими растворами. Препаратом первого выбора до сих пор остается раствор бриллиантового зеленого, действие которого проверено временем. Хорошо зарекомендовала себя обработка кожи и другими антисептическими средствами.
Чем мазать сыпь при ветрянке:
- фукорцином;
- йодом;
- калия перманганатом.
Нанесение антисептиков стерильной салфеткой или ватной палочкой на высыпания должно осуществляться не реже двух раз в день, обязательно — после купания ребенка.
Ветрянка предполагает другое лечение для ослабленных детей и для подавляющего большинства взрослых. Оно не обходится без использования противовирусных мазей, а иногда и таблеток с ацикловиром, валацикловиром и другими активными веществами.
Для укрепления иммунной защиты пациентам рекомендованы иммуностимуляторы или иммуномодуляторы. При назначении лечения врачом учитываются клиническая ситуация и выраженность симптомов. Если ветрянка протекает тяжело, лечение проводится с помощью таких препаратов:
- нестероидных противовоспалительных средств для устранения болей и гипертермии;
- антигистаминных препаратов для устранения зуда и отечности.
Ускорить выздоровление позволяет также курсовой прием поливитаминов, обильное питье, исключение из рациона питания жирных, насыщенных специями и солью продуктов.
Как помочь при ветрянке?
Лекарства от ветряной оспы на сегодняшний день не существует. Обычно болезнь проходит сама, а терапия ограничивается смазыванием сыпи анилиновыми красителями с бактерицидными свойствами. Обычно используется раствор бриллиантового зеленого («зеленка»). Можно принять жаропонижающее для облегчения общего состояния.
Для снятия зуда используют:
- раствор йодной настойки (2-3%);
- раствор марганцовки (1:5000);
- перекись водорода (3%);
- глицерин.
В некоторых случаях ослабить зуд помогают антигистамины. Но не следует принимать их бесконтрольно: лучше вызвать врача на дом и определить допустимые медикаменты. Принимать душ разрешается, но без мочалки во избежание повреждения пузырьков. То же самое касается использования полотенец – после водных процедур нужно аккуратно промокать тело тканью.
Что такое ветряночная пневмония
Ветряная оспа может стать причиной тяжелого осложнения — пневмонии. Как правило, генерализованное поражение легких диагностируется у взрослых. Патология развивается быстро, первые признаки легочной недостаточности возникают часто одновременно с сыпью. Проявляется она следующим образом:
- одышкой, ощущением нехватки воздуха при вдохе;
- болью в груди;
- кашлем с мокротой;
- синюшностью кожных покровов.
На рентгенографических изображениях просматривается множество очаговых узелков. Вирусная пневмония является редким, но очень тяжелым осложнением. В основном возникает у пациентов с иммунодефицитными состояниями и хроническими заболеваниями легких.
Риск осложнения инфекционного заболевания высок в период вынашивания беременности. Ветряная оспа может усугубиться и развитием бактериальной пневмонии. Воспаление легких провоцируют болезнетворные бактерии, внедрившиеся в ослабленный организм.
Вирус герпеса 8 типа
Вирус герпеса 8 типа может вызывать саркому Капоши и болезнь Кастлемана. Саркома Капоши — серьезная патология, которая сопровождается появлением злокачественных новообразований кожи. Протекает достаточно тяжело, особенно при иммунном дефиците. Может осложняться воспалением слизистой неба и лимфоузлов.
Болезнь Кастлемана — редкое заболевание, при котором наблюдаются лихорадочное состояние, увеличение печени, селезенки, анемия, резкое снижение массы тела.
Неврологические осложнения
При отсутствии адекватного лечения ветрянка у взрослых может привести к вторичному энцефалиту. Чаще всего происходит это спустя 5–10 дней после образования на коже первых высыпных элементов. Области локализации воспалительных очагов различны:
- при менингитической форме поражаются оболочки головного мозга;
- при атактической – оказывается затронут мозжечок;
- при миелитической – воспаляется спинной мозг.
В клинической практике отмечены случаи сочетанных поражений — энцефаломиелита, менингоэнцефалита. Снижение функциональной активности ЦНС характеризуется нарушениями координации, непроизвольными движениями глазных яблок, тремором рук, головокружениями. Есть информация о случаях частичной или полной потери зрения, параличах, тяжелых психических расстройствах.
Ветрянка: течение болезни
Для ветрянки характерна стадийность, которая позволяет оценить протекание болезни и сориентироваться в сроках карантина.
Инкубационный период ветрянки — это время, которое проходит между попаданием вируса в организм и появлением первых симптомов болезни. Обычно он составляет 2 недели, может колебаться от 10 до 21 дня. Инкубационный период ветрянки у взрослых и детей обычно имеет одинаковую продолжительность.
Продромальный период — начальная стадия ветрянки. Она короткая (1-2 дня), может отсутствовать вовсе. Ее характерные признаки — нарушение самочувствия, лихорадка, мышечные и головные боли, катаральные явления в носоглотке. Первые симптомы ветрянки у взрослых обычно более ярко выражены, чем у детей.
Период высыпаний длится 3-10 дней. Элементы сыпи появляются волнами, это сопровождается повышением температуры тела и нарушением самочувствия. Между «волнами» высыпаний проходит 1-2 дня. Всего этих «волн» обычно бывает 2-5, затем новые элементы перестают появляться и постепенно заживают. Наступает следующая стадия — заживления.
Период выздоровления начинается с того момента, когда перестают образовываться новые элементы, а все появившиеся покрываются корочками.
Период реконвалесценции (восстановления) после перенесенной ветрянки может длиться до 1 года. Вирус варицелла-зостер наносит серьезный удар по иммунной системе человека, и процесс ее восстановления обычно довольно длительный. В течение этого периода снижается устойчивость организма к другим вирусным инфекциям, например, ОРВИ.
Сколько дней длится ветрянка — зависит от индивидуальных особенностей заболевания, возраста пациента, состояния его иммунитета. В среднем с момента появления первых признаков ветрянки у ребенка до полного заживления элементов сыпи проходит 3 недели, у взрослых может быть больше.
Опасность ветрянки для беременной и плода
Если заболевание обнаружено у беременной, симптомы не оставляют сомнений в природе патологии, ее обычно госпитализируют. На ранних сроках она чревата тяжелейшими последствиями для плода:
- недоразвитием конечностей;
- аномалиями скелета;
- пороками зрительного аппарата;
- поражением кожных покровов;
- поражениями ЦНС;
- задержкой развития.
Если заражение произошло в третьем триместре, то заболевание у грудничка проявится сразу после рождения. На протяжении недели возникнут спровоцированные герпесвирусами симптомы. Течение болезни исключительно тяжелое — в трети диагностированных случаев ребенок не выживает
Профилактика
Специфическая профилактика заключается в принятии мер, направленных на предупреждение появления больного ребенка в организованном детском коллективе. Если это произошло, объявляется строгий карантин.
Ветряная оспа у ребенка требует изоляции на 9–10 суток с образования первых высыпных элементов. Дети, которые контактировали с ним, остаются дома в течение 3 недель. В случае ослабленного иммунитета для профилактики инфицирования практикуется использование противоветряночного иммуноглобулина.
Последние эпидемии
Заболеваемость ветряной оспой распространена повсеместно во всех странах мира. В России отмечается ежегодный рост числа заболеваний этой инфекции. С 1998 по 2007 г. заболеваемость ветрянкой увеличивалась в 1,8 раза ежегодно, каждый год регистрируется 500–700 тыс. случаев ветряной оспы.
Интересен такой факт: вакцина против ветряной оспы стала доступна в Российской Федерации в 2009 году. С конца 2013 по 2015 год был перерыв в поставках вакцины в нашу страну. По данным Роспотребнадзора, в 2015 году был отмечен рост заболеваемости ветрянкой по сравнению с 2014 годом на 16%.