Актуальность проблемы гнойных воспалительных заболеваний определяется увеличением числа больных, тяжестью клинического течения, трудностями в их лечении и ростом летальности.
В периоде новорожденности особенное значение имеет факт первой встречи ребенка с микроорганизмами. Кожа новорожденного отличается наличием незрелых органов защиты (желез, меньшим числом слоев эпидермиса), а потому, так же как и слизистые, более уязвима для инфекции.
Структура иммунитета ребенка близка ко взрослому, отличаясь лишь количественным соотношением иммуноглобулинов и степенью зрелости белков и клеток.
Способность к антителообразованию зависит также от возраста ребенка. В функциональном отношении иммунной системе ребенка свойственен, так называемый, ≪паралич иммунитета≫.
Принципы лечения острой гнойной хирургической инфекции у детей включают три основных, в равной степени важных, направления повышение сопротивляемости макроорганизма, подавление микроорганизмов, местное лечение процесса.
Первый детский медицинский центр предлагает своим пациентам все виды оперативного лечения, которые относятся к малой амбулаторной хирургии. В Центре работают высококвалифицированные детские хирурги, готовые при наличии медицинских показаний провести Вашему ребенку нужную операцию.
Что такое фурункул?
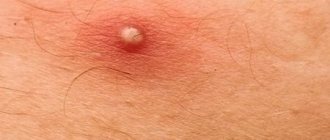
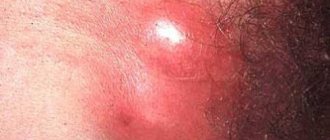
Фурункул развивается, когда воспаляется волосяной фолликул. Фото: Mahdouch at French Wikipedia (Creative Commons Attribution 1.0 Generic license) Согласно данным исследований, кожные заболевания – одна из ведущих причин обращений за первичной медико-санитарной помощью.
Ярким примером заболевания этой группы является возникновение фурункулов, которые представляют собой гнойно-некротические воспаления волосяных фолликулов и прилегающих тканей, в том числе – сальных желез. Чаще всего они встречаются в подростковом и раннем взрослом возрасте1.
Локализация фурункулов
В большинстве случаев фурункулы возникают в зонах, подвергающихся загрязнению и/или механическому воздействию – на кистях рук, предплечьях, задней поверхности шеи, ягодицах, пояснице, бедрах. В редких случаях гнойники возникают в неожиданных местах – в слуховом канале, на наружной и внутренней поверхности носа, половых губах и т.д. Однако чирей никогда не формируется на участках кожи, лишенных волос – ладонях и ладонных поверхностях пальцев, подошвах.
В чем разница между фурункулом и карбункулом?
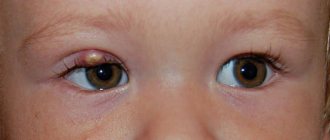
Карбункул – это гнойно-некротическое воспаление сразу нескольких волосяных фолликулов, сливающихся в один гнойный очаг (рис. 1). Часто он является осложнением фурункула. Встречается карбункул значительно реже, чем фурункул, а основную группу пациентов представляют лица среднего и пожилого возраста.
Рисунок 1. Чем фурункул отличается от карбункула. Источник: IQWiG / NCBI
Фурункул и абсцесс: что это?
Фурункул — острое гнойно-некротическое воспаление волосяного мешочка и прилежащей соединительной ткани. Возбудитель заболевания — чаще золотистый стафилококк; значительно реже — белый стафилококк и стрептококк. Заболевание чаще встречается у людей молодого возраста.
Клиника заболевания довольно характерна: вокруг устья волосяного фолликула появляется небольшой конусообразно возвышающийся над поверхностью кожи узелок, окруженный плотным инфильтратом, что сопровождается покраснением кожи и самопроизвольной болью. В центре инфильтрата видна темная точка — стержень фурункула.
На 3—4 сут. появляются признаки гнойного расплавления центральной части фурункула. Затем происходит его вскрытие и из толщи инфильтрата выделяется небольшое количество гноя. Стержень подвергается некрозу и отделяется; если этого не происходит, его удаляют оперативным путем. После отторжения стержня боль стихает, и спустя несколько дней рана наполняется грануляциями и эпителизируется с образованием небольшого втянутого рубца.
Как правило, злокачественное течение фурункула является следствием попытки его выдавливания, результатом позднего обращения больного в лечебное учреждение или неправильного его лечения.
Абсцесс — это ограниченное скопление гноя, окруженное оболочкой (пиогенной капсулой).
Абсцессы могут быть асептическими и септическими. Асептические абсцессы развиваются после подкожного введения некоторых раздражающих химических веществ
Инфекционные агенты (бактерии, грибы) могут проникать в организм экзогенно через поврежденный эпителий кожи или слизистые оболочки (входные ворота) или эндогенно (из очага инфекции в самом организме).
При прогрессировании гнойного процесса повышается риск разрыва пиогенной капсулы, в результате чего инфекционный процесс распространяется за ее пределы.
В начальной стадии формирования поверхностного абсцесса определяется ограниченная болезненная припухлость, горячая на ощупь. Через 3-4 дня в центре появляется размягчение, кожа в центре инфильтрата становится более тонкой и темной, а границы абсцесса — более четкими. На 4-7 сутки абсцесс вскрывается и из него выходит гнойное содержимое. При этом болезненность воспаленного участка уменьшается.
После заживления абсцесса на его месте остается атрофический (втянутый) рубец.
Причины возникновения
Чирей развивается в результате инфицирования волосяного фолликула патогенными бактериями, зачастую – в сочетании со снижением местного и системного иммунитета. В подавляющем большинстве случаев причиной воспаления становится золотистый стафилококк Staphylococcus aureus, реже – Staphylococcus pyogenes albus.
Одним из важных пусковых факторов при этом является нарушение нормального состава микрофлоры кожи, за счет чего патогенные стафилококки получают возможность длительное время пребывать на ее поверхности. В первую очередь это связано с несоблюдением правил личной гигиены.
Причины абсцессов, флегмон, фурункулов, карбункулов
Основная причина абсцессов, флегмон, фурункулов и прочих воспалительных заболеваний с признаками нагноения — инфекционная. Возбудитель попадает в организм через поврежденную кожу — из-за царапин, порезов и т.д. Ещё один путь распространения — через кровь или лимфу из другого очага воспаления в организме.
Самые распространённые возбудители абсцессов, флегмон и других заболеваний — бактериальная инфекция, например, золотистый стафилококк или стрептококк. В группу риска попадают люди с ослабленным иммунитетом. Часто фурункулы и абсцессы образуются после переохлаждения.
Факторы риска
Нарушению состава микрофлоры кожи способствует ухудшение работы иммунной системы, которое может быть обусловлено следующими патологиями и факторами:
- Инфекционные заболевания: СПИД, хронический туберкулез.
- Хронические соматические патологии: гепатиты, бронхиты, пиелонефриты.
- Эндокринные заболевания: сахарный диабет, эндокринное ожирение.
- Наличие злокачественных опухолей в организме и их лечение: лучевая или химиотерапия.
- Длительный прием глюкокортикостероидов.
- Неправильное, несбалансированное питание, приводящее к гипо- и авитаминозу.
К местным изменениям кожных покровов, которые способствуют появлению фурункулов, относятся:
- Гипергидроз – усиленное потоотделение.
- Частая травматизация кожи, царапины и порезы.
- Дерматологические патологии: экзема, акне, псориаз.
Стадии развития фурункула
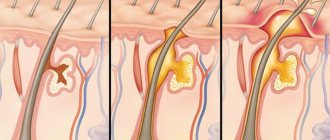
При инфицировании волосяного фолликула сначала формируется пустула, содержащая нейтрофилы (белые кровяные тельца, отвечающие за иммунный ответ), патогенные стафилококки и фибрин. Далее бактерии опускаются по фолликулу, провоцируя воспаление, что приводит к образованию инфильтрата с последующим некрозом (отмиранием) окружающих тканей. При этом вокруг зоны поражения происходит расплавление тканей, за счет чего формируется гной, фурункул зреет. Гнойный экссудат скапливается под эпидермисом, вокруг устья фолликула. Далее, вместе с некротическим стержнем и погибшим волосом он прорывает и выходит наружу. Со временем на месте прорвавшегося фурункула образуется рубец.
На основе патогенеза и клинических особенностей принято выделять 3 последовательные стадии развития фурункула, которые занимают порядка 7-10 дней. К ним относятся:
- Стадия инфильтрации. Сопровождается инфильтрацией (просачиванием элементами крови и продуктами воспалительного процесса) тканей вокруг волосяного фолликула. Занимает 3-4 дня.
- Стадия нагноения и некроза. Начинается с образования характерного гнойно-некротического стержня. Также возникает интоксикационный синдром. На пике клинических проявлений происходит вскрытие покрышки гнойного стержня, а из образовавшегося отверстия выделяются гнойные массы. После этого симптомы идут на спад.
- Стадия восстановления. Начинается с образования грануляционной ткани в виде корки на месте вскрытия. Спустя 3-4 дня после этого возникает соединительнотканный рубец, изначально имеющий красно-синий окрас, но постепенно бледнеющий и приобретающий телесный цвет. Вся стадия занимает до 10 дней.
Лечение абсцессов, флегмон, фурункулов, карбункулов при помощи лазерной терапии
Лазерная терапия возможна только после хирургической обработки и вскрытия абсцесса или другого гнойника, при условии оттока гноя.
Перед проведением процедуры лазерной терапии полость должна быть промыта.
Обрабатывается сама послеоперационная рана (зона разреза), а также окружающие ткани до 5 см в стороны. Воздействие сканирующее, на высоте 0,5-1 см над поверхностью очага поражения.
| № | Зона воздействия | Частота | Экспозиция |
| 1 | Область вскрытого абсцесса или другого гнойника | ПЕРЕМ | 5 минут на 10 см 2 поверхности |
Курс лечения 10-15 процедур, по 1 процедуре в день.
Рекомендуется дополнительно проводить неинвазивное воздействие на кровь в регионе, максимально приближенном к зоне поражения. При всех гнойных процессах основным методом консервативного лечения является антибиотикотерапия. Лазерное воздействие в значительной степени повышает транспорт лекарственных средств в очаг поражения. Рекомендуются антибиотики пенициллинового ряда, тетрациклины и др. в течение 7-10 дней в сочетании с нистатином.
Опасен ли фурункул? Возможные осложнения
В большинстве случаев, при своевременном лечении, чирей не несет серьезной опасности. Но при попытках самостоятельно выдавить гнойно-некротический стержень, неадекватной местной терапии или присоединении вторичной инфекции могут развиваться опасные осложнения.
Локальные осложнения включают гнойные поражения кожи и подкожной клетчатки: фурункулез, карбункулы, абсцессы и флегмоны. Также возможно поражение прилегающих кровеносных сосудов и лимфатических узлов в виде флебитов, тромбофлебитов, лимфаденита.
Наибольшую опасность представляют фурункулы, располагающиеся в области носогубного треугольника и выше на лице, слухового прохода, поскольку при этом высок риск распространения гнойных масс и патогенных бактерий внутрь черепно-мозговой коробки посредством кровеносных сосудов. Это может привести к поражению мозговых оболочек (менингит, арахноидит) и непосредственно тканей головного мозга, (энцефалит, абсцессы головного мозга). В редких случаях чирей может стать причиной попадания гнойных масс и бактерий в системный кровоток с развитием сепсиса.
Важно! Особую опасность для пациента и окружающих представляет вскрывшийся фурункул, который не лечится должным образом. Прорвавшийся чирей может быть причиной заражения других фолликулов с формированием фурункулеза, а также входными воротами для вторичных инфекций. Кроме этого, выделяющиеся гнойные массы могут стать источником инфицирования для других людей, контактирующих с ним напрямую или опосредованно (через предметы быта).
Лечение детей с фурункулезом и абсцессами
Для правильного прогноза и своевременной последующей терапии необходимо дифференцировать абсцесс от фурункула, абсцедирующего лимфаденита и нагноившейся атеромы или врожденной кисты.
Лечение больных с фурункулезом и абсцессами только хирургическое.
Поверхностные абсцессы у детей старших возрастных групп могут быть вскрыты под местным обезболиванием. Нужно помнить, что инфильтрация воспаленных тканей анестетиком вызывает резкую болезненность. Абсцессы, расположенные в глубине тканей, и абсцессы у детей младших возрастных групп следует вскрывать под общим обезболиванием.
При глубоких абсцессах и тенденции к распространению отека проводят курс общей терапии, интенсивность которого определяется возрастом ребенка и характером процесса.
Симптомы фурункула
В большинстве случаев чирей протекает с довольно характерными симптомами, которые варьируют в зависимости от стадии развития. В целом пациенты могут иметь следующие жалобы:
- Общая слабость, повышение температуры тела до 38°С, головная боль.
- Покалывание, зуд в области образования фурункула, которые спустя несколько дней сменяются резкой болью.
- Покраснение и уплотнение кожи в области воспаления, которое конусообразно выступает над кожей.
- Образование небольшой беловатой гнойной головки в центре уплотнения, которая спустя несколько дней вскрывается.
- Выделение желтоватого гнойного содержимого из отверстия, образовавшегося после вскрытия пустулы. При этом существенно облегчаются болевые ощущения и улучшается общее состояние человека.
- Проявления фурункулеза могут варьировать от локализации и сопровождаться нехарактерными особенностями. Например, при образовании гнойного очага в области верхней губы или век наблюдается выраженный отек, а при возникновении фурункула в зоне слухового канала на первый план выходят сильная головная боль с распространением в нижнюю челюсть, а также ухудшение слуха.
Симптомы фурункула у ребенка
Основные симптомы фурункула у годовалого ребенка, детей дошкольного и школьного возраста одинаковы и зависят от стадии развития заболевания. На начальном этапе на коже появляется участок покраснения, который постепенно увеличивается, но практически не вызывает неприятных ощущений. По мере прогрессирования патологии в центре очага появляется гнойный участок, а зона воспаления увеличивается в размерах и становится резко болезненной. Затем внутри полости формируется некротический стержень, который со стороны выглядит как темная точка в самом центре фурункула. Через несколько дней гнойник прорывается, его содержимое выходит наружу, после чего начинается процесс заживления.
Небольшой фурункул, особенно если он расположен на руке, ноге или пальце ребенка, редко вызывает общие симптомы. При множественных воспалительных очагах, а также при локализации в области с большим количеством кровеносных и лимфатических сосудов (лицо, шея, пах, подмышечные впадины), у малыша может повыситься температура, появиться слабость, недомогание и другие признаки общей интоксикации.
Когда обратиться к врачу?
В большинстве случаев человек может самостоятельно справиться с одним, неосложненным фурункулом. Однако рекомендуется обратиться за медицинской помощью при выраженном нарушении общего состояния или первых признаках формирования осложнений.
Тревожными симптомами и изменениями, которые указывают на необходимость обращения к специалистам, являются:
- Одновременное появление более 1 фурункула.
- Появление фурункула на лице.
- Быстрое ухудшение самочувствия.
- Сильная боль в области фурункула, повышение температуры тела до 39°С и более.
- Отсутствие положительной динамики, несмотря на проводимое лечение.
- Сохранение воспалительного процесса более чем 2 недели.
- Постоянные рецидивы фурункулов.
Диагностика фурункула
Фурункул появляется в виде «прыщика» с воспалением вокруг, в центре обычно можно видеть «стержень» (воспаленный волосяной фолликул). Воспаление быстро нарастает и при отсутствии надлежащего лечения фурункула в подлежащих тканях формируется гнойник, т.е. фурункул становится абсцедирующим. На этой стадии необходимо хирургическое лечение фурункула.
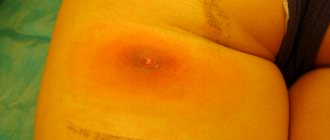
На фото — абсцедирующий фурункул левого бедра.
На фото ниже — фурункул бедра. На фоне покраснения и инфильтрата видны три гнойные «головки». При дальнейшем распространении процесса и отсутствии лечения такой фурункул может превратиться в карбункул.
В отдельных случаях фурункулы появляются часто, на разных участках тела. Такое состояние называется фурункулез. При фурункулезе необходимо обследование у хирурга, дерматолога, иммунолога, эндокринолога для поиска причин, вызвавших это заболевание.
Наиболее опасны фурункулы на лице, особенно те, которые расположены выше носогубной складки. Дело в том, что при таком расположении фурункула имеется риск развития менингита.
Диагностика
Диагноз «фурункул», как правило, устанавливается на основе характерных клинических изменений. Однако с целью контроля общего состояния пациента, раннего выявления и профилактики осложнений, могут использоваться следующие лабораторные и инструментальные методы диагностики:
- Общие анализы крови и мочи (ОАК, ОАМ).
- Биохимический анализ крови с определением уровня глюкозы.
- Анализ крови на ВИЧ методом иммуноферментного анализа (ИФА).
- Определение маркеров вируса гепатитов В и С методом ИФА.
- Бактериальный посев образца гнойных масс для выявления возбудителя и его чувствительности к основным антибиотикам.
При рецидивирующих и множественных фурункулах дополнительно может выполняться флюорография или рентгенография органов грудной клетки, ультразвуковое исследование органов брюшной полости и почек и др.
Дифференциальная диагностика фурункула проводится с другими дерматологическими и инфекционным заболеваниями, которые могут сопровождаться схожими симптомами, в том числе:
- Гнойный гидраденит,
- Узловатая эритема,
- Сибирская язва,
- Туберкулез кожи,
- Актиномикоз.
Диагностика фурункулов у детей
Диагностикой и лечением фурункулов у детей занимается дерматолог, нередко требуется помощь хирурга и/или оториноларинголога. Постановка диагноза не представляет затруднений, поскольку образование хорошо видно при обычном осмотре. Если фурункулы появляются у ребенка слишком часто и/или в большом количестве, требуется более детальное обследование для уточнения причины этого состояния. В зависимости от ситуации назначается:
- микроскопия и бакпосев содержимого гнойника;
- общий и биохимический анализ крови;
- глюкозотолерантный тест при подозрении на сахарный диабет;
- исследование состояния иммунитета;
- УЗИ внутренних органов, обследование полости носа и носовых пазух, рентген органов грудной клетки и другие исследования, направленные на поиск хронических очагов воспаления.
Нередко к обследованию присоединяются детские врачи других специальностей: эндокринологи, пульмонологи, гастроэнтерологи и иммунологи.
Кроме того, при подозрении на развитие фурункула, необходимо в обязательном порядке подключить к диагностике детского хирурга. Его вмешательство поможет своевременно заметить образование абсцесса и принять необходимые меры (вскрытие гнойника, промывание полости, перевязки).
Лечение фурункула
Фурункул, в подавляющем большинстве случаев, подлежит местному лечению, которое зависит от стадии его развития. Целью проводимой терапии является предупреждение осложнений, очищение гнойного очага и предотвращение образования грубых рубцов.
Медикаментозное лечение
На стадии инфильтрации могут использоваться ихтиоловые повязки, согревание сухим теплом и УВЧ-терапия. После вскрытия показаны повязки с гипертоническим раствором хлорида натрия, турунды с хлорамфениколом и метилурацилом.
С целью снижения температуры тела и подавления болевых ощущений могут использоваться нестероидные противовоспалительные средства (НПВС): ибупрофен, парацетамол. В зависимости от сопутствующих изменений используются витаминные комплексы, антигистаминные препараты, иммуномодуляторы и др. При подозрении на развитие осложнений также могут назначаться антибактериальные препараты.
Локальное лечение мазями
Для борьбы с фурункулами часто используют местные средства. Фото: Genrix20061.mail.ru / Depositphotos
Важную роль в лечении играет местная терапия с использованием различных мазей. Учитывая большое количество представленных на рынке топических средств и стадийность заболевания перед выбором препарата лучше проконсультироваться с врачом, в особенности – если фурункул вскочил у ребенка.
На стадии инфильтрации рекомендовано использование антисептических мазей с так называемым вытягивающим эффектом: ихтиоловой, гепариновой, синтомициновой.
При самостоятельном вскрытии фурункула показана обработка образовавшегося дефекта кожи антибактериальным мылом, после чего необходимо применить антисептик. С целью профилактики локальных гнойных осложнений используют повязки со средствами, обладающими местным антибактериальным эффектом (левомеколь или тетрациклиновая мазь). При этом рекомендуется смена повязки 2–3 раза в день до заживления с промыванием раны теплой водой с мылом.
Хирургическое лечение
В некоторых случаях, при сильной боли или риске развития осложнений, принимается решение вскрытия чирья. Для этого над пустулой делается небольшой разрез, через который удаляются гнойно-некротические массы. После операции зону поражения обрабатывают антисептическими растворами, реже – назначают системные антибиотики.
Советы для лечения в домашних условиях
Небольшие, одиночные фурункулы могут лечиться в домашних условиях. Для ускорения процесса восстановления и предотвращения распространения инфекции в прилегающие ткани и кровеносные сосуды следует придерживаться следующих рекомендаций:
- Использовать теплые компрессы. Прибегание к теплым компрессам несколько раз в день примерно по 10 минут поможет фурункулу вскрыться и быстрее высвободить гнойно-некротические массы.
- Минимизировать механическое воздействие на фурункул. Не стоит пытаться выдавить или прокол фурункул самостоятельно. Это может привести к прорыву гнойно-некротического стержня в более глубокие ткани.
- Соблюдать правила гигиены. После обработки вскрытого фурункула и контакта с выделениями из него необходимо тщательно помыть руки. Также важно использовать одноразовые материалы для компрессов и повязок и стирать одежду и ткани, которые контактировали с содержимым фурункула.
Народное лечение
В качестве вспомогательной терапии могут применяться различные народные рецепты. Однако важно отметить, что при отсутствии положительной динамики и первых признаках ухудшения местных изменений или общего состояния необходимо немедленно обратиться за квалифицированной медицинской помощью.
Одними из наиболее популярных народных рецептов являются:
- Медовая лепешка. Для приготовления смешивается одна столовая ложка меда, такое же количество пшеничной муки. Далее она прикладывается к фурункулу до вскрытия пустулы. Считается, что она помогает гнойному очагу быстрее и лучше очиститься.
- Алоэ или каланхоэ. Свежесрезанный лист алоэ или каланхоэ прикладывается срезом к коже на несколько часов к области инфильтрации. Этот метод подходит для начальных стадий развития заболевания.
- Картофель. Очищенный, вымытый картофель нарезают пластинами и прикладывают к фурункулу. Менять такую повязку следует 3-4 раз в день.
Чтобы фурункул скорее прошел, можно использовать сок алоэ. Фото: piyaphunjun.gmail.com / Depositphotos
gormed.su
Фурункул (furunculus) острое воспаление гнойно-некротического характера, локализующееся в волосяном фолликуле и окружающей его соединительной ткани. Заболевание вызывается бактериями, в основном золотистым стафилококком.
Заболевание начинается с чувства жжения, покалывания, покраснения участка кожи, центр которого соответствует месту выхода волоса. Затем возникает отек кожи, появляется бугорок с гнойной головкой. Размеры фурункула различны и могут быть от 0,5 до 3,5 см в диаметре.
Осложнениями фурункула могут быть: регионарный лимфаденит, абсцесс, флегмона, тромбофлебит, сепсис – все эти заболевания требуют хирургического лечения.
Наиболее опасны фурункулы, располагающиеся в области носогубной складки, требующие госпитализации в стационар, это обусловлено возможным развитием гнойного тромбоза кавернозного синуса (это одна из пазух твердой мозговой оболочки головного мозга).
В начальных стадиях развития фурункула проводится консервативные мероприятия (местное лечение, перевязки). Операция требуется в случае абсцедирования фурункула.
Карбункул (carbunculus) — это острое гнойное заболевание кожи характеризующееся воспалением нескольких волосяных фолликулов и сальных желез с последующим некрозом кожи и подкожной клетчатки.
Чаще всего возбудителем карбункула является золотистый стафилококк, реже – стрептококки, кишечная палочка, энтерококки. Предрасполагающими факторами являются – нарушение правил гигиены, а также нарушение обмена веществ, такие как сахарный диабет и ожирение.
Карбункулы чаще бывают одиночными и локализуются на задней поверхности шеи, в межлопаточной области, на пояснице, ягодицах и лице, реже они встречаются на конечностях.
Заболевание, также как и фурункул, начинается с чувства покалывания и жжения в определенном участке кожи, затем появляется отек, который быстро увеличивается, появляются признаки гнойного расплавления тканей: пораженный участок кожи становится синюшно-багровым, в коже над карбункулом образуются узкие свищевые отверстия, через которые отделяется гной.
При этом пациент может испытывать чувство озноба, общее недомогание, усталость, тошноту и рвоту, головную боль. Эти явления уменьшаются после самостоятельного вскрытия карбункула. Осложнениями карбункула являются лимфангиит и регионарный лимфаденит, сепсис, прогрессирующий тромбофлебит, гнойный менингит. Особенно опасны карбункулы, локализующиеся на лице, а также у лиц, страдающих сахарным диабетом — они требуют стационарного лечения.
Лечение карбункула в амбулаторных условиях возможно при небольших размерах карбункула, локализации его на туловище или конечностях, невыраженной интоксикации.
На стадии формирования карбункула показано применение антибиотиков, а также местное лечение. Если консервативное лечение приносит положительные результаты, то через 2-3 дня наблюдается уменьшение инфильтрата, болезненности и понижение температуры тела, а также нормализуется картина крови.
На стадии формирования карбункула показано применение антибиотиков, а также местное лечение. Если консервативное лечение приносит положительные результаты, то через 2-3 дня наблюдается уменьшение инфильтрата, болезненности и понижение температуры тела, а также нормализуется картина крови.
При формировании гнойного очага необходимо хирургическое лечение. Операцию проводят под местной анестезией. Вскрывают карбункул крестообразным разрезом, иссекают нежизнеспособные ткани и применяются лекарственные средства местного действия. В дальнейшем пациенту проводят необходимые этапные перевязки, проводят антибактериальную терапию.
На гнойные заболевания кожи и подкожной жировой клетчатки приходится почти 70% всех обращений к хирургу. Несмотря на то, что обычно вскрытие гнойника происходит быстро и практически безболезненно, эти заболевания могут спровоцировать серьезные осложнения. Если вы обнаружили воспаление на коже, обратитесь в хирургические отделение Клиники профессора Горбакова без малейших промедлений.
Наиболее распространенными гнойными заболеваниями являются абсцессы, панариции, карбункулы, флегмоны, фурункулы и гидраденит. Они занимают почти треть от всего списка гнойных заболеваний.
Причины образования панарициев, фурункулов и карбункулов
Примерно 80% из них вызваны стафилококками, которые бывают крайне устойчивы к антимикробным препаратам. К причинам, которые способствуют образованию гнойников, относят:
- Снижение местного иммунитета тканей кожи, а также травмы, раны, микротрещины и порезы;
- Общее снижение резистентности организма, которое может быть следствием сахарного диабета, иммунодефицита, стресса и других системных патологий;
- Наличие внешнего очага инфекции.
Симптомы панарициев
Панариций – это заболевание воспалительной природы, которое локализуется на пальцах рук и ног и характеризуется острым течением. Выделяют две формы заболевания:
- Гнойная форма;
- Серозная форма, при которой более выражен отек.
Панариций пальца формируется на месте микротравмы, в которую попала инфекция. Появляется припухлость, гиперемия и болезненные ощущения пульсирующего характера. Также могут развиться симптомы общего недомогания и подняться температура.
Симптомы фурункулов
Фурункул – это воспаление волосяного фолликула гнойно-некротического характера. Чаще всего воспаление распространяется на близлежащие сальные ткани. Возможно одновременное развитие множественных воспалений на ограниченном участке или же по всей поверхности тела. Это называется фурункулез, который тяжело поддается лечению и может хронически рецидивировать в течение нескольких лет. Причиной фурункула чаще всего является золотистый стафилококк. Наиболее опасным с точки зрения локализации является фурункул на лице.
Симптомы карбункулов
Карбункул – это слияние нескольких фурункулов в один большой гнойно-некротический очаг. Источником воспаления служит стафилококк или стрептококк. Процесс сопровождается симптомами общей интоксикации и недомоганием. При несвоевременной медицинской помощи может развиться сепсис, менингит и другие неотложные состояния.
Диагностика гнойных заболеваний кожи проводится на осмотре врачом-хирургом. При рецидивирующем фурункулезе может потребоваться консультация дерматолога или иммунолога. Важным аспектом в данном случае является дифференциальная диагностика, которая позволит идентифицировать воспаление и предотвратить сепсис.
При необходимости определить возбудителя проводится бактериоскопия мазка гнойного содержимого с последующим определением его чувствительности к наиболее распространенным антибиотикам. Возможно, для определения микрофлоры потребуется сделать посев. Этот анализ может занять некоторое время.
При подозрении на наличие сахарного диабета у пациента врач может предложить сдать кровь для определения уровня глюкозы. Лечение гнойно-воспалительных заболеваний кожи у больных сахарным диабетом является более сложным процессом и, возможно, потребует обращения в стационар.
Лечение гнойно-воспалительных заболеваний кожи в амбулаторных условиях осуществляется только при локализации их на туловище в виде единичных образований. Симптомы интоксикации в этом случае не должны быть сильно выражены.
В этом случае рекомендуется фармакотерапия, которая включает противомикробный препарат, а также местные дезинфицирующие и дренирующие средства.
При хронических фурункулезах применяется комплексная терапия, которая включает:
- Введение аутовакцин;
- Иммунизация специфическими анатоксинами;
- Общеукрепляющую терапию.
Хирургическое лечение панарициев, фурункулов и карбункулов, стоимость которого зависит от количества образований, проводится при неэффективности консервативного лечения. Также хирургическое иссечение показано при несвоевременном обращении пациента в клинику и развитии обширного нагноения.
Специалисты Клиники профессора Горбакова напоминают о недопустимости лечения панарициев, фурункулов и карбункулов в домашних условиях. Сепсис, который является одним из осложнений – это грозное острое состояние, которое угрожает не только здоровью, но и жизни пациента. Ценой несвоевременного обращения к врачу может стать ваша жизнь!
Прогноз и профилактика
Как правило, выздоровление наступает спустя 1-2 недели с момента появления первых симптомов. В качестве остаточного явления иногда выступает небольшой соединительнотканный рубец, который постепенно приобретает телесный цвет и становиться малозаметным.
Предотвратить развитие фурункулов не всегда возможно, в особенности – при ослабленном иммунитете. Однако избежать развития заболевания могут помочь следующие рекомендации:
- Соблюдение правил личной гигиены, в том числе регулярное мытье рук с мылом или использование спиртосодержащих средств для рук. Это позволит снизить вероятность нарушения нормальной микрофлоры кожи и инфицирования патогенными бактериями.
- Правильная обработка повреждений кожи. Кожу вокруг порезов и ссадин нужно обрабатывать антисептиками, а непосредственно сами повреждения перевязывать чистыми стерильными сухими повязками, пока они не заживут.
- Индивидуальное использование средств личной гигиены. Нельзя делиться полотенцами, простынями, бритвами, одеждой, спортивным снаряжением и другими личными вещами. За счет этих предметов патогенные стафилококки получают возможность передаваться от человека к человеку.
- Правильное, сбалансированное питание.
- Полноценное лечение сопутствующих заболеваний и состояний, которые могут снижать защитные силы организма.
Источники
- Shallcross, Laura J et al. “Incidence and recurrence of boils and abscesses within the first year: a cohort study in UK primary care.” The British journal of general practice: the journal of the Royal College of General Practitioners vol. 65,639 (2015).
- Клинический протокол диагностики и лечения «абсцесс кожи, фурункул и карбункул других локализаций» Экспертный совет РГП на ПХВ «Республиканский центр развития здравоохранения» Министерства здравоохранения и социального развития Республики Казахстан от «12» декабря 2014 года протокол No 9.
- Boils and carbuncles. Mayo Clinic.
- Федеральные клинические рекомендации по ведению больных пиодермиями. Российское общество дерматовенерологов и косметологов, 2015.