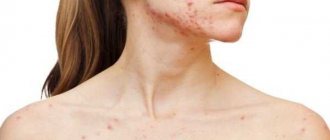
Паратонзиллярный абсцесс представляет собой воспалительный процесс в клетчатке вокруг миндалин. Обычно причиной его появления становится ангина, когда воспаление переходит с нёбных миндалин на близлежащие ткани. Также абсцесс может формироваться как осложнение гнойного или стрептококкового фарингита.
Ослабленная инфекционными поражениями, травмами десен, нёба и языка, курением и кариесом ротовая полость, а также сниженный иммунитет являются факторами, которые способствуют развитию заболевания. Скопление гноя провоцирует болевые ощущения и мешает больному нормально глотать пищу, разговаривать, и даже двигать головой.
Паратонзиллит: этиология и опасность его развития
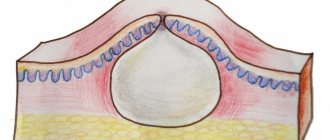
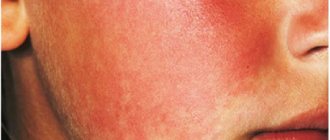
Острое воспаление околоминдаликовой клетчатки ощущается как огромный ком в глубине горла, наполненный гноем. Он может быть односторонним, или поражать правую и левую миндалину одновременно.
Развитие заболевания происходит на фоне острой ангины, стрептококкового фарингита и общего ослабления организма. Когда из нагноившихся фолликулов и лакун инфекция попадает в клетчатку вокруг миндалин, в ней начинает накапливаться гнойное содержимое.
Понятие “паратонзиллярный абсцесс” характеризует уже сформировавшийся процесс полости с гноем. При этом больной чувствует сильную нарастающую боль в горле, отмечает трудности с глотанием, слабость, озноб, сильное повышение температуры. У него отмечается увеличение лимфатических узлов и неприятный запах изо рта.
Содержание:
- Паратонзиллит: этиология и опасность его развития
- Методы выявления и лечения патологии
- Показания для проведения вскрытия абсцесса
- Как происходит удаление гнойника
- Обязательная госпитализация при паратонзиллярном абсцессе
- Восстановительные мероприятия после операции
Болезненные ощущения отдают в ухо и челюсти, из-за них развивается тризм жевательных мышц, и больной не может нормально открыть рот.
Опасность патологии заключается в том, что если гной будет продолжать накапливаться в горле, он может попасть в более глубокие ткани шеи, и вызвать развитие сепсиса, острого стеноза гортани, флегмоны шеи и медиастинита. В тяжёлых случаях возможен летальный исход. Наличие перечисленных осложнений является показанием для госпитализации пациента.
В зависимости от расположения полости с гноем, паратонзиллит классифицируется на несколько форм.
Задний абсцесс локализуется между небно-глоточной дужкой и миндалиной, с высокой вероятностью перехода воспаления на область гортани.
Передняя форма располагается между верхней частью миндалины и нёбно-язычной дужкой. Такой гнойник часто вскрывается самостоятельно, после чего гной попадает в горло.
Некоторые воспалительные стоматологические состояния становятся причиной формирования нижнего паратонзиллита – гнойника за нижним краем миндалины.
Наружный паратонзиллярный абсцесс диагностируется достаточно редко – он локализуется снаружи миндалины. В таком случае разрыв гнойника опасен попаданием гноя в мягкие ткани шеи.
Различия патологических изменений в глотке, которые порождает паратонзиллит, позволяет выделить такие типы патологии:
- отёчную;
- инфильтрационную;
- абсцедирующую.
Первый тип патологии развивается без выраженного воспаления, и характеризуется сильной отёчностью тканей, при том, что симптомы проявляются на этом этапе в виде умеренных болей в горле.
Далее появляются симптомы прогрессии воспаления, нарастают болевые ощущения и отмечается повышение температуры. На этом этапе уже можно диагностировать заболевание.
Абсцедирующая форма наступает через 2-4 дня после начала воспаления. В это время формируется массивное образование, заполненное гноем, что приводит к деформации зева.
Услуги
Вскрытие гнойников – прокол, разрез гнойника с помощью скальпеля с последующей очисткой раны.
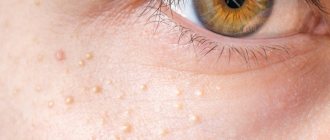
Гнойник – образование на коже и слизистых разной величины и формы с гнойным содержимым.
В медицинском центе «Мой доктор» проводится вскрытие следующих видов гнойников
- карбункулы
- фурункулы
- угри
- абсцессы
- гидрадениты
- панариции
- паронихии
- флегмоны
ОБСЛЕДОВАНИЕ ПЕРЕД ВСКРЫТИЕМ ГНОЙНИКОВ
Экспресс-тест на ВИЧ, сифилис, гепатиты В, С (анализ крови выполняется в нашей лаборатории в течение 30 минут).
Карбункул – острое гнойное воспаление кожи и подкожной клетчатки вокруг нескольких рядом расположенных волосяных луковиц и сальных желез. Вскрытие карбункула проводится при некрозе (отмирании) тканей.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ КАРБУНКУЛА
В здоровые ткани вокруг карбункула хирург делает укол анестетика. Через 2-3 мин. после обезболивания на месте образования делается крестообразный разрез скальпелем, удаляются омертвевшие ткани, вскрываются затеки. Рана очищается от гноя, обрабатывается антисептиком.
После процедуры на 2 дня накладывается асептическая повязка. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 15-20 мин.
Фурункул или чирей – острое гнойное воспаление волосяной луковицы, сальной железы и окружающей ткани с образованием стержня. Фурункул, в отличие от карбункула, развивается в границах одной волосяной луковицы. Вскрытие фурункула проводится, если гнойник разрастается в подкожной клетчатке и препятствует отторжению стержня.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ ФУРУНКУЛА
В здоровые ткани вокруг фурункула хирург делает укол анестетика. Через 2-3 мин. после обезболивания стенка фурункула прокалывается скальпелем, удаляется стержень. Рана очищается от гноя, обрабатывается антисептиком.
После процедуры накладывается асептическая повязка. Ежедневно, до полного заживления раны, требуются перевязки.
Длительность процедуры – 15-20 мин.
Угревой элемент – гнойный прыщ, возникающий из-за закупорки протоков сальных желез. Вскрытие угря проводится при тяжелой форме угревой сыпи.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ УГРЯ
В здоровые ткани вокруг угря хирург делает укол анестетика. Через 2-3 мин. после обезболивания стенка угря прокалывается скальпелем. Рана очищается от гноя, обрабатывается антисептиком.
После процедуры накладывается асептическая повязка. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 10-15 мин.
Абсцесс – гнойное воспаление кожи и подкожной клетчатки с образованием нарыва.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ АБСЦЕССА
В здоровые ткани вокруг абсцесса хирург делает укол анестетика. Через 2-3 мин. после обезболивания над абсцессом делается разрез скальпелем, хирург вводит палец в полость гнойника и разрушает стенки камер. В разрез вставляется полоска марли, пропитанная специальным раствором, для оттока гноя, накладывается асептическая повязка.
Дренаж удаляется через 2 дня. Повторное дренирование проводится по необходимости, до полного выведения гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
Гидраденит – гнойное воспаление потовых желез.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ ГИДРАДЕНИТА
В здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания делается широкий разрез скальпелем через гнойник до здоровых тканей. Хирург вычищает гной, удаляет всю инфицированную жировую клетчатку. Рана обрабатывается антисептиком.
После процедуры накладывается асептическая повязка. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
Панариций – гнойное воспаление мягких тканей и костей пальца вокруг ногтя.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ ПАНАРИЦИЯ
В здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания подкожная клетчатка пальца рассекается с помощью скальпеля. Рана очищается от гноя, обрабатывается антисептиком.
Возможно потребуется удаление пораженного ногтя.
По необходимости проводится дренаж гнойника – под ногтевой валик подкладывают полоску марли, смоченную в специальном растворе, для оттока гноя. Марлю удаляют через 4-5 дней.
После процедуры накладывается асептическая повязка. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 15-20 мин.
Паронихий – гнойное воспаление кожи и тканей пальца вокруг ногтя.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ ПАРОНИХИЯ
В здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания отслоенная часть ногтя удаляется с помощью хирургических ножниц – ногтевой валик приподнимают от ногтя, ножницы вводят под край корня и удаляют отслоенную часть. Под ногтевой валик подкладывают полоску марли, смоченную в специальном растворе, для оттока гноя, накладывают асептическую повязку.
Дренаж удаляется через 2-3 дня. Повторное дренирование проводится по необходимости, до полного выведения гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
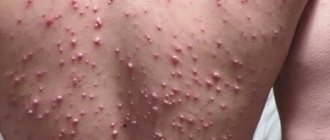
Флегмона – острое гнойное воспаление кожи и подкожной клетчатки с образованием нарыва, не имеющее четких границ.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ ФЛЕГМОНЫ СКАЛЬПЕЛЕМ
В здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания над абсцессом делается разрез с помощью скальпеля, полость с гноем опорожняется и промывается раствором антисептика. По необходимости в разрез вставляется дренаж для оттока гноя. Сверху накладывается асептическая повязка. Дренаж удаляется после полного очищения полости от гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
КАК ПРОВОДИТСЯ РАДИОХИРУРГИЧЕСКОЕ ВСКРЫТИЕ ФЛЕГМОНЫ
В здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания над абсцессом делается бесконтактный разрез поврежденных тканей и прижигание сосудов с помощью аппарата Сургитрон. С помощью специального электрода, напоминающего тонкую проволоку, пучок радиоволн проникает вглубь поврежденного участка ткани и испаряет его. Полость с гноем опорожняется и промывается раствором антисептика. По необходимости в разрез вставляется дренаж для оттока гноя. Сверху накладывается асептическая повязка. Дренаж удаляется после полного очищения полости от гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
При проведении операции радиохирургический аппарат Сургитрон одновременно режет, исключает кровотечение и дезинфицирует место разреза, которое практически незаметно.
ЛЕЧИТЬ ГНОЙНИКИ САМОСТОЯТЕЛЬНО КАТЕГОРИЧЕСКИ ЗАПРЕЩЕНО
- использование рассасывающих мазей без назначения хирурга может спровоцировать распространение воспаления на соседние ткани, привести к поражению внутренних органов и даже к сепсису – заражению крови
- выдавливание гнойника также приводит к распространению воспаления на соседние ткани, к переходу болезни в хроническую форму. А выдавливание угрей в носогубной области может привести к менингиту, энцефалиту, невриту черепно-мозговых нервов
Поэтому, при переходе гнойника в стадию абсцесса и некроза важно вовремя обратиться к хирургу.
Методы выявления и лечения патологии
Учитывая, что абсцесс, особенно на абсцедирующем этапе, имеет характерные проявления, у врача обычно не вызывает проблем постановка предварительного диагноза.
После осмотра и сбора анамнеза врач направит пациента на фарингоскопию и сдачу некоторых анализов – общего анализа и биохимии крови, мазка на бакпосев и возбудителя дифтерии из глотки.
Чтобы определить степень глубины поражения, дополнительно могут назначаться УЗИ и компьютерная томография шеи. Важно дифференцировать заболевание от других поражений – скарлатины, дифтерии, аневризмы сонной артерии.
Лечение паратонзиллита включает в себя медикаментозную терапию и хирургическое вмешательство -вскрытие паратонзиллярного абсцесса.
В обязательном порядке назначаются антибиотики в качестве этиотропной терапии. Кроме того, пациенту необходимо назначать жаропонижающие, противовоспалительные и обезболивающие препараты. Для местного воздействия на воспалительный процесс растворами антисептиков нужно полоскать ротовую полость и глотку.
Хирургическая операция – наиболее эффективный метод устранения гнойника. Она может проводиться пациентам по показаниям вне зависимости от пола и возраста.
Необходимо ли вскрывать фурункул
В случае абсцесса, то есть когда на воспаленном участке отмечается скопление гноя, фурункулы вскрывают. Гнойное образование не поддается никакому консервативному лечению, в таком случае поможет только хирургическое вмешательство.
Нужно понимать, что сама хирургическая процедура вскрытия фурункула не вызывает никаких осложнений, и ее длительность составляет минуты. Крайне важно, как можно раньше начать лечение, чтобы не вызвать серьезные неблагоприятные последствия.
Гнойники на лице очень опасны, существует риск попадания инфекции по анастомозам в сосудистую систему головного мозга, могут развиться такие заболевания как: сепсис, менингит, флегмона, остеомиелит.
Содержание:
- Необходимо ли вскрывать фурункул
- Алгоритм вскрытия фурункула
- Профилактика фурункулов
Если своевременно не убрать инфекцию, то она может распространиться по всему телу, захватывая все больше участков здоровой кожи.
Иногда воспаление переходит и за пределы волосяного фолликула, при этом развивается флегмона, которую в отличие от локального очага придется лечить в условиях стационара.
На начальной стадии развитие гнойника, есть вероятность обойтись без хирургического вмешательства. После формирования гнойного абсцесса его необходимо удалять в условиях стационара, после чего в обязательном порядке проводится терапия с противовоспалительными, антибактериальными, антисептическими препаратами.
Показаниями для хирургического вмешательства являются наличие высокой температуры; сильных болевых ощущений; выраженного отека тканей вокруг гнойного образования; упадка сил; вялости и слабости.
Показания для проведения вскрытия абсцесса
Возможность развития такого рода осложнений можно предполагать при наличии следующих симптомов:
- ангины, продолжительность которой превышает 5-6 дней: за это время может сформироваться абсцесс;
- сильных выраженных болей в горле, которые ощущаются при глотании или движениях головы;
- повышения температуры более 39 градусов;
- значительного увеличения одной или двух миндалин;
- признаков интоксикации и лихорадки (слабости, недомогания, болей в мышцах, апатии и сонливости);
- увеличения лимфатических узлов;
- учащённого сердцебиения и дыхания.
Развитие абсцесса, которому сопутствуют такие симптомы, является прямым показанием к вскрытию гнойника.
Обычно операция проводится на 4-5 день от начала воспалительного процесса – к этому моменту абсцесс уже полностью сформирован. Чтобы проверить готовность полости к удалению, доктор может назначить диагностическую пункцию – прокол полости толстой иглой в месте, которое больше всего выпирает над миндалиной. Ход процедуры, чаще всего, контролируется эндоскопическим или УЗ-наблюдением. Если в полости шприца, которым проводится пункция, обнаруживается гной, значит, абсцесс сформировался и готов к удалению.
Вскрытие производится в амбулаторных условиях, то есть для его проведения больному не нужно ложиться в ЛОР-отделение медицинского учреждения.
Причины формирования
По причине развития выделяют два вида околочелюстных абсцессов:
- Одонтогенные. Причина развития – пораженные зубные элементы.
- Неодонтогенные. Не обусловлены состоянием зубочелюстного аппарата.
Чаще всего причиной развития аномалии становятся стоматологические заболевания:
- Запущенное кариозное поражение единиц, пульпит.
- Глубокие пародонтальные карманы.
- Периодонтиты.
- Перикоронит.
- Инфицированные и ретинированные моляры и премоляры.
- Корневая киста.
Спровоцировать развитие очага способно проникновение инфекции под надкостницу от больной единицы.
Причины развития неодонтогенных очагов гноя:
- Травматические поражения челюстей, элементов или мягких оболочек полости рта с инфицированием.
- Носоглоточные и ушные инфекции.
- Осложнения неквалифицированного стоматологического лечения.
- Распространение инфекции на челюсть из других органов и систем.
Развитие абсцесса в решающей степени зависит от общего состояния здоровья и иммунитета пациента.
Как происходит удаление гнойника
За несколько дней до запланированной операции пациенту необходимо начать приём антибиотиков.
Прежде чем приступить к вскрытию, больному вводится анестетик для местного обезболивания. В том месте, где стенка глотки наиболее выпячивается и имеет наименьшую толщину, доктор производит надрез гнойного образования. Его глубина не превышает 10-15 миллиметров – так удаётся не допустить повреждения прилежащих сосудов и нервов. Специальным отсосом хирург удаляет из полости гнойное содержимое, после чего вставляет в разрез тупой инструмент и разрушает перегородки полости изнутри, чтобы улучшить отток гноя. Далее в полость вводится антисептик, доктор останавливает кровотечение и ушивает края раны.
Если в процессе обнаруживается, что гной не имеет чёткой локализации, а распространился между фасциями шеи, хирург принимает решение о принятии необходимых лечебных мер. Масштабы операции расширяются, так как такое состояние является смертельно опасным для оперируемого. При необходимости больному могут внедрять дренажную трубку через разрезы на шее. Каждая конкретная ситуация требует различных хирургических манипуляций.
Клиническая симптоматика
Проявления заболевания обусловлены местом локализации и степенью выраженности. Клиника патологии схожа с периодонтитом. Пациент испытывает интенсивную боль, возрастающую при пальпации или надкусывании пораженным участком.
Для патологии характерны следующие симптомы:
- Плотная отечность и выраженная гиперемия.
- Выпячивание патологического очага из слизистой оболочки щек или пародонта.
- Асимметрия лица, деформация челюсти.
- Истечение гноя из свищевых проходов.
- Гипертермия при интоксикации.
- Головокружение, отсутствие аппетита, ухудшение общего самочувствия.
- Аллергические реакции.
Отдельные симптомы могут отсутствовать или протекать в стертой форме. Клинические проявления зависят от локализации.
Диагностические методики
Первоначально врач проводит опрос пациента и клинический осмотр ротовой полости. Уточняется время появления и характер симптоматики. Выслушиваются жалобы на ухудшение самочувствия, утрату аппетита и другие проявления интоксикации.
В ходе проведения осмотра врач визуально и пальпаторно оценивает состояние слизистой оболочки в пораженной области. Фиксируется болезненность прикосновений, наличие кариозных единиц, состояние кожи в проекции, симметрия черт лица, лимфоузлы. Измеряется температура тела и давление.
При необходимости проводятся дополнительные диагностические мероприятия: рентген-снимок, УЗИ, ЭОД, ОАК.
На основании полученных данных врач подтверждает диагноз и составляет план лечения.
Схемы устранения заболевания
Применяется комплексный подход к лечению заболевания. Оперативное вмешательство позволяет вскрыть и дренировать очаг инфекции. В качестве дополнительных методик назначается симптоматическая терапия, антибиотики, витамины, противовоспалительные средства, дезинтоксикационные препараты. Медикаментозная терапия ограничивается 1-2 неделями.
При выборе схемы лечения учитываются:
- Особенности патологии: стадия, локализация, распространенность и т.д.
- Возраст и иммунный статус пациента, сопутствующие заболевания.
Главная задача стоматолога – не допустить распространение инфекции на другие органы и системы организма пациента.
Хирургическое вскрытие
Проводится под местной анестезией. Операция состоит из нескольких этапов:
- Вскрытие и удаление гноя.
- Антисептическая обработка раны.
- Дренирование, перевязка.
- Ежедневные перевязки с обработкой антисептиком.
После хирургического вмешательства обязательно проводится санация полости рта, лечение или экстракция пораженной единицы.
Потенциальные осложнения
Околочелюстной абсцесс фактически является осложнением инфекционных заболеваний, травм или пораженных кариесом единиц. При отсутствии своевременного лечения патология способна принять опасные и жизнеугрожающие формы: менингит, флегмона, медиастинит, тромбофлебит синусов ГМ, сепсис.
Обязательная госпитализация при паратонзиллярном абсцессе
Развитие гнойной полости в тканях миндалин в некоторых случаях может представлять реальную опасность для жизни пациента. Лечащий врач принимает решение о помещении в стационар таких категорий больных:
- детей;
- беременных женщин;
- людей с выраженным снижением иммунитета;
- тех, у кого присутствуют тяжёлые сопутствующие болезни;
- пациентов с угрозой развития осложнений;
- при наличии лекарственной аллергии;
- больных с отсутствием локализованного расположения гноя, когда он распределяется в тканях шеи.