Общие сведения
Почесуха (пруриго) представляет собой хроническое заболевание, относящееся к группе нейроаллергодерматозов для которого характерны папулезные/папуло-везикулезные, узловатые высыпания, сопровождающиеся выраженным зудом.
Клинически выделяют несколько разновидностей почесухи, представляющих самостоятельные нозологические единицы:
- Детская почесуха (син. крапивница детская, строфулюс у детей). Аллергическое заболевание кожи, встречающееся преимущественно в детском возрасте от года до 5 лет, реже возникает раньше: в виде реакции новый продукт, вводимый в прикорм или в период прорезывания зубов. Склонность к развитию почесухи имеют дети с дисбактериозом, экссудативным диатезом и патологиями ЖКТ.
- Почесуха взрослых (син. пруриго взрослых, почесуха Бенье) — дерматоз, наиболее часто встречающийся у взрослых, преимущественно в пожилом возрасте у лиц с нарушениями функции ЖКТ, эндокринными нарушениями (тиреотоксикоз/сахарный диабет) или на фоне нервно‑психических заболеваний и онкопатологии. Чаще болеют женщины в возрасте до 30 лет с рецидивами в период менопаузы и мужчины после 50 лет (сахарный диабет, тиреотоксикоз) Нередко пруриго у взрослых проявляется улиц, которые в детстве страдали от крапивницы/диатезов.
- Узловатая почесуха (син. почесуха Гайда) — относительно редко встречающаяся форма дерматоза. Узловатая почесуха встречается преимущественно у лиц женского пола с неустойчивой психикой/сниженным иммунитетом, метаболическими расстройствами, эндокринной патологией, заболеваниями печени, глистными инвазиями, при укусах москитов.
Кроме указанных нозологических форм, различают симптоматические формы простого пруриго: зимнее/летнее пруриго, пруриго беременных, лимфогрануломатозное/лимфатическое (лейкозное) пруриго.
Актуальность проблемы пруриго связана как с его широкой распространённостью, на долю которого в структуре дерматологической патологии приходится около 5%, так и нарастающей тенденцией к росту, учащением тяжёлых вариантов течения и устойчивостью к традиционной терапии. Являясь хроническим нейродерматозом, почесуха сопровождается высыпаниями/интенсивным зудом, что оказывает негативное влияние на психику пациентов, ухудшая значительно качество жизни.
Диагностика
Существуют протоколы диагностики, которые предписывают при выявлении признаков, похожих на узловатую почесуху Гайда, назначить такие анализы:
- общеклинический анализ крови;
- анализ мочи;
- глюкоза крови;
- исследование биохимических показателей крови: общий белок, показатели печеночных проб, в том числе щелочная фосфатаза, креатинин, мочевина;
- иммуноглобулин E;
- серологическое исследование крови на предмет антител к гельминтам: описторху, аскаридам, лямблиям, токсокарам;
- анализ кала на дисбактериоз;
- УЗИ кожи и клетчатки;
- микроскопическое исследование ногтей и кожи.
Необходимы также осмотры различных специалистов. Онколога – для исключения онкологических заболеваний, эндокринолога – для диагностики основных болезней органов внутренней секреции. Стоматолог и ЛОР должны исключить наличие очагов хронической инфекции в ротовой полости.
Это поможет не только поставить правильный диагноз, но и установить причину развития узловатой почесухи Гайда.
Сам человек, даже на основании совпадении собственных симптомов с вышеописанными, не может поставить себе диагноз: узловатая почесуха Гайда очень похожа на другие заболевания. Неспециалисту тяжело отличить ее веррукозной красного плоского лишая, поздней порфирии, бородавчатой формы туберкулеза, почесухи Гебры, одной из форм саркоидоза, лимфомой.
Патогенез
В формировании патологического процесса ведущее значение отводится сенсибилизации организма различного рода сенсибилизаторами (пищевые, лекарственные, инсектные, экологические, глистные инвазии, ферментопатии, расстройства метаболизма, опухоли и др.). Существенную роль в развитии почесухи, особенно у детей, играет психоэмоциональное развитие, связь которого с заболеваниями кожи четко установлена.
Наибольшее значение в развитии аллергодерматозов имеет синдром вегетовисцеральных дисфункций, при котором присутствуют функциональные нарушения ЖКТ, дисбактериоз, вторичная ферментная недостаточность, нарушения всасывания/расстройства питания, что создает порочный круг.
Общая информация
Каждый вид заболевания имеет характерные симптомы. Основные признаки сходны для всех разновидностей.
Заподозрить почесуху нужно при появлении:
- гнойничковых высыпаний;
- нестерпимого зуда;
- кровянистых корочек в местах расчёсов.
Заразна ли почесуха? Несмотря на обилие узелковых высыпаний, зуд и плохое состояние кожи больной с диагнозом «почесуха» неопасен. Заболевание не имеет инфекционной природы, при контакте не передаётся.
Причины
Почесуха относится к полиэтиологическим заболеваниям. Среди множества причин выделяют экзогенные и эндогенные факторы, вызывающие сенсибилизацию организма.
К экзогенным сенсибилизаторам относятся:
- аллергены пищевые: тропические фрукты (бананы, цитрусы, киви, ананасы, манго, гранаты, персики, виноград); ягоды (ежевика, клубника, арбуз, малина, земляника и др.); овощи (острый/сладкий перец, баклажаны, чеснок, томаты и др.); рыба/морепродукты (раки, мидии, креветки, красная рыба, омары, кальмары, осьминоги); молоко (материнское, козье/коровье); приправы/пряности; соусы (горчица, майонез, кетчуп); яйца; орехи; мед; шоколад; кофе, какао, копченая, жирная, маринованная, соленая и острая пища; нектары/соки; газированные напитки алкогольсодержащие/энергетические напитки.
- лекарственные средства: гормональные, антибактериальные препараты, витамины;
- аллергены инсектные: ужаления/укусы/контакт с насекомыми; вдыхание их частиц тела и продуктов их жизнедеятельности;
- аллергены экологические: нитраты в почве; загрязненная питьевая вода, загазованность вдыхаемого воздуха.
К эндогенным сенсибилизаторам относятся:
- эндокринопатии: метаболический синдром; сахарный диабет, заболевания надпочечников/щитовидной железы;
- заболевания ЖКТ: гастрит, колит, панкреатит, гастродуоденит, холецистит, дисбактериоз; еда всухомятку, недостаток белков, жиров и витаминов в рационе;
- нервно-психические расстройства: психозы различного генеза, неврозы, стрессы, навязчивые состояния;
- неопластические заболевания: доброкачественные/злокачественные опухоли, лимфогранулематоз, лейкоз;
- гельминты (энтеробиоз/аскаридоз и др.);
- протозойные инфекции: лямблиоз, трипаносомоз, амебиаз, токсоплазмоз, лейшманиоз, малярия.
Особенно часто строфулюс у детей развивается на фоне конституциональной склонности организма ребенка к аллергическим реакциям, манифестирующая в виде экссудативного диатеза, а также ферментопатии пищеварительного тракта.
Солнечная или летняя почесуха
Патология возникает у людей, страдающих заболеваниями печени и нарушением обмена веществ. Провоцирующий фактор – воздействие солнечных лучей.
Проявления сходны с другими видами патологии, поражённые участки кожи имеют признаки нейродермита.
Лечение:
- фотозащитные мази;
- кортикостероиды;
- фурацилиновая паста;
- ихтиоловая мазь;
- гепатопротекторы;
- никотиновая кислота;
- цианокобаламин;
- тиамин;
- антигистаминные препараты;
- щадящая диета.
Симптомы
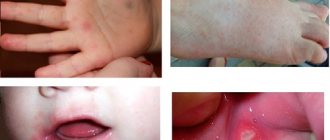
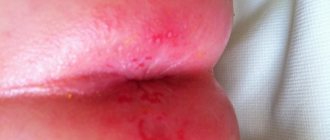
Детская почесуха манифестирует появлением рассеянных/обильных ярко-розовых отечных высыпаний на коже в виде узелков диаметром 3-5 мм, на которых со временем образуются небольшие пузырьки, которые в результате расчесов лопаются с формированием точечных эрозий с серозными корочками. Преимущественной локализацией высыпаний являются лицо, туловище, ягодицы и разгибательные поверхности конечностей.
Симптомы почесухи могут дополняться появлением папуловизикулярной сыпи. Папуловезикулы имеют больший размер (5-7 мм), воспалительный ободок и отечное основание. Могут располагаться на коже ладоней/подошв. Появление сыпи сопровождается интенсивным зудом, что приводит к образованию множественной экскориации в местах высыпаний с развитием пиогенной инфекции, преимущественно в форме вульгарного импетиго.
У детей с почесухой на фоне высыпаний отмечаются нервно-психические нарушения: плаксивость, капризность, повышенная раздражительность, плохой сон, что может быть обусловлено как непосредственно заболеванием сна фоне зуда/аутоинтоксикации организма, так и спецификой конституции — врожденной лабильностью ЦНС.
Зачастую на фоне исключения из рациона питания ребенка детских смесей/коровьего молока происходит самостоятельный регресс симптоматики почесухи. Однако, строфулюс у детей сопровождается высоким риском перехода в почесуху взрослых, атопический дерматит или пруригинозную экзему. Симптомами такого рода трансформации являются ангидроз, сухость кожи, увеличение паховых/бедренных лимфоузлов, появление белого дермографизма, исчезновение подошвенного/уменьшение брюшного рефлекса.
Первые признаки почесухи появляться в возрасте 6 месяцев и до 3-х лет. Детская почесуха протекает хронически с периодически наступающими ремиссиями и при достижении 3–5-летнего возраста проходит самостоятельно или трансформируется в нейродермит.
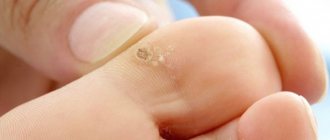
Почесуха взрослых манифестирует узелковыми сильно зудящими высыпаниями на коже разгибательной поверхности рук/ног, спины, живота, ягодиц. Как правило, сгибательная поверхность конечностей и лицо не затрагиваются. Для пруриго взрослых типичными являются плотные конические/полушаровидные папулы красновато- буроватой окраски диаметром до 5 мм, появление которых сопровождается выраженным зудом, что приводит к образованию множественной экскориации, покрытой корками. Заболевание может протекать в острой и хронической форме. При хроническом течении кожная симптоматика сопровождается невротическим синдромом в виде выраженной эмоциональной лабильности, раздражительности, нарушении сна. Ниже приведены фото симптомов и первых признаков почесухи.
Почесуха Бенье. Высыпания в виде плотных папул полушаровидной формы, размером 6-15 мм с преимущественной локализацией на коже разгибательной поверхности ног, туловища, рук. Высыпания могут быть как одиночными, так и множественными, реже с тенденцией к группировке. Характерны длительное персистирование элементов сыпи и последующее разрешение с образованием пигментированных по окружности рубцов. Инфицирование элементов при расчесывании может привести к развитию пиодермии, остиофолликулита/фолликулита или фурункулеза. Начинается заболевание с сильного зуда, возобновляющегося 3-5 раз в сутки. Характерно длительное, хроническое течение.
Терапия
Лечение узловатой почесухи Гайда начинается с назначения строгой диеты. Больному человеку придется исключить из рациона шоколад, морепродукты, продуктов с пищевыми красителями, консервантами, большим количеством простых углеводов. Отказаться придется и от острых блюд, и от очень соленых продуктов, а также алкоголя.
Назначается и медикаментозная терапия.
Лечение препаратами
Препаратами первой линии для лечения узловатой почесухи Гайда являются антигистаминные средства – селективные блокаторы гистаминовых рецепторов 1 типа. Высвобождающийся из иммунных клеток гистамин не сможет оказать свои «аллергические» эффекты: зуд, увеличение проницаемости кровеносных сосудов, из-за чего из сосудов выходит часть жидкой части крови, спазм бронхов. Оптимальными антигистаминными препаратами последнего поколения, которые принимаются 1 раз в сутки и не вызывают сонливости, являются: «Зодак», «Эриус», «Лоратадин».
В качестве дополняющих противоаллергическое и, соответственно, противозудное действие антигистаминных лекарств, назначаются также:
- препараты кальция: пантотенат кальция, глюконат и глицерофосфат кальция;
- комплексообразующие средства с противоаллергическим эффектом: тиосульфат натрия;
- обработка узелков почесухи мазями, в составе которых содержатся глюкокортикоидными гормонами: «Преднизолоновая», «Кутивейт», «Дермовейт»;
- если регресса высыпаний и зуда, несмотря на проводимую терапию, нет, назначаются системные глюкокортикоиды («Дексаметазон», «Преднизолон») коротким курсом в небольших дозах;
- при сильном зуде может применяться обкалывание узелков глюкокортикоидными гормонами.
Обязательно для лечения узловатой почесухи Гайда применяются энтеросорбенты – средства, которые «заберут на себя» частички пищи и препаратов, которые могут усилить аллергические проявления. Это «Энтеросгель», «Полисорб», «Атоксил». Их, в отличие от остальных лекарственных средств, можно применять при развитии заболевания при беременности.
Если больной страдает неврозами, или зуд вызывает у него истощение нервной системы, назначаются успокаивающие средства на основе натуральных ингредиентов (настойка пустырника, валерианы, пиона).
Местно, для ускорения рассасывания и профилактики инфицирования, элементы узловатой почесухи Гайда обрабатываются антисептиками: борно-ихтиоловой или борно-нафталановой мазями, другими, назначенными дерматологом, средствами.
Физиотерапия
Проводится и физиотерапия: электросон, фонофорез гидрокортизона на точки спины, находящиеся возле позвоночника. Применяется воздействие диадинамических токов на области симпатических узлов шеи, индуктотермия, микроволновая терапия. Эффективно в комплексе с медикаментозной терапией и применение сульфидных и радоновых ванн.
Косметологические процедуры
В качестве альтернативы медикаментозной терапии или при ее неэффективности могут назначаться некоторые косметологические процедуры. Это ПУВА-терапия, проводимая 4 раза в неделю (всего 15-20 сеансов), включающая сочетание облучение ультрафиолетовым излучением с приемом специальных препаратов.
Применяется также лечение узловатой почесухи Гайда азотом. В этом случае в жидкий азот, имеющий очень низкую температуру, опускают аппликатор. После этого его подносят по очереди к элементам сыпи, находящихся на отдельном участке, и прикасаются к ним на несколько секунд. Низкая температура приводит к некрозу участков или всего узелка почесухи целиком. Отмирают и нервные окончания, идущие к элементам сыпи – уменьшается зуд. Заживают участки после обработки около 3-4 недель. На их месте образуется новая, здоровая кожа.
Альтернативой лечению азотом является орошение хлорэтаном – веществом, также имеющим низкую температуру и вызывающем на отдельных участках влажный некроз.
Можно прибегать и к диатермокоагуляции, «выжигании» узелков высокочастотным током, и к лазерному разрушению сыпных элементов. В этом случае узлы отмирают путем сухого некроза – с образованием корочки. Такая ранка и быстрее заживает, и меньше вероятности ее инфицирования.
Народное лечение
Иногда возможно лечение узловатой почесухи Гайда народными средствами, которые не убирают причину болезни, но могут помочь в устранении зуда. Для этого используются:
- Ванны с крахмалом. Для этого растворите 50 г крахмала в небольшом количестве холодной воды, которую потом вылейте в теплую ванну.
- Ванны с настоем березовых почек. Возьмите 4 ст.л. березовых почек, залейте кипятком, дайте настояться 3 часа, процедите, вылийте в ванну.
- Мазь из прополиса. Измельчите 30 г прополиса, смешайте его в глиняной посуде с 300 г подсолнечного масла, поместите в духовку, нагретую до 120-150°C. Пусть масло стоит в духовке, пока не приобретет темный цвет. По достижению этого применяйте его для смазывания сыпи.
- Сельдерейные примочки. Возьмите 250 г корней сельдерея, измельчите и залейте стаканом воды. Дайте настоятться 3 часа, после чего можно применять в качестве примочек.
Узловатая почесуха Гайда – патология, которую можно вылечить. Важно, чтобы лечение было комплексным и включало не только применение лекарственных средств, но и диету. Также пациенту не стоит забывать, что почесуха может хронизироваться. При повторном воздействии неблагоприятных факторов возможен рецидив.
Как считаете вы, можно вылечить узловую почесуху Гайда народными средствами? Или лучше отдать предпочтение лекарственным препаратам?
Ещё информация о заболевании в видео:
При беременности
В редких случаях пруриго у встречается у беременных. Скорей всего причиной его являются изменения эндокринной, иммунной, нервной и пищеварительной системы, в результате которых изменяется состояние кожи. Также заболевание связано с повышением веса женщины во время беременности, особенно при многоплодной беременности, при которой сильно растягивается кожа брюшной стенки. Пруриго развивается в последние недели беременности или после родов. На коже появляются зудящие папулы, которые сливаются в бляшки. Высыпания при почесухе первоначально появляются в местах стрий живота, а потом распространяются на ягодицы и бедра. В местах сильного растяжения мышц иногда повреждается соединительная ткань, а это влечет более выраженный воспалительный процесс и утяжеляет течение заболевания. В течение 4-5 недель высыпания проходят. Почесуха не влияет на плод, однако может рецидивировать при последующей беременности.
Мазь на основе прополиса
Согласно наблюдениям народных целителей, избавиться от проявлений почесухи дает возможность обработка очагов заболевания мазью, приготовленной с использованием прополиса. Готовят средство согласно такой рецептуре:
- берут 100 грамм сливочного масла;
- разогревают на водяной бане 15 грамм прополиса;
- ингредиенты смешивают и выдерживают на малом огне до получения вещества однородной консистенции;
- мазь остужают, после чего переливают в пузырек из темного стекла.
Средством обрабатывают пораженные сыпью участки кожи 3 раза в день. За счет противовоспалительных свойств прополиса наблюдается регенерация поврежденной кожи. Устраняются окислительные реакции в местных тканях. Больного перестает донимать ощущение зуда. Наблюдается общее улучшение самочувствия. Под действием сливочного масла эпидермис качественно увлажняется и становится эластичным.
Диета
Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
Диета при аллергии у детей
- Эффективность: лечебный эффект через 15-21 день
- Сроки: до исчезновения аллергической реакции на пищевой аллерген
- Стоимость продуктов: 1500-1600 руб. в неделю
Гипоаллергенная диета для кормящих мам при аллергии у ребенка
- Эффективность: лечебный эффект через 30 дней
- Сроки: постоянно
- Стоимость продуктов: 1600-1700 руб. в неделю
Независимо от возраста важно соблюдение гипоаллергенной диеты. Полностью исключаются:
- Продукты, содержащие красители и консерванты.
- Цитрусовые.
- Яйца.
- Морепродукты.
- Сахар.
- Сухофрукты, сдоба и другие высокоуглеводные продукты.
- Шоколад.
- Кофе и какао.
- Копчёности.
- Специи.
- Консервы, маринады.
- Алкоголь.
- Жирная и жареная пища.
Антиаллергенное меню может включать гречу, репу, кабачки, зелень, молочную продукцию, йогурты без добавок, огурцы, капуста, шпинат, сливы, зеленые яблоки, оливковое масло, отварную крольчатину и телятину, сушёные яблоки, хлебцы (кукурузные, овсяные, гречневые), соки и морсы. Более подробные рекомендации можно найти в диете при аллергии у детей и гипоаллергенной диете.
Мазь из корня лопуха
Лопух содержит обилие биологически активных веществ, которые обеспечивают устранение аллергических и воспалительных реакций в структуре тканей эпидермиса. В целях приготовления целебного средства берут сушеный корень растения. Сырье тщательно измельчают и перетирают в ступке до порошкообразного состояния. Полученное вещество соединяют в равных пропорциях с медицинским вазелином. Мазь отправляют в емкость из темного стекла. Средству дают настояться в месте, куда не проникают солнечные лучи, на протяжении нескольких суток. Лекарством обрабатывают пораженные сыпью участки эпидермиса после принятия теплой ванны.
Профилактика
Профилактические меры при данном заболевании не разработаны, но выполнение общих рекомендаций по образу жизни и питанию может в какой-то мере предотвратить появление данного заболевания.
- Здоровое питание при беременности и кормлении грудью.
- Исключение приема медикаментов без необходимости и назначения врача.
- Исключение вредных привычек.
- Здоровый сон и полноценный отдых, исключение эмоционального перенапряжения.
- Устранение дисфункций желудочно-кишечного тракта.
- Отдавать приоритет грудному вскармливанию.
- При склонности малыша к аллергии строго следить за своим питанием.
- Тщательный уход за кожей ребенка (купание, применение увлажняющих средств на натуральной основе, присыпок без синтетических ингредиентов).
- Использование пеленок и одежды для ребенка из натуральных тканей.
- Лечение глистных инвазий и лямблиоза у детей, а также дисфункции желудочно-кишечного тракта.
Предупредить обострение хронически протекающего заболевания можно, если правильно питаться, исключить стрессовые ситуации и вовремя лечить заболевания желудочно-кишечного тракта.
«Линекс»
Чтобы убрать дисбактериоз кишечника при почесухе, врачи назначают прием средства «Линекс». Комбинированный пробиотик выступает источником молочнокислых бактерий, которые способствуют восстановлению здоровой микрофлоры кишечника. Действие препарата обеспечивает создание среды, которая не подходит для активного размножения патогенных организмов. Итогом терапии становится активная выработка пищевых ферментов, синтез незаменимых витаминов, восстановление метаболизма желчных секретов. Прием медикамента обеспечивает нормализацию гормонального фона и укрепление местного иммунитета в кишечнике.
Последствия и осложнения
- Нарушения сна.
- Невротические расстройства (депрессия, тревога, раздражительность).
- Снижение работоспособности.
- Присоединение вторичной инфекции. повреждения кожи при зуде — это входные ворота для бактериальной инфекции: фурункулы, остеофолликулиты, вульгарное импетиго, фолликулиты, развивается лимфаденит и лимфоаденопатия.
- Переход в атопический дерматит.
- Нейродермит.
- Пруригинозная экзема.
- Ослабление иммунитета.
Целебный отвар из грецкого ореха, ясменника и липового цвета
Чтобы обеззаразить кожу, снять воспаление и устранить ощущение зуда при почесухе, знахари советуют использовать следующее средство. Соединяют столовую ложку листьев грецкого ореха, травы ясменника и липового цвета. Смесь заливают крутым кипятком в объеме 0,5 литра. Полученный состав помещают на плиту и проваривают в течение 10 минут. Лекарству дают остыть до комнатной температуры. Жидкость сцеживают через марлю или мелкое ситечко. Отвар распивают по 3 столовые ложки утром и вечером, что заметно облегчает течение болезни.
Список источников
- Заславский Д.В. Аспекты детской дерматологии: от строфулюса до атопического дерматита/ Медицинский совет. — 2022, №19с. 154-157.
- Горланов И.А., Милявская И.Р., Леина Л. М., Заславский Д.В., Оловянишников О. В., Куликова С. Ю. Детская дерматовенерология. М.: ИГ ГЭОТАР-Медиа, 2022. 512 с.
- Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 896 с.
- Заславский Д.В., Новикова В. П., Чупров И. Н. Пробиотики в профилактике и терапии атопического дерматита у детей. Вопросы практической педиатрии, 2016, 11(2): 51-57.
- Ермилова А. И., Меньщикова Г. В., Пильгуй Э. И. Зудящие дерматозы: подходы к лечению/ Сonsilium medicum. Педиатрия. 2014 №3, С. 74-77.