Общие сведения
Экзантема (сыпь) представляет собой реакцию кожи и слизистых оболочек (в этом случае говорят об энантеме) на действие микробов или вирусов. Она имеет различную форму, размеры и сопровождает мно
гие заболевания. В настоящее время инфекционные экзантемы (или другое название — вирусные экзантемы) объединяют в группу вирусных инфекций, которые на определенном этапе проявляются сыпью. В пользу инфекционной природы говорит острое начало, интоксикация, температура, цикличность течения процесса, присутствие характерных признаков для той или иной инфекционной болезни.
Сложность состоит в том, что для правильной диагностики, а соответственно, лечения важно знать дифференциальные признаки экзантемы, отличающие одно заболевание от другого. Если корь, краснуха, инфекционный мононуклеоз, ветряная оспа, сопровождаются экзантемой как обязательным компонентом клиники этого заболевания, то при других вирусных инфекциях сыпь непостоянна и изменчива. В связи с чем данные инфекции часто остаются нераспознанными, а появление сыпи расценивается как проявление крапивницы, атопического дерматита или аллергической реакции на медикаменты.
Вирусная экзантема на теле свидетельствует о системном распространении возбудителя. Важным признаком является то, что вирусная сыпь редко локализуется на ладонях и подошвенной поверхности (за исключением некоторых инфекций). Экзантема часто сосуществует с энантемой (сыпь на слизистой), причем последняя появляется раньше на 1-2 дня. Некоторые признаки репликации вируса в слизистых оболочках рта помогают в постановке диагноза. При герпангине (инфекция вызывается вирусом Коксаки А) на слизистой дужек миндалин и язычке появляются язвочки, при кори — пятна Коплика-Филатова, а петехии на нёбе при инфекционном мононуклеозе. Даже при тщательном обследовании около 50% инфекционных экзантем остаются неуточненными.
Патогенез
В развитии вирусной экзантемы выделяют следующие патогенетические механизмы:
- Попадание различных вирусов с током крови в кожу и повреждение ткани.
- Активация иммунных факторов защиты организма.
- Взаимодействие возбудителей с иммунными факторами (гуморальными и клеточными) и выработка провоспалительных цитокинов. Этот механизм вызывает появление сыпи.
- Стимуляция виремией образования нейтрализующих антител (IgM), что в итоге приводит к ее прекращению.
В основе появления любой сыпи лежит воспаление. Начальное воздействие вирус оказывает на сосуды кожи, поражение которых проявляется гиперемией. Затем вокруг сосудов развивается воспалительная реакция в виде эритемы. Более выраженное воспаление проявляется различными экссудативными высыпаниями. В некоторых случаях циркулирующие иммунные факторы сами без наличия возбудителей могут вызывать появление высыпаний (молниеносная пурпура, острая уртикария, синдром Стивена Джонса).
Эпидемиология
Вирусные инфекции с экзантемой вызываются различными вирусами и некоторые из них точно определены:
- Шестая болезнь связана с вирусами герпеса 6 и 7 типа. Она проявляется розеолой у детей, а у взрослых синдромом хронической усталости, который связан с персистенцией вируса. Встречается у детей до 3 лет, пик заболеваемости — с 7 до 13 месяцев. Большинство детей при рождении серопозитивны (то есть, имеют материнские антитела), но титр их снижается к 5-ти месяцам. Для ВГЧ 6-го типа характерна способность к персистенции и нахождении в организме инфицированного в латентном состоянии без проявления болезни. Некоторые ученые связывают с воздействием данного вируса рассеянный склероз, розовый лишай, тромбоцитопеническую пурпуру, однако такие утверждения спорные.
- Вирус кори вызывает соответствующее заболевание.
- Парвовирус В19 — эритему Чамера или болезнь горящих («нашлепанных») щек. Зуд при этом заболевании умеренный.
- Бостонская экзантема — инфекция, вызываемая вирусом ECHO 9,16, реже — Коксаки. Впервые в 1951 г в Бостоне во время эпидемии описан и изучен возбудитель этой инфекции.
- Вирусы Коксаки А и В и ECHO связаны с болезнью рука-нога-рот.
- Прочие энтеровирусные экзантемы связаны с заражением вирусами Коксаки А10, А16 и энтеровирусом 71 типа.
Источником инфекции является больной и вирусоноситель (при энтеровирусной инфекции). Вирус кори больной выделяет последние 2 дня инкубационного периода до вплоть до 4-го дня высыпаний. Лица, не привитые и не болевшие корью, высоко восприимчивы к вирусу и могут заболеть в течение жизни в любом возрасте. Тоже касается и энтеровирусных инфекций, которые вызываются различными серотипами вирусов, то иммунитет вырабатывается только к данному серотипу вируса (типоспецифичен). Это значит, что человек в следующий раз может заболеть энтеровирусной инфекцией, вызванной другим типом вируса, циркулирующим в природе в данный момент. Переболевший несколько недель выделяет вирус с калом.
Заражение вирусами происходит различными путями:
- Воздушно-капельный. Характерен для шестой болезни, кори, краснухи. При шестой болезни вирус инфицирует слюнные железы и выделяется вместе со слюной. Воротами инфекции в случае воздушно-капельной передачи служит слизистая дыхательных путей. В эпителии слизистой вирус размножается, гематогенно разносится и фиксируется в органах. С последних дней инкубации и первые дни появления сыпи вирус выделяется из крови, поэтому передача инфекции (в том числе и шестой болезни) возможна через кровь, полученную от больного в этот период.
- Фекально-оральный — более характерен для энтеровирусов, вызывающих Бостонскую экзантему, болезнь рука-нога-рот. Энтеровирусы повсеместно распространены и длительное время находятся в окружающей среде (вода, почва, предметы обихода, продукты питания), поскольку устойчивы к химическим и термическим факторам. Они внедряются в слизистую желудочно-кишечного тракта, размножаются в лимфоузлах, а через 2-3 суток попадают в кровь (виремия) — именно этот период сопровождается появлением сыпи. При этих инфекциях не исключается также воздушно-капельный механизм передачи.
- Время инкубации инфекций различное: при энтеровирусных 3–8 дней, кори несколько больше — 6-21 день, краснухе — 16-20 дней. Для всех инфекций характерно острое начало, лихорадка, боли в горле, в мышцах и диарея (для некоторых заболеваний).
Памятка для родителей по вирусным заболеваниям
Памятка для родителей.
Корь–вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома.
Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита.
Очень характерно для кори появление конъюнктивита – воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
При заболевании корью могут возникать довольно серьёзные осложнения. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).
Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми.
После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Единственной надежной защитой от заболевания является вакцинация против кори, которая включена в Национальный календарь прививок.
Памятка для родителей.
Краснуха– это вирусная инфекция, распространяющаяся воздушно-капельным путем. Как правило, заболевают дети, длительно находящиеся водном помещении с ребенком, являющимся источником инфекции. Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче.
Период от контакта до появления первых признаков болезни длится от 14 до 21 дня.
Начинается краснуха с увеличения затылочных лимфатических узлов иповышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства.
Осложнения после краснухи бывают редко.
После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко, но может иметь место.
Поэтому очень важно получить прививку против краснухи, которая,как и прививка против кори, внесена в Национальный календарь прививок.
Памятка для родителей.
Эпидемический паротит (свинка)– детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах.
Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает).
От момента контакта с больным свинкой до начала заболевания может пройти 11 – 23 дня.
Свинка начинается с повышения температуры тела до39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль.
Однако достаточно часто эпидемический паротит заканчиваетсявоспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит ксахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончитьсябесплодием.В особенно тяжелых случаях свинка может осложниться вируснымменингитом(воспалением мозговой оболочки), который протекает тяжело.
После перенесенного заболевания формируется стойкий иммунитет, но осложнения могут привести к инвалидности.
Единственной надежной защитой от заболевания являетсявакцинация против эпидемического паротита, которая внесена в Национальный календарь прививок.
Памятка для родителей.
Ветряная оспа (ветрянка)–типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
От момента контакта с больным ветряной оспой до появления первых признаков болезни проходит от14 до 21 дня.
Заболевание начинаетсяс появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Лечениеветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило, это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
К осложнениям ветряной оспыотносятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга), воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Памятка дляродителей.
Скарлатина– единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинаетсяочень остро с повышения температуры тела до 39 градусов С, рвоты,головной боли. Наиболеехарактерным симптомомскарлатины являетсяангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (“малиновый”) — ярко розовый и крупно зернистый.
К концу первого началу второго дня болезни появляетсявторойхарактерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остаетсячистым(белым) участок кожи между верхней губой и носом, а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.
Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят сприменением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков истрогого соблюдения постельного режима. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Памятка для родителей.
Коклюш–острое инфекционное заболевание, которое характеризуется длительным течением. Отличительный признак болезни – спазматический кашель.
Механизм передачи инфекции воздушно – капельный. Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
С момента контакта с больным коклюшем до появления первых признаков болезни проходитот 3 до 15 дней. Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Типичные признаки коклюша:
- · упорный усиливающийся кашель, постепенно переходящий в приступы спазматического кашля (серия кашлевых толчков, быстро следующая друг за другом на одном выдохе) с судорожным вдохом, сопровождающимся свистящим протяжным звуком. У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой;
- · одутловатость лица, кровоизлияния в склеры;
- · язвочка на уздечке языка (вследствие её травмирования о края зубов, так как во время приступа кашля язык до предела высовывается наружу, кончик его загибается кверху).
Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховой грыжами.
После перенесенного коклюша длительное время (несколько месяцев) могут возвращаться приступы кашля, особенно, если ребенок простудится или при физической нагрузке.
Единственной надежной профилактикой против коклюшаявляется вакцинацияАКДС — вакциной, которая включена в Национальный календарь прививок. Опасения родителей, связанные с угрозой вредного воздействия вакцины, необоснованны. Качество АКДС – вакцины по своим свойствам не уступает вакцинам, выпускаемым в других странах.
Памятка для родителей.
Острые кишечные инфекции-это большая группа заболеваний, которые протекают с более или менее похожими симптомами, но вызываться могут огромным количеством возбудителей: бактериями, вирусами, простейшими микроорганизмами.
Летом количество кишечных инфекций у детей неминуемо растет. Причин этому несколько.
Во-первых, летом в пищу употребляется большое количество сырых овощей, фруктов и ягод, на немытой поверхности которых обитает огромное количество микробов, в т. ч. потенциально опасных.
Во-вторых, летом дети много времени проводят на улице, и не всегда даже их родители вспоминают, чтоеда чистыми руками — обязательное правило.
Третья причина: летом, попадая в продукты питания (молочные продукты, мясо, рыбу, бульоны), некоторые болезнетворные микроорганизмы размножаются с огромной скоростью и быстро достигают того количества, которое с успехом прорывает защитные барьеры желудочно-кишечного тракта.
От момента внедрения возбудителяв желудочно-кишечный тракт до начала заболевания может пройти от нескольких часов до 7 дней.
Заболевание начинаетсяс повышения температуры тела, недомогания, слабости, вялости. Аппетит резко снижен, быстро присоединяется тошнота, рвота. Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Профилактика кишечных инфекцийтребует неукоснительного соблюдения общегигиенических мер в быту, при приготовлении пищи и во время еды.
В летнее время все пищевые продукты следует закрывать от мух. Готовая пища должна храниться в холодильнике: при низкой температуре, даже в случае попадания в пищу микробов, они не смогут размножаться. К заболеванию может привести и неразборчивость при покупке продуктов, употребляемых в пищу без термической обработки — с рук, вне рынков, где они не проходят санитарный контроль. При купании в открытых водоемах ни в коем случае нельзя допускать заглатывания воды. Если едите на пляже, протрите руки хотя бы специальными влажными салфетками.
И помните, что личный пример родителей — лучший способ обучения ребенка.
Памятка для родителей.
Туберкулез— хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза человеческого ,поражающими в большей мере органы дыхания, а также все органы и системы организма.
Источником инфекцииявляются больные туберкулезом люди. Наиболее распространенным является воздушный путь заражения. Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Размножение бактерий туберкулеза в организме ребенка ведет к значительным функциональным расстройствам с явлениями интоксикации: появляется раздражительность или, наоборот, заторможенность, быстрая утомляемость, головная боль, потливость.Температура тела повышается до 37.2 — 37.3о, нарушаются сон и аппетит. При длительном течении болезни ребенок худеет, кожа становится бледной, отмечается склонность к воспалительным заболеваниям. Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для диагностикитуберкулезной интоксикации важное значение имеет определение инфицированности с помощьютуберкулиновых проб, а для детей с 12 лет — ещё и с помощьюфлюорографии.
Для профилактики туберкулеза очень важно: вести здоровый образ жизни, строго соблюдать санитарно — гигиенические правила: мыть руки перед едой, не употреблять в пищу немытые овощи и фрукты, а также молочные продукты, не прошедшие санитарный контроль, полноценно питаться, заниматься спортом, обращать внимание на изменения в состоянии здоровья.
Важным моментом для предупреждения туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
Классификация
Единой классификации заболеваний, протекающих с экзантемой не существует. Условно выделяют заболевания, при которых:
- Обязательно присутствуют высыпания (ветряная оспа, скарлатина, корь).
- Сыпь не обязательный симптом, но отмечается (псевдотуберкулез, опоясывающий герпес, энтеровирусная инфекция, инфекционный мононуклеоз, тифопаратифозные инфекции).
- Высыпания возможны, но бывают редко (цитомегаловирусная и микоплазменная инфекции).
По характеру распространения высыпаний:
- Генерализованные.
- Локализованные: бусловленные непосредственным воздействием вируса на кожу; связанные с параинфекционным процессом в коже.
Высыпания при инфекционных заболеваниях разнородны и различаются по характеру. Если говорить о морфологии сыпи, то ее первичные элементы (они возникают на неповрежденной коже) подразделяются на:
- бесполостные;
- полостные.
К бесполостным относятся пятно, папула, узелок, бугорок, волдырь. Полостными образованиями считаются пузырек (везикула), пузырь и пустула.
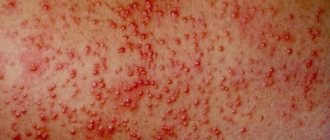
Пятно имеет различные размеры, оно неправильной формы и не выступает над кожей. Образуется при расширении сосудов кожи. Цвет варьирует от бледно-розового до красного. При надавливании исчезает и снова появляется. Если пятно размером 1-5 мм, мелкоточечные, его классифицируют как розеола (встречается при скарлатине, энтеровирусной и внезапной энантеме). Мелкопятнистая сыпь имеет размеры 5-10 мм (характерна для краснухи, детской розеолы и энтеровирусной экзантемы), крупнопятнистая — 10-20 мм (бывает при кори), а эритема — это пятно более 20 мм, которое сливается с другими. Геморрагические пятна (петехии) встречаются энтеровирусной, парвовирусной В19 и Эпштейна–Барра инфекции.
Папула — сыпь, которая возвышается над кожей. Она образуется при более глубоком поражении кожи: вовлечении сосудов и верхних слоев дермы. Папулы могут оставлять след в виде пигментации и шелушения. Часто папулы сочетаются с розеолами и пятнами, в таких случаях описывают розеолезно-папулезную сыпь (до 5 мм) и пятнисто-папулезную (до 20 мм). Папулы могут являться стадией развития других элементов сыпи.
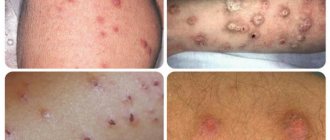
Пузырек (везикула) — полостное образование, заполненное серозным или геморрагическим содержимым. Развивается он в толще эпидермиса. Содержимое пузырька вскрывается с образованием корочки (прозрачной или бурой). Везикулы не оставляют рубцов после разрешения. Такой тип высыпаний характерен для простого герпеса, ветряной оспы, опоясывающего герпеса. Если в содержимом везикулы скапливаются в большом количестве лейкоциты, содержимое приобретает гнойный характер. Везикулы с гноем называются пустулой и характерны для бактериальных инфекций.
Пузырь имеет размеры до 15 мм и более.
Сыпь у ребенка: инфекционная
Чаще всего сыпи при инфекционных болезнях сопровождаются дополнительными симптомами, характерными для того или иного заболевания. Как правило, инфекционное состояние начинается остро, с повышения температуры, общего недомогания. Имеет значение эпидемиологический анамнез, например, есть указание, что в детском саду или в школе карантин по определенной болезни. Эти сведения надо обязательно сообщить врачу.
Существуют инфекции очень заразные, например, ветряная оспа, при встрече с которой человек, без иммунитета к этому вирусу, обязательно заболеет. При ветряной оспе сыпь появляется на неизмененном фоне кожи сначала в виде ярких пятен, затем эти пятна трансформируются в пузырьки и, затем, в корочки. После отторжения корочек на коже остаются следы в виде мелких нежных рубчиков. Некоторые глубокие рубчики сохраняются на всю жизнь и могут подсказать врачу, что этот человек ветрянкой болел.
Еще одна детская инфекция, протекающая с сыпью — это скарлатина. Она не так заразна, как ветрянка, но тоже передается воздушно-капельным путем. Вызывается она бактерией -b гемолитическим стрептококком группы А. При этой инфекции сыпь мелко-точечная, красная, на красном фоне коже, со сгущением внизу живота, в области воротниковой зоны, в естественных складках.
Характерно лицо ребенка: ярко красные щеки, с выделяющимся светлым, свободным от сыпи, носогубным треугольником. Сопровождается скарлатина высокой температурой, головной болью, сильными болями в горле (ребенок даже не может глотать воду). На миндалинах могут появиться гнойные наложения. Если заглянуть в рот, то можно увидеть «пылающий» зев и особенный, «малиновый» язык, покрытый толстым белым налетом, сквозь который выступают красные сосочки языка. При этой инфекции очень важно вовремя и правильно назначить антибиотики, чтобы избежать осложнений. Поэтому, тянуть нельзя, а сразу приглашать врача на дом.
Еще одна инфекционная болезнь — корь. В настоящее время встречается она редко, в виде вспышек, только при завозе из неблагополучных по кори стран и только у непривитых людей.
Заболевание начинается с катаральных явлений — насморк, кашель, слезотечение и повышение температуры. Затем появляется сыпь в виде темно-красных пятен и папул, склонная к слиянию. Характерна этапность появления сыпи (сверху вниз). Затем сыпь исчезает в той же последовательности, что и появилась, оставляя на коже буроватую пигментацию, которая сохраняется 7-10 дней и, затем, исчезает. При коре возможны очень серьезные осложнения — пневмония, энцефалит, приводящий с инвалидности или смерти, нома (гангрена мягких тканей лица). Поэтому, так важно защитить себя и своего ребенка от этой тяжелой инфекции. Вакцинация доступна как для детей, так и для взрослого населения.
Краснуха, так же как и корь, в настоящее время практически не встречается, т. к. в нашей стране проводится обязательная вакцинация детей в возрасте 1 год и 6 лет. Но если ребенок не привит, то он, конечно, может заболеть при контакте с завезенной инфекцией. Заболевание это протекает, как правило, легко. Сыпь, так же как и при кори, пятнисто-папулезная, но бледно-розовая, не такая яркая. К слиянию не склонна, правда из-за обильности высыпаний может создаваться сплошной розовый фон. На третий день сыпь обычно бледнеет и исчезает без следа. Характерно увеличение шейных лимфоузлов. Обычно заболевание протекает без осложнений, но оно очень опасно для плода. Врожденная краснуха — заболевание, приводящее к тяжелой инвалидизации или смерти ребенка.
В настоящее время очень распространены энтеровирусные инфекции, при которых встречаются различные сыпи. Здесь могут быть и пятнисто-папулезная сыпь, как при кори, и мелко-пятнистая, как при краснухе, и с пузырьками, как при ветрянке. При этом высыпания могут быть и на слизистых полости рта. Бывает, что даже опытному врачу трудно разобраться с такими сыпями.
Вообще, при многих вирусных заболеваниях может появиться сыпь. Например, при гриппе, аденовирусной, коронавирусной инфекции тоже бывает сыпь. Она, как правило, не говорит о тяжести, или об особенной форме болезни. Просто у данного человека так реагируют сосуды на вирусные токсины.
И еще стоит упомянуть об особо тяжелой инфекции, которая тоже может протекать с сыпью. Речь идет о менингококковой инфекции. Здесь тяжелое состояние развивается внезапно. Резко поднимается температура, ребенок может стать вялым, адинамичным. Сильно болит голова, может быть рвота. И если, ко всему этому, на коже появляются геморрагические элементы сыпи, даже если их немного, то надо экстренно вызывать скорую помощь, а лучше реанимационную бригаду. Такая сыпь свидетельствует о развитии менингококцемии (микроб попадает в кровеносную систему), при которой очень велика летальность и исход зависит от своевременности начала терапии. Важно температурящего ребенка осматривать всего, и в первую очередь ножки. Если ребенок в носочках или штанишках лежит в постели и мама вовремя не видит этот грозный симптом, время может быть упущено.
Ну, и кроме выше изложенного, различными сыпями проявляются многообразные инфекции кожи.
Кожа является важнейшим механизмом защиты организма на пути огромного числа возбудителей. Но при некоторых неблагоприятных условиях эта защита бывает недостаточно эффективной и в коже может развиться воспаление, вызванное бактериями, грибами, или вирусами. При бактериальных инфекциях кожи возникают пиодермии, и тогда на коже появляются гнойнички, корочки. Некоторые вирусные инфекции кожи проявляются в виде узелков, папул (например, контагиозный моллюск, бородавки, папиломы — это заболевания кожи, вызванные определенными вирусами). Грибковые инфекциипроявляются очагами покраснения кожи, шелушением. Чаще всего диагностикой и лечением инфекций кожи занимается дерматолог.
Ну и еще раз подытожим, как родителям себя вести, если они замечают сыпь у ребенка.
Первым делом оценить общее состояние.
- Если ребенок хорошо себя чувствует, играет, сохранен аппетит, сыпь его или не беспокоит, или чешется, то вероятно это аллергическая сыпь. Записываемся на прием к врачу, при этом заранее проанализировав возможные причины появления сыпи (что было нового в питании, в быту и т. д.), чтобы ничего не упустить при беседе с доктором.
- Если у ребенка вместе с какой-то сыпью есть насморк, кашель, умеренное повышение температуры, боль в горле, т. е. признаки инфекции, вызываем врача на дом.
- Если температура высокая и есть любая сыпь, а особенно геморрагическая, срочно вызываем бригаду скорой медицинской помощи!
Об авторе
- Добреля Екатерина Александровна
- Врач-педиатр, инфекционист высшей категории. Заведующая поликлиническим отделением №2
- Все публикации автора
Причины
Причина инфекции — заражение различными вирусами. Само по себе пребывание на холоде и состояние верхних дыхательных путей (например, аденоиды или увеличенные миндалины у ребенка) не приводят к заболеванию вирусными инфекциями — важен контакт с вирусами. В замкнутом коллективе (детский сад школа) за скачок заболеваемости ответственен один вирус.
Род Enterovirus включает 104 типа вируса, но не все они вызывают сыпь. Такое количество серотипов не дает возможности проводить специфическую профилактику — вакцины не разработаны. В течение всей жизни человек может несколько раз переболеть энтеровирусной инфекцией, которая может протекать с сыпью или без нее. Заражение вирусом герпеса 6 типа связывают с развитием шестой болезни (внезапной экзантемы). Вирус герпеса 6 типа (ВГЧ6) выявляется у 80% детей с экзантемой и имеет особую эпидемиологическую значимость именно для детей до года.
По статистике наиболее частой причиной экзантемы у детей младше 3 лет является энтеровирусная и парвовирусная инфекции, которые часто выявляются при серологических и ПЦР исследованиях. Реже в настоящий момент встречаются корь и краснуха, что связано с высоким охватом вакцинацией. Летом и осенью экзантемы могут быть вызваны энтеровирусами и независимо от времени года сыпь вызывают вирусы герпеса 6, парвовирус В-19, Эпштейн-Барр.
Диагностика
Легко ли диагностируется экзантема у детей? Признаки типичны, но диагноз ставят своевременно довольно редко. Пока проводится обследование, симптомы инфекции могут исчезнуть самостоятельно, без врачебного вмешательства. Тем не менее, даже при улучшении состояния ребенка он должен быть скрупулезно осмотрен.
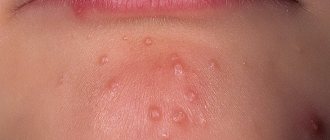
Необходимо тщательное исследование элементов сыпи. Это мелкие розовые пятна и папулы диаметром до 1-5 мм. Элементы сыпи немного возвышаются над поверхностью кожных покровов.
Инструментальные методы применяются в случае развития осложнений экзантемы:
- электроэнцефалография;
- электрокардиография;
- ультразвуковое исследование органов брюшной полости и некоторые другие.
Лабораторная диагностика экзантемы включает такие методы:
- общий анализ крови – отмечаются уменьшение количества лейкоцитов и эозинофилов;
- культуральный метод (посев) – при его помощи выявляют активный вирус в организме ребенка;
- иммуноферментный анализ крови – в крови выявляют иммуноглобулины IgG и IgM к HHV-6 и HHV-7.
Симптомы
Вирусная экзантема у детей чаще бывает макулезной (пятнистая) или макуло-папулезной (пятносто-папулезная) формы. Мелкая сыпь (мелкопятнистая, розеолезная) встречается при внезапной и бостонской экзантемах. Везикулярная с серозным экссудатом — при болезни рука-нога-рот. Заболевание у детей до трех лет протекает легче, чем старших и у подростков. Могут встречаться варианты, проявляющиеся только сыпью с лихорадкой, но без специфических для данной инфекции признаков.
Экзантемы, вызванные энтеровирусами
Для этих инфекций характерен обще инфекционный синдром и помимо высыпаний разнообразная клиническая картина, включающая катаральный синдром (фарингит), диарею, рвоту, головные боли, органные поражения (глаза, печень, почки) и поражения нервной системы (менингит, энцефалит) у более старших детей. Сыпь может появиться на любом этапе заболевания, имеет характерную локализацию только при некоторых инфекциях, вызванных определенным вирусом, и не сопровождается зудом.
Энтеровирусная экзантема может быть вызвана любым типом энтеровируса. Наиболее часто встречается у детей. Сыпь появляется одномоментно на неизмененной коже и в разные периоды заболевания — может быть на 1-2-й день на фоне высокой температуры или на 3-4-й день болезни после ее снижения. Для энтеровирусных заболеваний характерна высокая лихорадка, часто носящая двухволновый характер.
Одномоментность появления высыпаний является отличительным признаком, что отличает данную инфекцию от кори, для которой характерна последовательность появления сыпи: лицо и шея, потом туловище, бедра и руки и в заключение — голени и стопы. В это время на лице отмечается побледнение элементов.
Энтеровирусная экзантема характеризуется вариабельностью. В начале она может быть пятнистая (мелкоточечная и крупнее) или пятнисто-папулезной, а позднее может стать везикулезной или с кровоизлияниями (геморрагическая). Располагается преимущественно на туловище, лице, реже — голенях и стопах. Пятнистые элементы похожи на сыпь, сходную при краснухе. Пятнисто-папулезные напоминают элементы при кори, которые сливаются и образуют эритематозные поля на туловище.
Везикулезная сыпь является характерной для болезни «рука-нога-рот». Длительность периода высыпаний короткая (1-3 дня), они исчезают бесследно, не оставляя дефектов кожи и пигментации. Высыпания на слизистой исчезают в те же сроки, что и на коже.
В группу энтеровирусных входят следующие экзантемы:
- кореподобная;
- бостонская (синоним эпидемическая экзантема или розеолоформная);
- генерализованная энтеровирусная;
- болезнь рук, ног и рта или ящуроподобный синдром (это локальный вариант экзантемы).
Диагностика их без лабораторных данных затруднительна, поскольку они имеют сходную картину и характер высыпаний, особенно при нетипичном течении.
Кореподобная экзантема
Чаще отмечается у детей раннего возраста. Инфекция начинается остро, с подъема температуры, головной боли и мышечных болей. Одновременно появляются покраснение глотки, склер, бывают боли в животе и рвота, также возможен жидкий стул. Со второго дня лихорадки на неизмененной коже одномоментно появляются признаки экзантемы. Сыпь располагается всегда на лице и туловище, реже — на руках и ногах. Признаки вирусной экзантемы у детей при этой форме разнообразны: пятнистая, пятнисто-папулезная, петехиальная (реже). Сыпь мелкая, сохраняется 1-2 дня и проходит при нормализации температуры.
Инфекционная экзантема (бостонская экзантема)
Розеолоформная экзантема (бостонская болезнь) начинается также остро с повышения температуры. У взрослых повышение температуры более значительное, нежели у детей. Лихорадка сопровождается головной болью, интоксикацией и прострацией. Больного беспокоит першение и боль в горле, незначительное увеличение шейных лимфатических узлов. У некоторых больных на задней стенке глотки обнаруживаются мелкие язвочки, как при герпетической ангине. Именно элементы герпангины позволяют заподозрить заражение ECHO вирусом. В неосложненных случаях лихорадка держится до 3-х дней и у многих заболевание на этом этапе заканчивается выздоровлением. Такой вариант называют бостонская лихорадка.
У части больных (примерно 30%) одновременно с нормализацией температуры возникают высыпания на коже. Они выглядят розовато-красными пятнами (мелкие пятна размером 0,5-1 см) и располагаются по всему телу, с преимущественной локализацией на груди и лице, захватывая руки и ноги. Сыпь держится до 3-5 дней и бесследно исчезает. Элементы сыпи очень похожи на сыпь при внезапной экзантеме и заболевания можно перепутать. Отличительным моментом является то, что внезапная экзантема бывает только у младенцев.
Бостонская экзантема может сопровождаться и петехиальными высыпаниями. Это мелкие кровоизлияния красного цвета, не исчезающие при надавливании. Если такие высыпания возникают на фоне симптомов менингита, заболевание часто ошибочно принимают за менингококковый менингит (он имеет бактериальную природу, а не вирусную). Обычно инфекционная экзантема протекает доброкачественно — без поражения нервной системы. Отмечается у детей всех возрастов и у взрослых.
Генерализованная герпетиформная
Данный вид возникает при наличии у ребенка иммунодефицита. Характеризуется появлением мелкой везикулезной (пузырьки с содержимым) сыпи. В отличие высыпаний при герпетической инфекции, в данном случае везикулы не группируются, а их содержимое не мутнеет.
Болезнь рук, ног и рта (ящуроподобный синдром) или вирусная пузырчатка.
Один из вариантов локальной энтеровирусной экзантемы, который характерен для инфекции, вызываемый вирусами ECHO 9,16 и Коксаки А. Характерная локализация сыпи (конечности и рот) позволяет поставить диагноз клинически без серологического и ПЦР исследования. Инфекция чаще встречается у детей до 9-10 лет, но может быть и у взрослых.
Характерной особенностью, впрочем, как и всех энтеровирусных инфекций, является распространенность больше в летний и осенний период. Заболевшие опасны в плане заражения 2-3 дня с момента заболевания.
У больных отмечается фебрильная или высокая температура, умеренный синдром интоксикации и респираторные симптомы, иногда — боли в животе. Через сутки появляется энантема на слизистой — раньше, чем высыпания на коже. Она имеет характер везикул, которые быстро вскрываются с формированием афт (изъязвлений), и «излюбленную» локализацию: губы, щеки, язык, мягкое небо и дужки. Этот признак значительно упрощает диагностику. Высыпания единичные или множественные, но даже наличие единичных высыпаний во рту в сочетании с экзантемой на стопах и кистях дает возможность поставить правильный диагноз. Ротоглотка энантемой не поражается и этот факт отличает данное заболевание от герпангины.
Степень выраженности поражения слизистой различная, поэтому может не очень беспокоить больного либо приводить к отказу от еды. Вторым этапом появляется мелкая везикулезная сыпь (до 5 мм), не зудящая, на ладонях, пальцах и подошвах. Иногда она затрагивает боковые поверхности кистей и стоп, ягодицы, ганиталии. Высыпания на конечностях всегда симметричны.
На остальных участках могут быть высыпания, но редко и единичными элементами другого характера — розеолезные или розеолезно-папулезные. Элементы сыпи на коже не нагнаиваются, исчезают без корочек — это отличает данную инфекцию от ветряной оспы. Характерным является то, что на теле одновременно обнаруживаются везикулы и папулы. Элементы исчезают бесследно за 4-7 дней.
Таким образом, главными критериями диагноза данной болезни являются:
- лихорадка;
- везикулы и папулы на коже ладоней и подошв;
- высыпания на коже безболезненны;
- симметричность поражений на ладонях и стопах;
- отсутствие зуда;
- афтозная энантема на слизистой рта.
Заболевание протекает легко и самостоятельно проходит без осложнений за неделю или 10 дней. Но переболевшие выделяют вирус до 6 недель. Существует абортивный вариант инфекции — высыпания на коже розеолезно-папулезные не переходят в стадию пузырьков, а во рту отсутствуют афты.
Экзантема у взрослых
Из всех вариантов энтеровирусной инфекции у взрослых чаще встречается бостонская экзантема. Вирусная экзантема у взрослых, вызванная герпевирусом 6 типа, очень редко протекает с характерной клиникой и сыпью. Чаще всего эта инфекция протекает в виде синдрома хронической усталости. Связано это с тем, что 95% взрослых имеют антитела к вирусу герпеса 6-го типа.
Экзантема: причины, симптомы и лечение
04.10.2021
Сыпь — это повреждения кожи, которые появляются после приема различных лекарств, как общего, так и местного применения. Такие изменения также могут быть вызваны инфекционными заболеваниями. Повреждения кожи могут принимать различные формы, в зависимости от того, какие факторы их вызывают и каково общее состояние здоровья пациента. Как можно диагностировать и лечить сыпь?
Экзантема — причины
Точный механизм лекарственного поражения кожи не полностью известен. Одной из теорий, объясняющих это явление, является так называемая теория Гаптена. По ее словам, для того, чтобы иммунный ответ организма происходил после приема лекарства, необходимо, чтобы лекарство сочеталось с носителями, то есть белками, содержащимися в тканях или крови. В дополнение к лекарственной сыпи, мы можем говорить о сыпи, которая вызвана инфекционными заболеваниями. Этот тип поражений кожи чаще всего появляется у детей, обычно при таких заболеваниях, как скарлатина и корь. У взрослых причиной появления инфекционной сыпи является, например, сифилис.
Женщины более подвержены сыпи, чем мужчины. Кроме того, больше случаев поражения кожи были зарегистрированы у пожилых людей. Подсчитано, что кожная аллергия после применения лекарств встречается примерно у 2,2% пациентов, принимающих какие-либо лекарства.
Риск сыпи увеличивается за счет таких факторов, как:
- принимая большое количество лекарств
- печеночная недостаточность
- почечная недостаточность
- СПИД
В зависимости от того, какую форму принимает сыпь, различают несколько типов.
Наиболее распространенными формами являются:
- макулярная сыпь
- папулезная сыпь
- макулопапулезная сыпь
Макулярная сыпь характеризуется появлением на коже поражений в виде красных пятен. Этот тип поражения кожи часто вызывается приемом антибиотиков, диуретиков, нестероидных противовоспалительных препаратов или противоэпилептических препаратов. В ходе фолликулярной сыпи на коже появляются пузырьки и папулы, тогда как последний тип сыпи представляет собой сочетание пятен и папул.
Экзантема — симптомы
Индуцированные лекарствами поражения кожи могут принимать разные формы у разных пациентов. Сыпь может возникнуть в разных областях тела. Изменения обычно происходят симметрично с обеих сторон тела. В случае лекарственной сыпи кожные высыпания часто располагаются вокруг рук и туловища. Важно, чтобы изменения постепенно распространялись и занимали все большие и большие участки тела. Повреждения кожи, связанные с инфекционной сыпью, обычно появляются сначала вокруг головы и ушей, а затем распространяются на нижнюю часть тела.
Характерные изменения для сыпи включают в себя:
- прыщей
- крапивница
- изменения красителя
- некротические поражения
- лишайниковые изменения
Изменения обычно сопровождаются зудом, а иногда и шелушением кожи. Кожные повреждения, вызванные лекарственными препаратами, иногда связаны с общими заболеваниями, которые включают общую слабость, бронхоспазм, лихорадку и головные боли. В некоторых случаях возникают жалобы, связанные с внутренними органами. Наиболее распространенными осложнениями являются гепатит, миокардит, нефрит и альбуминурия.
Экзантема — лечение
При лечении сыпи очень важно определить ее причину. Необходимо диагностировать, является ли сыпь лекарственной или она возникает в ходе инфекционного заболевания, потому что только тогда возможно эффективное лечение. Если сыпь вызвана каким-то лекарством, основой лечения является прекращение приема этого лекарства. Если симптомы, связанные с сыпью, такие как зуд, очень обременительны для пациента, рекомендуется принимать антигистаминные препараты, которые уменьшают дискомфорт. В случае, если сыпь вызвана инфекцией, вы должны начать с лечения инфекционного заболевания. В этом случае пациенту часто дают антибиотики или другие антибактериальные и противовирусные препараты.
Симптомы сыпи не следует недооценивать, так как это может привести к серьезным осложнениям. В большинстве случаев сыпь мягкая, но иногда ее течение носит острый характер и может привести к токсическому эпидермальному невролизу, который представляет серьезную угрозу для жизни пациента. Подсчитано, что в 0,32-1 процента лекарственная аллергическая реакция приводит к смерти пациента.
Опубликовано в Дерматология Премиум Клиник
Анализы и диагностика
Диагностика имеет комплексный характер, предусматривает данные эпидемиологического анамнеза, учет симптомов заболевания и лабораторного подтверждения. Для установления диагноза важна информация о контактах с инфекционными больными в любом коллективе и дома. При этом учитывается продолжительность инкубационного периода, выясняется динамика появления сыпи и ее изменения в течение болезни.
При объективном осмотре учитываются характеристики сыпи:
- форма элементов;
- количество (обильная, необильная, единичная);
- локализация;
- цвет и склонность к слиянию;
- сроки появления и порядок;
- эволюция (динамика);
- наличие или отсутствие зуда;
- исход сыпи (бесследное исчезновение, корочки, рубцы, шелушение).
Некоторые инфекции (например, детская розеола, корь, краснуха, болезнь рука-нога-рот) не вызывают затруднений в плане диагностики и диагноз устанавливается на основе типичных клинических проявлений. Тем не менее, лучше проводить специфическую диагностику. Учитывая возрастные критерии, детей до 1 года прежде всего нужно обследовать на ВГЧ6 инфекцию, а детей с 3 лет на парвовирусную инфекцию. Энтеровирусная инфекции встречается у детей всех возрастных групп.
Для диагностики применяются:
- Вирусологический метод выделения вируса из биологических материалов и культивирование его в культуре клеток. Метод требует большего времени для постановки диагноза.
- Метод ИФА определяет специфические антитела IgМ, IgА, IgG к вирусу ВГЧ-6 или энтеровирусам. К ранним маркерам относятся титр IgM. Позже появляются IgG. Исследование парных сывороток в динамике и нарастание титра антител в 4 раза служат подтверждением диагноза. Первый анализ крови берется не ранее 5 суток болезни. О реинфекции свидетельствует выявление в ранние сроки заболевания не только специфических IgM антител, но и IgG антител.
- Применение ПЦР, с помощью которой выявляют вирус в тканях (крови, фекалиях, слюне, смывах носоглотки, отделяемом везикул). Забор проб проводят в стерильных условиях в первые 3 дня болезни. Обнаружение ДНК или РНК вирусов (в зависимости от принадлежности вирусов) методом ПЦР является более чувствительным методом диагностики первичной инфекции. ПЦР с обратной транскриптазой надежно дифференцирует любую латентную вирусную инфекцию.
- Общеклинические анализы крови. При розеоле младенцев в крови обнаруживается лейкопения, нейтропения и тромбоцитопения, увеличивается количество лимфоцитов, могут появиться атипичные мононуклеары. Для многих вирусных заболеваний присуща лимфоцитарная реакция, но наиболее отчетливая — при мононуклеозе, краснухе, кори.
Лечение экзантемы у детей
Контагиозность вируса не очень высокая, но больных детей следует изолировать. Специфического лечения нет. Лечение экзантемы при правильных назначениях не затягивается.
Назначения:
- при высокой температуре – обильное питье;
- ограничение прогулок до нормализации температуры тела;
- жаропонижающие средства;
- противовирусные препараты;
- антигистаминные средства.
На период лечения экзантемы у детей нужна регулярная влажная уборка помещения.
Экзантема у детей
Энтеровирусная экзантема была рассмотрена выше. Интерес представляет вирусная экзантема у детей, вызываемая вирусом герпеса человека 6 типа. Это заболевание имеет несколько названий — детская розеола, внезапная экзантема, псевдокраснуха и шестая болезнь. При данном заболевании выражена сезонность — весна и лето. Это самое распространенное из всех инфекционных экзантем заболевание и 80-95% детей до 3-4 лет переносят его. На практике roseola infantum у грудных детей расценивают как краснуху или аллергию на лекарственные средства. Именно увеличение лимфатических узлов ошибочно принимается за симптом краснухи. Но отличием является то, что высыпания при краснухе появляются в первые сутки болезни и больше поражают конечности ребенка.
Внезапная экзантема у детей чаще встречается от 6 до 2-х лет и основными критериями ее являются:
- внезапное начало с лихорадки до 39 С;
- типичный возраст ребенка;
- высокая лихорадка при относительно нормальном состоянии ребенка;
- минимальные респираторные проявления;
- появление пятнистых высыпаний при снижении температуры (обычно 3-4-й день);
- высыпания появляются одномоментно на коже не измененного цвета;
- локализация сыпи больше на туловище и шее, меньше — на лице и конечностях;
- зуд отсутствует;
- генерализованная лимфаденопатия (увеличение шейных, подмышечных и паховых лимфоузлов).
Розеола начинается внезапно и у некоторых детей протекает только с высокой температурой, на пике которой могут быть судороги, и без других симптомов. Лишь в редких случаях отмечается покраснение зева, отечность конъюнктивы век, что придает ребенку «сонный» вид. Несмотря на температуру, ребенок активен, в периоды снижения температуры аппетит не нарушен. На фоне снижения температуры, практически одномоментно в течение дня появляется розовая пятнисто-папулезная сыпь.
Элементы немного приподняты над поверхностью кожи, имеют размеры 2-5 мм и розовый цвет, окружены белым венчиком. Сыпь бледнеет при надавливании, редко сливаются и в целом сохраняются до 4 дней. Постепенно угасая, они не оставляют пигментации и шелушения. Сыпь охватывает сначала лицо, грудь и живот, а по всему телу распространяется за несколько последующих часов. Появление сыпи называют «флагом победы» над заболеванием, поскольку с этого периода температура больше не повышается и начинается период выздоровления.
Лечение
Заболевание склонно к само разрешению и не требует лечения. Прежде всего, потому внезапная экзантема относится к неосложнённым формам герпевирусной инфекции 6 типа. Во-вторых, потому что при данном заболевании специфической терапии не существует — не разработаны противовирусные препараты против вируса герпеса 6 типа. Иммуномодуляторами это заболевание не лечится. Применяются только жаропонижающие средства в дозировке, соответствующей возрасту. Внезапная экзантема разрешается без осложнений и является самым безопасным инфекционным заболеванием. После розеолы формируется пожизненный иммунитет, и дети повторно не заболевают. После перенесенной инфекции в крови определяются антитела класса IgG к вирусу герпеса 6 типа.
Внезапная экзантема
Инкубационный период при внезапной экзантеме составляет от 5 до 15 суток. Заболевание начинается с внезапного повышения температуры тела до высоких значений (39-40,5°С). Период лихорадки длится в течение 3-х суток, сопровождаясь выраженным интоксикационным синдромом (слабостью, апатией, отсутствием аппетита, тошнотой).
Характерно, что при внезапной экзантеме, несмотря на такую высокую температуру, в большинстве случаев отсутствуют катаральные явления (насморк, кашель). Сравнительно редко, у младших детей возникает диарея, заложенность носа, увеличение шейных лимфатических узлов, отечность век, гиперемия зева, мелкая сыпь на мягком небе и язычке. У грудных детей иногда отмечается пульсация родничка.
Температура тела несколько снижается в утреннее время; на фоне приема антипиретиков дети чувствуют себя удовлетворительно. Поскольку внезапная экзантема по срокам совпадает с прорезыванием зубов, повышенную температуру родители часто объясняют именно этим фактом. Иногда при резком повышении температуры до 40°С и выше развиваются фебрильные судороги: при внезапной экзантеме они встречаются у 5-35% детей в возрасте от 18 месяцев до 3-х лет. Фебрильные судороги, как правило, не опасны и проходят самостоятельно; они не связаны с повреждением нервной системы.
Критическое снижение температуры при внезапной экзантеме происходит на 4-е сутки. Нормализация температуры создает ложное впечатление полного выздоровления ребенка, однако практически одновременно с этим на всем теле появляется точечная или мелкопятнистая розовая сыпь. Высыпания вначале появляются на спине и животе, затем быстро распространяются на грудь, лицо и конечности. Элементы сыпи при внезапной экзантеме имеют розеолезный, макулезный или макулопапулезный характер; розовую окраску, диаметр до 1-5 мм; при надавливании они бледнеют, не имеют тенденции к слиянию и не зудят. Сыпь, сопровождающая внезапную экзантему, не заразна. В период высыпаний общее самочувствие ребенка не страдает. Кожные проявления бесследно исчезают через 2-4 дня. В некоторых случаях внезапная экзантема может протекать без сыпи, только с лихорадочным периодом.
Осложнения при внезапной экзантеме развиваются довольно редко и, главным образом, у детей со сниженным иммунитетом. Описаны случаи развития острого миокардита, менингоэнцефалита, краниального полиневрита, реактивного гепатита, инвагинации кишечника, постинфекционной астении. Замечено, что после перенесенной внезапной экзантемы, у детей может отмечаться ускоренный рост аденоидов, частые простудные заболевания.
Диета
Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Данная группа заболеваний не нуждается в специальной диете и больным рекомендуется Диета 15 стол. В случае появления диареи, которая иногда сопровождает инфекцию, больным назначается щадящее питание: протертые супы, разваренные каши, паровые омлеты, рубленное отварное мясо. Нужно обратить внимание на выполнение больным питьевого режима (1,5-2 л в зависимости от возраста). Обильное употребление жидкости уменьшает интоксикационный синдром, способствует снижению температуры и облегчает протекание болезни.
Профилактика
Поскольку создание вакцины против энтеровирусной инфекции невозможно ввиду множества серотипов вирусов, то профилактика заболевания заключается в выполнении правил личной гигиены:
- Использование для питья кипяченой или бутилированной воды.
- Мытье рук после посещения туалета и обязательно перед едой.
- В течение дня нужно как можно чаще использовать антисептические салфетки для предупреждения попадания вируса через грязные руки.
- Обработка горячей водой посуды, детских игрушек.
- Употребление тщательно помытых сырых фруктов, овощей и ягод, при возможности обрабатывать их кипятком. Также можно применять дезинфицирующее средство «Акватабс». Фрукты и овощи погружают в раствор с содержанием 0,004 % активного хлора на 30 минут. Для получения такого раствора на 7,5 л воды берут 1 таблетку препарата дозой 500 мг. По истечении времени фрукты и овощи высушивают.
- Остерегаться купания в водоемах, стараться не заглатывать воду, а после купания, вымыть лицо и руки чистой водой.
Комплекс профилактических мероприятий в детских коллективах включает выявление больных — источников инфекции и их изоляцию. В детских дошкольных учреждениях проводится дезинфекция.
Специфическая профилактика (вакцинация) имеется только кори и краснухи. Вакцинация против кори проводится живой коревой вакциной в плановом порядке: однократно в 12 месяцев и ревакцинация в 6 лет. В России зарегистрированы моновакцины от краснухи: Рудивакс (Франция), Вакцина против краснухи Индийская и Хорватская, и комбинированная вакцина корь–паротит–краснуха. В 2022 г прошла клинические испытания первая в России вакцина отечественного производства от кори, краснухи и паротита. В скором времени она появится на фармацевтическом рынке. Многокомпонентная вакцина легче переносится, а частота побочных явлений одинаковая.
Вакцинация контактных лиц. Введение коревой вакцины до 72 часов после контакта с больным защищает от заболевания. Введение краснушной вакцины не предотвращает заболевания. При контакте беременной с больным краснухой, показано введение иммуноглобулина, если она не желает прерывать беременность после доказанного инфицирования.
Последствия и осложнения
Исходы заболевания зависят от тяжести течения инфекции. При легком и средней тяжести течении энтеровирусных инфекций заболевание заканчивается полным выздоровлением с формированием сероспецифического иммунитета. Сыпь проходит бесследно и осложнений со стороны кожи не наблюдается.
Осложнения при тяжелом течении связаны с поражением нервной системы:
- менинигит, энцефалит;
- отек головного мозга;
- судорожный синдром;
- параличи;
- эпилепсия;
- ухудшение слуха и зрения.
Менингоэнцефалит типичен для парвовируса В19 и энтеровирусов. Плевриты и кардиты большей частью наблюдаются при Коксаки–В инфекции. Вирус HHV-6 может вызвать фульминантный гепатит и синдром Розаи-Дорфмана (генерализованная лимфаденопатия).
Список источников
- Быстрякова Л. В. Инфекционные экзантемы у детей. Л.: Медицина. 1982. 216 с
- Зубик Т.М., Иванов К.С., Казанцев А.П. Дифференциальная диагностика инфекционных заболеваний. Руководство для врачей. — Л.: Медицина, 1991. — 336 с.
- Анохин В.А., Сабитова А.М., Кравченко И.Э., Мартынова Т.М. Энтеровирусные инфекции: современные особенности // Практическая медицина. Педиатрия. — №9 (85). — 2014. — С. 52-59. 7.
- Петер Г. Хегер: Детская дерматология. Дифференциальная диагностика и лечение у детей и подростков. 2013; 410-427.
- Дроздов В.Н., Новиков А.И., Оберт А.С., Белан Ю.Б. Экзантематозные инфекции у детей. Лекции для врачей интернов. — М.: Медицинская книга, 2005. — 217 с.
Признаки экзантемы
Инкубационный период (временя пребывания возбудителя в организме без каких-либо клинических проявлений) длится от 5 до 15 суток.
Симптомы экзантемы:
- лихорадка – озноб и гипертермия (повышение температуры тела – до 39,0-40,5 градусов по Цельсию). Период длится до трех суток;
- слабость и вялость;
- апатия (безразличие ко всему происходящему вокруг);
- ухудшение аппетита, а затем полное его исчезновение;
- тошнота.
Реже у детей проявляются такие признаки экзантемы, как понос, заложенность носа, отечность век и тканей вокруг глаз, сыпь на мягком небе. При этом насморк и кашель отсутствуют. При экзантеме у детей на фоне описанной клинической картины могут развиваться судороги.
На четвертые сутки температура снижается, что создает ложное впечатление о выздоровлении. Но практически сразу же на теле ребенка появляется незаразная сыпь в виде мелких точек или пятнышек. Она исчезает через 2-4 дня.