Их часто путают с сухими мозолями из-за внешнего сходства и особенностей локализации. Неправильное лечение или игнорирование проблемы приводят к рецидивам, резкой болезненности, разрастанию новообразований. Избавляться от подошвенных бородавок рекомендуется в клинических условиях. Дома это делать намного сложнее.
Как выглядят подошвенные бородавки
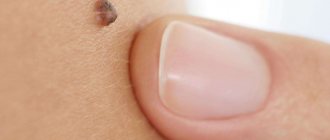
Подошвенными бородавками или, в просторечии, шипицами, называют доброкачественные проявления нескольких штаммов вируса папилломы человека. В отличие от своих «собратьев», оккупирующих обычно более нежные кожные покровы рук, шеи или лица, эти стремятся туда, где эпидермис грубый и подвергается постоянному трению.
Обнаруживают их случайно. Главный симптом — резкая колющая боль в ступне или между пальцами, как от попавшего внутрь камушка или занозы. При осмотре становятся видны рельефные округлые ороговевшие бляшки белого или желтоватого цвета с углублениями в центре. Иногда внутри проступают темные точки — поврежденные капиллярные сосуды дермы. Поверхность кожи в местах поражений обычно шороховатая или глянцево-гладкая. Характерный папиллярный рисунок на ней отсутствует. Это — главное внешнее отличие папиллом от обычных натоптышей. Сухие мозоли кожный узор сохраняют всегда.
При надавливании на шипицу ощущается резкая боль. Ороговевшие клетки прорастают вглубь, раздражая при движении здоровые ткани. В запущенных случаях или при попытках сорвать такую «мозоль» выступает кровь. Повреждения бородавок часто провоцируют развитие вторичных инфекций, что приводит к нагноениям. Онкологической опасности такие новообразования не представляют, но вызывают сильный физический дискомфорт.
Виды папиллом
- Различают следующие виды папиллом:
- нитевидные (акрохорды);
- аногенитальные.
Аногенитальные (остроконечные кондиломы) – папилломы в виде телесных или бледно-розовых наростов острой формы, склонных к слиянию. При трении они становятся пунцовыми и начинают кровоточить. Такие наросты достигают 1-1,5 см и внешне они напоминают цветную капусту или петушиный гребень из-за своего дольчатого строения. Обычно передаются половым путём и имеют специфическую локализацию: на половых органах, в промежности, на стенках влагалища, на крайней плоти, мошонке и вокруг ануса. Хотя и с меньшей частотой, даже при отсутствии анального полового контакта могут расти даже в анус и в уретру, вызывая кровотечения и дискомфорт при опорожнении. Если же вирус проник в организм посредством орального секса, то бородавки возникают на слизистой оболочке ротовой полости, в глотке, на голосовых связках или трахее. Иногда они могут образоваться в подмышечных впадинах, под молочными железами, а у детей – в носогубных складках. Аногенитальные папилломы достаточно опасны для человека по многим причинам, главной из которых является высокая вероятность перерождения в злокачественную форму. Находясь внутри влагалища женщины, они вызывают зуд и жжение, боль внизу живота, боль и дискомфорт во время полового акта, а после него – кровянистые выделения. Поэтому независимо от положения, формы и размера остроконечные кондиломы всегда подлежат удалению. Нитевидные – новообразования в виде тонких, длинных, кистевидных ростков. Их также называют лицевыми, поскольку обычно локализуются на лице, особенно веках и носогубных складках, и шее. Редко могут встречаться на ногах, в паховых складках, под молочными железами и в подмышках. Т.е. они появляются на участках нежной и тонкой кожи, в складках, характеризующихся повышенной влажностью. Преимущественно поражают людей пожилого возраста. Процесс образования нароста начинается с появления небольшого узелка, со временем образование приобретает вытянутую овальную форму или остаётся круглым на тонкой ножке. Традиционно нитевидные наросты телесного цвета, из-за чего часто долго остаются незамеченными, но иногда становятся жёлтого, коричневого или розового цвета. Вырастают они около 0,5-1 см, свыше – крайне редко. Риск перерождения акрохорд в злокачественную форму минимальный, однако если травмировать их, то возможно развитие воспалительного процесса. Такой вид новообразований не самоликвидируется, склонен к распространению на другие участки тела, увеличению в размерах и количестве. Для большинства людей это становится причиной психологического дискомфорта, эмоционального стресса и снижения самооценки. Поэтому косметический дефект является главным основанием удаления нитевидных наростов.
Откуда берутся подошвенные бородавки
ВПЧ проникает в организм извне. Патогены любят влажную среду. Заразиться можно, надев чужую обувь, пренебрегая правилами гигиены в салонах педикюра, бане, сауне или бассейне. Подавляемый иммунитетом вирус может годами себя не проявлять. Но в ослабленном организме вирусные частицы начинают делиться очень быстро. Размножению подошвенных штаммов способствуют:
- усиленная потливость ступней;
- неудобная тесная обувь;
- микротрещины на коже;
- грибковые инфекции ног;
- нарушение кровообращения при деформации суставов: артритах, артрозах, плоскостопии.
Внутри эпидермиса вирус поражает сначала базальный слой. Затем провоцирует разрастание ороговевших частиц, образующих характерные твердые бляшки на коже.
Главный симптом этой формы ВПЧ — сильная боль во время ходьбы. Корешки, достигающие нижнего слоя дермы, постоянно травмируют нервные окончания. Многим больным приходится отказываться от привычной обуви, пользоваться толстыми мягкими стельками, чтобы смягчить мучения.
Диагностика
Крайне важно правильно определить тип новообразования, учитывая онкогенность и внешнее сходство. Изначально врач проводит клинический осмотр нароста, при расположении на половых органах – гинекологический у женщин, проктологический и урологический у мужчин. Для постановки точного диагноза этого недостаточно. Для установления достоверной клинической картины рекомендуется провести исследование на клеточном уровне с помощью специальных методов диагностики, а именно:
- цитологического исследования морфологии клеток – для выявления мутации ДНК;
- кольпоскопии – исследования вульвы, влагалища и шейки матки с помощью специального микроскопа – кольпоскопа;
- биопсии – забора клеток и тканей с целью диагностики возбудителя;
- гистологии – разновидности биопсии – для определения предракового состояния;
- методики полимеразной цепной реакции (РПЦ) – для идентификации всех типов вируса;
- теста Digene. Является наиболее достоверным и информативным методом диагностики: точно определяет наличие и тип ВПЧ, уровень онкогенности, степень концентрации возбудителя в организме.
Чаще всего диагноз ставится на основании результатов применения нескольких методов, поскольку в отдельности каждый из них в определённой степени ошибается.
Врачи, к которым можно обратиться по этому вопросу
Денежкина Наталья Николаевна
Решанова Людмила Михайловна
Варфоломеева Оксана Игоревна
Чаплицкий Евгений Александрович врач уролог-андролог, врач узд
Лекарства от подошвенных бородавок
В состав препаратов для удаления папиллом входят антивирусные соединения, иммуномодуляторы или вещества, разрыхляющие роговой слой кожи. К подавляющим размножение патогенов относятся:
- Фторурацил: 5-процентный крем для местного применения, активирует защитные клетки, замедляет разрастание бородавок;
- Имиквимод: способствует выработке интерферонов, препятствует дальнейшему поражению кожных покровов;
- Виферон: гель для наружного нанесения, обладает высокой антивирусной активностью.
Эти средства практически не имеют побочных действий, но на запущенной стадии папилломатоза малоэффективны. Для разрушения и удаления крупных бородавок применяют кератолитики, некротизирующие и криопрепараты. Все они требуют осторожного обращения, так как содержат кислоты, щелочи и другие химически активные компоненты. Перед использованием необходимо одобрение дерматолога.
Популярные средства от бородавок:
- Салипод: пластырь с салициловой кислотой, размягчает пораженные слои кожи, позволяя удалить бородавку и добраться до ее корня;
- Суперчистотел: раствор, «выжигающий» ороговевшие слои, способствует некротизации и отмиранию папиллом;
- Криофарма: раствор в аэрозольной форме, содержит азотистое соединение, замораживающее участки пораженных тканей.
Наносить эти препараты требуется точечно — на бородавки, четко следуя инструкции, чтобы не повредить здоровую кожу. Период отмирания бородавок после их применения: от 5 до 20 дней. В запущенных случаях нужно повторять процедуру. Остатки папиллом необходимо удалять механически, а ранки — обрабатывать раствором йода.
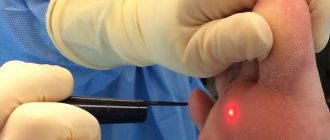
Какие преимущества имеет удаление бородавок лазером
Удаление бородавок лазером — не единственный способ избавиться от новообразований. Существуют радиоволны, криохирургия, электрокоагуляция и другие методы, у каждого из которых есть преимущества и недостатки. Но все же один из самых эффективных методов — лазер, так как он имеет следующие преимущества:
- На теле не остается рубцов и грубых шрамов.
- Врач может производить контроль глубины проникновения лазерного луча.
- Для полного удаления новообразований хватает одного сеанса.
- Быстрое заживление после процедуры.
- Стерильность метода и безопасность.
- С помощью лазера удалить бородавки можно на любом участке тела.
Причины появления бородавок
Заразиться бородавками можно при тесном контакте с носителем вируса, при соприкосновении с влажной поверхностью, на которую попали микробы. Люди могут не подозревать об инфекции, если для развития зараженных клеток не будут созданы комфортные условия:
- снижение иммунитета;
- нехватка витаминов;
- переохлаждение;
- простудные заболевания.
Инкубационный период при бородавках составляет от 1 недели до полутора месяцев.
Рис. 2. При сниженном иммунитете бородавок бывает много.
Противовирусные средства
Учитывая вирусную природу болезни, использование деструктивных и цитотоксических средств далеко не всегда является эффективным. Даже после успешного удаления бородавки, она может появиться снова. Для профилактики рецидивов назначаются местные противовирусные препараты и иммуномодуляторы. Противовирусные мази можно сочетать с другими лекарствами. Обзор местных противовирусных средств:
| Действующее вещество | Торговое название | Как использовать мазь против бородавок |
| Оксолин | Оксолиновая мазь | Наносить тонким слоем на пораженную область 3 раза в сутки. Длительность лечения составляет 5 дней. |
| Интерферон | Виферон | Мазь наносят 3–4 раза в сутки на бородавку, мягко втирая. Продолжительность лечения составляет до 7 дней. |
| Имиквимод | Крем Алдара, Зиклара, Кераворт | Крем применяется 3 раза в неделю. Наносить средство нужно перед сном непосредственно на бородавку, оставляя крем впитаться на 8-10 часов. Лечение длится до исчезновения образований, но продолжительность применения препарата не должна превышать 16 недель. |
Оксолиновая мазь относится к группе противовирусных препаратов
Противовирусные средства нельзя наносить на поврежденные участки кожи, других противопоказаний к применению нет. Побочные эффекты возникают редко (изменение цвета кожи, жжение, кожные высыпания).
Фитопрепараты
В домашних условиях можно использовать аптечные фитопрепараты. Они действуют мягко, редко вызывают развитие побочных эффектов. В то же время их эффективность ниже, чем от применения цитотоксических или кератолитических средств.
Часто используются местные средства на основе чистотела. Как наносить средство:
- Распарить кожу, удалить ороговевшие участки.
- Выдавить небольшое количество мази на ватную палочку.
- Толстым слоем нанести на бородавку.
- Сверху накрыть марлевой повязкой.
- Оставить на 4 часа.
Применять лекарство нужно 1 раз в сутки на протяжении 5 дней.
Мазь на основе чистотела может применяться для избавления от кожных наростов
Лечебные ванны
Если бородавки образуются в большом количестве и покрывают разные участки тела, на помощь придут лечебные ванны. Проводить такие процедуры можно следующими способами:
- Листья каштана (½ ведра) залить кипятком и оставить на 12 часов. Затем смесь процедить, полученную жидкость добавить в заполненную теплой водой ванну и полностью погрузиться в нее. Продолжительность процедуры составляет 15 минут. Принять такую ванну следует не менее 7 раз с интервалом в 1-2 дня.
- Набрать полную ванну теплой воды, растворить в ней 300 г порошка магнезии, погрузиться в жидкость. Длительность процедуры — 10 минут. Принимать ванны с магнезией рекомендуется 1-2 раза в неделю, пока состояние кожи не улучшится.
Горячие лечебные ванны нельзя принимать при повышенной температуре тела и заболеваниях сердечно-сосудистой системы.
Кератолитические средства
Хорошим отшелушивающим эффектом обладает салициловая мазь. Действующим веществом является салициловая кислота. Для лечения болезни назначается мазь 10%. Как применять лекарство:
- Промыть и высушить кожу.
- Толстым слоем нанести мазь.
- Сверху накрыть марлевой повязкой.
- Зафиксировать бинтом или лейкопластырем.
- Снять через 6–8 часов (можно применять на ночь).
Продолжительность курса составляет 14–21 день. Препарат применяется при плоских и подошвенных бородавках. Также кератолитические средства используют в виде растворов для наружного применения (Ферезол, Солкодерм).
Салициловая мазь обладает кератолитическим действием
Чем опасны народные методы лечения
Многие с детства помнят прижигания чистотелом, йодом и уксусом. Кто-то удалял бородавки с помощью шелковой нити, а кто-то прикладывал к ним раскаленные металлические предметы, чтобы выжечь! Все эти методы не просто неэффективны в борьбе с бородавками и ВПЧ, но и опасны для здоровья человека.
В результате такого «домашнего» лечения ребенок или взрослый может получить множественные ожоги, шрамы и рубцы, а удаление нитью только провоцирует дальнейший рост и распространение на коже папиллом.
Мы живем в 21 веке, где существует современные методы лечения и коррекции, безопасные для здоровья. Если вы обнаружили на коже или слизистых папилломы, для начала запишитесь на прием к дерматовенерологу или гинекологу. Врач назначит лечение и при необходимости направит вас к хирургу для быстрого удаления папилломы.
В сети МЦ «Здоровье» принимают врачи — гинекологи, дерматовенерологи и хирурги с огромным опытом работы. На прием с внешними проявлениями ВПЧ приходят сотни пациентов, и наши специалисты рассматривают каждый случай индивидуально — назначают необходимые анализы и исследования, корректируют лечение, помогают быстро справиться с заболеванием. Вы можете записаться на прием к любому врачу на сайте клиники.
Не затягивайте с обследованием и лечитесь у профессионалов!
Смягчающие средства
Смягчающие препараты назначаются на втором этапе лечения болезни, когда бородавка отпала, а на ее месте появился дефект. Какие лекарства назначаются чаще всего:
- Цинковая мазь;
- бальзамический линимент (по Вишневскому).
Применение этих средств ускоряет заживление, предотвращает вторичное инфицирование.
Цинковая мазь способствует регенерации кожи после удаления бородавки
Комплексный подход к терапии
Для эффективного лечения недостаточно применения только лишь медикаментозных препаратов. Даже после избавления от нароста часто возникают рецидивы, что связано с вирусной природой болезни.
Для предотвращения рецидивов необходимо соблюдать рекомендации:
- В бассейне, сауне, тренажерном зале использовать свои тапочки, не ходить босиком.
- Подбирать удобную обувь, которая не сдавливает стопу.
- Часто мыть руки, особенно после посещения общественных мест.
- Использовать только личные средства гигиены.
- Пользоваться только стерилизованными маникюрными принадлежностями.
Важную роль в профилактике рецидивов играет укрепление иммунитета и лечение сопутствующих заболеваний. Необходимо правильно питаться, отказаться от вредных привычек, проходить регулярные медицинские осмотры.
Цитотоксические препараты
Для удаления нароста в домашних условиях можно использовать цитотоксические препараты, которые блокируют деление клеток. К таким лекарствам относится крем Вартек (подофиллотоксин) и 5-фторурацил «Эбеве».
Вартек (подофиллотоксин)
Вартек – препарат выбора для лечения остроконечным кондилом. Лекарство выпускается в виде крема для наружного применения. Как наносить крем:
- Вымыть с мылом и высушить пораженную зону.
- Точечно нанести крем на кондилому (для более удобного нанесения рекомендуется использовать зеркало).
Наносить крем нужно 3 дня в неделю, после этого следует перерыв на 4 дня. Курс терапии в среднем длится 4 недели (всего 12 дней активного лечения).
Противопоказано использовать крем, если имеется нарушение целостности кожи. Могут возникать побочные эффекты:
- эрозивные и язвенные поражения кожи;
- покраснение, отечность в месте нанесения крема;
- боль и кровотечение;
- кожные высыпания;
- зуд кожи.
При возникновении побочных эффектов нужно прекратить использование крема и обратиться к врачу.
Крем Вартек – препарат цитотоксического действия
Фторурацил
Фторурацил нарушает синтез клеточной и вирусной ДНК. Для лечения болезни назначают 5%-ый крем. Существует 2 схемы назначения лекарства:
- 1 раз на ночь в течение 7 дней.
- 1 раз в неделю в течение 10 недель.
Крем наносится тонким слоем на пораженный участок кожи. Преимуществом применения Фторурацила является его высокая эффективность – в 90% случаев такое лечение позволяет избавиться от болезни.
Основной недостаток лекарства – риск развития серьезных побочных эффектов. Часто возникают мокнущие эрозии, вплоть до тяжелого контактного дерматита.