Стригущий лишай
Представляет собой воспалительное заболевание кожных покровов и его придатков грибковой природы.
Этиология
Стригущий лишай у человека вызывают грибы–дерматофиты, способные поражать не только гладкую кожу, но и ее производные элементы – волосы, ногти. Из дерматофитов наиболее распространены Trichophyton violaceum и Microsporum canis — возбудители трихофитий, микроспорий соответственно.
По источнику инфекции трихофитии и микроспории делятся на зоофильные и антропофильные. Зоофильные – заражение человека происходит во время прямого контакта с больным животным или предметами, зараженными их шерстью. Антропофильные — инфекция передается непосредственно от больного человека, а также при использовании обсемененных грибом вещей (расчески, головные уборы, различные аксессуары для волос).
Клиническая картина
Микроспория волосистой части головы.
На начальной стадии заболевания под волосами появляется пятно красного цвета. Спустя несколько дней очаг поражения покрывается массой мелких серых чешуек («асбестовые чешуйки»). Волосы становятся блеклыми, ломкими, луковица их плотно заполняется спорами гриба. При расчесывании волосы легко обламываются, оставляя «пеньки» высотой 5-6 мм. Такие проплешины в волосах в виде щетины дали название лишаю «стригущий».
В 90% клинических случаев микроспорию волосистой части головы вызывает Microsporum canis.
Трихофития волосистой части головы.
Для данного микоза характерны высыпания в виде множества небольших (до 1,5 – 2,5 см) изолированных друг от друга очагов с расплывчатыми контурами. Поверхность их покрыта чешуйками серого цвета. Волосы легко ломаются у самого корня, отчего по внешнему виду дерматологи именуют трихофитию «черноточечной».
В 60% трихофитию вызывает Trichophyton violaceum.
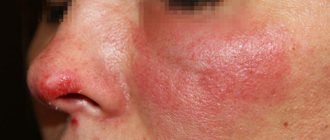
Микроспория и трихофития гладкой кожи.
Классическая клиническая картина очага инфекции выглядит как поражение кожи кольцевидной формы с воспалительным гребнем по кайме. Высыпания имеют четкие границы, склонны к периферийному росту, характерен регресс воспалительных изменений в центре очага. Поверхность шелушится, иногда содержит пузырьки, пустулы.
Фавус (парша)
Патогномоничный признак фавуса — наличие скутул. Скутула (от лат. scutulo – щиток) – это корка из гриба, чешуек эпидермиса, погибших лейкоцитов. Поверхность имеет грязно-желтый или серый цвет. Скутулы могут сливаться, покрывая голову сплошной коркой. Волосы при этом не обламываются, а растут через нее, имеют вид пакли. Внешне это напоминает картину пчелиных сот (от лат. favus – сотовая ячейка). Если снять корку, открывается блестящая ярко-красная поверхность без чешуек, волосы на ней уже не вырастут.
Инфильтративно-нагноительная форма микроспорий и трихофитий
Характерно выраженное воспаление кожи головы с формированием пустул и керионов – плотных крупных болезненных инфильтратов. При надавливании из расширенных устьев фолликул волос просачивается гной желтого цвета. Больного беспокоит синдром интоксикации (высокая температура тела, головная боль, общее недомогание). Процесс охватывает регионарные лимфоузлы (заднешейные, затылочные), развивается лимфаденит.
Диагностика
- Внешний осмотр больного, характерная картина поражения.
- Микроскопия патологического материала (пораженные грибом волосы, чешуйки кожи, частицы ногтевых пластин). Диагноз подтверждают выявленные в препарате нити мицелия, споры грибов.
- Люминесцентная диагностика лампой Вуда используется в качестве экспресс-диагностики микроспорий методом фотолюминесценции – под лучами лампы элементы гриба светятся характерным для дерматофитий светло-зеленым цветом.
- Определение вида гриба путем ПЦР-диагностики (по выявленному в соскобе генетическому материалу паразита).
Лечение
- Системное лечение лишая назначают при микозах волосистой части головы, обширных поражениях гладкой кожи. При лечении микроспорий назначают препарат гризеофульвин, против трихофитии эффективен итраконазол.
- Местное лечение включает различные компрессы на область высыпаний, повязки с антисептиками для очищения очагов от корок. Широко используются противогрибковые шампуни для волос, мази (микроспор, ламизил, клотримазол).
Народные методы лечения
Ниже на изображении представлены рецепты народной терапии (сделано это для того чтобы вы могли сохранить ее у себя)
Меры профилактики: обязательное мытье рук после прогулок с улицы, использование индивидуальных предметов личной гигиены (щетки для волос, полотенца, аксессуары для волос). После посещения бассейнов, общественных бань, саун необходимо принимать душ с мылом. Если дома есть питомцы, следует регулярно осматривать внешний вид шерсти животного. Желательно вовремя обнаружить характерные следы поражения стригущим лишаем, чтобы провести дезинфекцию помещения и лечение больного питомца.
Стригущий лишай кожи — симптомы, лечение
29.01.2021
Лишай — это заболевание, вызванное патогенными грибами, так называемыми дерматофитами или дрожжами. Образование этих 2 типов инфекций различно. Дерматофиты могут попасть на кожу человека от животных (собак, кошек, хомяков, морских свинок, часто даже бессимптомно инфицированных), из земли (фермеры, маленькие дети, играющие в земле) или от человека к человеку. Последний способ заражения чаще всего происходит через различные предметы. Факторами, способствующими стригущему лишаю, являются индивидуальная склонность к потоотделению ног и ношение непродуваемой обуви из искусственных пластмасс. Второй вид можно описать так: вызывающие их грибки обнаруживаются на слизистых оболочках и коже (особенно в складках) здоровых людей. Они встречаются там в небольшом количестве и не вызывают тогда поражений. Любые факторы, снижающие состояние иммунитета (беременность, сахарный диабет, длительное лечение антибиотиками, кортикостероидами или цитостатиками, опухоли, СПИД и др.), вызывают дисбаланс между хозяином и дрожжами. Затем они размножаются чрезмерно и поражают кожу.
Диагностика стригущего лишая кожи
Основой диагностики стригущего лишая кожи всегда должна быть микологическая экспертиза. Для обследования берутся волосы, чешуя, соскоб с ногтей. Результата на дрожжи ждут обычно 2 дня, на дерматофиты — 3 недели. Если результат микологического обследования отрицательный, но несовместим с имеющимися симптомами, врач может повторить обследование 2-3 раза. Наиболее распространенной ошибкой является начало противогрибкового лечения до получения результатов микологических исследований. Если лечение оказывается неэффективным, то часто невозможно сказать, был ли это стригущий лишай кожи в начале.
Распространенной ошибкой (особенно при лечении онихомикоза ног или ногтей) является повторное заражение от зараженной обуви. Грибки кожи могут поражать волосы, кутикулу или ногти. Наиболее распространенными формами являются онихомикоз ног и ногтей.
Стригущий лишай ног
Он расположен чаще всего в двух последних межпальцевых пространствах. Эпидермис там побелел, отслаивается, иногда видны мелкие пузырьки. Это вызывает зуд. В других вариантах поражения кожи локализуются на подошвах. Могут наблюдаться эритема, фолликулы, эрозии, шелушение, растрескивание эпидермиса.
Осложнениями не леченого стригущего лишая часто являются отдаленные аллергические высыпания (на руках, лице).
Онихомикоз
Может сопровождаться стригущим лишаем ног или происходить независимо от него.
Симптомы. Обычно в начале затрагивают 1-2 ногтя, затем переходят на следующие. Ногти меняют цвет (становятся желтыми, зеленоватыми или бурыми), теряют прозрачность, кератозируют снизу, из-за чего толстеют и увядают. Если причиной являются дерматофиты, то ногтевые валы воспалительно не изменяются, когда дрожжевые-ногтевые валы покраснели, опухли, болезненны, иногда при давлении из-под них выходит капелька гноя.
Оральная дрожжевая инфекция
Эта дрожжевая инфекция ошибочно называется молочницей. Это чаще всего встречается у новорожденных и младенцев. Инфекция происходит во время родов от грибковых выделений из влагалища матери. Во рту (на внутренней стороне щек, языке и небе) появляются белые налеты, напоминающие творог. После их столкновения слизистая оболочка в этом месте покраснела, иногда от эрозии.
Опубликовано в Дерматология Премиум Клиник
Красный плоский лишай
Красный плоский лишай у человека – хронический дерматоз, поражающий кожу в виде мелких, зудящих и чаще шелушащихся узелков.
Этиология
Конкретный вид возбудителя не выявлен. Относится к многофакторным заболеваниям. Вызывать патологию могут различные провоцирующие обстоятельства: психические потрясения, прием некоторых медикаментов (например, тетрациклина), различные раздражающие химические препараты, заболевания желудочно-кишечного тракта.
Клиническая картина
Элементы высыпаний представлены в виде зудящих узелков диаметром 1-3 мм, в центре поверхности — пупкообразное вдавление. В остальном поверхность папулы блестящая. Цвет образований от малинового до синюшно-красного с перламутровым оттенком. Узелки покрыты так называемой сеткой Уикхема – мелким сетчатым рисунком, характерным только для красного плоского лишая. Излюбленными местами поражений являются: сгибательные поверхности конечностей, симметрично по бокам туловища, поясница, область половых органов. Значительно реже высыпания могут появится на голове, ладонях, ступнях. При длительном течении выявляют симптом Кебнера – новые папулы появляются на местах микротравм кожных покровов.
Диагностика
При типичной картине заболевания учитывают характерные клинические внешние признаки и локализацию очагов поражения.
Лечение
Устанавливают связь заболевания со стрессом или перенесенными инфекциями. Проводят диагностику и лечение сопутствующих патологий.
- Местное лечение лишая: на очаги наносят крема, мази с глюкокортикостериодами, внутрь принимают антигистаминные препараты, витамины группы В.
- Методы фототерапии в виде:
- ПУВА–терапия (местное применение фотосенсибилизатора на очаги высыпаний с последующим облучением длинноволновыми УФ-лучами).
- Селективная световая терапия (комбинация длинноволнового, средневолнового УФ излучений).
Народные методы
Разноцветный (отрубевидный) лишай
Разноцветный лишай – грибковое не воспалительное заболевание кожных покровов, поражающее роговой слой эпидермиса (волосы и ногти не страдают).
Этиология
Вызывают разноцветный лишай грибы рода Malassezia Furfur, которые являются условно-патогенными микроорганизмами, то есть присутствуют на теле человека в норме, вызывая поражение эпидермиса при определенных условиях. К таким условиям относят: ослабленный иммунитет, нарушения гормонального обмена, повышенную потливость, ряд сопутствующих патологий (сахарный диабет, онкология, ВИЧ-инфекция, хронические болезни почек, туберкулез, системные заболевания). Грибом поражаются кожные покровы, богатые сальными железами: волосистая часть головы, лицо, поверхность верхней трети туловища, паховая область. Высыпания не вызывают зуда.
Клиническая картина
Очаги пораженного эпидермиса имеют вид пятен с четкими краями, которые часто сливаются, образуя фестончатые фигуры. Цвет высыпаний от желто-розового до коричневого. В процессе жизнедеятельности гриба пораженные участки кожи теряют способность вырабатывать под действием ультрафиолета меланин — красящий пигмент. Поэтому у светлокожих поверхность пятен темного цвета, у смуглых или загорелых – светлого (нет пигмента). Очаги шелушатся, отшелушенные чешуйки напоминают отруби (отсюда второе название лишая).
Диагностика
- Характерная клиническая картина поражения эпидермиса грибом Malassezia.
- Люминесцентная диагностика лампой Вуда (грибы дают характерный для данного микоза желтый или бурый цвет свечения).
- Микроскопия соскоба очага на патологические грибы (исследуют чешуйки кожи, диагноз подтверждают при наличии в препарате нитей мицелия, спор грибка).
- Дополнительной диагностикой служит йодная проба Бальцера: на поверхность наносят 5% раствор йода, при этом пораженный грибом очаг окрашивается сильнее (из-за «вздыбленных» чешуек кожи), чем здоровое окружение.
Лечение
- Системные антимикотическая терапия назначается при генерализованных формах поражения, рецидивирующем течении заболевания. Используются такие препараты как кетоконазол, флуконазол, итраконазол.
- Местная терапия: имидазольными антимикотиками в форме шампуня, крема или аэрозоля обрабатывают поверхность очагов поражения.
Народные средства
Подробнее: Отрубевидный лишай у человека: симптомы, лечение, фото
Публикации в СМИ
Красный плоский лишай (лишай Уилсона, истинный лихен) — хронический зудящий дерматоз неясной этиологии, характеризующийся появлением плоских красных полигональных папул с гладкой блестящей поверхностью и лёгким западением в центре. Частота. 450:100 000. Преобладающий возраст — 30–60 лет.
Факторы риска • Заболевания зубов, неудовлетворительное состояние зубных протезов способствуют развитию красного плоского лишая на слизистой оболочке рта • Воздействие ЛС (препараты золота, аминосалициловая кислота, тетрациклины) и химикатов (соединения парафенилендиамина — реактивы для цветной фото- и киноплёнки) • СКВ • Эмоциональный стресс.
Клиническая картина • Поражение кожи •• Зуд, часто сильный •• Плоские с блестящей поверхностью полигональные буровато-синюшного цвета папулы 1–10 мм в диаметре. Высыпания могут сливаться, образуя шагреневидные бляшки, покрытые плотно сидящими чешуйками. На поверхности некоторых папул заметен своеобразный сетчатый рисунок — сетка Уиккема, обусловленная неравномерным утолщением зернистого слоя эпидермиса (патогномоничный признак) •• Локализация — высыпания обычно располагаются на сгибательной поверхности предплечий, передней поверхности голеней, наружных половых органах; реже — на тыльной поверхности стоп, в паховой и крестцовой областях. Отмечены случаи генерализации дерматоза с развитием вторичной эритродермии (эритематозная форма) •• Характерна изоморфная реакция на местах расчёсов (феномен Кёбнера) •• В зависимости от клинической картины выделяют следующие формы ••• Пигментная — плоские папулы едва заметны на фоне разлитой меланодермии ••• Эритематозная — крупные зудящие отёчные эритематозные пятна и папулы, трудно различимые до уменьшения интенсивности эритемы; сопровождается общей интоксикацией ••• Пузырная (буллёзная) — на фоне папулёзных высыпаний образуются пузыри ••• Гипертрофическая (бородавчатая) — крупные папулы фиолетового цвета, часто покрытые роговыми наслоениями, обычно располагаются на передней поверхности голеней ••• Гиперкератотическая (роговая) — на поверхности папул — выраженный гиперкератоз, локализованы на голенях ••• Коралловидная — папулы диаметром до 1 см в виде чёток красновато-синюшного цвета чередуются с участками гиперпигментации; расположены обычно в области живота и шеи ••• Атрофическая — на месте папул возникает атрофия кожи ••• Притуплённая (приплюснутая) — крупные полусферические, гладкие, плотные, малозудящие папулы расположены на голенях, пояснице и ягодицах •• В зависимости от расположения элементов ••• Рассеянные одиночные высыпания ••• Линейные высыпания (лишай красный плоский линейный) — папулы расположены линейно, иногда по ходу какого-либо нерва или вдоль расчёсов ••• Кольцевидные высыпания (лишай красный плоский кольцевидный) — папулы расположены кольцами, растущими эксцентрически, расположены обычно на туловище и слизистых оболочках. • Поражение слизистых оболочек — у 40–60% больных с поражением кожи. У 20% поражены только слизистые оболочки. Это состояние часто рассматривают как предраковое (возможно развитие карциномы) •• Высыпания болезненны, особенно при изъязвлении •• Папулёзные, часто кольцевидные высыпания беловато-перламутрового цвета в виде сетки, рисунка кружева, обычно на слизистой оболочке щёк, реже — на языке, дёснах, нёбе, на красной кайме губ — сплошная шелушащаяся полоса •• В зависимости от клинической картины ••• Пузырная (буллёзная) форма развивается достаточно часто ••• Эрозивно-язвенная форма с множественными эрозиями на слизистой оболочке рта и губ — наиболее тяжёлая форма, может сочетаться с СД и эссенциальной артериальной гипертензией (синдром Гриншпана–Вилаполя). • Поражение волос и ногтей •• Волосистая часть головы ••• Лишай плоский волосяной — высыпание мелких папул вокруг устьев фолликулов на волосистой части головы ••• Атрофия кожи и деструкция волосяных фолликулов, вследствие чего может развиться стойкая тотальная алопеция •• Ногти — образование проксимально-дистальных борозд и частичное или полное разрушение ногтевого ложа. Чаще всего поражены большие пальцы ног.
Методы исследования • Сетка Уиккема лучше видна после местной аппликации неорганических масел • Биопсия кожи — воспаление с гиперкератозом, утолщение гранулярного слоя, неравномерный акантоз, вакуолизация клеток базального слоя, гиалиновые тельца под эпидермисом, тяжистая лимфоцитарная инфильтрация верхних слоев дермы • Серологические исследования для исключения сифилиса.
Дифференциальная диагностика • Вторичные папулёзные сифилиды • Псориаз • Атопический дерматит • Лейкоплакии (при локализации на слизистой оболочке) • Плоскоклеточный и базальноклеточный рак кожи • СКВ • Многоформная экссудативная эритема • Воздействие химикатов • Сыпь при лекарственной аллергии.
ЛЕЧЕНИЕ Тактика ведения • Диспансерное наблюдение, особенно больных с гипертрофической формой красного плоского лишая, периодическое обследование кожных покровов • Своевременное выявление и лечение соматических заболеваний, функциональных изменений нервной системы, санация полости рта, рациональное протезирование зубов (зубные коронки должны быть из одного металла) • PUVA-терапия, гелиокадмиевая лазеротерапия, индуктотермия поясничной области (особенно при генерализованных или неподдающихся лечению поражениях). PUVA-терапию проводят периодически в течение 1–2 лет • ОАК, функциональные пробы печени, определение титра АНАТ проводят раз в полгода • Противорецидивная терапия — повторные курсы витаминов, санаторно-курортное лечение • В связи с возможностью озлокачествления язвенно-эрозивных форм на слизистых оболочках необходимо регулярное наблюдение онкологом.
Общие рекомендации • Режим с длительным сном, рациональное трудоустройство с исключением раздражающих кожу производственных факторов • Коррекция реакции на стрессовые воздействия • При красном плоском лишае слизистой оболочки рта исключение горячей, острой, пряной и грубой пищи.
Лекарственная терапия • При всех формах заболевания •• Седативные средства •• Препараты пенициллина •• Витамины (никотиновая кислота, тиамин, пиридоксин, ретинол) •• Гистоглобулин по 2 мл 2 р/нед п/к, на курс — 8–10 инъекций • При поражении кожи •• Местно — ГК-мази (например, триамцинолона 0,1%) •• Антигистаминные препараты (например, дифенгидрамин по 25 мг каждые 6 ч) — для уменьшения зуда • При поражении слизистых оболочек •• Ретинол местно, тигазон 30–75 мг/сут внутрь (противопоказан при беременности) •• ГК внутрь • При эрозивно-язвенной и буллёзной формах — комбинированное лечение •• ГК (например, преднизолон по 20–25 мг через день в течение 2–4 нед) •• Хлорохин по 0,25 г 1–2 р/сут в течение 4–6 нед •• Ксантинола никотинат по 150 мг 3 р/сут •• Эрозии слизистой оболочки рта смазывают пастой с солкосерилом.
Осложнения • Злокачественное перерождение длительно существующих гипертрофических, язвенно-эрозивных очагов поражения на слизистых оболочках (1% случаев) • Алопеция • Разрушение ногтей.
Прогноз • Заболевание протекает доброкачественно, но длительно, особенно эрозивно-язвенные формы • Индивидуальный терапевтический подход к больному с учётом патогенетических факторов способствует положительным результатам лечения • Возможно спонтанное разрешение в течение нескольких недель • Отмечают тенденцию к рецидивированию, особенно на фоне эмоционального стресса. Рецидивирующее течение наблюдают в 20% случаев, главным образом, при генерализованных формах. Профилактика. Исключение химических факторов и ЛС, провоцирующих лихеноидные реакции, тщательная санация полости рта, уменьшение стрессовых воздействий.
МКБ-10 • L43 Лишай красный плоский
Опоясывающий лишай
Опоясывающий герпес – острая вирусная инфекция, характеризующаяся лихорадкой, синдромом интоксикации, поражением ганглиев спинного мозга и появлением герпетиформных высыпаний по ходу чувствительных волокон пораженного нерва.
Этиология
Возбудитель опоясывающего герпеса — varicella zoster, нейродерматотропный вирус, способный вызывать повреждения нервной системы и кожи. Передается вирус воздушно-капельным и контактно-бытовым путями. Болеет взрослое население, у детей как правило вирус вызывает развитие ветряной оспы (эта инфекция имеет совершенно другую клиническую картину). Попав в организм, инфекция проникает в спинальные ганглии, где может длительное время находиться в дремлющем состоянии. Активирует инфекцию ослабление иммунитета на фоне других инфекций, онкологических заболеваний, травм, прием гормональных препаратов, цитостатиков.
Клиническая картина
Начальная стадия заболевания проявляется жгучей интенсивной болю по ходу пораженного нерва. Боль обычно усиливается в ночное время. Появляются нарушения чувствительности (повышенная, пониженная либо ее полное отсутствие). Через 5-12 дней по ходу иннервируемого метамера кожа отекает, краснеет, а через 2-3 дня на ней появляются характерные высыпания в виде пузырьков. Со временем содержимое пузырьков темнеет, на их месте образуются коричневого цвета корочки. Через 3 недели они отпадают, оставляя временную пигментацию. Болевой синдром беспокоит дольше.
Диагностика
- Наличие характерной клинической картины инфекции, этапности герпетических проявлений.
- Серологические методы исследований (ПЦР – диагностика, иммуноферментный анализ).
- Выделение вируса на клеточных культурах (инфекцию выращивают на тканях куриного эмбриона).
Лечение
- Противовирусная терапия. Используют такие препараты как зовиракс, фамцикловир, валацикловир. Если противовирусная терапия начата в течение первых 3 суток от начала высыпаний, значительно уменьшается интенсивность болей. Кроме того, сокращается длительность заболевания и лечение в целом оказывает быстрый эффект.
- Иммуностимулирующая терапия. При иммунодепрессивных состояниях показано введение иммуноглобулинов. Отменяются препараты, подавляющие иммунитет.
- Симптоматическая терапия. Антибактериальные препараты назначают в случае присоединения вторичной бактериальной инфекции. Для обезболивания применяют ненаркотические анальгетики, нестероидные противовоспалительные препараты.
Народные средства
Существует специфическая профилактика герпетической инфекции – живая вакцина Zostavax. Побочные эффекты вакцина вызывает редко, однако противопоказана больным с иммунодефицитным состоянием.
Лишай у детей
Стригущий лишай у детей
Стригущий лишай является самым распространенным среди детей грибковым заболеванием, поражающим кожу, волосы, ногти. От момента заражения грибком до появления симптомов лишая у детей может пройти от 5 дней до 6 недель. При поражении кожи образуются отграниченные круглые и овальные пятна красноватого цвета. Кожа на этих участках покрыта корочками и чешуйками, сильно шелушится; иногда выражены зуд и жжение.
Если стригущий лишай у детей поражает волосистую часть головы, это сопровождается образованием крупного очага облысения округлой формы, в границах которого волосы обломаны (как будто подстрижены) на уровне 4-8 мм от кожи головы. Вокруг основного очага могут располагаться мелкие, иногда многочисленные аналогичные очажки поражения.
У ослабленных детей стригущий лишай может протекать с лимфаденитом, повышением температуры, снижением аппетита, головной болью, пиодермией, фолликулитом и перифолликулитом головы.
Отрубевидный (разноцветный) лишай у детей
Излюбленной локализацией отрубевидного лишая у детей служат «себорейные зоны» — волосистая часть головы и верхняя половина туловища. В дебюте заболевания вокруг устьев волосяных фолликулов появляются желтоватые точки, которые затем трансформируются в пятно розово-желтого (коричнево-желтого) цвета, покрытого отрубевидными чешуйками. Элементы постепенно разрастаются по периферии, сливаясь в более крупные очаги. При поскабливании чешуек возникает заметное шелушение.
Окраска пораженных участков может варьировать от светло-кремового до темно-бурого цвета, что послужило двоякому названию лишая у детей – отрубевидный или разноцветный. Зоны, пораженные лишаем, имеют свойство не темнеть от загара, что объясняет появление на коже у детей гипопигментированных участков.
Себорейный или атопический дерматит у детей, ассоциированный с возбудителем лишая — P. orbiculare (ovale), является риск-фактором формирования осложненных и резистентных к традиционной терапии форм.
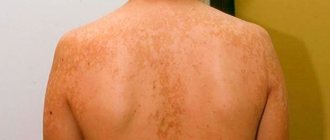
Розовый лишай у детей
При типичной форме розового лишая на туловище ребенка вначале образуется первичный очаг — единичная материнская бляшка. Она имеет вид ярко-розового овального пятна размером от 2 до 5 см в диаметре. Примерно через 7 – 10 дней появляются множественные вторичные высыпания более мелкого размера (1-2 см), овальной формы. Для высыпаний характерно наличие шелушения в центре пятна и красная кайма, свободная от чешуек, – по периферии, отчего они напоминают медальон. Как правило, пятна, располагаются в естественных складках кожи (по линиям Лангера).
При поражении розовым лишаем детей может беспокоить небольшой зуд. Период высыпаний длится 4-6 недель, затем элементы самостоятельно бесследно исчезают. При постоянном раздражении пораженных участков кожи (мытье, трении об одежду, ультрафиолетовом облучении) высыпания могут инфицироваться, приводя к гнойным осложнениям — фолликулитам, импетиго, гидрадениту.
Красный плоский лишай у детей
Данная разновидность лишая у детей встречается крайне редко. При заболевании поражаются кожа, слизистые оболочки, редко – ногти. Дерматоз характеризуется мономорфной сыпью в виде плоских узелков ярко-красного или синюшного цвета с блестящей поверхностью, диаметром 2–3 мм. Красный плоский лишай сопровождается интенсивным зудом, лишающим детей сна. Сливаясь, узелки образуют небольшие бляшки с мелкими чешуйками на их поверхности.
Характерная локализация высыпаний при красном плоском лишае у детей — сгибательные поверхности предплечий, лучезапястные суставы, внутренние поверхности бедер, паховые и подмышечные области, слизистые оболочки рта.
Опоясывающий лишай у детей
Опоясывающий лишай (герпес) развивается у детей старше 10 лет и взрослых, перенесших в прошлом ветряную оспу. Появлению кожных высыпаний при опоясывающем лишае у детей предшествует гриппоподобное состояние – недомогание, познабливание, повышение температуры, ощущение жжения, онемения или покалывания по ходу чувствительных нервов, в зоне будущих высыпаний.
Через 1-2 суток на эритематозно-отечном фоне появляются группы пузырьков размером 0,3-0,5 см, заполненные прозрачным содержимым. Сыпь располагается линейно, по ходу крупных нервных стволов и нервных ветвей. В период активных высыпаний отмечается высокая лихорадка, иррадиирующие боли по ходу межреберных и тройничного нерва, лимфаденит. Спустя несколько дней содержимое пузырьков мутнеет и подсыхает; на их месте образуются корочки, которые затем отпадают, оставляя после себя легкую пигментацию. Выздоровление обычно наступает в сроки от 15 дней до 1 месяца.
При опоясывающем лишае у детей могут развиваться стоматит, конъюнктивит, кератит, иридоциклит, неврит зрительного и глазодвигательного нервов, невралгии. У ослабленных детей опоясывающий лишай может осложняться серозным менингитом, энцефалитом, миелитом.
Розовый лишай
Лишай Жибера (розовый) – кожное заболевание из категории инфекционных эритем.
Этиология
Окончательно возбудитель не выявлен. Предположительно патологию вызывают энтеровирус Коксаки А, герпесвирус человека тип 7. Болезнь развивается на фоне сниженного иммунитета обычно в весенне-осенний период, после простудных инфекций.
Клиническая картина
Начальная стадия заболевания проявляется легкими симптомами интоксикации: беспокоят артромиалгии, слабость, головная боль. На коже спины или живота появляется первичный очаг поражения — зудящее крупное пятно розового цвета округлой формы – материнская бляшка. Центр бляшки вскоре желтеет, начинает шелушиться (чешуйки белого цвета). Края остаются чистыми от чешуек. Через 4-5 дней подобные высыпания меньшего диаметра поражают кожу туловища, конечностей. Больного может беспокоить зуд. Через 4-6 недель заболевание, как правило, самостоятельно излечивается.
Диагностика
Диагностика затруднена ввиду отсутствия определенного возбудителя. Учитывают характерную картину расположения высыпаний — по ходу физиологических кожных складок (линиям Лангера).
Лечение
- Специфическое лечение отсутствует.
- Местная терапия. Для снятия воспаления назначают крема с глюкокортикостероидами.
- Симптоматическая терапия. При выраженном зуде внутрь принимают антигистаминные препараты.
Народными средствами
Больной должен воздержаться от посещения бассейнов, а прием ванн заменить на быстрый душ, так как вода усугубляет течение лишая.
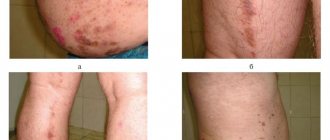
Чешуйчатый лишай (псориаз).
Псориаз (чешуйчатый лишай у человека) относится к узелково-чешуйчатым незаразным дерматозам. Причина псориаза до сих пор не выявлена. Однако развитие его вызывают сбои иммуногенетического характера. Так ученые выявили ген псориаза — PSORS1, а также особую популяцию Т-лимфоцитов, которые вызывают воспалительные поражения тканей. При псориазе имеются нарушения жирового обмена, проявляющиеся высоким уровнем липидов крови, ранним развитием атеросклероза. У 30-60% пациентов обострения псориаза вызывают психотравмирующие ситуации.
Клиническая картина
Высыпания при псориазе имеют вид плотных бляшек розово-красного цвета. Поверхность шелушится серебристыми чешуйками, сухая, что вызывает зуд. При расчесывании папулы чешуйки легко отходят (симптом стеаринового пятна), после снятия чешуек поверхность начинает блестеть (симптом терминальной пленки), если чесать дальше – выделится несколько капель крови (симптом «кровяной росы»).
Эти симптомы объединяют в «псориатическую триаду» — характерную черту псориаза. Высыпания локализуются на разгибательных поверхностях конечностей, пояснице, области крестца, волосистой части головы (псориатическая корона). Бляшки могут сливаться, в запущенных случаях образуются бородавчатые разрастания. Чешуйки на их поверхности желтеют, склеиваются, присоединяется гнойная бактериальная флора.
Диагностика
- Внешний осмотр, выявление характерной для псориаза «псориатической триады».
- Биопсийная диагностика кожи (при псориазе в гистологическом препарате наряду с воспалением выявляют нарушения процессов кератинизации).
- Анализ крови (подтверждение воспаления, диагностика гиперлипидемии).
Лечение
- Иммуносупрессивная терапия при тяжелом течении псориаза (цитостатики, глюкокортикостероиды, ретиноиды).
- Назначение препаратов, улучшающих реологические свойства крови (трентал, реополиглюкин, гемодез, гепарин и другие).
- Дезинтоксикационная терапия.
- Местная терапия в виде мазей, кремов, содержащих кератопластические препараты и/или глюкокортикостероиды.
- Методы фототерапии: ПУВА–терапия (местное применение фотосенсибилизатора на очаг поражения с последующим облучением длинноволновыми УФ-лучами).
Селективная световая терапия (комбинация длинноволнового и средневолнового УФ излучений).
- Клиническому излечению псориаза способствует диета. Больной ограничивает употребление овощей семейства пасленовых, специй. Отказывается от курения, употребления алкоголя.
Народные методы