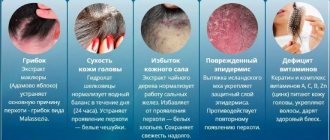
Для лечения грибка, чесотки и других кожных заболеваний необязательно использовать дорогостоящие препараты. Хороший обеззараживающий и ранозаживляющий, подсушивающий эффект дает серная мазь, купить которую можно по очень доступной цене. Это безопасный препарат, использовать который можно взрослым и детям, начиная с 2 лет. Приобрести мазь можно в любой аптечной сети без рецепта врача.
Причины появления
Причина появления поражений – паразит Sarcoptes scabiei. Переносить его может любое живое существо, которое подверглось заражению. И чем больше поражений на теле больного, тем выше риск, что он может кого-то заразить.
как выглядит чесоточный клещ
Заражение осуществляют самки и личинки. Самка обитает в коже. В дневное время она неактивна, но вечером она активно прогрызает ходы, размножается, питается и выделяет продукты переработки. Следовательно, самый большой риск заразиться появляется именно в вечернее-ночное время, когда клещ проявляет большую активность.
Риску подержаны все, кто контактирует с зараженным. Например:
- член семьи
- сосед по палате
- сожитель по комнате
Однако заразиться можно и при непрямом контакте. К примеру в следующих местах:
- баня
- общественный душ
- места большого скопления людей
Интересно. За пределами живого организма самка способна жить до 3-х суток.
Болезнь быстро распространяется по причине того, что самка откладывает яйца, из которых вылупляются личинки. После созревания последние выползают наружу для спаривания. Самец погибает, а самка снова внедряется в кожу человека, чтобы продолжить цикл размножения и распространения.
Инструкция по применению
Мазь применяется исключительно наружно. Продолжительность лечения составляет 5 дней. При этом в первый раз состав рекомендуется нанести на ночь после тщательного душа. Предварительно нужно помыться водой с использованием мыльного средства, после чего вытереть кожу или дождаться естественного высыхания.
Мазь наносят на любую пораженную область, например, тело, кожу рук, ног, а также пальцы и между ними. После втирания в кожу можно надеть чистое нижнее белье. На вторые либо третьи сутки лечения необходимо взять перерыв. Оставшуюся часть состава удалять с кожи не следует.
На четвертые сутки пациенту нужно опять тщательно помыться с мыльным средством. Втирание мази делают точно так же, как и в первый раз – в вечернее время. При этом следует опять надеть чистую одежду.
Если серная мазь применяется для обработки рук, то их не стоит мыть минимум 3 часа. После этого состав наносится на руки после каждой процедуры мытья. Если мазь смыли с других поверхностей кожи, их следует обработать повторно. Важно учесть, что полностью состав можно смыть только на пятый день терапии. После этого берут паузу. Повторную терапию возможно провести по согласованию с врачом. Оно проводится до полного исчезновения симптомов болезни.
Классификация заболевания и симптомы
Существует типичная форма сыпи с присущими ей чесоточными ходами, а также апатичные формы. К последним относятся:
- Чесотка, у которой нет ходов Появляется, если причиной заражения стали личинки. Больных мучает зуд из-за попадания паразитов в организм, но ходов нет потому, что личинки не способны прогрызть их. Однако чесотка это длится всего пару недель, до тех пор, пока насекомые не созреют и не вырастут.
- Болезнь чистоплотных (инкогнито) Отличается невнятной клинической картиной. Такая болезнь развивается у человека, который очень часто моется, тем самым смывая большую часть паразитов с тела.
- Скабиозная лимфоплазия Отличается тем, что около пораженных мест образуются небольшие плотные узлы багрового оттенка. Они сильно зудят. Узлы часто сливаются в бляшки, образуя сухую корочку. Сыпь остается на коже на протяжении 2-6 недель с момента появления чесотки. Это считается осложнением, поскольку больше всего от такого поражения страдает лимфоидная ткань.
- Скабиозная эритродермия Развивается у тех, кто заболел чесоткой, одновременно употребляя противоаллергические или гормональные препараты. Больные не страдают от зуда, следовательно, не чешут и не стирают кожу, оставляя большую часть паразитов невредимыми. Следовательно, их популяция увеличивается быстрее обычного, и клещи начинают распространяться даже в местах с повышенным количеством сальных желез. Ходов больше обычного. Кожа отличается сухостью, краснотой и уплотнениями около суставов.
- Норвежская форма Встречается очень редко. Она возникает на фоне подавления иммунитета, например, прием препаратов, усиливающих выработку гормонов, цитостатиков или при иммунодефиците. Болезнь схожа с эритродермией, однако количество паразитов в организме больше, чем при любой другой форме заболевания. На пораженных местах появляются толстые корки серого и бурого цвета (по 3 мм в толщину). Под ними обитают клещи. Поражается весь эпидермис, а также ногти. Болезнь становится системной – у человека повышается температура, а также увеличиваются лимфоузлы.
- Детская Особенность в том, что она распространяется по телу ребенка сильнее, чем по телу взрослого. У ребенка поражения найти даже на лице, голове, стопах и ладонях. У младенцев могут быть поражены ногти. На коже появляется очень много везикул и красных бугорков.
чесотка у детей - У пожилых людей Чесотка пожилых людей характеризуется небольшим количеством симптомов. Чесоточных ходов меньше обычного, но вот количество расчесов и корочек очень большое.
Чесотка пожилых людей
Инкубационный период появляется или отсутствует в зависимости от того, подвергся ли человек заражению через личинку или через самку. В последнем случае инкубационного периода практически нет, симптомы проявляются сразу. Если личинка, с момента заражения до момента проявления первых симптомов пройдет 2 недели (это время нужно, чтобы личинка выросла).
Зуд – основной симптом, от которого страдают зараженные. Он указывает на деятельность паразита. Он может, как присутствовать только в отдельных участках кожи, так и распространятся по всему организму (кроме лица и мест на голове, покрытых волосами). Один из самых основных симптомов, указывающих, что человек заражен именно чесоткой – то, что зуд возникает преимущественно вечером и ночью.
При типичной чесотке также появляется чесоточный ход. Он представляет собой белую полосу, длиной от 5 до 7 мм. Чесоточных ход возвышается над эпидермисом. Чаще всего он образуется в следующих местах:
- складки между пальцами
- лучезапястный или локтевой сустав
- сгибательные поверхности
- передняя или боковые части живота
- подмышки
- в области груди (у представителей женского пола)
- возле гениталий (у представителей мужского пола)
При стандартном заболевании ходы не образуются в следующих местах:
- спина (верхняя часть)
- шея
- лицо
- волосяной покров головы
Причина в том, что в этих местах располагается самое большое количество сальных желез. Последние вырабатывают жир, который забивает ходы вентиляции, лишая паразитов доступа к кислороду.
Еще один симптом, когда на теле появляются небольшие плотные бугорки вокруг фолликул, так называемые папулы. Именно в них обитают личинки до момента созревания. Они предпочитают следующие места:
- передняя и боковые части туловища
- бедра
- ягодицы
Есть и другие проявления:
- Везикулы. Представляют собой пузырьки с прозрачным содержимым. Образуются на кистях, стопах и запястьях.
- Пустулы. То же, что и везикулы, но отличаются наличием гноя. Это указывает на заражение бактериями.
- Кровянистые корочки.
- Расчесы.
Все эти симптомы представляют собой побочную (аллергическую) реакцию на паразитов, продукты их жизнедеятельности, повреждения ткани и размножение там бактерий.
Показания и противопоказания
Основными показаниями к применению препарата являются:
- чесотка;
- псориаз (как дополнительное средство);
- лишай;
- демодекоз;
- грибковое поражение стоп, ногтей;
- также препарат помогает в терапии себорейного дематита.
Средство практически безвредно, поэтому может использоваться не только взрослыми, но и детьми с 2-летнего возраста. Однако есть несколько противопоказаний:
- все стадии беременности;
- период кормления;
- повышенная чувствительность организма к сере или другим компонентам;
- дети до 2 лет.
Диагностика
Для определения клинической картины нужно сделать следующее:
- детально объяснить врачу симптоматику. Например, зуд беспокоит только в определенное время
- сдать анализы
- осмотреть тело пациента
- определить источник заражения
- найти следы самого клеща или его личинок
Обычно болезнь определяют по следующим критериям:
- гнойные пузырьки
- сухая корочка
- краснота на ягодицах
- чесоточные ходы (важнейший критерий)
Чтобы определить чесоточный ход, поражение можно покрасить йодом, маслом, содержащим минералы или просто надавить на эпидермис предметным стеклом. Это позволит блокировать доступ крови к пораженному участку и четко увидеть пораженное место. Еще его можно обнаружить с помощью дерматоскопии (во время процедуры обнаруживается и сам клещ).
Клеща можно обнаружить с помощью молочной кислоты. Одну каплю (40%) нужно нанести на любое поражение и подождать 5 минут. После разрыхленную кожу можно соскоблить острой ложкой, пока не появится капиллярное кровотечение. Полученный эпидермис нужно нанести на предметное стекло и посмотреть на него под микроскопом. Метод позволит определить большинство паразитов и продуктов их активности.
Побочные действия
При соблюдении правил, описанных в инструкции, побочные действия не наблюдаются. Также не зарегистрированы случаи передозировки. Однако в отдельных ситуациях возможны побочные эффекты, связанные с аллергией:
- покраснение;
- крапивница;
- зуд;
- жжение кожи.
При наступлении подобных симптомов показано симптоматическое лечение. Если аллергические реакции сопровождаются осложнениями, необходимо приостановить курс и обратиться к врачу. Возможно, понадобится смена терапии.
Также следует учесть, что сера обладает довольно высоким токсичным действием. Вдыхание мази недопустимо – необходимо беречь легкие и носоглотку. Если во время лечения обнаружатся другие побочные проявления, которые не указаны в описании, следует обратиться к врачу.
Как лечить
Для правильного лечения нужно провести специфическую терапию с целью подтверждения чесотки. Если врач не смог определить клеща и чесоточные ходы, будет назначено пробное лечение. Кроме того профилактическое лечение назначается всем членам семьи и людям, контактирующим с больным.
Врач назначит препараты, уничтожающие клещей. Чаще всего они представляют собой:
- аэрозоли
- мази
- кремы
- суспензии
- эмульсии
В основе назначенных препаратов будут лежать следующие вещества:
- бензилбензоат
- пермитрина
- сера
- пиперонилбутоксид
- эсбиола
Порой лечение включает в себя мытье с мылом или обработку кожи смягчающими мазями перед использованием препарата.
Назначить лекарство и метод лечения может только врач. Он отталкивается от следующих критериев:
- клиническая картина
- осложнения
- возраст человека
- беременность
Самолечение может стать причиной осложнений, апатичных форм заражения или затяжного течения заболевания.
«Серная мазь»: описание
Препарат представляет собой мазь, в состав которой входит действующее вещество – сера в осажденном виде. Также содержит вазелиновую основу, воду и эмульгатор. Фасуется в банки по 25 г. Хранить нужно в прохладном месте при температуре до 15 градусов тепла, можно в холодильнике. Следует исключить доступ солнечного света, беречь от детей. Срок годности составляет 2 года со дня производства.
Мазь имеет широкий спектр воздействия. Она заживляет раны, устраняет зуд, снимает раздражение кожи, обеззараживает поверхность. Уничтожает бактерии, грибки, а также паразитов. Применяется от разных заболеваний и инфекционных поражений кожных покровов.
Несмотря на немалое количество лекарственных средств чесотка иногда трудно поддается лечению. Как быть в таких случаях?
Все применяемые для лечения чесотки препараты воздействуют только на метаморфическую стадию развития клещей и не действуют на эмбриональную, продолжающуюся не более 4 суток. Повторная обработка кожи на четвертый день обеспечивает санацию, так как уничтожает вылупившиеся из яиц личинки. Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно.
Чесотка
— нередкое в практике дерматолога заболевание, иногда осложняющее другие кожные болезни и не всегда простое для диагностики. В последние годы в Москве отмечается устойчиво высокая заболеваемость чесоткой. В летние и осенние месяцы практически во время каждого приема встречаются случаи чесотки. Основанием для постановки диагноза являются клиническая картина и результаты микроскопического исследования взятого из очагов материала, полученного путем соскоба. В большинстве случаев поставить диагноз нетрудно, за исключением нетипичных проявлений чесотки, а также сочетания с ней различных хронических кожных заболеваний. В настоящей работе мы не будем останавливаться на клинических проявлениях чесотки — они хорошо известны. Отметим только, что у людей чистоплотных, ежедневно принимающих душ с мылом или гелем для душа и часто моющих руки, высыпания бывают скудными, типичные чесоточные ходы на кистях редки, а распространение высыпаний происходит очень медленно. В аптечной сети имеется немало средств для лечения чесотки, и все же большинство больных (79,5%) обращалось в наш Научный дерматологический за помощью в связи с неэффективностью проведенного ранее лечения. Вот эта ситуация и побудила нас проанализировать, почему же так трудно вылечить чесотку.
Прежде всего, поговорим о выборе метода лечения. В аптеках России для лечения чесотки имеются отечественные препараты — эмульсия бензилбензоата 20% (АО “Ретиноиды”), растворы по Демьяновичу (60% раствор гипосульфита натрия и 6% раствор соляной кислоты), простая серная мазь (33%), концентрат Медифокс, содержащий 5% перметрина («Фокс и Ко») и мазь Вилькинсона («Пермфармация») (содержит жидкий деготь, кальция карбонат, очищенную серу, мазь нафталанную, зеленое мыло и воду) и зарубежные — аэрозоль “Спрегаль” (“Лаб.СКАТ”, Франция) и мазь бензилбензоата 20% (Латвия, Эстония).
Из отечественных препаратов, на наш взгляд, самым эффективным средством является 20% эмульсия бензилбензоата. Она легко наносится на кожу, не пачкает постельное белье и одежду, легко удаляется при мытье. Малозначимым недостатком препарата можно считать не резкий специфический запах.
Мазь бензилбензоата 20% не менее эффективна, чем эмульсия, и может быть препаратом выбора. Мазь, содержащая 10% бензилбензоата, также имеется в аптеках. Эта концентрация недостаточна для лечения взрослых больных, но удобна для применения у детей.
Лечение растворами по Демьяновичу (рецептурная форма) путем последовательного втирания 60% раствора гипосульфита натрия (раствор №1), а затем 6% раствора соляной кислоты (раствор №2) также достаточно эффективно (вся обработка длится около часа). Обработку кожи проводят в теплом помещении, которое затем проветривают. Раствор №1 перед употреблением слегка подогревают и руками тщательно втирают в кожу, начиная с кистей, левой и правой рук, затем туловища, левой и правой ног, включая пальцы стоп и подошвы. Втирание в каждую область длится 2-3 минуты, вся процедура занимает около 10-15 минут. Затем делают перерыв до высыхания кожи и появления на ней кристалликов и производят вторую обработку. После 10-минутного перерыва приступают к втиранию раствора № 2, которое осуществляют в той же последовательности, по 1 мин. в каждую область, всего 3-4 раза с промежутками для обсыхания примерно по 5 мин. На следующий день процедуру повторяют. Через 3 дня принимают душ. Раствор натрия гипосульфита имеет запах серы, а после обработки остается неприятное ощущение. Необходимость 3 дня не мыться также снижает потребительские свойства препарата.
Серная и серно-дегтярная мази — испытанные временем эффективные средства. Их недостатком является вазелиновая основа, не впитывающаяся, неприятная на ощупь, придающая коже неопрятный вид. При чесотке назначают втирание серной или серно-дегтярной мази на весь кожный покров в течение 5-7 дней. Это нарушает потоотделение, обе мази пачкают белье, имеют резкий запах. Эти недостатки часто не устраивают больных. Нам кажется целесообразным применять серную мазь с целью ”долечивания” на отдельные участки кожи, особенно при скабиозной лимфоплазии, опыт лечения которой говорит, что хороший эффект оказывает комбинация серной мази со слабыми кортикостероидными мазями (утром — 1% гидрокортизоновая мазь, вечером — 33% серная мазь) в течение 7-10 дней. Те же недостатки свойственны и мази Вилькинсона.
Опыта работы с препаратом Медифокс у нас нет.
Среди зарубежных препаратов наиболее эффективным и наименее токсичным признан 5% крем с перметрином. Французский препарат Спрегаль, выпускаемый в форме аэрозоля, удобен в применении, не имеет неприятного запаха; к недостаткам относятся возможность проникновения через кожу в кровь, развития аллергических реакций, связанных с попаданием аэрозоля в дыхательные пути, большой расход препарата и его высокая стоимость. Для лечения чесотки рекомендуется однократная обработка. Наш опыт показывает, что одной обработки оказывается недостаточно, и бывают рецидивы. Эсдепаллетрин — основное действующее вещество Спрегаля, относится к группе нейротоксических и вряд ли может воздействовать на яйца клеща. Нам кажется, более целесообразным повторить обработку на 4-й день, чтобы воздействовать на метаморфические стадии клещей. Повторная обработка кожи на четвертый день обеспечивает санацию кожи, так как уничтожает вылупившиеся из яиц личинки.
Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно. Литературные данные подтверждают наше мнение — среди обследованных после лечения 5% перметриновым кремом 195 больных после однократной обработки оказались здоровыми только 46,7% (Yonkosky D., Ladia L., Gackenheimer L., Schultz M.W. Scabies in nursing homes: An eradication program with permethrin 5% cream / J. Am. Acad. Dermatol., 1990, v.23, n.6, part 1, p.1133-1136). Все имеющиеся в продаже средства против чесотки эффективны при правильном применении. Выбор метода лечения обуславливается опытом врача, наличием препарата в аптечной сети, его стоимостью, простотой применения и другими потребительскими свойствами.
Итак, если все препараты достаточно эффективны, почему же порою так трудно вылечить чесотку? Наиболее частой ошибкой в лечении является избыточное применение противопаразитарных средств, с последующим развитием постскабиозного дерматита. Обычно бывает так: больной закончил лечение, а зуд продолжает его беспокоить, и не все высыпания прошли. Вывод, который делает больной — препарат оказался недостаточно эффективным, а возбудители заболевания — более устойчивы. Обычные в этой ситуации действия — повторение курса лечения или смена препарата. Иногда такую ошибку допускают и недостаточно опытные врачи. На самом деле, сохранение зуда после лечения является реакцией организма на убитого клеща и не требует дополнительного лечения. После повторного курса лечения зуд часто становится интенсивнее, и появляются новые высыпания. Это уже не чесотка, это контактный аллергический дерматит. Термином “постскабиозный дерматит” мы обозначаем воспалительные изменения кожи, возникшие после проведения лечения по поводу чесотки либо по общепринятым схемам, либо избыточное. На наш взгляд, этот дерматит имеет некоторые особенности по сравнению с другими контактными дерматитами. Поражается преимущественно кожа туловища (особенно места давления и трения одеждой) и проксимальных отделов конечностей. На фоне эритемы с нечеткими границами имеются мелкие, едва заметные трещины и эрозии по ходу кожных линий, а также мелкопластинчатое шелушение. По периферии очагов иногда заметно небольшое количество узелковых элементов. Кроме того, если больной обратился через короткое время после развития дерматита, то на коже имеются остаточные проявления чесотки в виде папул, эрозий, экскориаций и корочек.
Как правило, дерматит у наблюдавшихся в нашем Центре больных (121 человек) возникал после избыточного применения препаратов по рекомендации врача или по собственной инициативе пациента. Наиболее частые рекомендации врачей — применять препараты ежедневно в течение нескольких дней или повторить курс лечения при продолжающемся зуде и наличии высыпаний, или сменить препарат в той же ситуации. Так, по 2 курса лечения эмульсией бензилбензоата 20% провели 9 больных, неделя ежедневного смазывания назначена 2 больным, 20 дней подряд — 1 больному, 5 курсов провел 1 больной, 10 курсов — еще 1, несколько месяцев подряд лечились 2 пациента. Несмотря на развитие дерматита проявления чесотки под воздействием лекарственных средств обычно быстро регрессировали. Одновременно дерматит и чесотка наблюдались нами после нанесения препарата Спрегаль: в одном случае однократного, еще в одном — многократного. У обоих больных при микроскопии соскоба кожи обнаружены чесоточные клещи.
После первого нанесения противопаразитарных средств дерматит не отмечался ни у одного больного, несмотря на то, что многие из них испытывали чувство жжения непосредственно после нанесения. По-видимому, большее значение имеет кратность применения. Дерматит в отдельных случаях возникал и у лиц, получавших обычный курс лечения бензилбензоатом по 4-дневной схеме. Это может быть связано с повышенной чувствительностью кожи некоторых больных к бензилбензоату. Дерматиты в 5 случаях развивались у лиц, имевших аллергодерматозы. Их наличие можно расценивать как фактор риска. Лечение постскабиозного дерматита проводилось антигистаминными и седативными средствами, препаратами кальция, при распространенных высыпаниях наружно применялись цинковая болтушка и паста, при локализованных и при резко выраженной сухости кожи — слабые кортикостероидные мази (гидрокортизоновая 1%, синафлан). На корочки и экскориации наносили Фукорцин. При вторичном инфицировании применяли Фукорцин (Фукасептол) и мазь Гиоксизон.
Другой причиной неэффективности лечения является скабиозная лимфоплазия или узелковая чесотка. Скабиозная лимфоплазия клинически характеризуется наличием интенсивно зудящих узловатых элементов на коже размерами до 1 см, плотноватых на ощупь, багрово-синюшного цвета, округлой формы, часто покрытых кровянистой корочкой. В основе патогенеза скабиозной лимфоплазии лежат иммуно-аллергические реакции с гиперплазией лимфоидной ткани. Такие элементы отмечалась нами у 29 больных (25 мужчин и 4 женщины). Локализация узловатых элементов: мошонка — 16, пахово-мошоночные складки — 12, половой член — 11, внутренняя поверхность бедер — 7, ягодицы — 6, паховые складки — 6, подмышечная область — 3, низ живота — 2, область вокруг ануса — 2, область пупка — 1, места давления и трения одеждой — 1 больной. Одновременно лимфоплазия и постскабиозный дерматит отмечались у 5 больных. Лимфоплазия чаще наблюдалась при длительном течении заболевания и при избыточном лечении — применение одного курса лечения эмульсией бензилбензоата 20% 4-7 дней подряд — у 7 больных, в том числе 2 раза в день — у одного больного, применение 2 курсов эмульсии бензилбензоата 20% по 4 дня подряд — у 1 больного, применение 5 курсов эмульсии бензилбензоата 20% — у 2. 12 больных применяли для лечения 2 препарата последовательно, например, 1 курс эмульсии бензилбензоата 20%, затем 2 курса мази Саркоптол; 10 дней применения эмульсии бензилбензоата 20%, затем серной мази — 10 дней; 1 курс применения Эмульсии бензилбензоата 20%, затем аэрозоль Спрегаль.
В случаях скабиозной лимфоплазии проводилось лечение комбинацией кортикостероидной мази (обычно гидрокортизоновой 1%), наносимой на кожу утром, и серной мази, применяемой вечером. Дополнительно иногда назначали прижигания жидким азотом отдельных элементов 1-2 раза в неделю и антигистаминные препараты. Несмотря на проводимое лечение, скабиозная лимфоплазия иногда сохранялась довольно долго — месяц и более.
Мы придаем большое значение периоду наблюдения за больным, считая целесообразным осматривать его в случае постановки диагноза чесотки на 7-й день после начала лечения, а затем каждые 7-10 дней до полного разрешения высыпаний. Относительно периодичности наблюдения за больными наше мнение несколько расходится с авторами Методических рекомендаций (Чесотка. Методические рекомендации для врачей // ЦКВИ МЗ СССР.- М.,1992), в которых рекомендуется осматривать больного сразу после лечения и через 2 недели, и с Т.В.Соколовой, рекомендующей осматривать больного только через 2 недели после первого обращения (Соколова Т.В. Инкубационный период и диагностика чесотки. Вестн. дерматол. 1992, 2, стр. 9-12), хотя с точки зрения биологии чесоточного клеща это и оправдано. На наш взгляд первый осмотр целесообразно делать через неделю, поскольку 4 дней недостаточно для полного разрешения высыпаний даже при успешно проведенной терапии. Кроме того, если у больного развивается постскабиозный дерматит, то через неделю несложно отдифференцировать его от остаточных проявлений чесотки. И, наконец, этот осмотр необходим в психологическом отношении — на этом этапе важно разъяснить больному суть происходящих изменений, подбодрить его, указать на хороший эффект лечения и предотвратить повторное применение противопаразитарных средств с целью “закрепления эффекта” или “долечивания”. Следующий осмотр, если нет осложнений, назначается через 10-14 дней для установления излеченности или реинвазии. При развитии скабиозной лимфоплазии целесообразно осматривать больного каждую неделю до полного разрешения высыпаний.
Эффективность лечения в значительной мере обусловлена одновременным лечением больного и контактных лиц. Чесотка — эктопаразитарное заболевание, вызываемое клещом Sarcoptes scabiei hominis. Это заболевание характерно только для человека и не передается людям от домашних животных. Передача возбудителей происходит преимущественно в ночное время, когда клещи активны. Наиболее частым источником заражения были половые партнеры, другие члены семьи, соседи по комнате в общежитии. Нередко заражение происходило во время командировки, пребывания на отдыхе, у родственников. Иногда заболевание возникало после приезда гостей, в 3 случаях — после пребывания в больнице, в 2 — в родильных домах. В связи с этим очень важно по возможности выявить источник заражения, опрашивая больного не только о наличии заболевания у ближайших родственников, но и учесть все вышеуказанные обстоятельства. Лечение лучше проводить у всех заболевших одновременно, чтобы избежать реинфекции. Инкубационный период может практически отсутствовать при заражении взрослыми самками клеща, и достигать 2 недель при заражении личинками. Всем находящимся в тесном контакте с больным здоровым лицам рекомендуется провести однодневное профилактическое лечение любым из препаратов.
В заключение, хотелось бы отметить важность дезинфекционных мероприятий. Их отсутствие нередко ведет к повторному заражению чесоткой. Эти мероприятия несложны для выполнения. Постельные принадлежности, полотенца, мочалки, белье обеззараживаются путем кипячения в течение 5-10 минут в растворе соды или стирального порошка, а при стирке в автоматической стиральной машине достаточно включить самый длинный режим стирки при максимальной температуре. Одеяла и подушки, а также верхнюю одежду обеззараживают путем вывешивания на открытом воздухе в течение 5 дней. Игрушки, вещи, не подлежащие стирке, обувь можно временно исключить из пользования на 5 дней, поместив в полиэтиленовый пакет. Матрацы и мягкую мебель можно обработать любым аэрозольным препаратом, предназначенным для уничтожения ползающих насекомых.
проф.В.И. Альбанова
Печать