Факторы, осложняющие течение заболевания
Среди сопутствующих факторов, способных спровоцировать появление розацеа и усугубить ее протекание, значительное место занимают:
- неблагоприятное воздействие климатических условий, например, интенсивное УФ-излучение, излишняя жара, морозы, травмирующее воздействие ветра или пыли;
- применение раздражающих косметических средств/процедур (пилинги, средства удаления водостойкой косметики, «горячие» маски, т.п.);
- климактерический синдром;
- медикаментозные препараты системного применения, усиливающие эритему;
- употребление острой пищи, горячительных напитков, переедание, прочие факторы, вызывающие прилив крови к лицу.
Стоит отметить, что выявление и устранение данных факторов в значительной степени облегчают процесс лечения розацеа и сопутствующих симптомов блефарита.
Атипичные формы розацеа
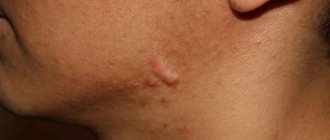
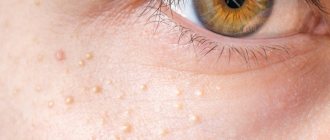
- Люпоидная, или гранулематозная. Сопровождается развитием гранулём — желтых папул, оставляющих на коже после вскрытия рубцы.
- Конглобатная. Сопровождается крупными узлами, свищами и развитием гнойного процесса.
- Галогеновая. Развивается на фоне приема бром- или йод-содержащих препаратов.
- Стероидная. Развивается на фоне приема стероидных препаратов.
- Грамнегативная. Развивается на фоне бесконтрольного или неправильного приема антибактериальных препаратов.
- Фульминантная, или молниеносная. Чаще всего встречается у молодых женщин и отличается быстрым развитием всех трех стадий заболевания. Сопровождается отеком и образованием папул с гнойным содержимым.
Классификация
Существует множество классификаций розацеа. В зависимости от течения заболевания и интенсивности образования кожных элементов патология может иметь следующие стадии:
- эритематозная;
- папулезная;
- пустулезная;
- инфильтративно-продуктивная.
С учетом вариантов клинической картины и симптомов розацеа подразделяется на следующие формы:
— Персистирующий отек лица.
— Офтальморозацеа (при данной форме наблюдается поражение глаз в виде блефарита, конъюнктивита, иридоциклита).
— Гранулематозная розацеа (множественные элементы расположены вокруг рта и глаз, приводят к характерной симптоматике в виде множества гранул).
— Стероидная розацеа (образуется в результате применения местных кортикостероидов на протяжении длительного времени, при этом кожа атрофична, а элементы розацеа имеют яркую окраску).
— Грамнегативная розацеа (название происходит от вторичной грамнегативной микрофлоры, которая приводит к гнойничковым поражением кожи и волосяных фолликулов).
— Конглобатная розацеа (тяжелая форма заболевания, характеризующаяся образованием сливных полостей и абсцессов).
— Молниеносное течение розацеа (наблюдается у молодых женщин, имеет быстрое и бурное течение).
— Галогенобусловленная розацеа (активация процесса происходит в результате влияния галогенсодержащих веществ, например йода).
— Ринофима и другие фиброзные изменения кожи лица.
Как лечить розацеа?
Лечение розацеа должно осуществляться врачом-дерматологом. В тех случаях, когда речь идет о глазном подтипе, — офтальморозацеа — имеющем выраженные симптомы блефарита либо конъюнктивита (с опасностью поражения зрения), к процессу подключается офтальмолог.
Иногда продуктивным бывает получение консультаций у следующих врачей:
- Микробиолога, помощь которого может потребоваться для идентификации патогенной микрофлоры и подбора антибиотиков.
- Гастроэнтеролога, который поможет в лечении заболеваний ЖКТ, способных вызывать рефлекторное расширение сосудов лица.
- Эндокринолога — его вмешательство необходимо в случае наличия гормональных расстройств у больного.
- Невропатолога, способного помочь в том случае, когда заболевание является следствием вегетососудистой дистонии или невроза.
- Диетолога, консультация которого поможет определиться с перечнем продуктов, провоцирующих обострения болезни.
- Хирурга — он может понадобиться в тех случаях, когда медикаментозное лечение оказывается неэффективным.
Диета при розацеа
Можно
- Кисломолочные продукты (творог, кефир, молоко, нежирная сметана, ряженка);
- Нежирные сорта мяса (курица, индейка, телятина), желательно готовить на пару или в рукаве
- Овощи, особенно все виды капусты, кабачки, патиссоны -желательно есть сырыми или полусырыми
- Фрукты (гипоаллергенные)
- Ягоды (гипоаллергенные, не слишком кислые)
- Долгие углеводы (крупы: гречка, овес, ячмень).
- Растительное масло (любое в небольшом количестве)
- Сухофрукты (в качестве десерта)
- Зелень
- Рыба (нежирные виды)
- Хлеб ржаной или цельнозерновой
Необходимо исключить
- Жирные сорта мяса
- Специи
- Снеки (чипсы, сухарики)
- Копченые продукты
- Соленья
- Легкие углеводы (торты, пирожные, булочки, любые другие виды выпечки, конфеты)
- Кофе и крепкий чай
- Консервированные продукты
- Спиртные напитки
- Фаст-фуд
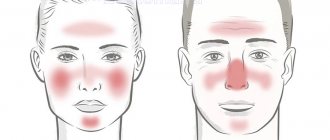
Стадии заболевания и симптоматика
Для розацеа характерно чередование периодов обострения и ремиссии. В периоды обострения можно выделить 3 основных стадии:
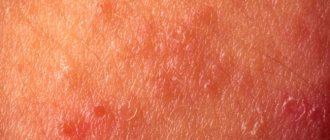
- Эритематозно-телеангиэктатическая
. В области щек, скул и носа проявляются мелкие сосуды, сосудистые звездочки и красные пятна — эритемы. Их появление сопровождают жжение и зуд. - Папуло-пустулезная
. Появляется отек лица, в области скул, лба, носа и подбородка появляются крупные розово-красные угри (папулы). Человек поначалу может принять их за аллергическую реакцию или обычную угревую сыпь. - Пустулезно-узловатая
. Эритемы и папулы распространяются по всему лицу, папулы сливаются друг с другом, кожа становится более плотной. Воспаление ничем не снимается и отек усиливается. На коже появляются рубцы и впадины.
На всех стадиях болезни есть риск офтальморозацеа — поражение слизистых оболочек глаз на фоне развития блефарита, конъюнктивита, халязиона, кератита и т. д.
Нельзя воспринимать болезнь несерьезно. Обратиться к врачу лучше на первой стадии, чтобы начать лечение до того, как последствия станут необратимыми.
Фиматозный подтип
III подтип еще называют гипертрофическим. Кожа становится бугристой, происходит утолщение тканей. Патология может локализоваться на разных частях лица16:
- на носу – ринофима;
- на лбу – метафима;
- на подбородке – гнатофима;
- в ушных раковинах – отофима;
- на веках – блефарофима (встречается очень редко).
При этом виде заболевания также наблюдаются крупные поры. Кроме симптомов, присущих этому подтипу, могут встречаться признаки и других форм розацеа227.
Поддерживающая терапия
Поскольку розацеа представляет собой хронический воспалительный дерматоз, после прохождения основного курса лечения необходима поддерживающая терапия: азелаиновая кислота (гель 15%) либо «Метронидазол» (гель 0,75%), применяемые 2 раза в день наружно на протяжении 6 месяцев.
Хотя розацеа относится к неизлечимым заболеваниям, но при правильном подходе поддается медикаментозной коррекции, позволяющей заметно улучшить самочувствие пациента. Следует помнить, что лечение розацеа должно осуществляться исключительно под врачебным контролем.
Лечение
Лечение розацеа является комплексным и включает в себя назначение средств для наружного и системного применения.
Пациенты должны внимательно относиться к гигиеническому уходу за кожей лица. Женщинам следует остановить свой выбор на косметике, не содержащей спирт, ацетон и масла, а также других раздражающих веществ. Лучше отказаться от кремов и мазей, содержащих гормональные добавки, а также исключить из использования маски и бальзамы с сосудорасширяющими ингредиентами. Для умывания необходимо использовать воду комнатной температуры. Очищающую жидкость следует наносить легкими прикосновениями кончиков пальцев, а также пользоваться полотенцем для лица с мягкой тканью. Мужчинам с розацеа для бритья вместо лезвий лучше использовать электробритву.
Необходимо беречь кожу от солнца, избегать солнечных ожогов, т.к. ультрафиолет приводит к обострению заболевания. В зимнее время женщинам необходимо использовать жирный крем и пудру, а в жару — специальные средства с солнцезащитными фильтрами (SPF — солнцезащитный фактор должен составлять не менее 20).
Также необходимо соблюдать щадящую диету, особенно в том случае, если розацеа вызвана функциональными заболеваниями желудочно-кишечного тракта. Необходимо ограничить употребление острых, соленых, кислых и пряных блюд, избегать алкогольных напитков, кофе, крепкого чая и т.п. Коррекция диеты должна проводиться обязательно под наблюдением лечащего врача.
Местное лечение включает в себя различные крема, гели с азелаиновой кислотой, метронидазолом, противовоспалительные и вяжущие примочки, использование термальной воды, а также, при обнаружении клеща Demodex, антипаразитарные препараты.
При наличии выряженного воспаления назначают антигистаминные средства.
Немаловажно применение витаминов, способствующих укреплению сосудистой стенки (витамин С, Р (рутин)).
При тяжелых формах и присоединении грамнегативной микрофлоры показано использование антибиотиков.
Для устранения расширенных сосудов на поздних стадиях используются и такие методы, как электрокоагуляция (воздействие слабым электрическим током), криодеструкция (воздействие жидким азотом), применяют дермабразию и особые виды лазеров.
Дифференциальная диагностика
Для постановки диагноза требуется присутствие стойкой эритемы центральной части лица, которая беспокоит пациента на протяжении не менее 3-х месяцев. Более точное определение подтипа возможно при наличии хотя бы одного из дополнительных симптомов.
Чтобы лечение было назначено верно, врачу требуется дифференцировать розацеа с такими серьезными заболеваниями, как:
- Истинная полицитемия;
- Системные поражения соединительной ткани;
- Карциноидные опухоли;
- Мастоцитоз;
- Розацеаподобный или стероидный дерматит;
- Контактные дерматиты.