На коже появилось непонятное пятнышко.
Потом ещё одно.
Вскоре на лице, руках или других участках выстраивается целая демонстрация из неизвестных новообразований.
Обычно это плоские бородавки.
Такие образования — маленькие гладкие наросты диаметром до трёх миллиметров. Они почти незаметны и редко болят.
Врачи называют их юношескими бородавками, поскольку новообразования поражают в первую очередь детей и подростков.
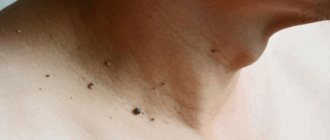
Наростов всегда много. Обычно появляется от 20 до 200 образований, которые сгруппированы на одном участке. Одиночная бородавка почти не отличается от кожи. Большая группа новообразований выделяется гораздо больше и нередко становится косметической проблемой.
Почему они вырастают?
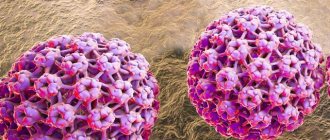
Из-за вируса папилломы человека или ВПЧ. Учёные выделяют свыше 100 типов болезни, а плоские бородавки вызывают 3, 18, 28 и 49-й тип. Эти разновидности вируса доброкачественны, в отличие от других типов, которые повышают риск развития рака матки и половых органов.
Вероятность появления наростов повышает:
- Прямой контакт с носителями бородавок
- Царапины и другие повреждения
- Прикосновение к заражённому предмету
- Плохая гигиена
- Ослабленный иммунитет из-за болезней или лечения
В большинстве случаев колония бородавок окружает царапины и раны. Нередко вирус проникает в организм именно через повреждения, так что новообразования вырастают по соседству.
Не генитальные типы ВПЧ поражают до 10% населения Земли. Большая часть — подростки 12-16 лет. Эти наросты не зря называют юношескими бородавками, ведь дети чаще заражаются и распространяют вирус папилломы человека.
У них новообразования растут на разных частях тела.
Уменьшаем риск распространения
Поскольку местом заражения чаще всего являются общественные места с повышенной влажностью, необходимо соблюдать осторожность при их посещении. Ни в коем случае не следует касаться кожей ободка унитаза при посещении общественного туалета. В бассейне необходимо использовать плавательные маски, чтобы вирус не проник в организм через слизистую глаз. Никогда не следует носить чужую обувь, а ещё – давать даже близким друзьям своё полотенце, зубную щётку, расчёску и другие личные вещи.
Важно тщательно следить за состоянием своего иммунитета, избегать стрессов и правильно питаться, чтобы у организма были силы сопротивляться заражению как этому вирусу, так и другим заболеваниям.
Разновидности плоских бородавок
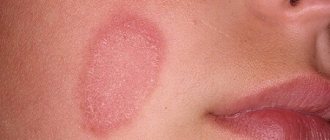
Все юношеские бородавки почти одинаковы. Они имеют телесную или коричневую окраску и лишь слегка приподняты над кожей. Поэтому их сложно обнаружить.
По местоположению наросты делят на:
- Плоские подошвенные бородавки
- Плоские бородавки на лице
- Плоские бородавки на теле
Наибольшие проблемы доставляют новообразования на лице. Да, наросты телесного цвета даже в больших количествах почти незаметны, но с другой окраской они выделяются на коже. В основном пациенты хотят удалить именно бородавки на лице.
Образования на ногах и руках не так бросаются в глаза. В то же время новообразования на руках увеличивают риск заражения людей, с которыми вы контактируете.
Нужно ли их удалять?
Сложно сказать. Эти бородавки полностью безопасны и никогда не превращаются в злокачественные образования. Да, они заразны. Но нет угрозы для здоровья и жизни.
Больно ли удалять бородавки?
Удалять бородавки больно при помощи криодеструкции.
Болевые ощущения отмечаются как в период удаления, так и после него, когда формируется воспалительная реакция.
Если используется электрокоагуляция или лазер, то болезненных ощущений нет.
Потому что применяется анестезия.
При расположении бородавки на волосистой части головы используют обычно аппликационную анестезию.
На кожу наносится крем, содержащий прилокаин и лидокаин.
Через несколько минут чувствительность кожи исчезает.
Врач может удалить бородавку, а пациент в процессе проведения процедуры ничего не ощущает.
После её завершения, когда анестезия проходит, боли тоже нет.
Почему появляются плоские бородавки
Об этом мы уже говорили. Такие новообразования возникают из-за вируса папилломы человека.
ВПЧ проникает в организм. В основном через царапины или порезы, но может и через не повреждённую кожу. Вирус влияет на клетки кожи и они мутируют — разрастаются больше обычного и формируют бородавки.
ВПЧ передаётся не только от человека к человеку. Он распространяется и в пределах одного тела. Например, подросток трогает и чешет наросты на лице, а потом дотрагивается пальцами до шеи. Теперь очаг заражения может возникнуть и там.
Или другой пример — на пальцах появились плоские бородавки. Человек вытер руки полотенцем, а спустя небольшое время вытер ещё и лицо — так вирус перебрался с пальцев на щёки или лоб.
Запомните причину появления плоских бородавок. Это поможет Вам эффективно лечить новообразования и предотвратить их возвращение.
Способы выведения
Раньше для лечения папиллом применялись только народные средства. Но современная медицина предлагает новые методы удаления бородавок, которые могут избавить от новообразований за один день и без побочных эффектов.
Методы лечения вирусных бородавок
Вульгарные папилломы беспокоят людей чаще всего. Для их лечения можно применять домашние и народные средства. Популярностью пользуются следующие методики:
- Точечное прижигание наростов с помощью йода или уксуса.
- Удаление чистотелом или маслом чайного дерева.
- Привязывание к проблемным местам прополиса, алоэ и других лекарственных растений.
Эти методы можно применять для лечения детей и взрослых, но только в том случае, если нужно избавляться от повторно появившихся папиллом. А если они возникли впервые, то консультация врача является обязательной.
Что делать, если растут
Поскольку папилломы являются вирусным заболеванием, периодически может наблюдаться усиление влияния инфекции на организм. Если наросты увеличиваются в размерах и численности, необходимо обратиться к врачу. Удалив новообразования с тела, врач назначит терапию с помощью препаратов интерферона и других медикаментов, ослабляющих влияние ВПЧ и улучшающих работу иммунной системы.
Могут ли исчезнуть сами
Папилломы – это образования, состоящие из клеток кожи, изменённых вирусом. И если у одного человека они могут исчезнуть сами по прошествии нескольких дней или недель, то в ситуации с другими людьми может потребоваться медикаментозное или даже радикальное лечение.
Когда стоит обратиться к врачу с плоскими бородавками
Мы рекомендуем в любом случае записаться на приём к дерматологу. Да, диагностировать наросты просто. У плоских бородавок характерные признаки и Вы без труда определите вид новообразований. Однако бывают и сложные случаи.
Иногда наросты не похожи на типичные плоские бородавки. В таких ситуациях без помощи доктора не обойтись, ведь дерматолог гораздо лучше разбирается в новообразованиях. Ещё он может провести дерматоскопию. Так называется исследование образования с помощью специального аппарата — дерматоскопа.
Итак, доктор помогает с диагностикой.
А что насчёт лечения бородавок?
Оно не обязательно — у большинства пациентов образования исчезают самостоятельно. Да, не сразу. Учёные проводили исследование на эту тему и выяснили примерный срок жизни плоских новообразований. До 23% бородавок исчезает за два месяца. До 73% — за два года. То есть за пару лет большинство образований пропадёт.
Когда нужно выводить плоские бородавки?
Лечение потребуется, если наросты:
- Кровоточат
- Растут
- Меняют цвет
Это тревожные признаки, при которых лучше всего сходить на осмотр к дерматологу. Врач определит степень опасности образований. Иногда их нужно удалять. Обычно — нет.
Так что операции часто проводятся по желанию пациентов, а не по врачебной необходимости.
Подошвенные (шипицы) бородавки
Подошвенные бородавки – разновидность вульгарных. Проявление заболевания наиболее часто наблюдается у детей и в возрасте 20-30 лет. Из всех кожных бородавок подошвенная встречается в 30%.
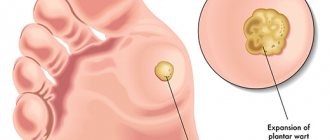
Бородавки на подошвах проявляются в виде жёстких округлых уплотнений с сосочками в середине. Внутри бородавки видны характерные чёрные точки – множество мелких тромбированных капилляров. По краям небольшой валик ороговевшей кожи. Видимая часть, возвышающаяся над поверхностью кожи всего на 1-2 мм, может достигать 2 см в диаметре и составляет лишь четверть от общего размера подошвенной бородавки, которая в основном образуется в глубоких слоях эпителия (кожи).
Внешне шипица напоминает мозоль. Дифференцировать (отличить) подошвенную бородавку от мозоли позволяет видимое прерывание кожного рисунка в соответствии с бородавкой.
Этот вид новообразования обычно поражает стопы (подошву, по бокам и на пальцах), реже – ладони. На коже они появляются как небольшие белесые точечные кожные повреждения, иногда зудящие. Со временем их поверхность грубеет и изменяет цвет – от жёлтого до темно-коричневого.
Сами по себе подошвенные бородавки не представляют угрозы здоровью, однако при ходьбе доставляют человеку значительный дискомфорт, вызывают болезненные ощущения, причём часто усиливающиеся, и даже могут кровоточить. Это обусловлено местоположением новообразования и специфике его роста. Поскольку шипица растёт вовнутрь, вес тела при ходьбе сдавливает болевые рецепторы.
Инкубационный период заболевания составляет от нескольких дней до нескольких лет. Инфекция попадает в организм и переходит в режим ожидания благоприятной обстановки для активации. Подошвенная бородавка в 50% случаев регрессирует без лечения. Но длится этот процесс от 8 месяцев до полутора лет.
Без лечения подошвенные бородавки будут увеличиваться и размножаться, вплоть до происхождения больших скоплений новообразований. Это может привести даже к временной потере работоспособности человека из-за нестерпимой боли, препятствующей ходьбе.
Основываясь на характеристиках поражения и их локализации, подошвенные бородавки делятся на 3 типа:
- простая;
- околоногтевая;
- мозаичная.
Лечение плоских бородавок
Хотя эти новообразования рано или поздно исчезают, не все люди готовы ждать радостного момента месяцами. Они хотят ускорить этот процесс.
Например, с помощью подручных средств — весьма популярна салициловая кислота, которая постепенно разрушает ткани бородавок.
К сожалению, сейчас этот способ не изучен должным образом. Исследования не проводились.
Врачи не рекомендуют применять салициловую кислоту, поскольку от неё на коже могут остаться шрамы и ожоги. Для лечения плоских бородавок лучше использовать проверенные методы. Один из вариантов — дерматологи выписывают специальные кремы, раздражающие верхний слой наростов. После обработки новообразование просто отрывают.
Кремы не всегда эффективны. Порой избавиться от плоских бородавок можно лишь оперативными методами.
Обыкновенные (простые, вульгарные) бородавки
Обыкновенные бородавки это плотные сухие наросты, характеризующиеся неравномерной и шероховатой поверхностью на ощупь, переменным размером и округлой формой. Они выглядят, как жёсткий ороговевший пузырёк диаметром до 1 см, значительно возвышающийся над поверхностью кожи.
Поверхность обыкновенных бородавок часто покрыта бороздками и выступами, из-за чего новообразование отдалённо напоминает цветную капусту или ягоду малины с чёрными точками внутри.
Это наиболее распространённый вид бородавок, составляющий до 70% всех подобных кожных новообразований. Простые бородавки могут возникнуть на коже абсолютно в любом возрасте, однако чаще всего они поражают детей и молодых людей. Это связано с тем, что у них более слабый иммунитет, чем у взрослых.
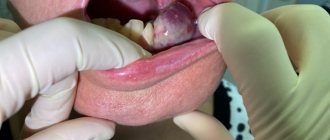
Обычные бородавки, как правило, появляются на руках (пальцах и тыльной стороне кистей), коленях и локтях, иногда – на лице или стопах, крайне редко – на слизистой оболочке рта.
Рядом с крупной «родительской» бородавкой может образовываться россыпь мелких наростов. Молодые новообразования обычно сохраняют телесный цвет, со временем они приобретают грязноватый серый или серовато-бурый оттенок, реже – жёлтый или розоватый. Это обусловлено их неровной пористой поверхностью, скапливающей в себе грязь.
Вульгарные бородавки обычно не причиняют беспокойства: не вызывают неприятных симптомов, не болят и не чешутся. Однако могут вызывать болевые ощущения, если находятся в зонах, подверженных ударам или контактирующих с одеждой. Наросты могут со временем самоизлечиться, особенно если возникли в детском возрасте.
Как удалить плоские бородавки
Сейчас врачи убирают новообразования разными методами.
Важно отметить — в редких случаях после операции появляются новые наросты. Поэтому обязательно проконсультируйтесь с дерматологом насчёт лечения и его возможных последствий.
Процедуры по удалению плоских бородавок:
- Хирургическое иссечение
Раньше этот метод был широко распространён, а сейчас пациенты чаще выбирают более технологичные способы. Доктор вырезает бородавку скальпелем. Также он удаляет тонкий слой кожи вокруг опухоли, что предотвращает возвращение новообразования. На месте бородавки остаётся ранка. При заживлении появляется шрам.
- Криотерапия
Дерматолог замораживает нарост жидким азотом. Бородавка постепенно отмирает и отваливается — на её месте образуется рана, которая заживает за несколько недель.
- Лазерная терапия
Доктор выжигает новообразование. Ткани образования полностью уничтожаются, а соседние сосуды запекаются. Рана покрывается защитной корочкой и заживает за три недели.
Выбор подходящей терапии зависит от местоположения плоских бородавок, поскольку есть риск появления шрамов. Размер образования и здоровье пациента влияют на скорость заживления.
Не записывайтесь на операцию без консультации с дерматологом. Он подскажет, чем удалить плоские бородавки, и как сохранить здоровую кожу, без шрамов и рубцов.
Лазерная терапия очень популярна. Многие люди предпочитают ликвидировать новообразования именно этим методом.
Почему?
Просто лазерная операция превосходит другие процедуры по некоторым параметрам.
Аногенитальные бородавки (кондиломы)
Среди заболеваний, передающихся половым путем, аногенитальные бородавки встречаются особенно часто. Они представляют собой плоские и вытянутые новообразования или упругие эластичные наросты в виде цветной капусты или петушиного гребня. Такие бородавки достигают 1-1,5 см и окрашены в серый, розовый или телесный цвет.
Обычно этот тип новообразований передаётся половым путём: во время вагинального/анального секса или даже просто через контакт с интимными областями без проникновения. После орального секса бородавки могут возникнуть на слизистых оболочках ротовой полости, в глотке, на голосовых связках или трахее. Такие наросты называются пероральными, или острыми, кондиломами. В редких случаях инфицирование происходит через контактно-бытовой путь или от матери новорождённому.
По внешнему виду и структуре выделяют несколько типов генитальных бородавок:
- Остроконечные – неплотные полипы розового, телесного или красного цвета, на ножке или широком основании, напоминающие цветную капусту. Могут возникать как индивидуально, так и в виде множественных скоплений. Остроконечные кондиломы склонны к быстрому размножению;
- Папиллярные – округлые гладкие наросты без ножки, возвышающиеся над поверхностью кожи на несколько миллиметров;
- Кератотические – очень плотные, утолщённые образования, значительно выступающие над кожей. Обычно поражают большие половые губы женщины;
- Гигантские (кондиломы Бушке-Левенштейна) – редко встречающаяся разновидность бородавок. Они склонны к стремительному росту, сопровождающемуся разрушением окружающих тканей. В крайне редких случаях гигантская кондилома перерождается в злокачественную форму;
- Плоские – образуются как поодиночке, так и в виде множественных скоплений. Симптоматика практически отсутствует, иногда может возникать зуд и выделения. Зоной поражения плоских наростов является слизистая влагалища и шейка матки у женщин.
Появлению аногенитальных бородавок и ухудшению их состояния часто сопутствуют другие заболевания, передающиеся половым путем (уреаплазмоз, трихомониаз, хламидиоз и т.д.). Обезопасить себя или партнёра от инфицирования с помощью презерватива невозможно, поскольку в этом случае он неэффективен. Необходимо полностью отказаться от интимных отношений до полного излечения.
Аногенитальные бородавки встречаются одинаково часто у людей обоих полов, несущих активную половую жизнь (обычно от 20 до 25 лет). Инкубационный период этого заболевания варьируется от трех недель до девяти месяцев и составляет в среднем около трех месяцев.
У мужчин кондиломы чаще встречаются на крайней плоти, мошонке, внутри уретры и на половом члене. Они могут быть локализованы вокруг ануса и прямой кишки, особенно у гомосексуальных мужчин. У женщин бородавки появляются в основном на уровне вульвы, стенки влагалища, шейки матки и промежности; уретра и анальная область также могут быть поражены.
Генитальные бородавки чаще встречаются у пациентов с ослабленным иммунитетом. Скорость роста варьируется, но беременность, иммуносупрессия (угнетение иммунной системы), выделения из уретры, влагалища или прямой кишки, скопление смегмы или мацерация кожи (естественный процесс набухания эпидермиса (слоя кожи) при длительном контакте с жидкостью) могут ускорить рост и распространение бородавок.
Характерные симптомы заболевания:
- сильнейший зуд в месте локализации нароста;
- болезненные и дискомфортные ощущения;
- жжение;
- боль во время и после полового акта;
- ощущение инородного тела;
- проблемы с дефекацией при расположении бородавки в районе ануса;
- кровотечение при повреждении кондиломы.
В большинстве случаев аногенитальные бородавки доброкачественные, но могут дегенерировать в карциному. По этой причине, чтобы предотвратить рак, кондиломы, независимо от их положения, формы и размера, всегда подвергаются удалению.
Аногенитальные бородавки обычно диагностируются клинически. От типичных боковых кондиломов вторичного сифилиса их отличает морфология, но в любом случае необходимо проведение серологических тестов на сифилис в начальной фазе и через 3 месяца. Для исключения карциномы требуется биопсия, ее обязательно проводят в случае кровотечения, изъязвления или постоянных бородавок.
Эндоцервикальные и анальные бородавки могут быть визуализированы только путем кольпоскопии и аноскопии. Применение раствора 3-5% уксусной кислоты в течение нескольких минут перед кольпоскопическим исследованием вызывает изменение цвета нароста на белый, улучшая визуализацию и обнаружение небольших бородавок.
Рецидиву аногенитальных кондилом способствуют:
- беспорядочные половые связи;
- несоблюдение личной гигиены;
- установка внутриматочной спирали, прерывание беременности хирургическими травматичными методами или прочие медицинские манипуляции.
Эта разновидность бородавок опасна рядом осложнений:
- Отсутствие тщательной интимной гигиены или раздражение наростов вследствие постоянного трения о нижнее бельё приводит к изъязвлению наростов секрецией гнойных выделений с неприятным запахом;
- При отсутствии своевременного лечения генитальные бородавки склонны к нагноению;
- Отсутствие терапии приводит к образованию большого количества бородавок. В особо запущенных случаях не остаётся даже небольшого участка здоровой кожи;
- При наличии аногенитальных бородавок наблюдается сильное снижение иммунитета, что связано с восприимчивостью человека к любому инфекционному заболеванию. В случае, если пациент уже имеет хроническое воспалительное заболевание (в частности, органов малого таза), оно обязательно усугубляется;
- Угроза перерождения в злокачественную форму.
Причины появления бородавок.
Причиной появление бородавок является ВПЧ, которым заражен почти каждый человек. Основной причиной появления бородавок считается ослабленная иммунная система человека.
Рис. 3. Бородавки на подошве стопы называют подошвенными бородавками.
Бородавки передаются:
- При личном контакте с больным.
- При пользовании одними вещами и необработанными инструментами для маникюра.
- При хождении босиком в общественной бане или бассейне.
- При половом контакте могут появиться остроконечные бородавки.
- При ношении тесной обуви.
Рис. 4. Подошвенные бородавки могут сливаться в одну.
Благоприятной средой для появления бородавок считается ослабленный иммунитет, стресс, недосыпание и неправильное питание.
Как лучше лечить?
Бородавки можно удалять практически любым способом. Используются хирургический метод, электрокоагуляция, лазерная и криодеструкция, а также радиоволновая хирургия.
Радиоволновая хирургия
, на мой взгляд, является более эффективным методом, позволяющим удалять ткань бородавки под визуальным контролем. При использовании этого метода ткань не сжигается, а иссекается вместе с небольшим фрагментом здоровой кожи. Таким образом, вероятность повторного появления бородавок становится минимальной.
Посмотрите все фото до и после удаления
Гистологическое исследование при удалении обязательно при малейших сомнениях.
Лазерное удаление бородавок
На сегодняшний день лазерная хирургия – один из лучших способов избавиться от бородавок. Это безболезненная и безопасная процедура, которая может использоваться в зонах с максимальной чувствительностью. Лазерное удаление новообразований очень эффективное: вероятность рецидива минимальна. На это оказывает значительное влияние степень тяжести заболевания.
Удаление бородавок происходит путём послойного прижигания поражённого участка, благодаря чему врач контролирует глубину воздействия. Одновременно лазерный луч прижигает кровеносные сосуды, предотвращая тем самым возникновение кровотечения в месте воздействия.
Распространены три метода лазерной коагуляции:
- Углекислотный (CO2) – лазер. Процедуры с применением такого лазера более болезненны. Хотя CO2-лазер герметизирует кровеносные сосуды, он также убивает ткань бородавки. В этом процессе есть вероятность повреждения здоровых тканей. Заживление раны обычно занимает больше времени, не исключено образование рубца. Эффективность составляет около 70%.
- Эрбиевый лазер. Для него характерна более короткая волна. Вероятность образования шрамов после заживления значительно снижается.
- Импульсный лазер на красителях. Такой лазер более эффективно уплотняет кровеносные сосуды, питающие бородавку. Он не повреждает большую часть здоровой ткани, как это делает CO2-лазер. Кроме того, это единственный тип лазера, одобренный для использования на детях. Результативность данного метода лечения составляет около 95%.
| Преимущества | Недостатки |
| Минимальная вероятность образования рубца (зависит от степени запущенности патологии) | Высокая стоимость |
| Быстрое заживление тканей | |
| Высокая результативность метода | |
| Минимальное повреждение здоровых тканей | |
| Быстрота процедуры |
Удаление бородавки выполняется под местной анестезией. На месте прижигания остаётся корочка, которая отпадает в течение 14 дней. После процедуры пациент быстро возвращается к привычному образу жизни при условии соблюдения всех рекомендаций врача.