Причины токсического дерматита
Токсический дерматит может быть вызван практически любым препаратом, но самые частые причины — антибиотики, нестероидные противовоспалительные и препараты, которыми проводят лечение эпилепсии. Лекарственная сыпь появляется через короткое время после начала приема медикамента, и в большинстве случаев проходит сразу после отмены, но иногда для этого требуются две — три недели. Некоторые виды высыпаний протекают в тяжелой форме, могут даже представлять угрозу жизни и требуют лечения в больнице, даже если пациент уже не принимает препарат, вызвавший дерматит.
Чаще всего реакцию вызывают:
- Амоксициллин
- Бисептол
- Ампициллин
- Пенициллин
- Препараты крови
- Цефалоспорины
- Хинидин
- Гентамицин
- Мочегонные
- Гепарин
Перекрестные реакции происходят между пенициллинами и цефалоспоринами, а также между некоторыми противосудорожными лекарствами. Например, если у пациента аллергия на ампициллин, цефазолин также вызовет у него патологические изменения на коже.
В основе токсического поражения кожи лежат такие процессы, как:
- Аллергическая реакция,
- Накопление токсичного лекарства в дерме,
- Повышение чувствительности кожи к солнечному свету из-за влияния препарата,
- Взаимодействие между двумя или более веществами.
Лекарственные сыпи чаще встречаются в пожилом возрасте, и поражают женщин более, чем мужчин. К другим факторам риска относятся:
- Прием антибиотиков при вирусной инфекции,
- Ослабление иммунной системы из-за какого-то текущего заболевания, из-за приема препарата,
- Злокачественное заболевание.
Диагностика
Чтобы правильно поставить диагноз, необходимо исключить другие виды аллергических реакций, проявляющихся на коже, такие как:
- лентикулярный псориаз;
- красный плоский лишай;
- экзема;
- аллергический дерматит;
- вульгарные угри;
- эритема и др.
Для осуществления исключения разных заболеваний, проводится лабораторная проба in vitro, хотя этот анализ не редко дает ложноположительные или ложноотрицательные результаты.
К другим методам диагностики токсидермии относятся такие виды исследований как:
- взятие образца с места поражения для исключения инфекции;
- ультразвуковое исследование;
- электрокардиограмма;
- провокационные пробы in vivo (после того, как аллергия устранена) (для детей не проводится);
- лейкоцитарные тесты;
- анализ мочи;
- тромбоцитопенический тест;
- базофильный тест.
Симптомы токсического дерматита
Большинство сыпей симметричны, то есть равномерно представлены на обеих половинах тела. Также, этот вид поражения кожи не вызывает никаких других симптомов. Только в некоторых случаях лекарственная сыпь может сопровождаться зудом или чувствительностью кожи.
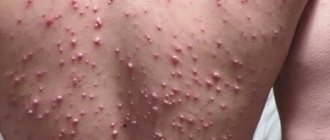
- Экзематозные сыпи. Этот вид встречается чаще всего и составляет 90% от всех токсических процессов кожи. Его характерная черта — мелкие элементы сыпи на покрасневшей коже. Они могут быть плоскими или приподнятыми. Иногда можно видеть пузыри и образование гноя. Препараты, которые могут вызвать такой тип поражения:
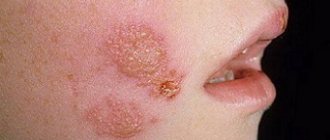
- Крапивница — второй по частоте тип лекарственной сыпи. По своей сути это токсико аллергический дерматит, который обычно встречается у детей, имеет характерный вид, как представлено на фото, и лечение направлено на устранение основной причины и борьбу с аллергией. Сыпь — это мелкие бледно-розовые бугорки, которые могут сливаться между собой, также выражен зуд. Основные провоцирующие препараты:
- Фоточувствительность. Некоторые лекарства делают кожу особенно чувствительной к ультрафиолетовому свету. Это может привести к зудящему солнечному ожогу, если выходить на улицу без адекватной защиты. Такой токсический дерматит появляется чаще у взрослых, на открытых участках кожи, на лице и кистях рук, как показано на фото. Лекарства, влияющие на фотосенситивность:
- Эритродермия. При этом состоянии вся поверхность тела краснеет и зудит. Характерно выраженное шелушение, кожа на ощупь горячая, и может повышаться общая температура тела, возникает озноб. Это происходит из-за того, что эпителиальные клетки отмирают слишком быстро вследствие воспалительной реакции. Все препараты, вызывающие сыпь, могут привести и к эритродермии. Этот тип реакции может быть опасным, требует осмотра врача и немедленного лечения. При отсутствии лечения могут развиться такие осложнения, как инфекция, потеря питательных веществ, обезвоживание, сердечная недостаточность.
- Токсический эпидермальный некролиз, или синдром Стивенса-Джонсона. Эти два состояния отличаются только площадью пораженной кожи: если затронута большая поверхность, то это эпидермальный некролиз. При заболевании формируются большие болезненные пузыри, которые появляются при незначительном надавливании на кожу. Они вскрываются, оставляя открытые, чрезвычайно болезненные мокнущие язвы. Среди препаратов это состояние способны вызвать сульфаниламиды, нестероидные противовоспалительные, противоэпилептические лекарства, аллопуринол и препарат для лечения ВИЧ невирапин. Это заболевание редкое и опасное, лечится оно в стационаре.
- Сыпь на фоне приема антикоагулянтов. Некоторые вещества, разжижающие кровь, такие как варфарин, могут привести к некрозу кожи, вызванному антикоагулянтами. В результате погибают глубокие слои кожи. Это происходит, когда пациент начинает принимать большие дозы препарата. Чаще состоянию подвержены женщины среднего возраста, страдающие ожирением. Первые симптомы — боль и покраснение участка кожи. Затем формируются четкие границы поражения, оно становится плотным, отекает, покрывается мелкими (петехиальными) кровоизлияниями. Процесс переходит в форму некротической язвы, которая медленно заживает с образованием шрама. Состояние может быть опасным, при подозрении на него нужно срочно обратиться за медицинской помощью.
| Пенициллины (ампициллин, амоксициллин) |
| Серосодержащие препараты (сульфаниламиды, суматриптан, целекоксиб, индапамид, фуросемид) |
| Цефалоспорины |
| Противосудорожные (финлепсин, ламиктал, топирамат) |
| Аллопуринол |
| Нестероидные противовоспалительные (ибупрофен, аспирин, диклофенак) |
| Ингибиторы АПФ (каптоприл, эналаприл, лизиноприл) |
| Антибиотики, особенно пенициллин |
| Средства для наркоза |
| Тетрациклин, доксициклин |
| Сульфаниламиды |
| Противогрибковые (гризеофульвин) |
| Антигистаминные (супрастин, тавегил) |
| Ретиноиды (изотретиноин) |
| Статины (аторис, крестор, вазилип) |
| Диуретики (индапамид, гипотиазид) |
Медицинские препараты
Помимо перечисленных препаратов для местного лечения, существует ряд других медикаментов для системного лечения, каждый из которых выполняет свою функцию.
Так, для вывода токсинов через мочеполовую систему, использую следующие препараты для приема внутрь:
- Фуросемид;
- Дюфолак;
- Портолак;
- Верошпирон.
Для подавления агрессивного иммунного процесса против аллергенов, применяют внутривенно:
- раствор глюконата кальция;
- раствор тиосульфата натрия;
- глюконат кальция (внрутримышечно).
К кортикостероидным средствам при тяжелых формах токсидермии относятся:
- Дескаметазон;
- Гидрокортизон;
- Преднизолон.
Для восстановления пораженных слизистых оболочек, используют:
- Стрепсилс;
- Камистад;
- Метрогил.
Токсический дерматит у ребенка
Токсический тип эритемы — это дерматит, который развивается у доношенных новорожденных детей (см фото) и не является патологией. Сыпь обычно появляется в первые дни и исчезает в течение недели. Бывает это состояние у 50% младенцев, и поражает щеки, грудную клетку, руки и ноги, но никогда не встречается на ладонях и стопах. Элементы сыпи красные, мелкие, приподнятые, могут быть заполнены жидкостью. Они напоминают прыщики, полные гноя, однако в реальности ни гноя, ни бактериального воспаления нет. Это не инфекционное заболевание. Так как никаких патологических симптомов не возникает, и сыпь проходит сама, в лечении токсическая эритема новорожденных не нуждается. Если же ребенок на фоне высыпаний становится беспокойным, плохо ест и спит, плачет, у него поднимается температура — необходимо обратиться к врачу, так как такие признаки не характерны для этого транзиторного состояния и могут свидетельствовать о более серьезном заболевании.
Распространенная токсидермия
Эта форма заболевания является более серьезной. Ее симптомы могут угрожать жизни человека. Распространенная токсидермия характеризуется следующими признаками:
- появление сыпи;
- повышение температуры;
- озноб;
- расстройства пищеварения.
В том случае, если прекратить прием аллергена сразу же после проявлении аллергии, удается легко разорвать порочный круг. Симптомы этого типа болезни схожи с другими процессами – крапивница, лишай Жибера, эритема, волчанка. Поэтому очень важно обращаться к квалифицированным специалистам.
Лечение токсического дерматита
В большинстве случаев токсический дерматит проходит самостоятельно, когда пациент перестает принимать вызвавшее его лекарство, поэтому вопрос чем его лечить не встает, никакая специальная терапия или диета не требуется. Однако, никакие препараты нельзя отменять самостоятельно, особенно если речь идет о таких серьезных состояниях, как эпилепсия, диабет, артериальная гипертензия. При возникновении кожной реакции необходимо обратиться к врачу. Особенно это важно, когда пациент принимает множество различных лекарств. Отменяя из последовательно, врач поможет обнаружить аллергенный препарат. Конечно, в случае необходимости, будут выписаны препараты, которые возьмут на себя функции отмененных.
Иногда лекарство, вызвавшее реакцию, является жизненно важным для больного, и его невозможно заменить никаким другим. Тогда, если это только сыпь, лечение могут не отменять, но назначить противоаллергическую терапию и внимательно наблюдать, чтобы вовремя остановить развитие осложнений. Делать это должен доктор, без медицинского контроля продолжать прием аллергенного препарата опасно.
Лечение медикаментозными средствами
- Антигистаминные препараты. Они помогают справиться с зудом, и особенно эффективны антигистамины первого поколения, такие как супрастин и димедрол. При любой аллергии в тканях концентрируется вещество гистамин, которое раздражает болевые рецепторы, приводя к зуду. Препараты этой группы блокируют выход гистамина из клеток.
- Мази с глюкокортикоидами. Действующее вещество, по структуре аналогичное гормонам коры надпочечников, проникает в дерму и подавляет реакцию воспаления. Уменьшается покраснение, сыпь бледнеет и исчезает, зуд проходит. Привет длительном применении гормональные мази могут вызывать побочные эффекты, как местные, в виде атрофии кожи, так и общие (повышение артериального давления, уровня сахара в крови, ожирение, остеопороз). Однако при токсическом дерматите их используют коротким курсом, это достаточно безопасно.
- Если нет эффекта от антигистаминных и местных гормональных мазей, назначают гормоны глюкокортикостероиды в виде таблеток. Они помогают быстро снять общие симптомы воспаления.
- Если развивается тяжелая реакция на лекарство, такая, как эритродермия, токсический эпидермальный некролиз или варфариновый некроз, такое состояние лечат в больнице, под врачебным контролем. Иногда пациента помещают в ожоговое отделение, где есть условия, чтобы предотвратить инфицирование. Это связано с потерей кожей своих защитных свойств.
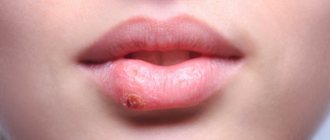
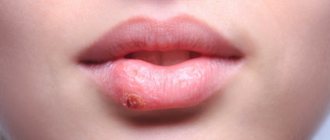
Фиксированная токсидермия
К симптомам фиксированной токсидермии относятся следующие:
- круглые или овальные пятна, достигающие в диаметре 3 сантиметров;
- пятна, имеющие коричневый оттенок на 5-й день с момента появления;
- пузырь в середине – необязательный признак.
Для того, чтобы остановить появление этих высыпаний необходимо прекратить прием причинного препарата. В этом случае спустя неделю кожная сыпь бесследно пройдет. Но если человек вновь станет принимать это лекарство, то высыпания появятся снова. Причем в большинстве случаев они возникают на тех же местах, где были ранее.
Иногда сыпь появляется на слизистой рта, но без воспалительных признаков. В этой ситуации субъективные симптомы менее выражены. Зачастую при токсидермии наблюдаются нарушения связанные с ЦНС. Поэтому могут появиться такие симптомы:
- раздражительность;
- депрессия;
- бессонница;
- слабость;
- зуд кожи центрального характера.
Профилактика токсического дерматита
Аллергическая реакция может возникнуть практически от любого лекарства, хотя от некоторых — с большей вероятностью. Значит, при первом в жизни приеме нельзя предугадать, разовьется кожная сыпь, или нет. Единственный эффективный способ профилактики токсического дерматита — если однажды он уже развился в ответ на прием какого-либо препарата — не принимать больше этот препарат.
- Важно внимательно отвечать на вопросы врачей и активно сообщать на приеме о своей аллергии. В медицинской карте должна стоять отметка о непереносимости. Не забудьте поставить в известность также вашего зубного врача.
- Если реакция тяжелая, с отеком Квинке или резким снижением давления (анафилактический шок), целесообразно носить браслет, сообщающий об этом.
- Необходимо при любом недомогании соблюдать рекомендации врача и не заниматься самолечением. Например, если по незнанию пациент начинает лечить вирусную инфекцию антибиотиком, вероятность развития токсического дерматита у него крайне высока. Известный симптом — сыпь появляется, когда при инфекционном мононуклеозе (болезни поцелуев) начинают принимать ампициллин, предполагая ангину.
Средства народной медицины
После назначения лечение в амбулаторных условиях добавляют в восстановительный процесс процедуры, помогающие «успокоить» пораженные участки на не слизистых поверхностях. Для затихания зуда можно использовать ванную с добавлением тертого овса.
Готовится данная смесь следующим образом:
- 200 г овсянки натереть руками до порошка;
- залить 1 л воды;
- кипятить на слабом огне 1 час;
- добавить в ванну.
Кроме того, хорошо себя зарекомендовали отвары и компрессы из:
- ромашки;
- коры дуба;
- зверобоя;
- крапивы;
- череды.
После принятия ванны, на сухую кожу наносят детский крем для увлажнения кожи. Не следует допускать пересыхания кожи. Чтобы верхний слой не шелушился, создавая новые раны, следует его смазывать оливковым и персиковым эфирными маслами.
Симптоматика заболевания в зависимости от формы заболевания
Выраженность симптоматики напрямую зависит от формы токсидермии:
ПЯТНИСТАЯ. Пятнистая токсикодермия характеризуется высыпаниями в виде ограниченных пятен на коже. Чаще всего наблюдаются эритематозные пятна, намного реже — геморрагические (пурпура) и пигментные. Эритематозные высыпания при этом виде токсидермии имеют форму кольца, розеолы, точек, которые обладают свойством к слиянию в обширную эритему и сопровождаются зудом, отеками и шелушением. Как правило, симптомы этой формы протекают без серьезных осложнений. Для снятия негативной симптоматики назначаются негормональные мази.
ПАПУЛЕЗНАЯ. Такая токсидермия сопровождается появлением остроконечных папул, которые могут быть разных размеров. В некоторых случаях, при использовании противотуберкулезной терапии, лекарственных препаратов против диабета и витаминотерапии высыпания могут напоминать опоясывающий красный лишай. При осложнениях токсикодермии папулы сливаются в единые бляшки. Больной отмечает мучительный зуд и общее ухудшение состояния. В этой фазе болезни могут наблюдаться нарастающие симптомы, а впоследствии осложнения.
УЗЛОВАТАЯ. Этот вид токсикодермии нередко развивается под воздействием сульфаниламидных препаратов, а также йода, различных вакцин и брома. Элементы сыпи проявляются в виде волдырей (уртитикул), т.е. волдырь не имеет полости и возвышается над поверхностью кожи за счет того, что происходит отек сосочковых слоев дермы. Отек развивается в результате воздействия брадикинина и серотонина, являющихся медиаторами воспалительного процесса. Как правило, эти болезни относятся к мономорфным, поэтому элементы сыпи нестойкие и способны исчезнуть максимально быстро и бесследно. Как правило, назначаются негормональные мази и кремы.
В том случае, когда развивается отеки дермы возможен повышенный лимфоцитоз и увеличенное число нейтрофилов, что ведет к общей интоксикации организма и обширным поражениям кожи.
ВЕЗИКУЛЕЗНАЯ. Симптомы этой формы токсидермии характеризуются возникновением везикул, окруженных венчиком из эритем. В редких случаях везикулезная токсидермия может ограничиться только поражением подошв на ногах и ладоней. Чаще всего она проявляется общими дисгидрозами (разновидностью экземы). Тяжелое течение токсикодермии сопровождается везикулоотечной эритродермией с отечными эритемами, мокнутием, шелушением, образованием струпа, возможны отеки конечностей, отек Квинке и т.д. Нередко отмечается присоединение вторичной кокковой флоры и образование пустул.
ПУСТУЛЕЗНАЯ. Пустулезная токсидермия наиболее часто появляется после приема препаратов с повышенным содержанием йода, хлора, брома и фтора, однако заболевание способно прогрессировать под воздействием любой лекарственной формы.
Основной элемент пустулезной токсидермии — это пустула, располагающаяся в самом центре воспаленной шаровидной папулы. Зачастую при токсидермии высыпания локализуются на участке кожи, расположенном вблизи сальных желез (грудь, лицо, спина). Это связано с выделением галогенюированных (способных усилить токсическое воздействие на сальные железы) химических соединений.
БУЛЛЕЗНАЯ. Буллезная токсикодермия чаще всего наблюдается после приема анальгезирующих препаратов, антибиотиков, транквилизаторов и сульфаниламидов. При этой форме токсикодермии появляются высыпания в виде пузырей с гиперемированными краями (пемфигоидная токсикодермия) или с локализацией на определенном участке кожного покрова (фиксированная токсикодермия). Как правило, фиксированная токсикодермия характеризуется острым течением. Несмотря на лекарственную терапию, иногда фиксированная токсидермия способна затянуться на длительный период времени.
Буллезная симптоматика достаточно часто сопровождает тяжелую стадию токсикодермии, проявляясь многоформными экссудативными эритемами. Диагностика этой формы затруднена, так как состояние пациента крайне тяжелое. Присутствует мучительная головная боль, критическая гипертермия, головокружения (вплоть до потери сознания). В крайне тяжелом состоянии возможен отек мозга.
Что такое токсикодермия?
Токсикодермия – это воспалительный процесс кожного покрова и слизистых оболочек, данное заболевание носит неинфекционный характер.
Токсикодермия один из видов аллергии у взрослых и детей.
Возникает за счет того, что в организм человека попадает аллерген — химическое вещество, медикаменты или продукты питания.
Раздражители поступают через дыхательную систему, органы пищеварения и при введении лекарства внутримышечно или внутривенно. Довольно частым основанием для появления токсикодермии являются лекарственные препараты.
Диета
Токсидермия, (фото, симптомы и лечение представлено ранее) подлежащая регрессивному процессу, останавливается, если исключить некоторые продукты из рациона, и соблюдать специальную диеты.
Кроме того, что необходимо избегать элементов в рационе, вызывающих повторную аллергию, следует организовать питание таким образом, чтобы не перегружать организм тяжелыми продуктами. Также следует исключить продукты и добавки, раздражающие слизистые оболочки.
Необходимо отказаться от:
- алкоголя;
- курения;
- кофейных напитков и чая;
- жаренных, копченых, консервированных продуктов;
- красного мяса;
- кислых фруктов;
- твердых продуктов, требующих много времени для переваривания.
Рацион должен включать:
- мясо птицы и кролика, лучше приготовленное на пару или хорошо сваренное;
- пюреобразные блюда из овощей;
- различную зелень;
- нежирную сваренную или запеченную рыбу.
В процессе восстановления необходимо пить много воды, но без газа и соды, исключить крепкие чаи, кофе и магазинные соки, напитки. Можно употреблять домашние компоты и соки из овощей.
Классификация
Виды токсидермии у взрослых пациентов и у детей классифицируются в зависимости от способа проникновения в организм вещества, провоцирующего начало заболевания: воздушным путем, с пищей, в результате инъекций или через кожные покровы.
Лекарственная (медикаментозная) токсидермия
Лекарственная токсидермия (ее также называют «медикаментозная») — наиболее распространенная из существующих видов.
Причиной заболевания становятся самые разные лекарственные средства (сульфаниламиды, кортикостероиды, антибиотики, барбитураты, антигистамины) и даже витамины (чаще всего – группы В и РР).
Абсолютно безобидными в этом плане специалисты называют глюкозу и физраствор.
Женщины подвержены заболеванию больше, чем мужчины, потому что к медикаментозным рискам добавляются еще и косметические – представительницы прекрасного пола красят веки, ресницы, губы и, даже обнаружив первые симптомы заболевания, интересуются (об этом свидетельствуют отзывы в интернете), можно ли красить волосы в подобном состоянии.
Ответ на такой вопрос может быть только индивидуальным, от лечащего врача, который лучше чем кто-либо знает состояние пациентки.
Лекарственная токсидермия иногда возникает на один препарат, иногда – сразу на несколько.
Особенно сложно проходит лечение у хроников, которым нельзя прерывать прием назначенных им лекарств, так как это будет представлять реальную угрозу их состоянию.
Если вас интересует лечение перорального дерматита на лице, а также его симптомы и профилактика, прочтите нашу статью.
Примерное меню диеты при атопическом дерматите можно найти по ссылке.
Как правильно применяется детский шампунь Мустела от себорейных корочек, читайте здесь:
Профессиональная
Это заболевание диагностируется только у взрослых пациентов, оно наблюдается у людей, работающих с какими-либо химическими препаратами (соединениями никеля, хрома, кобальта).
Рекомендации врача в подобных ситуациях обычно сводятся к смене профессиональной деятельности. Действительно, воспалительные процессы, как правило, прекращаются, после того как исключается контакт с веществами-раздражителями.
В противном случае даже вылечившегося пациента рано или поздно ждет очередной рецидив заболевания. Традиционным способом лечения этого вида токсидермии является негормональная терапия.
Пищевая
Пищевая (ее также называют «алиментарная») токсикодермия является болезненной реакцией организма на различные продукты питания (в основном – на содержащие белки). Таких аллергентов сегодня выявлено более 120.
Иногда виновниками проблем со здоровьем становятся не сами продукты, а «улучшающие» их внешний вид, качество, удлиняющие сроки хранения консерванты, красители.
Если больному поставлен диагноз «пищевая токсикодермия», встает вопрос не только о лечении, но и о пересмотре принципов подбора пищи, о новом меню.
Интересно, что живущие бок о бок с нами братья наши меньшие также не избежали подобных проблем.
Ветеринары выявляют у некоторых из них алиментарный дерматит, виной которому – индивидуальная чувствительность пса к какому-то конкретному корму, и тоже рекомендуют переводить питомца (с целью выздоровления) на другую пищу.
Аутоинтоксикационная (аутотоксическая)
Этот вид заболевания связан с наличием у пациента каких-либо патологий (желудочно-кишечных, легочных и прочих), когда в ходе их лечения больной вместе с принимаемыми препаратами получает порцию веществ, являющихся для него аллергенами.
В организме нарушаются обменные процессы. История болезни, к сожалению, пополняется новыми страницами. Аутотоксическая токсидермия часто переходит в хроническую форму.