Покраснение подмышек после бритья
Покраснение подмышек чаще всего вызывается бритьем, особенно у людей с чувствительной кожей или некоторыми формами дерматита.
Удаление волос подмышками бритвой — это быстро и дешево. Лезвие бритвы может повредить кожу и облегчить проникновение бактерий, что может вызвать воспалительную реакцию. После бритья на кожу нужно нанести успокаивающий крем или гель, который снимает воспаление, смягчает кожу и оказывает противовоспалительное действие.
Если нет крема, то можно уменьшить покраснение, вызванное бритьем, с помощью таблетки аспирина. Необходимо растворить две таблетки в небольшом количестве воды, чтобы получить консистенцию пасты. Затем нужно аккуратно нанести ее на раздраженные участки подмышек, дать высохнуть, а потом смыть небольшим количеством воды.
Будьте предельно осторожны с этим и другими домашними средствами. Активным веществом в домашних препаратах часто является лекарство, точная концентрация которого неизвестна. В результате могут возникнуть многочисленные повреждения и раздражения кожи.
Раздражение после бритья можно уменьшить, охладив пораженную область прохладной водой или кубиком льда. Также есть специальные спреи с термальной водой, которые обладают противовоспалительным действием и помогают регенерировать кожу.
Если часто возникают проблемы с покраснением подмышек после бритья, необходимо рассмотреть другие методы удаления волос, такие как восковая эпиляция сахарной пастой или лазерная эпиляция.
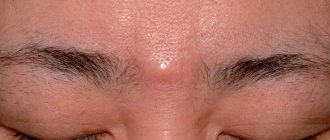
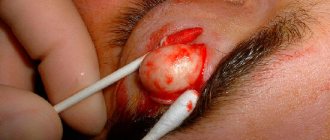
В том случае, если покраснение на коже подмышечной впадины сопровождается болью, пальпируемыми шишками с гнойным кончиком или без него, необходимо обратиться к врачу. Чаще всего это воспаление корней волос, но также возможно, что воспаление железистых протоков кожи. Эти состояния обычно приводят к местной или системной антибактериальной терапии.
Причины сыпи: из-за чего болит прыщ в области подмышки?
Причины появления сыпи в подмышечной впадине могут быть следующими:
- Повышенное потоотделение. Прыщи могут появиться из-за гипергидроза. Вместе с потом выходят токсины, которые при длительном контакте с кожей могут вызывать раздражения в виде покраснения, сыпи, зуда, жжения.
- Несоблюдение правил гигиены. В продолжении первого пункта стоит отметить, что бороться с повышенным потоотделением необходимо не только с помощью антиперспирантов, но и соблюдая правила гигиены. В летнее время душ необходимо принимать чаще.
- Аллергия на средства гигиены или реакция на комедогенные компоненты в косметике. Особенно часто сталкиваются с сыпью в подмышечных впадинах девушки, которые используют большое количество средств гигиены и косметики. Чрезмерное использование дезодорантов, гелей для душа, жирных кремов может привести к закупорке пор. Наличие в составе средств комедогенных компонентов также может стать причиной возникновения сыпи. Нередко встречается аллергия на ингредиенты, которые входят в состав гелей или антиперсперантов.
- Чувствительная кожа. Женщины ответственно подходят к выбору кремов для лица, учитывая тип кожи (нормальная, жирная, проблемная, сухая), а вот к телу не всегда относятся внимательно. Особенно тщательно подбирать косметику для тела следует обладательницам чувствительной кожи, которая прихотлива к составу уходовых средств.
- Депиляция. После бритья могут появиться вросшие волоски и плотные инфильтраты.
Чувствительность к дезодорантам и кремам для депиляции
Чувствительность к дезодорантам, цветной одежде, моющим средствам или кремам для депиляции из-за ряда содержащихся в них химических веществ может вызвать покраснение под мышками, чешуйчатую сыпь и перхоть, жжение и зуд. В худшем случае могут появиться красные выступы и волдыри, выделяющие секрет. Тогда необходимо как можно скорее обратиться к врачу.
Кожная реакция на дезодорант может возникнуть после первого применения, а также после нескольких месяцев воздействия. В случае кожной реакции врач может назначить антигистаминные препараты или кремы с кортикостероидами и направить сделать тест на аллергию.
Люди с атопическим дерматитом более склонны к реакциям на дезодоранты, кремы для депиляции и другие раздражители. Чтобы избежать воспалительных состояний, рекомендуется использовать дезодоранты без запаха и без спирта, а также дезодоранты на натуральной основе без химических соединений, вызывающих раздражение.
Избегайте использование кремов для депиляции, если чувствуете жжение после нанесения и замечаете покраснение после удаления крема.
Что делать, если прыщ в области подмышки болит?
Помимо эстетического дискомфорта сыпь может сопровождаться зудом, жжением, болью. Если прыщ в области подмышки болит, необходимо обратиться к дерматологу для выяснения причины его возникновения. Иногда акне могут сочетаться с гидраденитом и врач назначит комплексное лечение на разные зоны. Для борьбы с акне легкой и средней степени тяжести врач может рекомендовать азелаиновую кислоту, например, гель Азелик®9.
Это препарат, способствующий снижению уровня свободных жирных кислот, нормализации процессов кератинизации5. Гель Азелик® проявляет противомикробную активность в отношении Propionibacterium acnes и Staphylococcus epidermidis5. Противовоспалительное действие лекарственного средства основано на способности уменьшать метаболизм нейтрофилов и выработку ими свободнорадикальных форм кислорода5.
Покраснение, вызванное грибками
Покраснение под мышками может быть результатом грибковой инфекции кожи — дерматомикоза. Чаще всего это кандидоз-дерматомикоз, вызываемый дрожжами рода Candida (чаще всего Candida albicans). Они неотъемлемая часть здорового организма, но могут вызывать проблемы при чрезмерном размножении. Это происходит при ослаблении иммунной защиты организма (стресс, истощение, антибиотики).
Важную роль в развитии этих кожных изменений играет ее локальное повреждение, к которому кандида легко «прикрепляется». Затем грибок проявляется как инфекция, которая поражает весь организм (системная инфекция) или его отдельные части, такие как ногти, кожа, кожа головы или слизистые оболочки (вагинальный кандидоз, кандидоз пищеварительной системы, кожная инфекция — дерматомикоз).
Чаще всего дерматомикоз возникает на складках кожи, под мышками, на груди и в паху. Он начинается с легкого зуда, затем можно появляется покраснение, растрескивание и краевое шелушение кожи. Лечится противогрибковыми кремами под наблюдением дерматолога.
Чтобы предотвратить развитие дерматомикоза, необходимо, чтобы участки кожных складок были чистыми и сухими, поскольку влага способствует размножению грибков. Грибковые инфекции также чаще встречаются в местах нахождения большого количества людей, таких как школы, детские сады и бассейны. Поэтому после посещения мест общего пользования рекомендуется принять душ и тщательно вытереться полотенцем, чтобы влага не попала в подмышки и другие складки кожи.
Народные средства
Причины появления красных пятен могут быть различными, каждая из них требует индивидуального подхода при выборе метода лечения. С появлением таких симптомов довольно эффективно расправляются народные средства лечения, использующие в своих рецептах лекарственные растения и продукты, имеющиеся в каждом доме.
Не менее эффективно действуют на активность грибка настоянная на спирту смесь из тополиных и березовых почек. Почки в равных количествах измельчают и настаивают в хорошей водке ил в спирте. Перед обработкой кожи спирт разводят водой.
Грибок отлично поддается лечению дегтем, для этого используется аптечный очищенный деготь и дегтярное мыло.
Грибковые заболевания лечат компрессами из чеснока или редьки, однако, на кожу с мокнущими высыпаниями это средство нужно наносить осторожно. Хорошо помогает, снимая симптомы зуда и устраняя воспалительные процессы, отвары ромашки, брусничного листа, травы зверобоя – их заваривают и пьют в виде чая
Хорошо помогает, снимая симптомы зуда и устраняя воспалительные процессы, отвары ромашки, брусничного листа, травы зверобоя – их заваривают и пьют в виде чая.
Если неприятные ощущения в подмышечной области связаны с потливостью, можно избавиться от них настоем ромашки. Стаканом кипятка залить 1 ложку травы. Дать отстояться 20 минут, процедить. В средство влить 2 ложки яблочного уксуса. Мыть раздраженные места 3-4 раза в сутки.
В жаркую погоду средством, контролирующим отделение пота, будет отвар дубовой коры. Он оказывает вяжущее действие, нормализует работу потовых желез.
Обмывать подмышечную зону можно раствором морской соли (2 столовые ложки на 0,5 л воды). Перед употреблением процедить через несколько слоев марли.
Что делать при раздражении?
Появление красноты и ощущения дискомфорта в области подмышечных впадин — это повод повнимательнее прислушаться к собственному организму. При такой симптоматике рекомендуется:
- Пересмотреть свое отношение к уходу за подмышками.
- Несколько изменить привычный образ жизни.
- Обратиться за медицинской помощью.
- Использовать местные и/или системные препараты, подавляющие неприятные признаки.
- Применять средства народной медицины (лучше — после одобрения врача).
С первично возникшим раздражением вполне можно бороться своими силами в домашних условиях. Но если неприятные симптомы усугубляются, постоянно рецидивируют и существенно нарушают общее состояние, лучше не медлить с визитом к врачу.
Общие рекомендации
При появлении признаков раздражения под мышками врачи рекомендуют:
- Отказаться на время от бритья волос в этой области, а также от применения прочих методов депиляции. Впоследствии для бритья нужно использовать лишь хороший острый станок, и проводить такую процедуру исключительно на чистой коже, увлажненной специальными средствами.
- Придерживаться диеты. Важно отказаться от употребления пряной жирной пищи, сладостей и выпечки, а также спиртного. Лучше всего насытить рацион свежими овощами и фруктами.
- Отказаться от синтетической одежды. Используйте изделия из натуральных тканей, которые будут легкими, смогут впитывать и испарять влагу, а также вентилироваться.
- Регулярно принимать душ. Подобная рекомендация может быть неактуальна лишь при появлении гнойничков под мышками — признаков пиодермии. В такой ситуации от душа лучше отказаться до визита к врачу, а пораженные участки обрабатывать антисептиками.
- Отказаться от применения гелей для душа и мыла с разными отдушками. Для мытья подмышек лучше применять обыкновенное гипоаллергенное детское мыло.
- Не травмировать нежную кожу полотенцем. Влажные подмышки нужно не тереть, а промакивать насухо. С этой целью можно применять не только полотенце, но и бумажные салфетки.
- Обрабатывать кожу обычной детской присыпкой. Такое простое средство поможет убрать лишнюю влагу и смягчит трение, способствуя устранению неприятных симптомов. В продаже можно найти присыпку с дополнительными компонентами, например, с цинком, которая будет обладать более выраженными подсушивающими качествами.
Почему появились покраснения у ребенка?
Раздражение в области подмышечных впадин у детей в подавляющем большинстве случаев связано с недостаточной гигиеной и повышенной потливостью. Так, у малышей раннего возраста в подмышках часто проявляются признаки потницы, особенно если родители кутают деток и редко купают, стараясь таким образом уберечь от болезни. У детей постарше краснота часто появляется после активного времяпровождения и отказа от ежедневного душа.
Дерматологические болезни и аллергические реакции в подмышечной области у малышей возникают крайне редко. Однако если родители не могут справиться с обычным покраснением в течение нескольких дней, лучше обращаться за медицинской помощью к педиатру либо дерматологу.
Диагностика
Установлением причин болей в подмышке чаще всего занимаются общие хирурги и врачи-онкологи. В зависимости от этиологии заболевания назначаются консультации травматолога, дерматолога, других специалистов. Программа обследования включает:
- Опрос
. Врач выясняет, когда и при каких обстоятельствах впервые появился болевой синдром, какими симптомами сопровождался, как развивалась патология, связана ли боль с внешними обстоятельствами, имеет ли она цикличный характер. - Внешний осмотр
. При проведении объективного обследования специалист оценивает внешний вид подмышечной зоны, выявляет отек, гиперемию, дефекты кожных покровов, определяет объем движений, проводит пальпацию костей, мышц, связок и лимфоузлов. - Ультразвуковое исследование.
Сонография мягких тканей подтверждает воспаление или повреждение связок и мышц, наличие объемных образований. В ходе УЗИ лимфатических узлов обнаруживается лимфоаденопатия, исследуются размеры и контуры скоплений лимфоидной ткани, их связь с другими структурами. - Рентгенография.
При травмах назначают рентгенологическое исследование плечевого сустава, при лимфоаденопатии женщинам среднего и старшего возраста выполняют маммографию. Молодым пациенткам чаще производят УЗИ молочных желез. - Пункционная биопсия.
Осуществляется при подозрении на опухолевые образования. Позволяет установить строение и степень дифференцировки клеток, подтвердить наличие регионарных лимфогенных метастазов. - Лабораторные анализы.
Свидетельствуют о наличии воспалительных процессов, позволяют оценить состояние организма при тяжелых заболеваниях.
УЗИ лимфатических узлов подмышечной области
Народные средства
- примочки из березового отвара;
- протирания ромашковой настойкой (ложка сухого сырья запаривается стаканом кипятка, настаивается, процеживается, добавляется пара ложек яблочного уксуса);
- протирание настойкой из зверобоя (две ложки растительного сырья заливают кипятком, настаивают);
- протирание отваром из коры дуба (столовую ложку коры дуба заливают стаканом кипятка, настаивают два часа);
- протирание солевым раствором (две чайные ложки морской соли растворяется в стакане горячей воды);
- протирание пораженных участков прокипяченным подсолнечным маслом;
- табачные компрессы (горсть табака положить на бинт, смочить крепким раствором марганцовки) ставятся на подмышки на ночной сон.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о раздражении подмышками в комментариях, это также будет полезно другим пользователям сайта.
Я обладаю очень чувствительной кожей, раздражение возникает не только после сбривания волос, но и после применения дезодорантов. Долго не могла найти выход и с запахом пота не хотелось ходить. Вроде теперь от Кристалла раздражения нет, но я время от времени смазываю кожу мазью Дерматопом. Хорошо помогает.
https://www.youtube.com/watch?v=CrYLfP6TdWY
У меня мама полная, и с годами ей все труднее ходить, причем стала сильно потеть. В результате под мышками и в зоне паха развивается сильное раздражение. Один раз на фоне раздражения образовалось более светлое пятно, которое очень сильно зудело. После обращения к врачу был поставлен диагноз — грибковая инфекция, удалить которую удалось Ламизилом.
Профилактика
Аллергия от пота встречается довольно часто. Полностью избавиться от болезни нельзя. Но благодаря специальным профилактическим рекомендациям можно контролировать свое состояние, чтобы избежать неприятной реакции на пот. Чтобы избежать дискомфорта, связанного с усиленным потоотделением, нужно:
- Отказаться от ношения вещей из синтетических материалов.
- Не находиться длительное время под влиянием солнечных лучей.
- Не посещать бани, сауны, отказаться от приемов горячей ванны.
- Полностью исключить из рациона некоторые продукты. Аллергикам противопоказано все горячее, пряное, соленое, острое, так как под влиянием этих блюд происходит повышение потоотделения.
- Соблюдать правила личной гигиены.
- Чтобы избавиться от чрезмерного потоотделения, нужно пользоваться специальным тальком.
- Следить за своими эмоциями, так как во время чрезмерных переживаний происходит усиление секреции пота.
Аллергическая реакция на пот доставляет человеку массу неприятностей. Медикаментов, которые помогли бы избавиться от болезни, не существует. Но соблюдение профилактических советов поможет облегчить состояние и улучшить качество жизни.
Терапия
Все лечебные мероприятия направлены на устранение проявлений болезни и уменьшение потоотделения. Для достижения первой цели используют антигистаминные препараты системного и местного действия. Именно они являются главной частью симптоматической терапии.
Хороших результатов добиваются Цетиризином и Акривастином. Их нужно принимать за несколько часов до физических нагрузок или других провоцирующих факторов.
Мнение эксперта
Аллерголог Юлия Борисовна Черкашина
Образование: Медицинский Университет им. Н.И. Пирогова, Москва, 1998 г.
В некоторых случаях назначают мази с содержанием глюкокортикостероидов. Такие лекарства должен подбирать врач индивидуально для каждого случая.
Чтобы решить проблему чрезмерной потливости применяются несколько методик:
- Используются специальные лекарственные средства. Под их влиянием уменьшается секреция пота.
- Проводят лечение препаратами для блокировки ацетилхолина.
- Назначают физиотерапевтические процедуры. Раздражение кожи от пота помогают уменьшить соляные ванны.
- Применяют седативные препараты, так как под влиянием чрезмерной эмоциональности усиливается потливость. В большинстве случае прибегают к экстракту валерианы, Персену, Новопасситу. В составе препаратов находятся вытяжки мелиссы, валерианы, зверобоя, хмеля, боярышника.
Если повышенная чувствительность к поту связана с хроническими заболеваниями, то нужно провести терапию основной патологии.
Очень часто у врачей спрашивают, что делать, если пот мужа вызывает аллергию. Чтобы эта проблема не причиняла дискомфорт, нужно соблюдать профилактические меры.
Рекомендуют соблюдать гипоаллергенную диету, так как негативная реакция организма может быть связана с определенными продуктами.
Причины появления потницы у взрослых и детей
Среди провоцирующих факторов можно выделить ряд наиболее часто встречающихся:
- Ношение одежды из «недышащих» материалов.
- Работа в жарком помещении с высокой влажностью.
- Эндокринная патология – тиреотоксикоз, сахарный диабет.
- Ожирение.
- Гормональный сдвиг – климакс, пубертатный период.
- Болезни, протекающие с высокой температурой.
- Травмы и потертости кожного покрова.
- Недостаточная гигиена.
- Применение косметических средств, закупоривающих поры.
У младенцев потницу преимущественно вызывают не полностью сформированные потовые железы. Если не принять должные меры, потница приведет к появлению опрелостей.
Особенности лечения крапивницы в Клинике Горбакова:
- Индивидуальное обучение пациента в иммуно-школе и астма-школе.
- Начало лечения начинается в первый день обращения.
- Комплексное обследование проводится в день обращения.
- Возвращение к обычной жизни.
- Быстрое облегчение тяжелого состояния происходит на протяжении 1-3 суток.
Крапивница – это чрезвычайно распространенное аллергическое заболевание, с которым сталкивался каждый пятый человек в мире. Чаще всего люди не придают значения симптомам и редко обращаются к врачу, если обнаружили у себя характерные высыпания. Однако часто крапивница является сигналом наличия серьезных заболеваний в организме. Обратитесь к специалисту при первых симптомах аллергической крапивницы и пройдите рекомендованное комплексное обследование.
Хорошо быть здоровым, но не всегда, к сожалению, мы можем похвастать отменным состоянием души и тела. О крапивнице слышал каждый. Это достаточно распространенное аллергическое заболевание, приобрести которое можно в любом возрасте. Неумолимая статистика гласит, что 15-20% населения нашей планеты на протяжении своей жизни наблюдали, по крайней мере, один случай крапивницы.
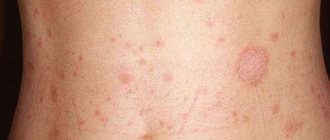
Крапивница – это широко распространенное заболевание, которое проявляется в виде характерных высыпаний, похожих на ожоги крапивой, на коже и слизистых оболочках. Редко сопровождается зудом.
В детстве каждый из нас по неосторожности обжигался крапивой, поэтому представить симптоматику этого заболевания достаточно легко. Об этом, на первый взгляд, простом заболевании одним из первых рассказал Гиппократ. Он проводил аналогию между уртикарными высыпаниями у страдающих крапивницей людей и проблемами желудочно-кишечного тракта.
Причины крапивницы
Очень часто причина крапивницы – это аллергическая реакция организма на определенные вещества (аллергены). Существуют разные способы попадания в организм аллергенов, в зависимости от этого крапивница бывает:
- пищевая (виновниками становятся цитрусовые, морепродукты, свинина, орехи, яйца, помидоры, ягоды или другие продукты);
- инсектная (как следствие укусов насекомых), в том числе, и полученная вследствие заражения паразитами (гельминты, клещи);
- медикаментозная (на пенициллин, аспирин, кодеин и другие лекарственные вещества);
- результат стресса;
- токсическая аллергия;
- как индивидуальная реакция на холод, жару, длительное ультрафиолетовое облучение.
Во всех вышеперечисленных случаях нужна консультация аллерголога.
Классификация заболевания
Различают две формы течения крапивницы:
- острая (продолжительность составляет около 6 недель);
- хроническая (свыше 6 недель).
Иммунологическая крапивница бывает разных видов:
- уртикарный васкулит;
- аллергическая;
- комплиментзависимая;
- аутоиммунная.
Физическая крапивница делится на:
- механическую крапивницу:
- вибрационную;
- дермографическую;
- температурную крапивницу:
- тепловую;
- холодовую контактную;
- аллергию, которая развивается под влиянием других посторонних факторов.
Существуют также такие формы заболевания:
- контактная;
- аквагенная;
- адренергическая;
- крапивница, которую вызывает не IgЕ-опосредованная дегрануляция тучных клеток;
- холинергическая;
- медикаментозная крапивница с отличающимися от ранее описанных механизмами развития;
- идиопатическая (если причина крапивницы не установлена);
Симптомы крапивницы
Волдырь – первичный элемент проявления кожной сыпи. Он представляет собой отек местного характера сосочкового слоя дермы, который возникает вследствие ускорения тока крови, вазодилатации и повышенной проницаемости сосудов.
Волдыри могут быть как точечные, так и крупноочаговые, иногда они сливаются между собой.
Волдыри могут выглядеть также как бесполостные экссудативные эфемерные элементы. Плотные, отечные, ярко-розового цвета, они могут приподниматься над уровнем кожи и иметь разные очертания (крупнофестончатые, округлые и др.), разные размеры (диаметром – от 0,5 до 10-15 см) и часто бледнеющую зону в центре. Волдыри могут исчезать бесследно (даже через несколько минут).
Может быть жжение или ощущаться неприятный кожный зуд.
Длительность визуального наличия высыпания может составлять от нескольких минут до суток.
У половины больных крапивница сопровождается ангиоотеком (отеком Квинке).
Если отеки и сыпь распространились на поверхность слизистых оболочек органов ЖКТ, появились тошнота и рвота, это свидетельствует о возможной угрозе жизни человека и требует незамедлительного вмешательства специалиста.
Очень часто лечение крапивницы не проводят и болезни не придают должного значения. Тем не менее, важно знать, что именно крапивница может стать сигналом о появлении инфекции в организме.
Не стоит забывать и о предрасположенности к крапивнице. Об этом расскажет повышенная чувствительность кожи и белые полосы, которые остаются после легкого почесывания (белый дермографизм). Если вовремя обнаружить скрытые инфекции, то иммунная система сможет нормально функционировать. Важно оценить состояние внутренних органов, отдавая отчет в том, что при нарушении их работы могут возникать заболевания кожи.
Краткое описание некоторых клинических форм крапивницы
Аллергическая крапивница:
- чаще протекает остро или эпизодически;
- наиболее часто встречающиеся аллергены — пища, лекарства, яд насекомых, латекс;
- у пациентов имеются и другие проявления аллергопатологии, так называемая аллергологическая наследственность;
- результаты аллергологического обследования положительны;
- эффективны эллиминационные мероприятия.
Аутоиммунная крапивница:
- характерно течение по типу хронической идиопатической крапивницы;
- частое наличие аутоиммунного тиреоидита, заболеваний щитовидной железы в семье;
- выраженные общие симптомы (слабость, недомогание, дисфункции ЖКТ);
- наличие гистамин-высвобождающих анти- Fcε-RI антител и анти-IgE антител;
- проба с аутосывороткой положительна.
Холодовая крапивница:
- может быть приобретенной или возникшей на фоне основного заболевания (например, вирусного гепатита, лимфопролиферативного заболевания и других) и врожденной;
- появление зуда, жжения, гиперемии, уртикарной сыпи, ангиоотека на участках кожи, подвергшихся воздействию низких температур;
- симптомы сохраняются 20-30 минут и исчезают бесследно после согревания больного.
Замедленная крапивница от давления:
- характеризуется появлением отеков и волдырей в местах давления через 4-6 часов после воздействия; Воспаление может возникнуть в любом месте. Но чаще всего кожные высыпания появляются в местах, где тесно соприкасаются кожа и одежда: под лямками, ремнями, подтяжками.
- характерна резистентность к лечению.
Тепловая крапивница:
- возникает от воздействия тепла;
- описана наследственная местная тепловая крапивница, характеризующаяся отсроченным (через 4-6 часов) появлением элементов после локального теплового воздействия;
- может сопровождаться системными нарушениями кровообращения и судорожным синдромом.
Солнечная крапивница:
- возникает под действием ультрафиолетового излучения;
- волдыри появляются на открытых участках тела после пребывания на солнце, может быть фиксированная световая крапивница;
- заболевание может быть первичным (идиопатическая световая крапивница) и вторичным;
- вторичная световая крапивница может быть связана с действием лекарственных препаратов (тетрациклины, сульфаниламиды, хинолоны) или с основным заболеванием (системная красная волчанка, тиреоидиты, дисфункции ЖКТ).
Дермографическая крапивница:
- появление волдырей при механическом раздражении кожи;
- зуд предшествует появлению высыпаний;
- феномен дермографизма воспроизводят интенсивным штриховым раздражением кожи тупым предметом (шпателем).
Вибрационная крапивница/ангиоотек:
- существуют наследственная (аутосомно доминантный тип) и приобретенная формы;
- характеризуется появлением сыпи и отека в местах воздействия вибрации;
- сыпь и отек появляются через 4-6 часов после воздействия вибрации и сохраняются до 24 часов;
- заболевание обусловлено неспецифической дегрануляцией тучных клеток.
Аквагенная крапивница:
- сыпь возникает только после контакта с водой любой температуры;
- сыпь появляется мгновенно;
- представляет собой мелкие волдыри, окруженные эритематозными пятнами.
Холинергическая крапивница:
- встречается чаще у молодых;
- характеризуется появлением бледно-розовых волдырей диаметром 1-5 мм, часто окруженных эритемой;
- высыпания носят генерализованный характер;
- провокационным фактором являются физические упражнения, стрессы, потоотделение, горячий душ;
- может сопровождаться системными проявлениями (приливы, слабость, учащенное сердцебиение, головная боль, боль в животе, одышка);
- может быть воспроизведена подкожным введением ацетилхолина.
Адренергическая крапивница:
- встречается редко;
- характеризуется появлением папул небольшого размера с ореолом белого цвета;
- провоцируется стрессом;
- может воспроизводиться внутрикожной инъекцией адреналина.
Симптоматика крапивницы
- Волдыри могут возникать как точечные, так и крупноочаговые, иногда они сливаются между собой.
- Волдырь – первичный элемент проявления кожной сыпи – представляет собой отек местного характера сосочкового слоя дермы, который возникает вследствие ускорения тока крови, вазодилятации, повышенной проницаемости сосудов.
- Волдыри могут выглядеть также как бесполостные экссудативные эфемерные элементы. Плотные, отечные, ярко-розового цвета, они могут приподниматься над уровнем кожи и иметь разные очертания (крупнофестончатые, округлые и др.), разные размеры (диаметром – от 0,5 до 10-15 см) и часто бледнеющую зону в центре. Волдыри могут исчезать бесследно (даже через несколько минут).
- Иногда может быть жжение или волдырь может сопровождаться неприятным кожным зудом.
- Воспаление может возникнуть в любом месте. Но больше всего кожных высыпаний появляется в местах, где тесно соприкасаются кожа и одежда: под лямками, ремнями, подтяжками.
- Длительность визуального наличия высыпания может составлять от нескольких минут до суток.
- У половины больных крапивница сопровождается ангиоотеком (отеком Квинке).
Если отеки и сыпь распространились на поверхность слизистых оболочек органов ЖКТ, появились тошнота и рвота, это свидетельствует о возможной угрозе жизни человека и требует незамедлительного вмешательства специалиста.
Очень часто лечение крапивницы не проводят и болезни не придают должного значения. Тем не менее, важно знать, что именно крапивница может стать сигналом о появлении заболеваний внутренних органов либо какой-то другой серьезной инфекции в организме.
Не стоит забывать и о предрасположенности к крапивнице. Об этом расскажет повышенная чувствительность кожи и белые полосы, которые остаются после легкого почесывания (белый дермографизм). Если вовремя обнаружить скрытые инфекции, то иммунная система сможет нормально функционировать. Важно оценить состояние внутренних органов, отдавая отчет в том, что при нарушении их работы могут возникать заболевания кожи.