Группа заболеваний, вызванных стрептококками, с инфекционным поражением кожных покровов называется стрептодермией. В разных слоях кожи начинают развиваться воспалительные процессы гнойного характера, причиной этому становятся гноеродные бактерии. Без своевременного лечения, у пациента могут образоваться серьёзные осложнения, несущие серьёзную угрозу для здоровья.
Чаще всего воздействию стрептококковых кожных заболеваний подвергаются дети. В раннем возрасте иммунитет организма ещё слаб и не настолько хорошо развит как у взрослых пациентов. Будет достаточно получить незначительную ссадину или царапину, чтобы бактерии попали в нежный кожный покров ребёнка.
Классификация стрептодермии
Заболевание принято разделять на несколько видов, в зависимости от глубины воспалительного процесса.
К поверхностному типу относятся:
- паронихиям;
- воспаление рожистого характера;
- токсический шок, вызванный стрептококковым синдромом;
- папуло-эрозивная и интертригинозная стрептодермия;
- щелевое импетиго;
- острое диффузное заболевание.
При глубокой форме развития патологии выделяют целлюлит и вульгарную эктиму. Клинические формы делятся на несколько видов, зависящие от типа возбудителя.
Всего выделяют три основных стадии:
- Начальная
. Характеризуется мелкими высыпаниями с гноем. Красные пятна в течение суток превращаются в небольшие пузыри с гнойным центром. - Небуллезная.
Следующая стадия выделяется после сильного поражения кожного покрова, после того, когда пузыри лопают, начинается образование стрептококковой эктимы. На месте прыщей появляются мелкие язвочки, через несколько суток они полностью засыхают. - Хроническая.
Последняя форма заболевания, зачастую наблюдается при неправильной терапии. При снижении защитных свойств организма, происходят регулярные высыпания, доставляющие дискомфорт и острые болевые ощущения.
При подозрении на развитие стрептодермии, требуется срочное обращение к дерматологу. Своевременно пройдённое обследование, способствует назначению эффективного курса лечения и сведения возможности образования последующих осложнений или перехода болезни в следующую стадию к минимуму.
Осложнения пиодермии
Поверхностные формы пиодермии могут осложниться переходом в глубокие или стать воротами для присоединения другой инфекции. У взрослых их течение, как правило, более благоприятное и осложнений меньше, чем при глубоких формах. Исключение — рожистая инфекция. Рожа способна быстро перерасти в целлюлит, подкожные абсцессы с нагноением жировой клетчатки и гангрену.
У детей же в отношении поверхностных форм ситуация несколько хуже. Из-за недоразвитой иммунной системы такие заболевания, как эксфолиативный дерматит или везикулопустулез, могут привести к попаданию возбудителя в кровь (сепсис). С током крови происходит распространение бактерий буквально в каждый «уголок» организма, поражаются жизненно-важные органы: мозг, легкие, сердце, почки. Вызываемые вторичные тяжелые пневмонии и менингиты у детей сопряжены с очень высоким риском летального исхода.
Глубокие формы нередко осложняются и у взрослых. Самые тяжелые осложнения связаны с попаданием возбудителей и продуктов их жизнедеятельности в кровь. Например, глубокий фолликулит или фурункул в области носогубного треугольника способны спровоцировать гнойный менингит и тромбофлебит за счет попадания стафилококка в систему венозных синусов черепа из лицевых вен.
Причины стрептодермии
Кожный покров у любого человека всегда покрыт большим количеством условно-патогенных бактерий, которые не несут угрозы для здоровья. Такое положение наоборот укрепляет способность кожи бороться с болезнетворными микроорганизмами, в число которых входят и стрептококки.
Пока иммунитет не ослаблен, кожный покров играет роль надёжного барьера и бактерии не способны причинить вред. Но при ослаблении защитных свойств организма, появляется угроза образования стрептодермии.
Снижение иммунитета может возникать по следующим причинам:
- наличие других хронических патологий;
- регулярные стрессовые состояния, плохой сон, чрезмерные физические нагрузки;
- резкое переохлаждение или наоборот перегревание организма;
- гельминтоз;
- ранее перенесённые заболевания вирусного характера.
Несоблюдение личной гигиены или механическое повреждение кожного покрова также может послужить причиной образования инфекционного заболевания.
Факторами риска являются:
- плохие условия работы, например, слишком жаркое, влажное или душное помещение;
- изменения гормонального фона;
- наличие избыточного веса;
- неправильное питание;
- диабет и другие эндокринные заболевания.
Иногда в качестве возбудителя может выступить некачественное средство личной гигиены или косметика. Стрептодермия может способствовать развитию других заболеваний расчёсывания, из-за сильного кожного зуда.
Причины пиодермии
Частыми причины возникновения пиодермии являются переохлаждение и перегрев организма в условиях производства.
При охлаждении организма нарушается кровообращение, возникает отёчность кожи, уменьшается салоотделение и потоотделение, в результате кожа становится сухой и шелушащейся, отчего легко подвергается травме и инфицированию.
Перегрев организма, приводит к потере воды и хлоридов(минеральных солей), последнее сказывается на сосудистой системе и функциях почек и кожи.
Возможность пиогенной инфекции может быть усилена дополнительными раздражающими факторами как масла и другие загрязнители.
Кожа способна уничтожить микроорганизмы, попадающие на её поверхность, благодаря кислотности кожи (pH), так называемый «кислый защитный плащ кожи». Бактериальное заражение происходит быстрее на тех участках кожи, где pH больше – это подмышечные ямки, межпальцевые складки стоп, паховые складки. Поэтому в этих местах чаще возникают патологические изменения.
в начало
Пути заражения стрептодермии
В независимости от формы, в которой протекает заболевание, его инфекционная природа подразумевает быструю передачу.
Заражение может произойти одним из следующих путей:
- близкий контакт с инфицированным пациентом, например, рукопожатие, поцелуй или объятия;
- полученная травма кожного покрова в виде укуса насекомого, ожога или пореза;
- соприкосновение с поверхностью, на которой остался след контакта больного пациента, это могут быть дверные ручки в общественных местах, поручни в транспорте, столовые приборы или банные принадлежности;
- воздушно-капельным путём при чихании или кашле.
Когда пациент находится в большом коллективе, вспышка распространения заболевания может очень быстро привести к режиму карантина. Поэтому при проявлении первичных признаков подозрения на стрептодермию, человека сразу необходимо изолировать от окружающих. Инкубационный период может продлиться до двух недель. Параллельно в это же время ведётся наблюдение за людьми, которые находились в непосредственном контакте с заболевшим пациентом.
Прогноз и профилактика
Прогноз зависит от формы пиодермии, имеющихся сопутствующих заболеваний и своевременности оказанной помощи. При локализованных поверхностных формах прогноз чаще всего благоприятный. Глубокие и распространенные поверхностные формы также хорошо поддаются лечению в условиях адекватной терапии и коррекции сопутствующих состояний (сахарный диабет, иммунодефицит, эндокринопатия).
Самыми неблагоприятными в отношении прогноза являются рожистое воспаление, фурункулез и тяжелые пиодермии новорожденных (например, эксфолиативный дерматит, множественные абсцессы). Эти заболевания отличаются высокой скоростью прогрессирования и большим шансом генерализации инфекции. В дополнение к сказанному перечисленные инфекции нередко возникают на фоне сахарного диабета, иммунодефицитов, злокачественных заболеваний крови и других состояний, которые сами по себе с трудом поддаются терапии.
Хронические инфекции, как, например, вульгарный сикоз, хоть и не опасны, но сильно снижают качество жизни больного.
Профилактика пиодермии
Первичные профилактические меры в отношении пиодермии сводятся к следующим принципам:
- Соблюдение техники безопасности на работах с высоким риском травматизма кожи.
- Своевременная обработка полученных травм кожи дезинфицирующими средствами.
- Лечение общих заболеваний, являющихся факторами риска развития пиодермий (сахарный диабет, заболевания ЛОР-органов, пищеварительного тракта и др.).
- Терапия других дерматологических патологий (атопический дерматит, чесотка, экзема и др.), на фоне которых возникают вторичные пиодермии.
- Соблюдение гигиенических норм и правил, в особенности при осуществлении ухода за грудными детьми.
Как правильно обработать травмированную кожу?
При обработке ссадин, царапин и порезов можно придерживаться следующего алгоритма:
- Пораженный участок промывается чистой кипяченой или бутилированной водой. Предварительно в емкость с водой можно добавить немного жидкого мыла.
- Если рана сильно кровоточит, то пораженный участок необходимо прижать тканью. Лучше, если это будет стерильный бинт. Рану прижимают не менее 5 минут, при этом не следует периодически убирать ткань, чтобы посмотреть, течет ли кровь.
- После промывания и остановки кровотечения рану необходимо обработать дезинфицирующим средством.
- Если под рукой лишь спиртовые растворы (растворы йода, бриллиантового зеленого), то обрабатывать ими нужно только края пораженного участка. Ни в коему случае не саму рану!
- Дезинфицирующими средствами типа хлоргексидина, мирамистина, повидон-йода можно обработать как края, так и саму рану.
- Далее на пораженный участок в зависимости от размера можно наклеить бактерицидный лейкопластырь или наложить марлевую повязку, зафиксировав ее полосками рулонного пластыря.
Вторичная профилактика подразумевает регулярные медицинские осмотры, диспансеризацию, противорециивную терапию (специальный уход за кожей, санация очагов хронических инфекций, УФ-облучение, профилактический прием витаминов).
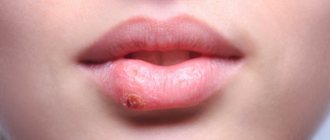
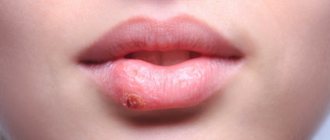
Симптомы стрептодермии
Заболевание не проявляется сразу. В первые семь дней характерная симптоматика может отсутствовать, а первые признаки появляются лишь на вторую неделю:
- появляются высыпания, которые формируются группами;
- на кожном покрове выступают пятна с красноватым оттенком овальной формы, покрытые небольшими чешуйками;
- на месте пятен очень быстро появляются мелкие прыщики, похожие на пузыри, заполненные мутной белой или жёлтой жидкостью;
- в течение суток прыщи лопаются, а на их месте образовывается подсохшая корочка;
- через некоторое время корочки отслаиваются, а под ними становится заметна кожа красного цвета;
- поражённые участки кожного покрова со временем возвращаются в нормальное состояние.
Гнойные поражения инфекционного характера чаще всего локализуются на лице и руках, реже на ногах, спине и ягодицах. Симптомы могут отличаться, все зависит от стадии заболевания и её формы. Не малую роль играет иммунитет пациента и наличие у него других хронических патологий, способствующих ослаблению защитных свойств организма.
К перечисленной симптоматике может добавиться общая слабость и сонливость. Часто высыпания сопровождаются тошнотой и ноющими болевыми ощущениями в мышцах. Может незначительно подняться температура и появиться нестерпимый зуд в местах локализации прыщей.
Что такое пиодермия?
Пиодермия это заболевание гнойного поражения кожи, вызванное чаще всего гноеродные (пиогенные) кокки — стрептококки и стафилококки, которые постоянно находятся на коже и слизистых оболочках. Кроме данных возбудителей, на коже человека есть и другие микроорганизмы, как псевдодифтерийная палочка, дрожжеподобные грибы и др., которые также при определённых условиях могут вызвать заболевание. Наименование заболевание получило от от греческого py’on – гной и de’rma – кожа). Это одно из наиболее распространённых кожных заболеваний.
в начало
Диагностика стрептодермии
При проявлении характерных признаков наличия заболевания кожного покрова требуется незамедлительное обращение в нашу клинику Ваше Здоровье в Москве.
На приёме у дерматолога будет проведён первичный осмотр с последующим назначением необходимых диагностических мероприятий, целью которых выступает подтверждение предварительного диагноза:
- сбор анамнеза, в ходе которого врач задаст наводящие вопросы о начале проявляющихся симптомов, вредных привычках и других хронических патологиях;
- будет проведён опрос о месте работы и уточнены социально-бытовые условия;
- на следующем этапе проводится осмотр поражённых участков кожного покрова, с оценкой локализации, степени распространённости и типа высыпаний;
- направление на бактериологический посев с целью забора содержимого папул и язв;
- в результате теста выявляется чувствительность бактерий к различным типам медикаментозных препаратов, что способствует правильному подбору антибиотиков для терапии.
В зависимости от результатов исследования, могут быть назначены дополнительные анализы в виде биохимического забора крови, определение наличия сифилиса и гормонов щитовидной железы. Общий анализ мочи и кала на глисты.
Факторы риска
К факторам риска можно отнести все перечисленные выше предрасполагающие состояния, но особенно следует заострить внимание на следующих:
- Наличие иммунодефицита. При подавленном иммунном ответе малейшее повреждение кожи может стать причиной гнойничковой инфекции. В этих условиях они к тому же хуже поддаются лечению и чреваты осложнениями.
- Эндокринопатии. Нарушения гормонального баланса могут повлиять на состав кожного сала, что может повлечь за собой чрезмерное размножение стафилококков в волосяных фолликулах и спровоцировать пиодермию.
- Нарушение кровоснабжения, особенно в конечностях. Этот фактор значительно повышает вероятность тяжелых острых и хронических стрептостафилодермий вкупе с хронической алкогольной интоксикацией и/или переохлаждением.
- Нарушение санитарно-гигиенического режима. Важный фактор, профилактика которого доступна каждому, тем не менее до сих пор не теряет актуальности.
Заразна ли пиодермия?
Некоторые формы пиодермии являются высоко контагиозными заболеваниями. В особенности это относится ко всем видам стрептококковых поражений. В связи с этим целесообразно избегать контактов с больными, что особенно актуально в отношении маленьких детей. Нередко больные пиодермией в стационаре изолируются от остальных пациентов.
Стрептодермия у детей
По статистике, дети гораздо чаще заболевают стрептодермией, чем взрослые пациенты. Это обусловлено более нежной кожей и не до конца окрепшим иммунитетом.
Заболевание у маленьких пациентов протекает с некоторыми отличительными особенностями:
- повышается температура тела;
- чаще всего по типу определяется папуло-эрозивная стрептодермия и стрептококковое импетиго;
- увеличиваются в размерах лимфатические узлы;
- начинается общая интоксикация организма;
- локализация высыпаний чаще всего наблюдается на бёдрах, мошонке и ягодицах.
Наличие сине-красных прыщей с жидким центром свидетельствует о папуло-эрозивной стрептодермии. Вокруг высыпаний кожа сильно воспаляется и краснеет. Когда пузырьки лопаются, образуются мокнущие корки.
Стрептококковое импетиго является одним из самых заразных инфекционных поражений кожи. Если заболел один из детей в группе детского сада или в классе школы, скорее всего, заразятся все остальные дети, находящиеся в контакте с больным ребёнком.
Гнойные высыпания появляются на крыльях носа, у рта и на лице. Заболевание может сопровождаться осложнением в виде воспаления лимфатических узлов.
Определяют патологию у детей посредством микроскопии мазков, взятых с инфицированных участков кожного покрова и последующим бактериологическим анализом. На основании полученных результатов назначается терапия. Подбор препаратов происходит очень тщательно, врач в нашей клинике учитывает общее состояние и индивидуальные характеристики ребёнка.
При инфекционном поражении кожи у ребёнка, родителям следует соблюдать данные дерматологом рекомендации:
- ограничить контакт с водой, которая способствует развитию инфекции;
- объяснить ребёнку, что нельзя чесать ранки;
- исключить из рациона мучные блюда и сладкое;
- использовать нательное белье из натуральных тканей и менять его каждый день.
До полного выздоровления, ребёнка запрещается допускать в детский коллектив. При соблюдении всех предписаний врача, курс лечения пройдёт быстро и без серьёзных осложнений.
Виды
Поверхностные стафилодермии
Наиболее распространены фолликулит, вульгарный сикоз, остиофолликулит, эпидемическая пузырчатка новорожденных. Остиофолликулит – гнойничок, окруженный зоной легкой гиперемии, пронизанный волосом. При фолликулите гнойничок расположен на фоне болезненного узелка синюшно-розового цвета. Вульгарным сикозом называют множественные, рецидивирующие остиофолликулиты и фолликулиты на фоне уплотненной синюшно-розовой кожи, чаще в области усов и бороды. Эпидемическая пузырчатка новорожденных – тяжелое, контагиозное заболевание первых дней жизни. Кроме ладоней и подошв кожа ребенка покрывается крупными пузырями, которые в дальнейшем образуют корки и обширные эрозии.
Глубокие стафилодермии
Наиболее известны фурункул, карбункул, гидраденит. Фурункул развивается из остиофолликулита или фолликулита. Вначале появляется болезненный узел в толще кожи, который увеличивается, в его центре формируется крупная пустула, вскрывающаяся с последующим отделением гнойно-некротического стержня. После чего, образовавшаяся язва постепенно рубцуется.
Карбункул это несколько расположенных в одном месте тесно прилегающих друг к другу фурункулов на фоне общего плотноватого, отечного инфильтрата синюшно-багрового цвета. Образовавшаяся после вскрытия карбункула глубокая язва заживает грубым рубцом. Гидраденит – гнойное воспаление апокриновых потовых желез, часто рецидивирующее. В подмышечных впадинах, аногенитальной области, вокруг сосков молочных желез появляются глубокие, болезненные узлы, над которыми кожа окрашена в синюшно-розовый цвет. Узлы вскрываются с выделением жидкого гноя.
Поверхностные стрептодермии
Наиболее распространенным является стрептококковое импетиго. Это заболевание возникает чаще на лице у детей и женщин молодого возраста. На фоне слегка гиперемированной кожи появляются фликтены (пузыри с опалесцирующим содержимым), ссыхающиеся в желтоватые корки или эрозирующие. При присоединении стафилококков корки становятся зеленовато-желтыми или иногда геморрагическими (вульгарное импетиго). Без лечения заболевание может охватить обширные участки кожи.Простой лишай, чаще у детей, это абортивная форма стрептококкового импетиго. Выражен появлением беловатых или светло-розовых, слегка шелушащихся пятен.
Глубокие стрептодермии
Вульгарная эктима. При данном заболевании возникают глубокие пустулы, ссыхающиеся в корки гнойно-кровянистого характера, под которыми обнаруживают язвы. Через 2-3 нед язвы рубцуются.
в начало
Вызов дерматолога на дом для лечения стрептодермии
Наша клиника Ваше Здоровье в Москве предлагает всем пациентам воспользоваться платной услугой вызова дерматолога на дом. Для этого необходимо позвонить на указанный номер телефона с уточнением причины обращения. Врач прибудет по месту проживания уже в день обращения. Приём в комфортной домашней обстановке позволит получить квалифицированную помощь с существенной экономией свободного времени.
К другим плюсам вызова дерматолога на дом относятся:
- возможность сдать большинство требующихся анализов, не выходя из дома;
- прибытие дерматолога в заранее оговоренное время без опозданий;
- отсутствие отвлекающих факторов, которые образуются при личном визите в клинику;
- предварительный диагноз выставляется уже при первом визите;
- отсутствие рисков по заражению окружающих воздушно-капельным путём.
Услуга будет наиболее актуальна для людей с нехваткой времени, родителям маленьких детей, пожилым пациентам, испытывающим трудности при передвижении и больным с ограниченными физическими возможностями.
Источники
- Кожные и венерические болезни: учебник / под ред. О.Ю. Олисовой. — М.: Практическая медицина, 2015. — 288 с.: ил.
- Голубь Т.Н. Пиодермии: информационно методическое письмо для врачей дерматовенерологов и врачей общей практики.
- Кухарик О. С. Современные особенности течения пиодермий // ДВКС. 2011.
- Плиева Лина Ростиславовна К терапии поверхностных пиодермий // Российский журнал кожных и венерических болезней. 2015. №1.
- Зверькова Ф.А. Пиодермии у детей раннего возраста // Регулярные выпуски «РМЖ» № 11, 1997.
Осложнения стрептодермии
Заболевание может нанести серьёзный ущерб для здоровья пациентам, страдающим от иммунодефицита и людям, склонным к частым проявлениям аллергии. Если при проявлении характерной симптоматики стрептодермии, пациент вовремя не обратился за помощью, то существенно повышается риск развития осложнений, к числу которых относятся:
- при попадании инфекции в кровяное русло может образоваться сепсис или начаться заражение крови;
- появление глубоких ран от незаживающих язв;
- поражение внутренних органов стафилококками, может развиться ревматизм и нефрит;
- опасное повышение температуры тела;
- дисбактериоз кишечника;
- поражение плода в процессе родов, если у матери на теле имеются инфекционные высыпания;
- появление тромбофлебитов.
Достаточно часто после тяжёлых стадий поражения кожи, формируются рубцы, которые остаются навсегда. Косметологический дефект в последствие требует дополнительных дорогостоящих процедур по выравниванию внешнего слоя кожного покрова.
Почему вам стоит обратиться в нашу клинику?
Врачи дерматолога высшей категории
Опытные специалисты дерматологи в Москве. Опыт работы специалистов от 15 лет.
Современное оборудование
Современное оборудование от лучших мировых производителей.
Оборудование экспертного класса
УЗИ проводится на оборудовании экспертного класса, производства General Electric, SONY, Mindray.
Анализы и УЗИ в день обращения
Анализы, рентген, УЗИ с расшифровкой, перевязки в день обращения в Москве.
Консультации для взрослых и детей
Сеть дерматологических клиник по Москве. Клиники рядом с метро.
Опытные врачи
Наши опытные врачи со стажем от 15 лет. Кандидаты медицинских наук.
Можно ли лечить в домашних условиях?
- Прежде всего необходимо установить природу пиодермии. Иными словами выявить возбудителя заболевания и определить его чувствительность к антибиотикам. После курса антибактериальной терапии (местное применение антибактериальных препаратов в большинстве случаев оказывается неэффективным) на фоне нормальной поливитаминно-минеральной поддержки (прием витаминов) подобные заболевания обычно проходят. Но пиодермии, как правило, развиваются на фоне сниженной иммунологической резистентности или провоцируются заболеваниями внутренних органов: желудка, кишечника, печени, поджелудочной железы. Поэтому необходимо провести углубленное обследование.
в начало
Профилактика стрептодермии
Человек в любом возрасте может быть поражён инфекционным заболеванием кожного покрова. Гарантированной защиты от этой патологии не существует, но имеется ряд профилактических мер, соблюдение которых способствует снижению риска заражения:
- отказ от вредных привычек;
- здоровый образ жизни;
- правильный режим отдыха;
- соблюдение всех общепринятых гигиенических норм и санитарных правил;
- полноценное питание;
- ежедневные водные процедуры с принятием душа;
- использование дегтярного или резорцинового мыла;
- своевременная смена нательного белья.
Занятие спортом и частое пребывание на свежем воздухе способствует укреплению иммунитета. При случайном повреждении кожного покрова, рекомендуется сразу же обработать ранку йодом или перекисью водорода. Следует постараться не запускать хронические заболевания при их наличии и контролировать текущее состояние организма, предупреждая возможные обострения.
Профилактика
Для того чтобы предотвратить возникновение стрептодермии следует придерживаться правил профилактики. Они весьма действенны и не представляют никаких сложностей.
Врачи для сохранения здоровья рекомендуют:
- поддерживать в хорошем состоянии ногти, делая своевременный маникюр;
- обрабатывать антисептическими препаратами любые, даже незначительные повреждения кожи;
- мыть руки после возвращения с улицы;
- умывать лицо после возвращения из общественных мест;
- соблюдать все правила личной гигиены;
- проводить своевременное лечение раздражений кожи;
- придерживаться сбалансированного питания;
- совершать ежедневные прогулки на свежем воздухе продолжительностью не менее 30 минут.
Появление признаков стрептодермии на лице – плохой сигнал. Необходимо сразу обратиться к дерматологу, и выяснить природу образований. Чем раньше начать лечение, тем выше шанс выздоровления. Запущенная болезнь может стать причиной серьезных осложнений, вплоть до летального исхода. Поэтому, лучше не пускать ситуацию на самотек, и лечить заболевание.
Виды стрептодермии
Заболевание может протекать в острой и хронической форме. Первая выделяется агрессивными симптомами я яркими проявлениями в виде высыпаний. Хроническая форма характеризуется регулярными обострениями в период снижения иммунитета.
Стрептодермия делится на несколько видов:
- интертригинозная, когда сыпь образуется в кожных складках и сопровождается сильным зудом с желанием расчесать поражённые участки, часто наблюдается у грудничков;
- сухая, с появление белых или розовых пятен диаметром до 5 сантиметров с локализацией на шее, руках и ногах, после заживления часто остаются шрамы;
- самая распространённая форма высыпаний на лице, сопровождается высыпаниями в виде небольших пузырей, содержимое которых быстро вытекает и на их местах образуется корочка желтоватого цвета.
Проявление характерных симптомов, сопровождаемое высыпаниями различной локализации, свидетельствует об инфекционном поражении кожи. В таких ситуациях требуется срочное обращение к дерматологу. Если своевременно не начать лечение, заболевание может стать хроническим.
Пиодермия (гнойные инфекции кожи) — симптомы и лечение
Коды пиодермий по Международной классификации болезней (МКБ-10): L00–08, L39.4, L46, L66, L73, L74.8, L88, L98.4, R02.
Выделяют три основные группы пиодермии:
- стафилодермии — вызваны стафилококками;
- стрептодермии — возникают при заражении стрептококками;
- атипические пиодермии — могут развиться из-за воздействия различных микробов.
Впервые на связь формы высыпаний с различными возбудителями обратил внимание немецкий дерматолог Й. Ядассон в 1927 году. Он установил, что при стафилодермии чаще образуются пустулы, а при стрептодермии — фликтены [3].
Стафилодермии
К стафилодермиям относятся остиофолликулит, фолликулит, сикоз вульгарный, рубцующийся фолликулит головы, келоидные угри, фурункул, фурункулёз, гидраденит, псевдофурункулёз, карбункул, пиококковый пемфигоид новорождённых, эксфолиативный дерматит Риттера.
Остиофолликулит располагается в устье волосяного фолликула и окружён венчиком покраснения. С затиханием процесса он подсыхает в медовую корку, при отпадении которой кожа бесследно заживает.
Фолликулит и глубокий фолликулит отличаются друг от друга глубиной поражения кожи. Подсыхая, пустула покрывается медовой коркой, затем очаг разрешается и на его месте образуется пятно или участок пигментации.
Вульгарный сикоз развивается при хроническом поражении кожи в области бороды и усов, в месте роста щетинковых волос, а также на коже гениталий. Заболевание встречается почти исключительно у мужчин. Множественные болезненные поверхностные и глубокие пустулы группируются и образуют небольшие бляшки. Неопрятный вид пациентов приводит к дополнительным переживаниям и усложняет картину болезни невротическим синдромом.
Рубцующийся фолликулит головы — это гнойно-некротическое воспаление волосяного фолликула. Ему обычно предшествует гнойное воспаление в других органах, например гнойный артрит и остеомиелит. При фолликулите образуется небольшая язва, при заживлении которой появляется рубец. Длительный фолликулит приводит к мелкоочаговому облысению.
Келоидные угри — это рубцующийся воспалительный процесс волосяных фолликулов на затылке и шее. Сперва вдоль шейной складки образуются глубокие пустулы, после их вскрытия остаётся рубец неправильной формы.
Фурункул — это гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. Наиболее часто возникает на задней поверхности шеи, лице, пояснице и ягодицах. При одиночных фурункулах общие симптомы не появляются. Опасны фурункулы на коже лица и волосистой части головы: они могут осложниться септическим флебитом, менингитом, сепсисом, абсцессами в органах и костях.
Также выделяют особую форму — злокачественный фурункул. Такой узел увеличивается, теряет очертания из-за нарастающего отёка, вызывает сильную боль. Вокруг фурункула возникают тромбофлебиты, воспаляются лимфатические узлы и сосуды (лимфаденит и лимфангит). Температура тела повышается до 40 °С, болит голова и затуманивается сознание. В крови увеличивается число лейкоцитов, повышается скорость оседания эритроцитов (СОЭ). Длительность развития фурункула в основном зависит от его расположения, в среднем составляет 1–2 недели.
Фурункулёз — это множественное высыпание или рецидивирующее появление одиночных фурункулов. Его считают рецидивирующим при длительности больше двух месяцев.
Фурункулёз может быть нескольких видов:
- острым или хроническим;
- локализованным (например, на задней поверхности шеи, в области поясницы) или общим (фурункулы распространяются по всему телу).
При общем фурункулёзе может появиться озноб, повыситься температура, ухудшиться самочувствие, развиться регионарный лимфаденит и лимфангит.
При хроническом рецидивирующем течении фурункул обычно развивается за 10–13 дней. При сахарном диабете фурункулёз тяжело лечится и часто приводит к осложнениям. Узел при этом растёт в ширину, возникает стойкое покраснение кожи, гнойный процесс распространяется на подкожную клетчатку (образуется абсцесс) [4][7].
Гидраденит — гнойное воспаление апокринной потовой железы, которое возникает в подмышечной впадине, реже на лобке, в области половых органов и промежности. Гидраденит чаще всего развивается летом у тучных людей. Болезнь длится около двух недель, однако воспаление нередко возникает повторно и затягивается до нескольких месяцев, особенно при двустороннем поражении. Узел увеличивается до размеров грецкого ореха и больше, сильно болит. Со временем он вскрывается, из него выделяется сливкообразный гной. Позже на месте узла образуется втянутый рубец.
Множественные абсцессы новорождённых (псевдофурункулёз) — это острое гнойное воспаление эккринных потовых желёз. Заболевание развивается у ослабленных, недоношенных детей с анемией, низким весом и при плохом уходе. Чаще оно возникает в первый месяц жизни, реже в возрасте до шести месяцев.
При псевдофурункулёзе на коже головы, туловища, рук и ног ребёнка появляются пустулы величиной с булавочную головку. Они быстро вскрываются, их содержимое подсыхает в медово-жёлтую корку. Одновременно возникают многочисленные болезненные узлы размером от горошины до яйца, багрово-синюшного цвета, плотной консистенции. Они размягчаются и вскрываются, при этом выделяется жидкий жёлто-зелёный гной. При псевдофурункулёзе образуются множественные язвы в форме свищей. После заживления остаются рубцы.
Некоторые узлы самостоятельно не вскрываются, продолжая беспокоить ребёнка. С появлением новых узлов ухудшается самочувствие, температура тела повышается до 38–39 °С, нарастает анемия, ухудшается аппетит и снижается вес, увеличивается печень и селезёнка. Заболевание может осложниться флегмонами, сепсисом, пневмонией, гнойным менингитом и остеомиелитом. Особенно тяжело псевдофурункулёз протекает у новорождённых с родовой внутричерепной травмой.
Карбункул — это обширный гнойно-некротический процесс, возникающий из-за заражения высокопатогенными штаммами стафилококка [5][8]. Распространяясь на окружающие ткани, инфекция формирует очаг поражения. Карбункулы чаще развиваются у пожилых людей на задней поверхности шеи и пояснице. Обычно карбункулы одиночные, нередко протекают с повышением температуры, ознобом, головной болью, иногда нарушением сознания.
Рецидивирующий карбункул может быть симптомом тяжёлого сахарного диабета, миелолейкоза или выступать как паранеопластический синдром, т. е. быть проявлением злокачественной опухоли. Карбункулы часто осложняются сепсисом.
Пиококковый пемфигоид новорождённых (буллёзная стафилодермия новорождённых) — это поверхностное гнойное воспаление кожи, которое появляется на 3–5-й день жизни ребёнка, реже на 8–15-й день. Развивается в кожных складках на животе, руках, ногах и спине. Болезнь длится от нескольких дней до 2–3 недель. В большинстве случаев повышается уровень лейкоцитов, нейтрофилов, лейкоцитарная формула сдвигается влево, ускоряется СОЭ, иногда возникает септикопиемия — форма сепсиса, при которой наряду с общей интоксикацией в различных тканях и органах возникают метастатические абсцессы. Одновременно появляются осложнения пупочной ранки (омфалит, фунгус), кандидоз, отит, гнойный конъюнктивит и пневмония, что говорит об ослабленном иммунитете ребёнка.
Эксфолиативный дерматит Риттера — это наиболее тяжёлая форма стафилодермии новорождённых, вызванная высокотоксигенными штаммами стафилококка. Некротический процесс охватывает верхние слои эпидермиса и за день может распространиться на всё тело.
Дерматит Риттера начинается с покраснения, появления трещин и шелушения поверхностных слоёв эпидермиса вокруг рта или около пупка. Далее развиваются симптомы, напоминающие ожог 2-й степени. В некоторых случаях начало болезни схоже с первыми проявлениями пнококкового пемфигоида: на внешне здоровой коже появляются пузыри, которые быстро увеличиваются, сливаются между собой и, вскрываясь, обнажают обширные эрозии. В разгар болезни общее состояние тяжёлое, температура тела достигает 40–41 °С. В крови снижается уровень белка, нарушается нормальное соотношение между различными его фракциями (гипопротеинемия и диспротеинемия), возникает гипохромная анемия, лейкоцитарная формула сдвигается влево, ускоряется СОЭ. Процесс нередко осложняется пневмонией, отитом, флегмонами, абсцессами и пиелонефритом.
Стрептодермии
Стрептодермия — это острое воспалительное поражение кожи с выделением экссудата (жидкости, вытекающей из мелких кровеносных сосудов при воспалении). Заболевание вызывают стрептококки.
В классических случаях стрептодермии протекают поверхностно. Поражения обычно расположены в местах наименьшего поступления кислорода, например в складках. Исключением являются дети, у которых стрептодермия чаще затрагивает кожу лица [27].
К стрептодермиям относятся импетиго, эктима, стрептококковая опрелость и диффузная стрептодермия.
Импетиго стрептококковое — это самая распространённая форма пиодермии. Для неё характерно образование пузырей на лице, реже на руках и ногах, иногда высыпания сопровождаются слабым зудом. В некоторых случаях, чаще у детей, в процесс вовлекаются слизистые оболочки полости рта, носа и глаз — возникают фликтены, которые быстро вскрываются, и на их месте образуются болезненные эрозии.
У ВИЧ-инфицированных пациентов на поражённой коже появляются толстые корки. Фликтены, которые возникают преимущественно в области бороды и шеи, подсыхают, и образуются тесно расположенные корки ярко-жёлтого цвета («цветущее импетиго»).
Выделяют несколько клинических разновидностей стрептококкового импетиго: кольцевидное, буллёзное и сифилидоподобное постэрозивное импетиго, поверхностный панариций, простой лишай лица и заеды.
При кольцевидном импетиго появляются крупные плоские пузыри, подсыхающие в центре и расширяющиеся по краям. В результате формируются фигуры в виде колец и гирлянд.
Буллёзное импетиго — экссудативное воспаление глубоких слоёв эпидермиса, вызванное стрептококками и стафилококками. При заболевании на коже образуются крупные полушаровидные пузыри величиной от горошины до лесного ореха. Они располагаются преимущественно на кистях, стопах и голенях, не склонны вскрываться. Иногда вокруг пузыря возникают отёк, развивается лимфангит, лимфаденит и нарушается общее состояние. Заболевание чаще возникает летом.
Поверхностный панариций — поверхностный стрептококковый воспалительно-гнойный процесс. При болезни образуются фликтены, подковообразно окружающие ноготь. Заболевание в основном возникает при травмах кожи, заусенцах. Может осложниться остеомиелитом.
Простой лишай лица — неполная форма стрептококкового импетиго, при которой пузыри образуются, но во фликтену не развиваются. После разрешения импетиго остаются муковидные или отрубевидные шелушащиеся красные пятна. Схожие элементы могут возникнуть первично, преимущественно у детей, реже у взрослых, работающих под открытым небом. Под влиянием солнечного света пятна могут исчезнуть, но кожа на их месте остаётся непигментированной.
Заеды — это экссудативное воспаление кожи с глубоким дефектом эпидермиса. Плоские фликтены в углах рта быстро вскрываются, на их месте образуются эрозии и линейные трещины, которые могут переходить на слизистую щеки и углубляться. У детей процесс протекает подостро, у взрослых — хронически с рецидивами.
Сифилоподобное постэрозивное папулёзное импетиго — это экссудативно-инфильтративные очаги в эпидермисе и верхних слоях дермы. При заболевании у детей на ягодицах и бёдрах образуются фликтены, которые переходят в эрозивные папулы с уплотнением в основании. Симптомы напоминают высыпания эрозивного лентикулярного сифилида, поэтому отделяемое с поверхности эрозии дополнительно исследуют на бледную трепонему.
Эктима простая — это язвенно-некротический процесс, вызванный стрептококком, проникающим в глубину кожи, под эпидермис. Внедрение бактерий в кожу обусловлено микротравмами, чаще всего расчёсами при вшивости, чесотке и зудящих дерматозах. Эктимы обычно множественны, чаще располагаются на ногах и ягодицах. Высыпания стрептококковой эктимы у ВИЧ-инфицированных отличаются небольшими размерами, яркой окраской и многочисленностью. Заболевание длится до нескольких недель, дольше при поражении ног.
Стрептококковая опрелость — эритематозно-эрозивный эпидермодермит крупных складок (эритема — покраснение кожи, эрозия — дефект верхнего слоя кожи). Развивается в пахово-бедренных и межъягодичных складках, подмышечных впадинах, под молочными железами, за ушами, в складках живота и шеи у тучных людей, реже — в межпальцевых складках стоп, иногда — кистей. Высыпания могут распространяться на кожу вокруг складок и сопровождаться зудом. Без лечения заболевание может развиваться до нескольких недель.
Хроническая диффузная стрептодермия — этохронический стрептококковый эпидермодермит голеней, предплечий, реже волосистой части головы. Заболевание протекает длительно, часто обостряется на протяжении нескольких лет, стихает только после лечения.
Атипические пиодермии
Атипические пиодермии — это гнойные неспецифические поражения кожи, т. е. их могут вызывать различные микроорганизмы [3].
Простая абсцедирующая пиодермия — это очаговое гнойно-воспалительное поражение глубоких слоёв кожи с образованием абсцессов и язв. Высыпания чаще появляются на коже лица, ягодиц, промежности, в пахово-бедренных и подмышечных складках. Заболевание сопровождается температурой тела до 38–39 °С и недомоганием. У ВИЧ-инфицированных детей младше трёх лет высыпания распространяются по всему телу.
Скрофулодермоподобная пиодермия — очаговое гнойно-воспалительное поражение поверхностных и глубоких слоёв кожи. Чаще всего в очагах поражения выявляют стафилококк, кишечную палочку и непатогенные актиномицеты. При болезни образуются абсцессы и язвы, затем на их месте формируется рубец, возвышающийся над уровнем кожи. Очаги поражения захватывают обширные области, чаще всего кожу промежности, шеи, мошонку и подмышечные складки. Заболевание развивается медленно и протекает вяло, без обострений на протяжении многих лет.
Пиодермия лица — очаговое гнойно-воспалительное поражение подкожного жирового слоя, при котором образуются абсцессы и язвы, обильно выделяется гной. Заболевание начинается внезапно и быстро прогрессирует. Рецидивы случаются зимой и осенью под влиянием переохлаждения, психических травм, перед менструациями. Пиодермией лица чаще страдают подростки.
Абсцедирующий и подрывающий фолликулит и перифолликулит головы Гоффмана — это гнойно-воспалительное поражение волосяных фолликулов в глубоких слоях кожи. На месте разрешившихся очагов развиваются рубцы-комедоны неправильной формы. Заболевание чаще встречается в возрасте 24–35 лет.
Язвенная атипическая пиодермия. К язвенным атипическим формам относятся хроническая пиококковая язва и её разновидность — шанкриформная пиодермия.
Хроническая пиококковая язва — это распространённое гнойно-некротическое воспаление дермы с множеством очагов. Преимущественно на коже рук, ног и грудной клетки образуются резко очерченные, поверхностные, круглые или овальные язвы, которые, сливаясь друг с другом, формируют очаги с неровными краями. При благоприятных условиях отдельные язвы самопроизвольно заживают и образуются гладкие рубцы правильной формы. При обострении кожа вблизи высыпаний становится очень чувствительной к травмам, могут появиться новые очаги. Заболеванию хронической пиококковой язвой могут сопутствовать анемия, хронический миелолейкоз и хронический гепатит. Учитывая сходство с симптомами вторичного сифилиса, споротрихоза и бластомикоза, проводятся анализы на сифилис и микозы.
Шанкриформная пиодермия — это разновидность хронической пиококковой язвы, по симптомам напоминающая первичный сифилис. Сыпь появляется в области препуция, на большой половой губе (особенно у детей), тыльной стороне кистей, на губах, веках, носу, в области висков. Шанкриформная пиодермия часто встречается у ВИЧ-инфицированных. Высыпания, как правило, единичны и редко возникают повторно в том же месте. Чтобы исключить первичный сифилис, отделяемое язвы исследуют на бледную трепонему и проводится анализ крови иммунофлюоресцентным методом.
Вегетирующая атипическая пиодермия — это многоочаговое гнойно-некротическое поражение кожи. На руках, ногах и туловище образуются крупные бородавчатые гноящиеся бляшки, источающие сладковатый запах гноя. Основными формами вегетирующей пиодермии являются хроническая язвенно-вегетирующая пиодермия, вегетирующая пиодермия Hallopeau и бластомикозоподобная пиодермия.
Хроническая язвенно-вегетирующая пиодермия — это гнойное воспаление кожи, при котором появляются пустулы, а затем на их месте — изъязвлённые бляшки. Бляшки мягкие, синевато-красные, с очерченными краями, заметно приподняты над кожей и окружены ободком застойной гиперемии. Их поверхность полностью или частично изъязвлена, покрыта влажными разрастаниями с бугристыми наслоениями корок. При сдавливании бляшек с краёв из межсосочковых щелей выделяется гнойный или кровянисто-гнойный экссудат. При заживлении образуются рубцы. Вегетирующая пиодермия протекает месяцами и даже годами, периодически обостряясь и затухая.
Вегетирующая пиодермия Аллопо — инфильтративно-воспалительное поражение кожи с выраженным экссудативным компонентом. Высыпания располагаются в области промежности, подмышек, на лице и волосистой части головы. После вскрытия пустул на дне язв постепенно образуются бородавчатые разрастания, гнойное отделяемое из которых ссыхается в корки. Процесс нередко осложняется лимфаденитом. Заболевание может возникать из-за ухудшения иммунитета при онкологии, поэтому важно исключить её при обследовании.
Бластомикозоподобная пиодермия — очаговое инфильтративно-воспалительное поражение кожи. Начинается с появления пустул и узлов, которые вскоре сливаются в бляшки, затем образуются синюшно-красные язвы с подрытыми и инфильтрированными краями. Очаги в основном расположены на руках и ногах и схожи с поражениями при бластомикозе. Бластомикозоподобную пиодермию следует отличать от третичного сифилиса, уплотнённой эритемы Базена, глубоких микозов, лейшманиоза и плоскоклеточного рака кожи [5][7].
Стрептодермия у беременных
В процессе вынашивания ребёнка, у женщины происходит существенное перестроение гормонального фона и снижение иммунитета. Организм задействует все ресурсы на развитие плода. Именно в этот момент будущая мать больше всего уязвима перед возможностью поражения стрептодермией.
Заболевание не несёт вреда для здоровья будущего малыша, заражение может произойти лишь при попадании стрептококка в кровяное русло. Инфекция может попасть на кожный покров грудничка во время родов, если на теле женщины имеются инфекционные высыпания. В таком случае заболевание может вызвать серьёзные осложнения и угрожать здоровью ребёнка.
Своевременно лечение позволит снизить все риски инфицирования во время родов. Врачи подберут наиболее щадящую схему терапевтического курса. Все выписанные препараты будут не опасны для малыша. Чаще всего выписываются специальные крема и мази.
Лечение стрептодермии
Курс терапии подразумевает комплексное использование антисептических средств, антибиотиков, выбор которых зависит от типа возбудителя и специальные мази. В некоторых случаях могут дополнительно назначаться медикаментозные препараты в виде таблеток и инъекции. Кожный зуд снимается супрастином и телфастом. Для укрепления иммунитета принимают витамины группы A, B и C.
В зависимости от стадии развития заболевания может потребоваться вскрытие гнойных высыпаний. Все сопутствующие манипуляции проводятся в стерильной операционной, разрешается проведение действий на дому. После успешного вскрытия гнойников, появившиеся раны обрабатываются анилиновыми красителями дважды в день. Это поможет предотвратить попадание инфекции.
Чтобы ускорить процесс выздоровления требуется следовать рекомендациям врача:
- выделить собственные столовые приборы и посуду, исключить контакт с домашними;
- отказаться от приёма ванны и душа;
- стараться чаще менять постельное белье с последующей тщательной стиркой;
- исключить посещение людных мест, желательно вообще не покидать дома до полного выздоровления.
Допускается применение народных средств, к которым относятся настойки элеутерокк, эхинацея и левзея. Приём следует осуществлять только после предварительного согласования с лечащим врачом. Эффективность лечения будет зависеть от индивидуальных характеристик организма, возраста и текущего состояния пациента.
Ликвидация поражения кожных покровов
В случае, если заболевание не приобрело тяжелый характер, лечение стрептодермиии проводят амбулаторно. При наличии тяжелых симптомов – глубокой эрозии и некротизации тканей, воспаления лимфоузлов и др. – пациента помещают в дерматологический стационар. Терапия заключается в:
- правильном уходе за кожей, исключающем мытье водой с мылом, чтобы избежать распространения болезни на другие области;
- наружной обработке пораженных участков анилиновыми красителями, наложении мазей с антибиотиками и кератолитических составов;
- приеме антибиотиков в случае развития лимфангита и выраженной интоксикации;
- специфической иммунотерапии, направленной на борьбу со стафилококковой инфекцией.
Кроме того, дополнительно могут быть назначены витамины в комплексе, а по окончании курса антибиотиков – пробиотические препараты для восстановления кишечной микрофлоры.
Профилактика стрептодермии заключается в частом мытье кожи водой с мылом. Исследования показывают, что мыльный раствор уничтожает до 95% стрептококков на поверхности кожи. Соблюдение гигиенических правил особенно важно после контакта с человеком, страдающим гнойничковой сыпью.
Диета при стрептодермии
Во время острой формы заболевания, помимо обработки антисептическими средствами и антибактериального лечения, требуется придерживаться диеты. В ежедневный рацион следует включить следующие продукты:
- бобовые культуры и орехи;
- постное мясо, рыбу, яйца и небольшое количество свежего творога;
- каши;
- супы, сваренные на обезжиренном бульоне;
- фрукты и овощи;
- несладкие компоты, отвары и другие напитки с малым содержанием сахара.
Строгих ограничений в продуктах для пациентов со стрептодермией нет, но врачи советуют воздержаться от употребления жареных блюд, колбасных изделий, сливочного масла и острых приправ. Желательно на время исключить из ежедневного рациона все продукты, в составе которых присутствуют красители и усилители вкуса.
Питание в период обострения
Питание играет важную роль в процессе терапии различных форм пиодермии. Основные принципы диеты в период обострения заболевания можно описать следующим образом:
- Питание должно быть регулярным.
- Полноценным по составу белков, жиров, углеводов и витаминов.
- Резко ограничивается количество соли в пище (до 5 г).
- Сокращается количество углеводов.
- Полностью исключается алкоголь.
- Исключаются любые продукты, способные спровоцировать аллергию (для этого тщательно собирают аллергологический анамнез).
- Контролируется питьевой режим, необходимо употреблять не менее 1,5 литров жидкости.
В рацион включаются кисломолочные продукты с низким содержанием жира; свежие овощи, зелень; нежирные отварные мясо и рыба; макароны из твердых сортов пшеницы; отварные яйца; оливковое и льняное масла; гречневая крупа; отруби.
Стрептодермия и схожие заболевания
На основании внешних проявлений и результатов анализов может быть установлен не только диагноз стрептодермии, но другие патологии кожного покрова.
По внешним признакам заболевания схожи между собой, но схема лечения совершенно разная:
- аллергический дерматит, отличается сильным зудом не только в местах высыпаний;
- лишай и герпес, вирусные проявления с высыпаниями, локализованными в области пояса и живота, сопровождаются повышенной температурой тела;
- экзема, появляется при прямом контакте с аллергеном или в виде осложнения хронической стрептодермии;
- стафилококковая пиодермия, подвергает разрушению сальные железы, в тяжёлой форме может вызвать фурункулёз;
- ветрянка, вирусная патология сопровождаемая высыпаниями на различных участках тела;
- отрубевидный лишай, характеризуется появлением коричневых или красноватых пятен, кожа в местах поражения начинает шелушиться.
Для точного установления заболевания, требуется пройти детальное обследование и сдать необходимые анализы. На основании результатов будет выявлен возбудитель и выставлен точный диагноз.
Лечение
- Лечение у детей
Лечение омфалита проводит только врач. В начальной стадии возможно местное применение медикаментов: промывание ранки раствором перекиси водорода, обработка бриллиантовой зеленью, раствором йода, раствор метиленового синего и различные местные антимикробные препараты. Лечение пиодермии у детей заключается в применении антибиотиков широкого спектра действия, инфузионной терапии, иммуномодуляторов. На начальных стадиях пиодермии возможно лечение пиодермии местными средствами – растворы борной и салициловой кислот, сангвиритин, эвкалимин, томицид, циминаль и другие в виде растворов, примочек, под повязку. Смотрите также ответ нашего специалиста на вопрос пользователя: Пиодермия у детей , как как вылечить?. - Лечение у взрослых
У взрослых лечение пиодермии также проводит врач. При легкой пиодермии применяются местные препараты (см. выше), при средней степени тяжести к местному лечению добавляются антибиотики широкого спектра действия и сульфаниламиды.Для повышения сопротивляемости организма в лечении пиодермии используют иммуномодулирующий препарат Тимоген. Это Тимоген крем, который наносится на участки поражений, и Тимоген раствор для инъекций.
в начало
Прогноз при стрептодермии
Заболевание хорошо поддаётся лечению и при должном отношении пациента к рекомендациям врача, терапия пройдёт успешно и без осложнений. Главное не стоит пытаться самостоятельно избавиться от высыпаний, этим можно только навредить.
Современные медикаментозные препараты обладают высокой эффективностью и хорошо борются со стрептококковыми инфекциями, что в свою очередь позволяет быстро снять воспалительный процесс и побороть заболевание.
Если не предпринимать никаких мер и игнорировать характерную симптоматику, то заболевание может перерасти в хроническую форму, которая несёт за собой серьёзные осложнения, поражение инфекцией внутренних органов и даже заражение крови, которому особенно подвергаются пациенты с ослабленным иммунитетом. Своевременное лечение устраняет все симптомы стрептодермии уже в течение недели.
Дата публикации: 2020-06-30
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Какие препараты помогают от стрептодермии?
Лечение стрептодермии у взрослых или подростков старшего возраста проходит относительно безболезненно. Это обусловлено тем, что им можно назначать препараты всех видов, в том числе антибиотики в виде мазей и таблеток. Обычно используется базовая комплексная терапия, которая включает в себя пероральные, местные лекарства, а также антибиотики.
Перед выбором медикамента надо определить разновидность стрептодермии, существуют заеды, паронихия и импетиго.
Пероральные лекарства снимают неприятные ощущения и восстанавливают иммунитет. Местные препараты, то есть мази или гели, ускоряют действие антибиотиков, капсул и таблеток.
Они также устраняют неприятные на вид корки, которыми сопровождается заболевание на всех его этапах. Что касается антибиотиков, их основной эффект заключается в борьбе с инфекцией. Но важно, чтобы лекарство было выбрано правильно, то есть учитывало особенности спровоцировавшего болезнь микроорганизма. Поэтому следует прислушиваться к советам лечащего врача.
Часто выбор докторов падает на препараты, которые контролируют размножение стрептококков, гонококков, менингококков.
Также можно принимать гормональные мази и покупать фармацевтические средства для снятия зуда. Но первые используются только в исключительно тяжелых случаях, а вторые назначаются исключительно в рамках симптоматического лечения. Иногда медикаментозная терапия поддерживается дополнительными процедурами.
К примеру, назначают ультрафиолетовое излучение. А адепты народной медицины делают ванночки, промывают пятна специальными травяными растворами. Но рассчитывать исключительно на процедуры не следует: они оказывают только вспомогательный эффект.