Потемнения в области глаз нередко являются следствием недосыпания. Но в чём же причина, если потемнения не исчезают даже после продолжительного сна? Дело в том, что хороший сон – лишь один из факторов, которые влияют на потемнение век и кожи вокруг глаз. И хотя тёмные веки не представляют опасности, они могут негативно сказаться на настроении и самооценке их обладателя.
Для того, чтобы подобрать наиболее подходящий уход, необходимо больше знать о каждом конкретном случае, так как существует целый ряд возможных причин. Наиболее распространённые случаи потемнения век мы и рассмотрим в данной статье.
Беременность
Во время беременности некоторые женщины начинают сталкиваться с изменениями кожи. Мелазма[1] – одно из самых распространённых последствий беременности на коже. Она выглядит как коричневые или серо-коричневые пигментации на лице, которые могут проявиться на веках.
Возникновение этих пятен связано с повышенным уровнем меланина – пигмента, отвечающего за цвет кожи. В тех местах, где клетки начинают производить избыточное количество меланина, образуются пигментные пятна.
Некоторые врачи полагают, что появление мелазмы во время беременности связано с изменением гормонального фона, но точная причина на сегодняшний день остаётся неизвестной.
Причины дефекта
Все известные факторы, способные спровоцировать образование темных кругов вокруг глаз, условно подразделяют на 3 группы:
Образ жизни
Довольно часто круги под глазами появляются вследствие неправильного образа жизни:
- нерациональное питание, приводящее к дефициту витаминов;
- недостаточное потребление воды;
- сильная инсоляция;
- постоянное недосыпание;
- частые стрессовые ситуации;
- многочасовое сидение перед монитором компьютера.
Следовательно, большинство людей входят в группу риска. Но именно факторы этой группы устранить легче всего, так как они имеют обратимый характер и легко корректируются.
Болезни внутренних органов
Темные круги под глазами могут возникнуть у людей с нарушенным венозным или лимфатическим оттоком. Причиной подобных состояний служат недостаточное кровоснабжение (ишемия) и кислородная недостаточность (гипоксия). В результате нарушается обмен веществ, из-за чего к клеткам поступает недостаточное количество питательных веществ. Поэтому темные круги часто заметны у людей с диагностированными заболеваниями сердечно-сосудистой (ишемическая болезнь сердца, сосудистая недостаточность) и бронхолегочной (хронический бронхит, туберкулез, саркоидоз, фиброзирующий альвеолит) систем.
У больных, страдающих анемией, уменьшается количество эритроцитов и понижается концентрация гемоглобина, из-за чего ткани не получают кислород в достаточном объеме. При этом восстановленный гемоглобин накапливается и придает крови темный окрас, чем объясняется изменение цвета кожного покрова вокруг глаз.
Патологии гепатобилиарной системы (холецистит, желчнокаменная болезнь) повышают уровень желчного пигмента (билирубина) в крови. В результате кожа в периорбитальной области пигментируется – окрашивается в желто-коричневый цвет.
Поражения щитовидной железы (в том числе гипотиреоз) вызывают дефицит кислорода в организме, из-за чего под глазами появляются синяки. В таком случае наблюдаются и другие признаки: выпадение волос, невыносимость жары и холода, ослабление внимания и памяти, сонливость, вялость, быстрая усталость.
Болезни носоглотки (синусит, гайморит, хронический тонзиллит, аденоидит) расширяют кровеносные сосуды, что приводит к чрезмерному наполнению их кровью и посинению кожного покрова под глазами.
При острых инфекционных болезнях, сопровождающихся повышением температуры тела, происходит интоксикация продуктами метаболизма микробов. В результате повышается кислотность крови и развивается ацидоз, при котором сосуды расширяются и увеличивается их проницаемость. Интоксикационный синдром вызывает дегидратацию. На сухой и тонкой обезвоженной коже расширившиеся капилляры становятся особенно заметными, из-за чего создается эффект темных кругов.
Заболевания надпочечников и почек усиливают пигментацию кожи, окружающей глаза. При хронической недостаточности надпочечников (болезни Аддисона) также темнеет кожа в естественных складках (в паху, на ладонях) и в участках, подвергающихся трению одеждой (на пояснице, на шее). При почечных патологиях (пиелонефрите, гломерулонефрите) синие круги под глазами становятся заметными при рецидиве болезни из-за сбоя в функционировании органа.
От гиперпигментации нередко страдают женщины во время гормональных перестроек (при беременности, в климактерический период) вследствие нарушения баланса женских половых гормонов (эстрогена, прогестерона).
При болезнях глаз воспалительного характера (конъюнктивите, иридоциклите) появляются отеки под глазами, повышается проницаемость капилляров, из-за чего они становятся более заметными, начинают «просвечиваться» через кожу.
При вегетососудистой дистонии (так называют полиэтиологический синдром, который не является заболеванием) также нередко образуются синяки под глазами. При этом проявляются и другие признаки: мигрень, головокружения, астения, кардиалгия, изменения частоты сердцебиения и дыхания, отечность тканей, тремор рук, похолодание конечностей, чувство жара в области лица, нарушение сна, обмороки, невротические расстройства.
Максимальное количество тучных клеток скапливается в периорбитальной области, что обуславливает реактивность кожного покрова, окружающего глаза, и частые аллергии. При заболеваниях аллергического характера (аллергическом рините, поллинозе) расширяются кровеносные сосуды и увеличивается их проницаемость, вследствие чего кожа под глазами темнеет.
Наследственная предрасположенность
К этой группе принадлежат люди, ведущие правильный образ жизни и не имеющие проблем со здоровьем. Для них темные круги под глазами – это норма. Подобная проблема чаще встречается у женщин с очень сухой и смуглой кожей.
Следует учесть, что риск гиперпигментации кожного покрова в периорбитальной зоне повышается при употреблении тетрациклинов, сульфаниламидов и оральных контрацептивов.
Все вышеуказанные факторы усиливаются при чрезмерном влиянии ультрафиолетового облучения. В таком случае дефект приобретает устойчивость и с трудом поддается лечению.
Дермальный меланоцитоз
Меланоциты — это клетки кожи, производящие меланин. В здоровой коже меланин способны синтезировать только меланоциты эпидермиса и волосяных фолликулов. Однако при дермальном меланоцитозе недразвитые меланоциты (задержавшиеся в дерме в процессе эмбриогенеза) уже начинают активно синтезировать меланин, что и приводит к образованию пятен. Если тёмные веки имеют подобное происхождение — это легко определить по серому или синевато-серому оттенку вокруг глаз[3].
Дермальный меланоцитоз может быть как приобретенным, так и наследственным. Причинами его возникновения могут быть:
- влияние солнца
- гормональные изменения во время беременности
- хроническая экзема
Методы лечения
Если диагностика не обнаружит внутренних заболеваний, то круги под глазами – косметический дефект, появившийся в результате неправильного образа жизни либо наследственной предрасположенности.
В таких случаях самыми популярными и результативными методами лечения являются:
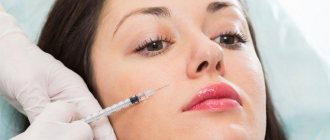
- Мезотерапия. Обычно используют мезококтейли, в состав которых входят арбутин, аскорбиновая, койевая и фитиновая кислоты. Терапевтический курс включает 6-10 процедур, между которыми делают недельную паузу.
- Биорепарация с аскорбиновой кислотой (витамином С). Благодаря комбинации аскорбиновой и гиалуроновой кислоты кожа вокруг глаз хорошо увлажняется и заметно осветляется. Курс лечения состоит из 2-4 сеансов, между ними делают 2-недельный перерыв.
- Плазмолифтинг. Процедура восстанавливает метаболизм, нормализует тканевое дыхание, активирует микроциркуляцию крови, благодаря чему повышается местный иммунитет. Подобный эффект проявится после 4-6 сеансов с недельным интервалом.
- Биоревитализация. Кожа вокруг глаз проявляет ярко выраженную реакцию на обезвоживание и из-за сухости часто приобретает неэстетичный вид, создает эффект «усталых глаз». Решить проблему поможет курс биревитализации, состоящий из 2-4 процедур с 2-недельным интервалом.
- Контурная пластика. Если кровеносные сосуды располагаются близко к коже и «просвечивают» сквозь нее, то филер образует дополнительный слой, благодаря чему сосуды становятся почти незаметными. К тому же препараты выравнивают носослезную борозду.
- Лазерный пилинг. При помощи лазера удаляют верхний слой кожи, что стимулирует процесс регенерации и способствует омоложению. Лечебный курс предполагает проведение 2-5 процедур с месячным перерывом.
Диагностика меланомы глаза
Диагноз меланомы глаза устанавливают на основании жалоб, сведений о развитии заболевания, данных осмотра и результатов дополнительных исследований. На начальном этапе офтальмологи выполняют прямую и обратную офтальмоскопию. При выявлении объёмных образований осуществляют диафаноскопию и биомикроскопию глаза.
Для того чтобы исключить наличие метастазов меланомы глаза во внутренние органы, пациентам в Юсуповской больнице проводят следующее обследование:
- Рентгенографию грудной клетки, костей скелета;
- Ультразвуковое исследование органов брюшной полости, почек;
- Магнитно-резонансную томографию печени, головного мозга;
- Компьютерную томографию почек, головного мозга.
Биопсию при подозрении на меланому глаза не производят по причине опасности диссеминации атипичных клеток. Гистологическое исследование осуществляют после хирургического удаления опухоли.
Локализация и формы меланомы глаза
Наиболее часто меланома глаза располагается в области сосудистой оболочки. Такой вариант опухоли наиболее благоприятный. Собственно, сосудистая оболочка поражается примерно в 85% случаев, реснитчатое тело – в 9%, радужка – в 6%. Злокачественные изменения конъюнктивы и век встречаются гораздо реже, однако протекают значительно тяжелее.
В зависимости от морфологической особенности строения опухолевых клеток выделяют следующие формы меланом:
- Эпителиоидную;
- Веретеноклеточную;
- Фасцикулярную;
- Смешанную.
Наиболее злокачественной является эпителиоидная форма, так как она отличается более быстрым ростом и метастазированием. Самый благоприятный прогноз при веретеноклеточной форме меланомы глаза. Узловая форма злокачественного новообразования сосудистой оболочки представляет собой узел, при диффузной форме опухоль растёт «по плоскости».
В зависимости от распространения опухолевого процесса выделяют 4 стадии меланомы глаза:
- Т0 – опухоль не определяется;
- Т1 – новообразование находится в пределах одного квадранта конъюнктивы глаза;
- Т2 – поражён более, чем 1 квадрант конъюнктивы глазного яблока;
- Т3 – опухоль распространяется на конъюнктиву века или на свод;
- Т4 – в патологический процесс вовлекаются веко, орбита или роговица.
При поражениях собственно сосудистой оболочки на стадии Т0 новообразование не выявляется, Т1а – опухоль имеет размеры, не превышающие 7×3 мм, Т1б – новообразование размером 10×3 мм, Т2 – размеры меланомы до 15×5 мм, Т3 – опухоль размером до 15×5 мм; Т4 – патологический процесс распространился за пределы глаза.
При Т0 стадии меланомы ресничного тела объёмное образование не выявляется, при Т1 опухоль не выходит за пределы ресничного тела, Т2 – меланома глаза поражает переднюю камеру или радужную оболочку, Т3 – определяется инвазия в собственно сосудистую оболочку, Т4 – опухолевый процессе распространяется за пределы глаза.
При наличии Т0 стадии меланомы радужной оболочки новообразование не выявляется. Стадия Т1 характеризуется наличием опухоли в пределах радужной оболочки, Т2 –поражением угла передней камеры и одного квадранта, Т3 – поражением нескольких квадрантов, угла передней камеры, собственно сосудистой оболочки или ресничного тела. На стадии Т4 определяются метастазы во внутренние органы.
Симптомы меланомы глаза
Первым признаком меланомы может быть появление пигментированного образования в области глаза. Некоторые пациенты отмечают ошибки зрения – мушки, вспышки или пятна. Отмечается постепенное ухудшение остроты зрения и потеря периферического зрения. В последующем объёмное образование увеличивается в размере, прорастает близлежащие органы и ткани, поражает регионарные шейные, подчелюстные, периаурикулярные лимфатические узлы, метастазирует в печень, почки, кости, кости. При развитии метастазов нарушается функция поражённых органов.
Меланома века представляет собой объемное пигментное образование, которое иногда имеет чётко выраженную ножку. Поверхность меланомы глаза может быть покрыта трещинами или сосочковыми разрастаниями. Новообразование характеризуется быстрым прогрессированием и ранним образованием отдалённых метастазов.
Меланома конъюнктивы может возникать в любом возрасте. Располагается у слезного мясца, в области лимба или полулунной складки. Может быть одиночной или множественной. Напоминает пигментированный узелок. Характеризуется экзофитным ростом, при распространении поражает роговицу, склеру и орбиту. Быстро прогрессирует и рано даёт метастазы.
Меланома собственно сосудистой оболочки протекает по стадиям:
- На первой стадии клинические признаки отсутствуют, при осмотре выявляется сероватый очаг с размытыми границами диаметром не более 10 мм;
- На второй стадии опухоль увеличивается в размере, в ее тканях появляются новые сосуды. Могут возникать кровоизлияния в новообразование, сетчатку и стекловидное тело. При осмотре офтальмологи выявляют покраснение конъюнктивы, иридоциклит, отёк века и другие признаки местного воспаления. Пациенты предъявляют жалобы на боли в области глаза;
- На третьей стадии опухоль прорастает за пределы органа. Отмечаются выпячивание глазного яблока (экзофтальм) и деформация орбиты. Внутриглазное давление снижается. Новообразование прорастает в мозг и мозговые синусы. При распространении в ткань головного мозга могут наблюдаться различные неврологические расстройства;
- Для четвёртой стадии характерна генерализация опухолевого процесса. У больных меланомой глаза выявляются общие симптомы онкологической патологии: утомляемость, слабость, потеря аппетита и веса. Обнаруживаются метастазы в печени, лёгких, плевре, костях, других органах.
Меланому ресничного тела выявляют преимущественно у пациентов 40-60 лет. Она характеризуется циркулярным ростом с одновременным поражением угла передней камеры, корня радужки и цилиарного тела. На ранних стадиях болезни повышается внутриглазное давление. Меланома глаза быстро распространяется за пределы склеры и рано даёт отдалённые метастазы.
Меланома радужной оболочки представляет собой узелок, который расположен на поверхности или в толще радужки. Чаще локализуется в нижней части радужной оболочки. Скорость распространения опухолевого процесса сильно варьирует. Редко метастазирует. Протекает благоприятней, чем меланома собственно сосудистой оболочки и ресничного тела.
Как распознать блефарит?
Существуют общие симптомы блефарита. К ним относятся:
- светобоязнь;
- быстрая утомляемость глаз при чтении;
- ощущение тяжелых век;
- отечность, покраснение (особенно утром после пробуждения);
- утолщение и отек ресничного края век;
- ощущения «песка в глазах»;
- зуд;
- выпадение ресниц;
- появление отделяемого и склеивание век;
- появление сухих корочек на ресничном крае век.
При появлении одного или нескольких из этих признаков стоит обратиться к офтальмологу, чтобы поставить точный диагноз и назначить максимально эффективное лечение.
Профилактические мероприятия
Чтобы предотвратить образование темных кругов под глазами, рекомендуется:
- придерживаться режима бодрствования и отдыха;
- сбалансированно питаться;
- соблюдать водный режим;
- принимать витаминно-минеральные добавки;
- отказаться от вредных привычек;
- делать гимнастику для глаз;
- избегать прямых солнечных лучей, чтобы уменьшить инсоляцию;
- использовать качественную парфюмерию и косметику;
- почаще гулять на свежем воздухе;
- избегать стрессовых ситуаций.