- Прыщи на лице после 50 лет: причины
- Что вызывает прыщи у женщин после 50 лет?
- Типы акне и лечение
- Лучшие советы для профилактики лечения прыщей на лице после 50 лет!
Многие люди, когда в первые сталкиваются с проблемой появления прыщей, могут быть сильно удивлены, узнав, что даже довольно взрослые женщины в возрасте от 50 лет и старше могут страдать от прыщей Исследования показывают, что женщины чаще, чем мужчины, сражаются со взрослыми акне в этой возрастной группе Как и в случае акне в других возрастах, прыщи в возрасте от 50 лет и старше имеют особые факторы и причины их появления.
Причины угревой сыпи
Причины появления прыщей могут быть разные.
Они зависят от возраста человека, от его образа жизни, наследственной предрасположенности, типа кожи.
- Немаловажную роль здесь играет здоровье внутренних органов, наличие хронических заболеваний.
- Моральные потрясения, стрессы и неблагоприятные условия жизни также приводят к проблемам с кожей.
- Прыщи нередко появляются после интоксикации. Поэтому курение, алкоголь, наркотики и даже лечение антибактериальными препаратами может стать причиной их появления.
- Болезни желудка, печени, дисбактериоз, недостаток витаминов, аллергия на лекарственные препараты и бытовую химию – все эти факторы способны вызывать угревую сыпь как у молодых людей, так и у пожилых.
У подростков
Первые высыпания у 80% подростков появляются в период полового созревания с 12 до 20 лет.
В организме происходит настоящая перестройка, что приводит к всплеску гормонов.
- Эти изменения заставляют сальные железы, которые расположены в коже, работать в ускоренном темпе.
- Выделяется большое количество секрета – кожного сала.
- Затвердевая, оно не может выйти через поры, закупоривая их.
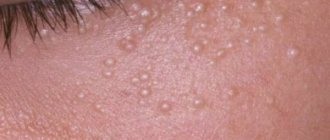
Фото: гнойные высыпания на лице у подростка
При этом появляются невоспаленные комедоны. В забитые фолликулы не поступает кислород, что создает прекрасные условия для размножения бактерий. В результате чего начинается воспаление, а содержимое прыщей становится гнойным.
Высыпания на лице могут быть следствием:
- изменений гормонального фона;
- стресса;
- длительного пребывания во влажных и жарких условиях или, наоборот, холодных;
- болезней желудка или кишечника;
- пересыхания кожи под действием солнечных лучей;
- ослабления местного иммунитета и активного размножения микроорганизмов.
Мало кто обращает внимание на ангину. А бактериальные воспаления в миндалинах приводят к торможению работы всей лимфоидной системы. Вывод из организма токсинов значительно замедляется. Бактериальные инфекции необходимо обязательно лечить. В хронических случаях миндалины приходится удалять.
У мужчин
Фото: поражение спины угревой сыпью
У мужчин прыщи появляются, если:
- повышается уровень тестостерона – мужского гормона, который стимулирует работу сальных желез;
- в рационе преобладает слишком жирная, сладкая или с содержанием большого количества глютена пища, насыщенная трансжирами;
- есть проблемы с предстательной железой, надпочечниками.
ЧИТАТЬ ТАКЖЕ: Прыщи в паху и на лобке: как выглядят и почему возникают
У женщин
Женщины страдают от прыщей чаще из-за гормональных сбоев и эндокринных нарушений в организме, когда снижается количество прогестерона:
- во время беременности и кормления ребенка грудью;
- после искусственного прерывания беременности;
- когда начинаются или идут месячные;
- при наличии синдрома поликистозных яичников, эрозии.
Более подвержены высыпаниям женщины, у которых симптомы ПМС выражены сильнее.
Обычно, после того как заканчиваются месячные, прыщи проходят самостоятельно.
- Угри обнаруживаются после сильных душевных потрясений, во время депрессии, если имеются проблемы с желудочно-кишечным трактом.
- Поры забиваются некоторыми веществами, содержащимися в косметических средствах. К ним относятся ланолин, вазелин и минеральные масла.
Клинические проявления
Общая картина акне характеризуется полиморфизмом (рис. 2). Эволюция угревых элементов выглядит следующим образом:
| Закрытые комедоны и милиумы → открытые комедоны → фолликулярные папулы и узлы → фолликулярные пустулы → рубцы и пятна. |
Клинические формы акне:
- Предпубертатные угри (предпубертатная угревая болезнь)
- Юношеские угри
- Позднее акне
- Индуративные угри
- Конглобатные угри
Предпубертатные (предадолесцентные) угри — возникают в возрасте 7–12 лет и обусловлены началом полового созревания. Отмечается усиление жирности кожи и большое количество комедонов, преимущественно на лбу и в центральной части лица (Т-зоне).
Юношеские (обыкновенные, вульгарные) угри — встречаются чаще всего. Они представляют собой открытые и закрытые комедоны, папулы и пустулы, расположенные на лбу, носу, щеках, висках, нередко на груди и спине. У девушек за 5–7 дней до наступления менструации высыпаний становится больше.
Позднее акне (угри взрослых) чаще возникают у женщин. Высыпаний относительно мало — в отличие от юношеских, они располагаются в нижней части лица (на щеках, подбородке, вокруг рта) и на шее. Почти у половины пациентов сыпь присутствует на теле. Папулы существуют длительно (1–3 недели), болезненны, комедонов обычно мало или нет вообще, обострения связаны со стрессами. К поздним акне также относятся постменопаузальные с преимущественным образованием комедонов и отсутствием выраженного воспаления.
Индуративные угри отличаются активной воспалительной реакцией и преобладанием глубоко расположенных плотных болезненных узлов, сливающихся друг с другом. В дальнейшем они заживают через рубцы (рис. 3).
Конглобатные угри — ими страдают преимущественно мужчины с очень жирной кожей. С возрастом имеется тенденция к выздоровлению, однако время от времени отмечаются вспышки заболевания. Главный морфологический элемент представляет собой крупный красный болезненный полушаровидный узел. Вначале он плотный, однако в дальнейшем размягчается. Узлы могут сливаться и превращаться в абсцессы, после вскрытия которых остаются длительно незаживающие язвы и свищи, заживающие грубыми рубцами. Иногда при слиянии узлов образуются дренирующие синусы. Заболевание почти никогда не ограничивается кожей лица — наоборот, самые крупные узлы обычно расположены на груди и спине.
Для оценки степени тяжести акне в клинической практике удобно использовать рекомендации G. Plewig и M. Kligman (табл. 1).
Табл. 1. Определение степени тяжести акне по G. Plewig и M. Kligman (2004)
| Степень тяжести | Комедоны | Папулы, пустулы | Папулы (>1 см) | Узлы, кисты, фистулы | Воспаление | Рубцы |
| I (легкая) степень — комедональные акне | <20 | <10 | Нет | Нет | Нет | Нет |
| II (средняя) степень — папулопустулезные акне | >20 | 10–20 | <10 | Нет | Четкое | Нет |
| III (тяжелая) степень — папулопустулезные акне | >20 | >20 | 10–20 | Мало | Сильное | Есть |
| IV (очень тяжелая) степень — конглобатные акне | Много | Много | >20 | Много | Очень сильное и глубокое | Есть |
Отдельной формой угревой болезни является медикаментозное акне, которое возникает на фоне приема некоторых лекарственных препаратов — это глюкокортикостероиды, анаболические стероиды, андрогены, тироксин, противоэпилептические средства, барбитураты, противотуберкулезные средства, азатиоприн, циклоспорин А, соли лития, препараты йода, хлора, брома, цетуксимаб, некоторые витамины (например, группы В).
Рис. 2. Полиморфизм элементов акне на щеке пациента (Danish national service on dermato-venereology)
https://www.danderm-pdv.is.kkh.dk/atlas/4-102-4.html
Рис. 3. Рубцы на лице, возникающие после заживления крупных воспалительных элементов акне (Danish national service on dermato—venereology)
https://www.danderm-pdv.is.kkh.dk/atlas/4-133.html
Почему появляются прыщи после 50 лет
Прыщи у зрелых людей после 30–50 лет локализованы в основном на лице.
В частности, на носу, лбу, подбородке.
Также они поражают шею, плечи, зону декольте и спину.
Прыщи после 50 лет у женщин свидетельствуют о том, что кожа стареет и уже не может эффективно выполнять свои функции.
Процессы регенерации замедляются, а после и вовсе угасают.
- Дерма не в состоянии выводить образованное кожное сало, которое закупоривает протоки пор вместе с кератином.
- Выброс в кровь гормонов андрогенов также влияет на работу желез. Гормональный дисбаланс провоцируют возрастная перестройка в организме — климакс.
- Стареет кишечник, желудок и щитовидка. Работа внутренних органов уже не такая слаженная, часто происходят сбои.
- Не стоит исключать и возможность наличия паразитов в кишечнике, печени или легких, грибковые поражения кожи.
Симптомы
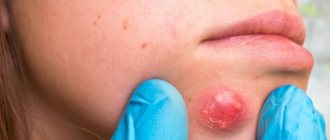
При появлении угревой сыпи, важно убедиться, что это именно она.
Фото: периоральный дерматит
Только опытный доктор сможет отличить схожие с ней заболевания.
К примеру, периоральный дерматит, гиперплазия кожных желез.
Тревогу стоит бить, если прыщи распространяются по всему телу и количество их продолжает увеличиваться.
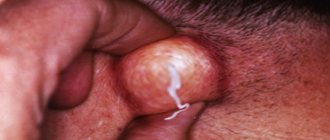
По факту прыщи – это сгустки из отмерших клеток кожи и сала, иногда с примесями гноя.
Существует два вида угрей:
- открытые белые небольшие образования. Их стержень находится у выхода в проток и легко выходит наружу.
- закрытые пробки или черные точки характеризуются содержимым, которое находится в более глубоких слоях кожи.
Закупоренные поры легко пробиваются во время обычной механической чистки лица. Но при попадании внутрь прыща инфекции, активное размножение анаэробных (живущих в бескислородной среде) бактерий приводит к воспалению.
Угревая сыпь имеет три стадии:
- легкая – менее 10 прыщиков;
- средняя – до 40;
- тяжелая – с множеством воспаленных очагов.
Лечение
- Диагностирует прыщи, выясняет причины и лечит высыпания дерматолог.
- Нередко после изучения анамнеза пациента доктору требуется помощь инфекциониста, гинеколога, эндокринолога или гастроэнтеролога.
Как быстро уменьшить прыщ? Узнайте здесь.
- Только после проведения соответствующих анализов, в зависимости от их результатов, назначают лечение заболевания. Специалист решает в индивидуальном порядке, как преодолеть внутренние причины и какие методы для этого задействовать.
Для лечения внешних проявлений прыщей на лице применяются препараты, которые снимают воспаление, уменьшают активность сальных желез и образование кожного жира.
К ним относятся:
- «Бензоил пероксид» («Базирон») — антибактериальный препарат, уничтожающий бактерии непосредственно в волосяном фолликуле;
- «Третиноин» (трансретиноевая кислота) — мазь с витамином А, которая снижает интенсивность образования прыщей, способствует быстрому заживлению;
- «Скинорен» (азелаиновая кислота) применяется при воспалительных процессах и обладает мощным противомикробным действием;
- «Дифферин», «Адаклин» (с ретиноевой кислотой) имеет подсушивающие свойства;
- «Хлоргексидин» назначается для очищения и обеззараживания кожи.
ЧИТАТЬ ТАКЖЕ: Как выбрать косметику в подарок женщинам и девушкам
Чтобы лечение было эффективным, важно правильно питаться.
Фото: полезные продукты для кожи
Из рациона необходимо полностью исключить такие продукты:
- сладости;
- газировку, ненатуральные соки;
- алкоголь;
- мучные изделия;
- копчености;
- колбасы;
- маргарин, спред;
- молоко.
Для кожи полезен зеленый чай без сахара, минеральная вода, овощные салаты, фрукты, мясо и рыба, приготовленные на пару.
Обязательно следует употреблять продукты, насыщенные цинком и витамином Е.
Это орехи, гречка, сыр, морковь, черная смородина, телячья печень, спаржа.
Косметологические методы борьбы с прыщами следующие:
Фото: проведение механической чистки лица
- механические и аппаратные чистки лица;
- озонотерапия;
- криотерапия;
- легкий пилинг;
- лазерное лечение при отсутствии воспаления.
Таблица сравнения стоимости препаратов от прыщей в аптеках Москвы
| Название аптеки | Препарат | Цена (руб.) |
| СитиАптека | «Скинорен» гель | 347 |
| Коптевская | «Адаклин» крем | 465 |
| Фармвита | «Базирон» гель | 682 |
| Неофарм | «Зинерит» порошок для приготовления раствора | 550 |
| Еврофарм | «Хлоргексидин» раствор | 75 |
Терапевтическая коррекция состояния кожи у женщин после хирургической менопаузы
Рост числа хирургических вмешательств по поводу заболеваний органов репродуктивной системы женщины (как соматического, так и онкологического генеза) вызывает определенную озабоченность у клиницистов всего мира. По данным авторов, на долю хирургической постменопаузы приходится до 25% женщин в возрастной группе 40–45 лет, при этом средний возраст пациенток составляет 40,5 года. В странах Евросоюза ежегодно производится более 100 тыс. гистерэктомий, около 75% оперативных вмешательств выполняются у женщин моложе 50 лет. Так, в Швеции и Великобритании частота полостных гинекологических операций по поводу гистерэктомии составляет 38 и 25% соответственно, а в США на долю надвлагалищной экстирпации матки в сочетании с овариэктомией приходится более 36 % от всех хирургических вмешательств. В РФ приблизительно до 90% гистероварэктомий по поводу доброкачественных или злокачественных заболеваний маточно–яичникового комплекса осуществляется в репродуктивном и пременопазуальном периодах. Эстрогенный дефицит, развившийся в результате угнетения менструальной функции при хирургическом выключении функции яичников, обусловливает развитие широкого симптомокомплекса климактерических расстройств, который в отечественной литературе получил название «посткастрационный синдром» или «синдром постовариэктомии». В отличие от естественного механизма менопаузы, характеризующегося постепенным снижением функциональной активности яичников с развитием дефицита эстогенов и прогестерона, при хирургической менопаузе полностью выключается процесс стероидогенеза в яичниках в сравнительно короткий промежуток времени. В основе развития ранних и поздних клинических проявлений хирургической менопаузы лежат нарушения метаболизма половых стероидов, и в первую очередь эстрадиола и ФСГ. Известно, что надвлагалищная ампутация и экстирпация матки в сочетании с овариэктомией способствует изменению нейроэндокринных связей в гипоталамо–гипофизарной системе, что оказывает отрицательное воздействие на биологическую связь между яичниками, корой надпочечников и щитовидной железой. Вследствие этих нарушений имеет место развитие дегенеративных процессов в соединительнотканых структурах, прежде всего в дерме и ее придатках. Эстрогенный дисбаланс приводит к функциональному дефициту фибробластов, что оказывает прямое влияние на состояние коллагено–эластинового каркаса дермы. В результате снижения уровня мукополисахаридов в основном и межуточном веществе усиливается трансэпидермальная потеря воды, а дистрофические процессы в микроцикуляторном русле приводят к угнетению функциональной активности потовых и сальных желез, сглаживанию дермоэпидермального перехода со стиранием дермальных сосочков и эпидермальных выростов, развитию фиброзно–атрофических изменений в дерме и эпидермисе. Инволюционные изменения в коже при классической менопаузе достаточно подробно описаны в литературе. Раннее морщинообразование, снижение тургора и эластичности кожи вследствие ее дегидратации, гиперплазия сальных желез и уменьшение синтеза себума – вот далеко не полный перечень клинических проявлений, характеризующих различные фазы климактерического периода. Особое место в клинической картине индуцированной менопаузы занимают состояния, связанные с признаками атрофии эпителиальных тканей, в частности – цилиндрического эпителия. Развитие кольпитов и эндоцервицитов, обусловленных урогенитальной атрофией слизистой, наблюдается в среднем у 50–60% женщин. Персистенция тропных к цилиндрическому эпителию инфекционных агентов, таких как хламидии, мико–уреаплазмы, на фоне атрофии эпителия влагалища в условиях дефицита эстрогенов приобретает важное клиническое значение. По данным И. Бланка, 10% жидкости, содержащейся в роговом слое эпидермиса, находятся в связанном с липидами состоянии. При этом основным параметром увлажненности кожи следует считать показатель 12%, при увеличении данного показателя наступает мацерация кожи, при уменьшении – ее сухость и сморщивание. Нижние ряды клеток рогового слоя скреплены межкератиноцитарным цементом липидной природы и образуют плотную зону, которая выполняет непосредственно барьерную функцию. Ее важное значение состоит в регуляции перспирации, трансдермальной потери воды, образовании основного препятствия для проникновения химических веществ и микроорганизмов. На скорость изменения водно–липидного баланса в коже влияет количественный уровень натурального увлажняющего фактора (NMF – natural moisturizing factor), состоящего из мочевины, низкомолекулярных пептидов, аминокислот, пирролидонкарбоновой кислоты. Дисбаланс NMF приводит к неспособности кожи удерживать влагу. Степень испарения жидкости со стороны рогового слоя эпидермиса определяется параметром траснэпидермальной потери влаги (TEWL), который напрямую зависит от уровня перспирации ороговевших корнеоцитов эпидермиса влагой, а также от состояния липидного обмена, обеспечивающего секрецию себума сальными железами, синтез межкератиноцитарного цемента и сохранность водно–липидной мантии эпидермиса. Эпидермальные липиды отличаются четкой структуризацией. Основным компонентом липидного матрикса являются длинноцепочечные церамиды, содержащие линолевую кислоту, а также полиненасыщенные жирные кислоты, холестерол, аминоспирты – сфингозин или фитосфингозин. Данные молекулы находятся в определенной пропорциональной зависимости друг к другу. Изменение пропорции приводит к увеличению межклеточных промежутков и более интенсивному испарению влаги. Физиологическим механизмом, регулирующим избыточную потерю влаги, является замедление процесса десквамации, при котором клетки эпидермиса начинают скапливаться на поверхности рогового слоя, что приводит к избыточному шелушению и гиперкератозу. Липидный комплекс на поверхности кожи состоит из триглицеридов и продуктов их гидролиза, сквалена, холестерина и его эфиров. Концентрация сквалена – полиненасыщенного тритерпена отражает количественный состав кожного сала на поверхности кожи. Благодаря содержанию этого вещества в составе себума обеспечивается надежное сцепление кератиноцитов и тем самым – высокий уровень барьерных свойств кожи (табл. 1). Дисбаланс гидро–липидного слоя эпидермиса приводит к развитию ксеродермии – сухости кожного покрова, характеризующегося трещинами, тусклостью и безжизненностью. Исследования последних лет убедительно показали, что уменьшение продукции поверхностных липидов кожи приводит к увеличению трансэпидермальной потери жидкости. Не менее важным компонентом в патогенезе хирургической менопаузы является изменение липидного профиля, что оказывает существенное влияние не только на атерогенные фракции крови – холестерин, липопротеиды низкой плотности, но и на концентрацию жирных кислот в кожном сале (себуме). Известно, что заместительная гормональная терапия (ЗГТ) в репродуктивном и перименопаузальном периодах является единственным патогенетически обоснованным методом лечения расстройств, связанных с хирургической менопаузой. Применение ЗГТ в практической дерматокосметологии обеспечивает стойкий эстетический эффект, что отражается как на внешнем виде пациенток, так и на их качестве жизни, включая психоэмоциональное состояние и сексуальную функцию. Комплексный анализ состояния кожного покрова у женщин, перенесших овариэктомию и использовавших впоследствии препараты ЗГТ, представляет определенный научный и практический интерес. Научных работ, посвященных данной проблематике, в отечественной литературе недостаточно. Указанное обстоятельство послужило поводом для проведения настоящих научных исследований. Цель работы: изучение состояния кожных покровов у женщин, перенесших гистероварэктомию на основе исследования гормонального статуса и функциональных параметров дермы в процессе гормонзаместительной коррекции инволюционных изменений кожи лица. Материалы и методы. Под нашим наблюдением находилось 55 женщин в возрасте от 27 до 57 лет после хирургического вмешательства по поводу гистерэктомии с придатками – 14%, надвлагалищной ампутации матки без придатков – 24%, цистэктомии – 32%, одно– или двустороннего удаления придатков – 30%. Средний возраст пациенток составил на момент исследования 44,2±1,3 года и не имел достоверных отличий в группах наблюдения. Показаниями к операции у 42,3% женщин служили доброкачественные заболевания матки и придатков, такие как миома и рецидивирующие функциональные кисты, у 37,3% больных диагностировался эндометриоз, 15,2% страдали гнойно–воспалительными заболеваниями малого таза, у 7,3% наблюдался тазовый пролапс с выпадением матки. Срок клинического наблюдения после гистерэктомии в сочетании с оварэктомией составил от 1 года до 7 лет. Медиана возраста наступления хирургической менопаузы составила 43,2±0,3 года, медиана длительности менопаузы составила 2,2±1,1 года. Всем пациенткам было проведено комплексное исследование физиологических параметров кожи на аппарате «Multi Skin Test Center МС 90»: корнеометрия с определением уровня трансэпидермальной потери жидкости TEWL (теваметрия), себуметрия, pH–метрия, изучались показатели эластичности и тургора кожи по стандартным методикам. Корнеометрическое исследование основано на импедансметрическом принципе определения электрического сопротивления эпидермиса: чем выше проводимость тока через эпидермальные слои, тем больший процент влаги находится в эпидермисе. Метод себуметрии основан на фотометрическом анализе сальных пятен. Для этого пленку освещают лучом света, который проходит сквозь нее, отражается маленьким зеркальцем, расположенным сзади, и попадает на фотоэлемент, который и анализирует степень прозрачности пленки. Светорассеяние на пленке коррелирует с содержанием кожного сала на измеряемой поверхности. Микропроцессор обсчитывает результат, который выводится на дисплей в условных единицах от 0 до 350. Эластометрия и кутометрия – методы оценки элас¬тичности и вискоэластичности при помощи вибровакуумных воздействий, которые объективно отража¬ют механические свойства дермы. Метод теваметрии – изме¬рение испарения воды с поверхности кожи, основанное на принципе диффузии в открытой камере, применялся нами для оценки показателя TEWL – трансэпидермальной потери жидкости. Исследования проводили до начала и на фоне лечения препаратами ЗГТ. Пациенткам назначались комбинированный (эстроген–гестагенный) препарат Анжелик® (Байер Шеринг Фарма) для замесительной гормональной терапии, содержащий 2 мг дроспиренона (ДРСП) и 1 мг эстрадиола и Новадиол – крем, состоящий из фито–флавона – запатентованного комплекса веществ растительного происхождения, основным компонентом которого являются изофлавоны сои. Выбор Анжелика®, как препарата ЗГТ, был обусловлен несколькими причинами: • Низкая доза эстрогенного компонента в препарате (1 мг эстрадиола). • Гестаген (дроспиренон – 2 мг) по фармакологическим свойствам максимально приближен к естественному прогестерону. ДРСП позволяет многим женщинам поддерживать стабильный вес, что, в свою очередь, способствует улучшению общего самочувствия и самооценки женщин. Антиандрогенный эффект дроспиренона оказывает дополнительное положительное влияние на кожу. Кроме того, доказанный антигипертензивный эффект Анжелика® позволяет назначать его пациенткам с гипертензией. В то же время при нормальном уровне АД уровень давления не изменяется [19]. В зависимости от объема выполненных операций на яичниках все пациентки были объединены в 3 статистически значимые группы по признакам используемых ЗГТ: I группа (n=23) – женщины с хирургической менопаузой, применявшие гормонзаместительный препарат Анжелик; II группа (n=17) – пациентки, получавшие крем Новадиол наружно, в виде кожных аппликаций; III группа (n=15) – больные, отказавшиеся по тем или иным причинам от ЗГТ, составили группу контроля. Статистическая обработка результатов исследования проводилась с использованием методов вариационной статистики, рассчитывались критерии Стьюдента, Пирсона и c2 – для анализа таблиц сопряженности. Результаты. Статистическая обработка материалов корнеометрического исследования показала, что у 56,5% женщин до начала лечения отмечалась выраженная сухость кожных покровов. Отмечался устойчивый проградиент падения показателя по сравнению с физиологической нормой. Себуметрические исследования выявили нарушения в салоотделении у 92,3% обследованных женщин. Полученные данные наглядно свидетельствуют о клинической взаимосвязи эстрогенового дефицита с функциональной активностью сальных желез. Истончение кожных покровов и связанная с этим кожная атония наблюдались у лиц, перенесших радикальные оперативные вмешательства на тазовых органах со сроком наблюдения более 2 лет, что составило в общей популяции 37,3%. Гиперпигментации наблюдались у 3 женщин (6,0%), поредение волос – у 7 больных (14,0%), ксеродермия отмечалась у 12 женщин (24,0%). Согласно результатам исследования гормонального статуса у всех пациенток отмечалась выраженная гиперандрогения. Применение ЗГТ позволило в кратчайшие сроки нормализовать гормональный дисбаланс. При проведении корнеометрических исследований у пациентов всех обследованных групп уровень гидратации кожи до терапевтического воздействия варьировал от 4 до 24 у.е. и составлял в среднем 13,4±0,7, что свидетельствовало о выраженной дегидратации, так как уровень нормальной влажности кожи превышает 45 у.е. В области визуально здоровой кожи показатели корнеометрии были снижены в среднем до 27,1 у.е. В процессе проводимой терапии мы наблюдали достоверное изменение корнеометрических показателей. Так, у лиц первой группы, получавших препарат Анжелик, нормализация уровня влажности кожи к 6–му месяцу от начала приема соответствовала физиологическим параметрам нормы. В то же время уровень увлажненности кожных покровов у лиц II группы был существенно ниже и отличался от нормальных показателей. У пациентов III группы корнеометрические параметры за весь срок наблюдения оставались на крайне низком уровне. На рисунке 1 представлены значения корнеометрических исследований. Вместе с тем следует отметить, что вышеуказанные изменения показателей корнеометрии, выражающиеся в повышении гидратации кожи, обусловлены также особенностями мазевой основы препарата Новадиол. Входящие в его состав дополнительные вещества (такие как пропиленгликоль, гексиленгликоль, белый воск и белый вазелин) оказывали окклюзионное действие, препятствуя трансэпидермальному испарению жидкости, а также способствовали повышению скорости проникновения действующего ингредиента в глубокие слои дермы. Данные, представленные на графике, наглядно свидетельствуют об эффективности ЗГТ. До лечения у всех обследуемых пациентов отмечалось значительное снижение показателей себуметрии по сравнению с нормой, что говорит о чрезмерно сухой коже. После проведения курса лечения у пациентов, получавших в качестве наружной терапии крем Новадиол, наблюдалось увеличение измеряемого параметра до уровня, приближающегося к нижней границе нормы. У применявших Анжелик® пациентов отмечалось также повышение показателей себуметрии (табл. 2), величина которого коррелировала с уровнем эстрогенов в сыворотке крови. При этом себуметрия на участках исследуемого участка кожного покрова показала, что экскреция кожного сала после лечения находится в пределах физиологической нормы (в среднем 20 мкг/см2). Приведенные выше изменения показателей себуметрии обусловлены пропитыванием жировой основой поверхностных слоев эпидермиса с образованием визуально незаметной и не причиняющей дискомфорта жировой пленки. Распределение пациентов по липотипам кожи также выявило преимущество системной гормонзаместительной терапии. На рисунке 2 представлен характер изменения себуметрических показателей через 6 месяцев от начала терапии в зависимости от различных ее видов. Согласно представленным данным, наиболее значимые себуметрические показатели отмечены в I группе пациенток, применявших Анжелик®. Нормализация параметров салоотделения в данной группе практически соответствовала возрастной физиологической норме. Сухость кожи у лиц II группы была значительно ниже по сравнению с группой контроля, однако нормализация показателей в этой группе также не соответствовала общепринятым значениям. У лиц III группы мы не отметили никаких существенных клинических изменений в состоянии липотипа кожи. Важной характеристикой состояния кожи наряду с уровнем экскреции кожного сала и степенью влагонасыщения является ее кислотно–щелочное состояние – рН. Как известно, уровень рН преимущественно зависит от состава пота. Обычно реакция поверхности кожи благодаря поту слабокислая. При этом необходимо отметить, что до лечения щелочная реакция (59,1%) в пределах патологически измененной кожи наблюдалась практически вдвое чаще кислой (36,4%), а нейтральная была зафиксирована в единичных случаях (4,5%). Под влиянием терапии кислотно–щелочное состояние кожи нормализовалось у большинства пациентов первой группы (90%), в то время как во второй группе у 43,3% пациентов отклонения рН от нормы остались без изменения. Кроме того, применение заместительной гормонотерапии в течение 6 месяцев у женщин с выраженной ксеродермией позволило добиться снижения выраженности клинических проявлений – от существенного уменьшения десквамативных высыпаний до полного их отсутствия. Также мы наблюдали увеличение объема волос в области очагов поредения, снижение количества мимических и статических морщин. Выводы. Нормализация корнео–себуметрических параметров у лиц, применявших препарат ЗГТ – Анжелик®, свидетельствует о широких терапевтических возможностях метода ЗГТ, что является базовой основой для более широкого его использования после хирургической менопаузы. Кроме этого, использование Анжелик® обеспечивает защитный эффект на костную и сердечно–сосудистую системы, препятствуя развитию в дальнейшем остеопороза и атеросклероза. В то же время применение препаратов – изофлавонов сои (особенно в мазевой лекарственной форме) не обеспечивает должного клинического эффекта для улучшения состояния кожи. При проведении заместительной гормональной терапии после гинекологических операций наряду с использованием эстрогенных и гестагенных соединений обосновано также использование адаптогенов и антиоксидантов. Поскольку женщины, нуждающиеся в гормональной терапии, иногда имеют к ней противопоказания, весьма актуален вопрос поиска альтернативных методов. Женщины с хирургической менопаузой должны наблюдаться совместно гинекологом и при необходимости косметологом, им своевременно должна проводиться индивидуально подобранная заместительная гормональная терапия, чтобы не допустить тяжелых последствий дефицита эстрогенов.
Литература 1. Аверков О.В., Бреусенко В.Г., Крюченкова М.Е. и др. // Вестн. Росс. ассоц. акуш.–гин. 1998. №2. С. 77–83. 2. Андреев С. Коллаген: структура и функции. // Косметика и медицина. 2001. – 3;4. – 41 – 46; 14 – 22. 3. Довжанский С.И. Патогенез и клиника хронических дерматозов у больных пожилого и старческого возраста. // Вестник дерматологии и венерологии. 2002. – 6. – 8 – 11. 4. Кулаков В.И., Адамян Л.В., Аскольская С.И., Фролова О.Г. // Акуш. и гин. 1999. № 1. С. 31–34. 5. Лазебник Л.Б. Практическая гериатрия. М. 2002. 6. Савельева Г.М., Бреусенко В.Г., Каппушева Л.М. // Вестн. Росс. ассоц. акуш.–гин. 1998. №2. С. 45–49. 7. Репина М.А. // Акуш. и гин. 1998. №4. С. 55–56. 8. Сергеев П.В., Караченцев А.Н., Матюшин А.И. // Кардиология. 1996. №3. P. 75–78. 9. Семкин В.И. Морфофункциональные изменения эпидермальных дифферонов при старении. // Клиническая геронтология. 2001. – 9. – 27 – 31. 10. Сметник В.П., Кириченко А.А., Никулина Ж.С. и др. // Акуш. и гин. 1998. N6. С.57–60. 11. Фитцпатрик Д.Е. Гериатрическая дерматология. В кн. Секреты дерматологии. Перевод с англ.–М.;СПб.: «Издательсто БИНОМ» – «Невский диалект», 1999. – 436 – 444. 12. Цыганок С.С. Особенности патогенеза и терапии нейродермита в пожилом возрасте. // Клиническая геронтология. 2001. – 1. – 29 – 32. 13. Эрнандес Е., Марголина А., Петрухина А. Липидный барьер кожи и косметические средства. М. 2003. – 340. 14. Braun–Falko O., Pleving G., Wolff H.H., Burgdorf W.H. Topical therapy. // Dermatology Ed 2nd. – Berlin: Springer, 2000. – 1719 – 1749. 15. Bar J., Tepper R., Fuchs J., et al. // Obstet. Gynec. 1993. Vol. 81. P. 261. 16. Farish A E., Fletcher C.D., Hart D.M., Smilh M.L. // Brit. J. Obstet. Gynec. 2000. Vol. 97. P. 78–82. 17. Li T.C., Saraveltm H. // Brit. J. Obstet. Gynec. 1994. Vol. 101. P. 934–936. 18. 0ldenhave A., Jaszmann L.J.B., Ewraerd W., et al. // Aner. J. Obstet. Gynec. 2003. Vol. 168. N 3. Part 1. P. 765–771. 19. Gilchrest B.A. Age associated changes in the skin: overview and clinical revelance. // J. Am. Geriatr. Soc. 1982. – 30. – 139 – 142. 20. W.B. White и соавт., 2005; R.A. Preston и соавт., 2005.
Признаки старения кожи
После 50 лет даже на ухоженной коже невооруженным глазом видны признаки старения.
В совокупности с гормональными изменениями, проблемами с пищеварением, генетической предрасположенностью люди в возрасте страдают от разнообразных кожных высыпаний.
Розацеа
- Розацеа имеет несколько стадий и начинается с незначительного покраснения лица.
- Затем на подбородке, щеках, носе и лбу появляются красные или бурые пустулы и узелки размером от 2 до 4 мм.
Лечить заболевание нужно только под наблюдением врача.
Часто случаются рецидивы, а запускание может привести к осложнениям в виде поражения глаз.
Кератомы
Кератомы – это разновидность бородавок невирусной природы.
Верхний слой кожи с возрастом постепенно становится более толстым и склонным к повышенному ороговению. От этого на его поверхности образуются наросты, которые с годами увеличиваются в размерах и приобретают темно-коричневый цвет.
Люди со склонностью к веснушкам и пигментации чаще страдают от кератом.
Новообразования легко удаляются при помощи лазера в медицинской клинике.
Сухость кожных покровов
Сухость кожи и ее шелушение неизбежны после 50 лет.
- Клетки перестают вырабатывать необходимую для удержания и связывания в тканях молекул воды гиалуроновую кислоту. Она просто незаменима в осуществлении синтеза белков.
- Снижается производство коллагена, эластина и других веществ, нужных дерме для бесперебойного восстановления.
- Зрелая кожа особенно нуждается в витаминах, не только полученных с пищей, но и доставленных снаружи. Особенно важен витамин С, А, Е.
Выбирая средства по уходу, лучше отдать предпочтение антивозрастной косметике, поддерживающей водный баланс и насыщающей клетки полезными веществами.
Морщины
Фото: проведение лимфодренажного массажа лица
- Постепенно истончаясь, кожа теряет эластичность, провисает, на ней образуются складки – морщины.
- Контуры лица изменяются, опускаются щеки, подбородок становится дряблым.
- Кроме того, от недосыпа, алкоголя или усталости появляются мешки под глазами, отекают веки.
Для улучшения кровообращения в косметологическом салоне можно пройти курс лимфодренажного массажа.
ЧИТАТЬ ТАКЖЕ: Прыщи в 25 лет: причины, как лечить, профилактика
Разгладить мелкую сеточку морщин и подтянуть кожу поможет крем с эффектом лифтинга.
Салонные процедуры
Лечение кожных заболеваний в обязательном порядке должно быть комплексным. При грамотном подходе к применению салонных процедур, можно избавиться от прыщей и оздоровить кожные покровы лица.
Перед тем как проводить терапевтическое лечение или профилактику, стоит обратиться за консультацией к дерматологу.
Вспомогательным методом в борьбе с прыщами является чистка лица. В процессе процедуры, мастера удаляют сальные пробки и созревшие воспалительные элементы. Чистка должна проводиться регулярно для получения максимально положительного эффекта. На сегодня существует несколько типов проведения процедуры, а именно:
- вакуумная чистка;
- ультразвуковая чистка;
- механическая чистка;
- химическая (пилинговая) чистка.
Все эти процедуры проводятся исключительно в косметологических салонах и имеют определённую последовательность. Перед тем, как делается чистка, специалистом выясняются аллергические реакции пациента на определённые компоненты масок. Широко известной считается и процедура дарсонвализация, способная снять воспаления и заживить ранки. Дарсонваль помогает избавиться от рубцов и акне с помощью электрического импульса. Такое воздействие позволяет повысить тонус кожи, избавить от прыщей и улучшить цвет лица. Благотворно воздействующей процедурой считается и криомассаж жидким азотом, благодаря которой можно в краткие сроки избавиться от кожных заболеваний (прыщи и угревая сыпь). В основе процедуры лежит воздействие на поражённые участки кожи жидким азотом. Криомассаж и дарсонвализация для взрослых женщин в обязательном порядке должны проводиться квалифицированными специалистами и дерматологами.
Профилактика
Чтобы избежать появления прыщей в зрелом возрасте следует следить за сбалансированностью питания.
Стараясь избегать стрессов, больше гуляя на свежем воздухе, выпивая достаточно чистой воды, можно сохранить здоровье и красивую внешность еще на долгие годы.
Зрелая кожа нуждается в особом уходе.
Фото: протирание кожи кубиками льда
Помимо косметических средств, благотворно действуют на дерму:
- утренние протирания лица кубиками льда из отвара ромашки;
- маски из фруктов, водорослей, кефира, на основе яичного желтка.
Хотя бы раз в год нужно проходить полный медицинский осмотр. Ведь любое заболевание легче предотвратить, чем вылечить.
Советы косметолога
Существует несколько универсальных правил, которых советуют придерживаться косметологи, если кожа склонна к высыпаниям.
- При появлении большого количества прыщей, не стоит сидеть сложа руки в ожидании, что все пройдет само. Даже у подростков образование угрей не всегда норма, а причины могут быть далеко не гормонального характера. Нередко они свидетельствуют о серьезных проблемах с органами пищеварения, и даже могут быть признаком сахарного диабета.
- Самостоятельно попытаться определить причины можно. Мелкая водянистая сыпь вокруг рта или на подбородке указывает на аллергию. Воспаленные красные прыщи – признак дисбаланса гормонов. Внутренние угри появляются от плохой пищи, переедания, а также являются результатом поражения клеток подкожным клещом демодексом, грибком.
- Нельзя пользоваться питательными кремами. Если кислотно-щелочной баланс кожи выше показателя 5,5, то средства стоит выбирать направленные на глубокое увлажнение, нежирные, с легко впитывающейся текстурой.
- Часто пользоваться скрабом и умываться мылом людям с жирной кожей и черными точками категорически не рекомендуется. От трения покровы повреждаются, воспаляются и пересушиваются. А железы начинают усиленно вырабатывать еще больше жира, чтобы защитить верхний слой кожи.
Для умывания лучше использовать специальные пенки или гели, растворяющиеся в воде. Можно ополаскивать лицо раствором фурацилина.
Фото: проведение пилинга с содой
- Если воспаления нет, то в домашних условиях эффективен нежный пилинг. На предварительно распаренное над паром лицо массажными движениями наносится смесь мыльной пенки с содой. После смывания средства обязательно нужно смазать кожу увлажняющим кремом.
- Воспаленные прыщи нельзя выдавливать. Это травмирует ткани и способствует распространению инфекции. Что неизбежно приводит к рубцам и пигментным пятнам. Прыщу можно помочь созреть. Для этого он обрабатывается специальным косметическим препаратом. Можно нанести средство на основе салициловой кислоты, прижечь йодом или сделать компресс из листка алоэ.
- Для жирной кожи полезны маски из белой косметической глины, меда, огуречные, белковые.
- Медикаментозную терапию с помощью таблеток («Доксициклин», «Акнекутан») самостоятельно проводить нельзя. Ее должен назначить врач, но только если есть показания для этого.
Каковы причины прыщей на лице после 40 лет? Узнайте тут.
Что делать если на лице появились красные прыщи? Читайте далее.
Не выведенные вовремя каловые массы выделяют токсины, которые отравляют весь организм.
Поэтому очень важно при наличии прыщей наладить регулярный стул посредством правильного питания. Важно следить за тем, чтобы кишечник опорожнялся полностью.
Как избавиться от прыщей в зрелом возрасте
Чем лечить кожные заболевания? На сегодня существует масса методов, которые помогут быстро и эффективно забыть про прыщи и угревую сыпь. Конечно же, изначально рекомендуется излечить все имеющиеся заболевания, которые могут косвенно или же непосредственно влиять на развитие воспаления. Основные лечебные препараты, которые используются при реабилитации людей с кожными недугами, это:
- антиандрогенные средства;
- ретиноиды;
- тетрациклины.
Все они способны воздействовать на бактерии, которые стали причиной воспалительных реакций на кожных покровах. При необходимости, врачи могут назначать и седативные лекарственные средства, которые помогут успокоить и снизить стресс пациента.
Дерматологи советуют применять кремы на основе салициловой кислоты, способной нормализовать жирность кожи, устранить воспаления и побороть болезнетворные микробы и бактерии. Кремы на основе экстракта календулы, шалфея, атласского кедра и эвкалипта отлично подсушивают прыщики, снимают раздражение и в разы улучшают состояние кожных покровов на лице.