Общие сведения
Аллергические болезни на протяжении длительного периода занимают лидирующие позиции в структуре общей заболеваемости населения. Среди аллергической патологии особая ниша принадлежит аллергическим дерматозам. По литературным данным распространенность аллергического дерматита в человеческой популяции варьирует в пределах 15—25%, при этом чаще страдают лица молодого возраста и дети, в то время как у лиц пожилого возраста вследствие возрастной инволюции иммунной системы аллергические дерматозы развиваются относительно редко. Аллергические дерматозы представлены несколькими видами. К наиболее распространенным относятся:
- Аллергический контактный дерматит развивается при воздействии аллергена непосредственно на слизистую/кожу. Развивается преимущественно на коже в зоне контакта с аллергеном (на лице или на руках или на ногах), однако может выходит за пределы места действия внешнего аллергена. Значительно реже может развиваться диссеминированный/генерализованный характер высыпаний.
- Токсико-аллергический дерматит (аллергены в организм попадают через пищеварительный тракт, дыхательные пути или при инъекциях через кровь).
- Атопический дерматит (хроническое рецидивирующее заболевание, обусловленное генетической предрасположенностью организма человека к определенному виду аллергена).
Код аллергического дерматита по МКБ-10 определяется типом дерматита: L23 Аллергический контактный дерматит; L20 Атопический дерматит; L27 Токсико-аллергический дерматит. В силу специфики этиологии, патогенеза, клиники и лечения каждого из видов аллергического дерматита рассмотреть их в объеме одной статьи не представляется возможным, поэтому рассмотрим лишь аллергический контактный дерматит (АКД), который в большинстве случаев является проявлением клеточно-опосредованной аллергической реакции замедленного (позднего) типа (IV тип реакции гиперчувствительности), возникающей в ответ на контакт со специфическим кожным аллергеном. По сути, АКД является результатом сенсибилизации (повышенной чувствительности) иммунной системы организма к одному/нескольким специфическим аллергенам, что и приводит к возникновению (рецидиву) воспалительной реакции на коже.
Обращаемость к дерматологам пациентов с признаками контактного аллергического дерматита составляет не менее 10% от всех посещений дерматолога. При этом в 4-5% они обусловлены воздействием профессиональных факторов. Контактный аллергический дерматит чаще регистрируется у женщин, что обусловлено более частым их контактом с кожными аллергенами (ювелирные украшения, моющие/косметические средства и др.). Развитие аллергического дерматита может возникать в виде реакции на воздействие любого вещества. При этом ведущее значение имеет не характер раздражителя, а индивидуальная чувствительность человека к нему. Концентрация раздражителя, площадь его воздействия и путь проникновения в организм не имеют определяющего значения.
Публикации в СМИ
Контактный дерматит — острое или хроническое воспалительное заболевание кожи, обусловленное раздражающим или сенсибилизирующим действием экзогенных факторов. Заболеваемость: 669,2 на 100 000 населения в 2001 г.
Классификация • Первичный дерматит раздражения (простой контактный дерматит) • Аллергический контактный дерматит (АКД) • Фототоксические дерматиты (см. Фотодерматиты).
Этиология и патогенез • Первичный дерматит раздражения связан с повреждением кожи, вызванным воздействием раздражающих веществ: химические вещества (кислоты, щёлочи, фенол), некоторые растения (молочай, крапива, ясенец, едкий лютик, плющ, борщевик, сумах ядовитый), физические (УФ-лучи, высокая и низкая температура и др.), механические (трение, длительное давление) раздражители вызывают воспалительную реакцию у любого человека • АКД обусловлен сенсибилизацией и развитием аллергической реакции IV типа. Наиболее частые причины АКД: соли хрома, никеля, кобальта (бижутерия, молнии, крючки, часы и браслеты); красители (урсол, производные n-фенилендиамина и др.); растения (сумах, дуб, первоцвет); латекс и различные добавки, применяемые при производстве резины; косметические средства; ЛС • Фототоксический контактный дерматит возникает под действием УФ части спектра солнечного излучения на кожу после воздействия некоторых веществ.
Факторы риска • Профессиональные: контакты с производственными аллергенами • Контакт с предметами бытовой химии.
Клиническая картина
• Патогномоничный признак — резко отграниченный край очага высыпаний.
• В процесс вовлекаются прежде всего участки кожи с тонким эпидермисом (веки, половые органы и т.п.).
• Кожа ладоней и подошв наиболее резистентна к раздражителю; не поражается кожа глубоких складок.
• Формы контактного дерматита •• Простой контактный дерматит — эритематозная, везикуло-буллёзная, некротически-язвенная •• АКД ••• Острая форма: папулы, пузырьки, пузыри с окружающей их эритемой, мокнутие, зуд. Вначале высыпания проявляются только в месте контакта с раздражающим веществом или аллергеном, в последующем они могут распространяться ••• Хроническая форма: утолщение с лихенификацией, эритема, шелушение, в некоторых случаях — эрозии.
Методы исследования • При подозрении на АКД проводят кожный аппликационный тест со стандартным набором контактных аллергенов, прикреплённых к пластырной ленте, фиксирующей их на коже в течение 48–72 ч. Реакцию оценивают через 20 мин после удаления аллергена • Выявление возможного фотосенсибилизатора.
Дифференциальная диагностика • Инфекции, вызванные ВПГ • Буллёзный пемфигоид • Себорейный дерматит • Атопический дерматит.
ЛЕЧЕНИЕ
Тактика ведения • Следует устранить воздействие возможного этиологического фактора • Диета с исключением острых блюд, спиртных напитков; ограничение поваренной соли, углеводов.
Лекарственная терапия
• Местно •• Холодные дезинфицирующие примочки с 2% р-ром резорцина, 3% р-ром борной кислоты, жидкостью Бурова (в разведении 1:40) •• ГК-мази с высокой активностью, например, флуацинолона ацетонид (0,025% мазь) 3–4 р/сут, желательно под компрессом. На кожу лица и кожные складки рекомендовано наносить ГК-кремы с более низкой активностью •• При вторичной инфекции — антибиотики (например, грамицидин, гентамицин, эритромицин).
• Системно •• ГК (только при тяжёлых формах с большой площадью поражения), обычно преднизолон по 0,5–1 мг/кг/сут с постепенной отменой в течение 10–14 дней •• Антигистаминные препараты — гидроксизин по 25–50 мг 4 р/сут или дифенгидрамин по 25–50 мг 4 р/сут •• При присоединении вторичной инфекции — антибиотики: эритромицин по 250 мг 4 р/сут.
Осложнения • Присоединение пиогенной, дрожжевой инфекции • Малигнизация при лучевых дерматитах (лучевой рак) • Трансформация аллергического дерматита в экзему.
Прогноз благоприятный.
Профилактика. Рекомендуют соблюдение правил гигиены, рациональное трудоустройство с исключением производственных раздражителей и аллергенов, соблюдение правил техники безопасности и охраны труда, индивидуальную профилактику (спецодежда, защитные перчатки, противоаэрозольные респираторы, защитно-нейтрализующие кремы, поверхностно-активные вещества и др.), устранение бытовых химических аллергенов.
Сокращение. АКД — аллергический контактный дерматит
МКБ-10 • L23 Аллергический контактный дерматит • L24 Простой раздражительный [irritant] контактный дерматит • L25 Контактный дерматит неуточнённый
Приложение. Дерматит энтеропатический — нарушение (в т.ч. наследуемое отсутствие цинк-связывающего фактора, 201100, r) всасывания цинка (манифестирует с началом прикорма ребёнка), характеризующееся пузырьковыми высыпаниями вокруг естественных отверстий (глаз, носа, рта, заднего прохода), а также в области локтей, колен, пахово-бедренных складок, на бёдрах, ягодицах, где в дальнейшем образуются шелушащиеся бляшки; сопровождается выпадением волос, онихопатиями, фотофобией и нарушением функций органов ЖКТ (диарея, стеаторея, обильные зловонные испражнения). Заболевание нередко осложняется грибковой и гнойными инфекциями, стоматитом, блефаритом, гипотрофией, психическими нарушениями, отставанием в развитии. Причины: дефицит цинка, нарушение всасывания цинка, гепатит В. Лечение: сульфат цинка 30–150 мг/сут внутрь в течение 3 мес. Прогноз при своевременном начале лечения благоприятный. Синонимы: синдром Данбольта–Клосса, синдром Брандта. МКБ-10. E83.2 Нарушения обмена цинка.
Патогенез
В патогенезе контактного дерматита лежит аллергическая реакция гиперчувствительности замедленного типа, развивающаяся после контакта аллергена с кожей через 15-48 часов. После попадания аллергена на кожу происходит его связывание с белками ткани с образованием соединений — антигена, способного вызывать аллергическую реакцию. Далее антиген в составе мембранных молекул Т-лимфоцитов поглощается клетками Лангерганса, продуцирующими интерлейкины и гамма-интерферон, которые усиливают иммунный ответ и воспалительную реакцию.
Активированные Т-лимфоциты по лимфатическим сосудам мигрируют в регионарные лимфатические узлы, где они проходят антигензависимую пролиферацию и дифференцировку. Т-лимфоциты, прошедшие «специализацию» участвуют в иммунном ответе, а остальные являются клетками памяти, которые и обуславливают быстрый и выраженный ответ в случаях повторного контакта с аллергеном. Накопление Т-лимфоцитов, распознающих аллерген, происходит на протяжении 10–15 дней, после чего Т-лимфоциты выходят кровь и заселяют периферические органы иммунной системы.
Активация клеток памяти, быстрое накопление макрофагов и лимфоцитов происходит при повторном контакте с аллергеном. В дерме в результате развития аллергической реакции происходит формирование лимфоидно-макрофагального инфильтрата с выраженным иммунным повреждением кожи преимущественно в местах проникновения/локализации аллергена и периваскулярно, где концентрируются хелперно-индукторные Т-лимфоциты. Под влиянием цитокинов происходит гибель клеточных элементов кожи и нарушается ее структурно-функциональная полноценность, развивается некроз кожи. Поскольку контакт аллергена происходит с ограниченным участком кожи, вначале развивается моносенсибилизация организма, однако, в дальнейшем не исключается возможность развития поливалентной сенсибилизации с риском перехода аллергического дерматита в экзему. Купирование аллергической реакции происходит по мере элиминации аллергена из организма. Ниже приведен схематический рисунок патогенеза аллергической реакции.
Диагностика аллергического контактного дерматита
Аллергический контактный дерматит (АКД) (по классификации МКБ L23) — заболевание кожи, обусловленное сенсибилизацией к биологическим или химическим аллергенам, возникающей при контакте кожи с низкомолекулярными компонентами [1].
АКД характеризуется локальным воспалением кожи с типичной гиперемией, отеком, десквамацией. В тяжелых случаях развиваются симптомы, характерные для истинной экземы или буллы. Развитие кожного процесса обнаруживают, как правило, в местах контакта с причинным аллергеном [1, 2].
Различают два вида контактных дерматитов:
- неаллергический контактный (ирритантный или простой) дерматит (НКД);
- аллергический контактный дерматит (АКД).
В основе НКД отсутствует иммунный ответ. НКД возникает при непосредственном контакте кожи с сильнодействующим химическим веществом. Воспалительные изменения в коже не связаны с развитием аллергической реакции. Причины, вызывающие НКД, — это раздражающее воздействие химических и биологических агентов. НКД возникает практически сразу же после первого контакта с раздражителем. НКД провоцируют такие факторы, как: кислоты, щелочи, фенол, детергенты, ядовитый секрет растений и животных, косметические добавки, бензин, цемент, краски. При сопутствующих физических факторах (трение и давление одежды, инсоляции) НКД может принимать тяжелое течение. Наиболее часто при НКД поражается кожа кистей рук, лица, промежности.
Приведем основные примеры НКД.
- «Пеленочный дерматит» — реакция кожи на раздражающее воздействие мочи и кала при условии парникового эффекта, возникающего под подгузниками и памперсами.
- Контактный дерматит, развивающийся у людей под воздействием низких концентраций хлора. Его можно диагностировать у медицинского персонала, работающего с дезинфекционным материалом и в операционных; у пациентов, посещающих бассейн.
- Дерматит, обусловленный контактом с секретом ядовитой медузы в море.
- Контактный дерматит, обусловленный воздействием сока борщевика Сосновского, «poison ivy», который под воздействием солнечных лучей оказывает практически ожоговый эффект.
- Профессиональный дерматит плиточника, контактирующего с клеевыми смесями.
В основе АКД всегда лежит аллергическая реакция. Наиболее часто иммунное нарушение характеризуется развитием аллергической реакции замедленного типа, когда попавший на кожу антиген (аллерген) захватывается антигенпрезентирующими клетками эпидермиса и, частично преобразуясь, проникает в лимфатические узлы, где с данным чужеродным агентом встречаются клетки иммунной системы — Т-лимфоциты. Сенсибилизированные лимфоциты инфильтрируют участки контакта кожи с аллергеном, вызывая весь каскад воспалительных реакций. В отличие от IgE-опосредованных реакций, которые клинически легко распознаваемы, так как происходят чрезвычайно быстро после контакта аллергена с организмом (от нескольких минут до часа), реакции повышенной чувствительности замедленного типа развиваются не ранее чем через 48 часов.
Выявление причинного сенсибилизирующего фактора только по клиническим проявлениям вследствие длительного периода развития такой реактивности часто не представляется возможным. Кроме того, сложность диагностики состоит в том, что часто трудно проследить связь с триггерным эффектом какого-либо химического реагента, так как наблюдают эффект последействия. То есть контакт с аллергеном уже устранен, а клиническая картина дерматита наблюдается через сутки, а то и двое. В крайних случаях реакция может развиваться значительно позднее (более 7 суток) после контакта c аллергеном. Аллергический дерматит возникает только у сенсибилизированных людей, а тяжесть клинических проявлений зависит в каждом случае только от степени сенсибилизации, т. е. от уровня повышенной чувствительности организма и, особенно, от наследственной предрасположенности к аллергическим реакциям [3, 4].
АКД характеризуется жжением, зудом кожи и появлением красноты, отечности при повторных контактах с внешними раздражителями. Если контакт был кратковременным, заболевание длится несколько дней, при длительных или частых контактах с аллергенами — много месяцев или лет. При острой форме заболевания появляются жжение, зуд и отечность кожи, покраснение (эритема), узелки (папулы), пузырьки (везикулы), эрозии (дефекты эпидермиса), корки, шелушение. При хроническом процессе кожа покрыта узелками, может шелушиться, характерны усиление кожного рисунка (лихенизация), расчесы (экскориации) при условии повышенной чувствительности (сенсибилизации) к аллергенам.
Большой вклад в исследование патогенетических механизмов развития химических аллергозов в нашей стране внес В. А. Адо. Он впервые воспроизвел на подопытных животных химические аллергозы. Для этого животных предварительно сенсибилизировали конъюгатом, состоящим из высокомолекулярного глобулина в соединении с низкомолекулярным химическим веществом. При аппликации химического аллергена на коже сенсибилизированного животного развивался дерматит. Таким образом, была доказана сенсибилизирующая активность многих низкомолекулярных соединений, провоцирующих развитие, например, профессиональных дерматозов [5].
При сборе анамнеза особое внимание обращают на связь дебюта или обострения заболевания с контактом с химическими аллергенами. Как правило, больные не находят причинной зависимости заболевания от контакта с аллергеном. Чаще всего предполагаемым запуском заболевания, по их мнению, являются пищевые продукты, нервный стресс или инфекционное заболевание. Еще чаще, учитывая подострое начало, пациенты затрудняются ответить на вопрос, с чем же связывают они дебют. В то же время все пациенты отмечают обострение заболевания при контакте с препаратами бытовой химии. Особенно часто на это жалуются женщины, которые осуществляют домашнюю работу без использования латексных перчаток. Большинство из них регистрируют улучшение состояния кожи во время отпуска, когда в течение двух-трех недель избегают контакта с моющими средствами. Наиболее часто при АКД наблюдают поражение кожи ладоней и тыльных поверхностей рук, лица, шеи, живота, голеней и стоп.
Многие больные, страдающие контактным аллергическим дерматитом, имеют контакт с профессиональными вредностями. Наиболее подвержены развитию этой патологии парикмахеры, строители, фотографы, работники химических лабораторий, рабочие автосервиса и цементного завода, работники вивария, медицинский персонал, работающий в операционных. Они ассоциируют обострение заболевания с работой с химическими реагентами, контактом с латексом, красками и лаками, смазочными маслами, косметическими средствами. Наиболее значимыми и чаще всего вызывающими реакции признаны: ионы металлов (никель, хром, кобальт), мазевые компоненты (ланолин, местные анестетики, ароматизирующие вещества, парабены, перуанский бальзам), краски, резина, консерванты, формальдегиды [4, 5].
Диагностику с выявлением причинного химического агента, вызывающего АКД, производят с набором аппликационных тестов так называемой европейской химической панели (Аллертест). Мы проводили тестирование у 140 пациентов с диагнозом «контактный аллергический дерматит». В представлены результаты этого тестирования.
Положительные пробы были выявлены у 124 больных из 140 обследованных. У большинства пациентов выявляли более одной положительной пробы. Интенсивность проявлений аллергических реакций была различной (от слабоположительных до резко положительных реакций).
Наиболее часто, у 40,7% пациентов, регистрировали реакцию на ионы металлов, особенно на сульфат никеля. Причем средний размер папулы и гиперемии, оцениваемый в диаметре как 8,3 ± 3, мм/15,3 ± 6,6 мм, был самый большой, по сравнению с реакциями на другие ингредиенты.
При опросе этих пациентов только 34 из 57 отмечали наличие реакции на металлические предметы (пуговицы, бижутерия). Они не ограничивали свой контакт с металлическими предметами. Часто женщины вспоминали, что по каким-то причинам они не смогли ранее носить сережки из-за воспаления мочки уха. Локализация дерматита была характерной: кожа живота на уровне пупка (место трения пряжки, пуговицы или молнии); кожа 2-й и 3-й фаланг правой руки (место контакта со столовыми приборами), кожа ладоней, мочки уха, шеи (место трения изделий бижутерии). При хроническом контакте с металлами заболевание характеризовалось симптомами истинной экземы. Всем пациентам, реагирующим на аллерген никеля сульфат, были даны рекомендации: устранить до минимума контакт с металлическими предметами, устранить из обихода никельсодержащую посуду, ложки и вилки, исключить из диеты продукты из жестяных консервных банок, покрыть полиуретановым лаком ручки дверей, смесителей в ванной, ключей, ножниц и ножей. Было акцентировано внимание пациентов на том, что наибольшим пагубным действием соли никеля обладают при контакте с увлажненной кожей, даже если влажность обусловлена повышенным потоотделением [5].
У восьми пациентов была выявлена реакция на ланолин. Это были слабовыраженные положительные пробы, не превышающие 5 мм в диаметре. Тем не менее, выяснилось, что именно эти больные отмечали, что после использования некоторых мазевых форм или кремов состояние кожи рук спустя сутки резко ухудшалось. Этим больным было рекомендовано внимательно ознакомиться с основой всех косметических и лечебных средств, с тем, чтобы исключить доминирующий компонент — ланолин, отказаться от пользования косметикой, ношения шерстяных варежек и перчаток, использования ректальных и вагинальных свечей и гелей. В случае содержания ланолина в некоторых видах косметики, когда больные указывали на ее хорошую переносимость, рекомендовали использовать только эту проверенную продукцию, с учетом того, что не каждый вид ланолина вызывает аллергические реакции.
У 20–27% пациентов были выявлены положительные реакции на составные части, содержащиеся во многих косметических средствах (смесь ароматизирующих веществ, квотерниум-15, парабены). Поражения кожи чаще наблюдали в области лица и тыльной поверхности рук. Одна пациентка страдала от аллергической реакции на гели для душа, при использовании которых появлялось жжение и зуд по всему телу. У четырех пациенток наблюдали реакцию на крем вокруг глаз. После отказа от косметики, содержащей реактивный компонент, состояние быстро улучшалось [6].
Один из наиболее тяжелых случаев контактного дерматита мы наблюдали у девочки 14 лет после нанесения татуировки, которую ей сделали на курорте в Болгарии. Боль, отечность, выраженный зуд появились локально в месте нанесения татуировки спустя 12 часов. При осмотре на коже правого плеча над рисунком, нанесенным с помощью краски парафенилендиамин наблюдали выраженные гиперемию, резкую болезненность при прикосновении, отек, сопровождающийся сильным зудом. Участки кожи были покрыты пустулезными элементами с серозным отделяемым и корочками.
После обработки кожи дезинфицирующими местными средствами и удаления по мере возможности татуировки, участок поражения был обработан аэрозольным препаратом, содержащим топический кортикостероид и антибиотик. Системно был назначен курс лечения антигистаминным препаратом III поколения. Больной было рекомендовано проведение сухих холодовых аппликаций местно в течение первых двух суток. Через неделю отек спал, на местах нанесения рисунка татуировки оставались корочки и шелушение кожи. А еще через неделю процесс был полностью купирован, осталась лишь пигментация в области линий рисунка. Спустя месяц больной был проведен аппликационный тест на 72 часа с использованием из стандартного набора европейской панели химических аллергенов. Но уже через 24 часа больная обратилась с жалобой на зуд под одной из аппликационных камер. После удаления теста на месте аппликации с парафенилендиамином развился волдырь с серозным экссудатом.
У другой пациентки с реакцией на парафенилендиамин наблюдали АКД на коже волосистой части головы, с развитием отека Квинке после использования краски для волос. Реакции на компонент красящих веществ и фотографических реагентов (парафенилендиамин), выявленный у 17,8% протестированных пациентов, оказались более выраженными и составляли, в среднем, 9,3 ± 5,6 мм для папулы и 16,5 ± 6,2 мм для гиперемии. Часть пациентов регулярно работали с фотореактивами, в парикмахерской. Были даны рекомендации по устранению контакта с красками, в состав которых входит парафенилендиамин, тушью для ресниц, фотореагентами, краской для принтеров [7].
Особое место среди причин АКД занимает аллергическая реакция на резину и ее компоненты. Практически все опрошенные пациенты считали, что единственный метод предотвращения контакта с вредоносными реагентами — это использование латексных перчаток. Почти у каждого третьего больного была выявлена реакция на какие-либо компоненты резины. Прежде всего, был проведен тщательный опрос о возможном контакте с резиной. К профессиональному АКД были отнесены заболевания у медицинского персонала, использующего резиновые перчатки, механика киномонтажа, строителя, имеющего контакт с резиновым клеем. АКД выявляли у большинства пациентов с экземой рук, использующих для защиты резиновые перчатки для работы по дому. У двух мужчин и одной женщины выявляли реакции на презервативы. У двух пациентов были выявлены кожные реакции на резиновый дренаж, используемый после хирургического вмешательства [8, 9, 10].
Для защиты рук всем пациентам с реакцией на резину и ее компоненты было рекомендовано использование перчаток из поливинилхлорида или матерчатой перчатки и сверху латексной. Перчатки предлагалось выбирать неопудренные. Перед использованием перчатки рекомендовали смазывание кожи рук кремом, содержащим защитный силикон, после — мытье рук с мылом и вновь обработку смягчающим кремом. С пациентами обсуждали необходимость исключения контакта с одеждой, содержащей латекс, резиновой обувью, презервативами, резиной, защищающей руль и рычаги автомобиля, теннисными ракетками и др.
Обсуждение
АКД — хроническое заболевание кожи, обусловленное сенсибилизацией к химическим аллергенам, возникающей при контакте кожи с низкомолекулярными компонентами. Эти молекулы конъюгируют с крупными белками, образуя лиганды и хелатоны, распознаваемыми Т-лимфоцитами как чужеродные антигены. Хорошо известно, что клинические проявления АКД полиморфны и могут проявляться по типу эритемы, папул, уртикарий и булл. Своевременная диагностика и устранение причинного химического агента позволяют быстро купировать симптомы и остановить трансформацию дерматита в хроническую форму.
Литература
- Friedmann P. S. ABC of allergies: Allergy and the skin. II–Contact and atopic eczema // BMJ. 1998, 18; 316 (7139): 1226.
- Goldberg A. M., Maibach H. I. Dermal toxicity: alternative methods for risk assessment // Environ Health Perspect, 1998; 106 (Suppl 2): 493–496.
- Dearman R. J., Moussavi A., Kemeny D. M. et al. Contribution of CD4+ and CD8+ T lymphocyte subsets to the cytokine secretion patterns induced in mice during sensitization to contact and respiratory chemical allergens // Immunology. 1996; 89 (4): 502–510.
- Адо А. Д. Частная аллергология. М. 1976. 512 с.
- Адо В. А. Аллергия. М.: Знание, 1984. 160 с.
- Groot A. C. Labelling cosmetics with their ingredients // BMJ. 1990; 23; 300 (6740): 1636–1638.
- Brancaccio R. R., Brown L. H., Chang Y. T. et al. Identification and quantification of para-phenylenediamine in a temporary black henna tattoo // Am J Contact Dermat, 2002; 13: 15–18.
- Binkley H. M., Schroyer T., Catalfano J. Latex Allergies: A Review of Recognition, Evaluation, Management, Prevention, Education, and Alternative Product Use // J Athl Train. 2003; 38 (2): 133–140.
- Worth A., Arshad S. H., Sheikh A. 10-Minute Consultation: Occupational dermatitis in a hairdresser // BMJ, 2007; 335: 399–400.
- White I. R. Occupational Dermatitis//BMJ, 1996; 313: 487–489.
М. А. Мокроносова, доктор медицинских наук, профессор ГУ НИИ вакцин и сывороток им И. И. Мечникова РАМН, Москва
Классификация
В основе классификации положена клиническая симптоматика (течение) кожного процесса, согласно которой выделяют:
- Острое течение, проявляющееся выраженной ярко красной гиперемией с преимущественно экссудативными морфологическими элементами (пятнами, папулами, пузырьками, эрозиями, мокнутием). Дермографизм (местное изменение окраски кожи при ее механическом раздражении) стойкий, красный.
- Подострое течение. Гиперемия менее выраженная, розовато-красного цвета. Кроме экссудативных элементов могут присутствовать на коже чешуйки, корочки, инфильтрация преимущественно у основания морфологических элементов. Мокнутие отсутствует. Дермографизм не стойкий, красный.
- Хроническое течение. Гиперемия синюшно-красноватого цвета. Экссудативные элементы практически отсутствуют, местами чешуйки, корки, лихенификация. Мокнутия нет. Дермографизм смешанный — красный с переходом в белый.
Причины
Как уже указывалось причиной заболевания является сенсибилизации иммунной системы организма к аллергену/нескольким специфическим аллергенам, вызывающих возникновение/обострение воспалительной реакции на кожном покрове. В качестве аллергенов могут выступать широкий круг химических веществ, с которыми контактирует человек в быту или на производстве. К веществам, наиболее часто вызывающие аллергический контактный дерматит относятся:
- Ионы металлов (никель, хром, алюминий, кобальт), которые широко используются при изготовлении посуды, монет, украшений и др.
- Изделия из резины (латекс) – используется для производства игрушек, сосок, резиновых перчаток, презервативов.
- Парфюмерия/декоративная косметика, косметические средства по уходу за кожей.
- Лекарственные средства для местного применения, содержащие гормоны, антибиотики, растительные добавки.
- Средства бытовой химии (порошки, стиральные средства для мытья посуды, ухода за мебелью и др.).
- Синтетические материалы для изготовления одежды.
- Профессиональные аллергены — различные химические вещества, с которыми происходит контакт в производственном процессе (краски, чернила, формальдегид и фенолформальдегидные смолы, эпоксидные соединения, пигменты, пестициды, соединения хрома, никеля, соли платины и др.).
Спровоцировать развитие аллергической реакции может даже блошиный укус (инсектная аллергия). Как известно у животных (собак, кошек, мелких грызунов) при появлении и активном размножении блох часто развивается блошиный аллергический дерматит. Хотя человек и не является постоянным хозяином для блох, тем не менее, блохи от животных могут перепрыгивать на человека и прокусывать кожу, запуская в ранку слюну. При наличии у человека повышенной чувствительности к ферментам слюны блохи, развивается острая реакция — места укуса краснеют, отекают, зудят, а при их расчесывании может присоединяться вторичная инфекция (рис. ниже).
Развитию аллергического дерматита способствует:
- Генетическая предрасположенность организма к аллергическим реакциям.
- Нервно-психические расстройства.
- Хатология со стороны ЖКТ, в том числе и дисбактериоз.
- Хронические заболевания кожи.
- Снижение гуморального/клеточного иммунитета.
- Наличие очагов хронической инфекции в организме (кариес, тонзиллит, аднексит и др.).
- Усиленное потоотделение.
- Профессиональная сенсибилизация.
Так же, развитию аллергического контактного способствует истончение рогового слоя кожи, т. е., при его истончении дерматиты развиваются быстрее.
Диагностика
Зачастую при тщательном опросе пациента удается определить, какой продукт или химический агент вызвал аллергическую реакцию, однако, для постановки окончательного диагноза следует провести аллергическую пробу.
Существует стандартная система «Аллертест», позволяющая выявить повышенную чувствительность к некоторым веществам. Она представляет собой 2 пластины, на поверхности которых нанесены 24 реагента. После предварительного смачивания водой, система наклеивается на кожу предплечья или плеча. Результат оценивают спустя 72 часа.
После снятия пластин осматривают пациента на наличие следующих проявлений:
- эритема (+);
- эритема. папула (++);
- эритема, папула, пузырёк (+++);
- эритема, папула, пузырёк, отёк (+++).
Для верификации полученных результатов осмотр пациента следует провести также через сутки после проведения проб. Реакция должна быть сохранена. Также подобный тест можно провести без использования вышеуказанной системы, а путем наложения предполагаемого аллергена на кожу и фиксация его с помощью лейкопластыря.
Недостатки данного метода заключаются в том, что происходит сенсибилизация организма к исследуемым веществам, а визуализируется только наличие реакции на тестируемые агенты, которые могут не являться причиной первичного возникновения аллергического дерматита.
Вам может быть интересно! Кожный дерматит: виды, симптомы, фото и методы лечения
Симптомы аллергического дерматита у взрослых
Контактный аллергический дерматит у взрослых проявляется преимущественно на участках кожи, подвергшихся воздействию аллергена, однако клинические проявления могут значительно выходить за зоны воздействия аллергенных агентов. Основные виды аллергической сыпи представлены эритематозными, папулезными или везикулезными элементами, которые могут присутствовать на коже любой части тела (на лице, руках, ногах, туловище).
Как правило, симптомы аллергического дерматита развиваются на фоне эритемы и сопровождаются жжением, зудом, ощущением жара. При этом аллергическая сыпь имеет нерезко выраженный полиморфизм высыпаний в виде везикул, папул, эрозий, чешуек и корочек. Симптомы аллергического дерматита после прекращения контакта с аллергеном быстро и полностью регрессируют, однако в случае повторного контакта с аллергеном отмечаются быстро развивающиеся рецидивы аллергического контактного дерматита.
Как выглядит аллергическая сыпь у взрослых при контактном аллергическом дерматите? Ниже на рисунках представлены характерные симптомы у взрослых при аллергическом контактом дерматите.
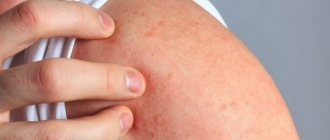
Контактный аллергический дерматит на лице
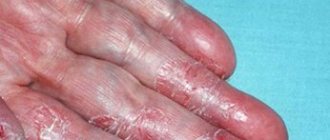
Контактный аллергический дерматит на руках
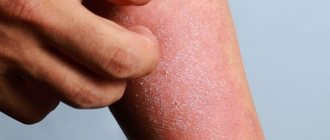
Контактный аллергический дерматит на ногах
Выраженность симптомов контактного дерматита зависит напрямую от химической активности аллергена и длительности контакта с ним. Изменения на коже при хроническом течении последовательно эволюционируют (от транзиторной эритемы до везикул или выраженного отека с пузырями/язвами и их сочетанием). Зачастую для высыпаний характерна определенная локализация или группировка, что указывает на специфику воздействия антигена.
Например, линейная полоса указывают на воздействие раздражающего или экзогенного аллергена, а кольцевидная полоса эритемы (под поясом браслетом/браслетом от часов) на место в нахождения аллергена. При аэрогенном контакте преимущественно поражаются открытые участки кожи, например, парфюмированными аэрозолями.
При общем воздействии вещества высыпания могут носить распространенный характер по всему кожному покрову. Обычно сыпь манифистирует через 15-48 ч после воздействия аллергена. В случаях хронического аллергенного воздействия на организм при наличии функциональных изменений в деятельности ЦНС, иммунологической и эндокринной систем, а также в случаях неадекватной терапии АКД может трансформироваться в экзему и сопровождаться развитием поливалентной сенсибилизации.
Что такое аллергический дерматит?
Аллергический дерматит – это заболевание кожи, проявляющееся после контакта кожных покровов человека с аллергеном различной природы. При этом реакция организма проявляется не только местно (в области контакта), а генерализованно (по всему телу).
Код по МКБ-10
Согласно МКБ-10 (Международная классификация болезней) класс аллергических контактных дерматитов обозначается кодом L23.
В данный класс входят:
- аллергический контактный дерматит, вызванный металлами (L0);
- аллергический контактный дерматит, вызванный клейкими веществами (L1);
- аллергический контактный дерматит, вызванный косметическими средствами (L2);
- аллергический контактный дерматит, вызванный лекарственными средствами (L3);
- аллергический контактный дерматит, вызванный красителями (L4);
- аллергический контактный дерматит, вызванный другими химическими веществами (L5);
- аллергический контактный дерматит, вызванный пищевыми продуктами (L6);
- аллергический контактный дерматит, вызванный растениями, кроме пищевых (L7);
- аллергический контактный дерматит, вызванный другими веществами (L8);
- аллергический контактный дерматит, причина не уточнена (L9).
Анализы и диагностика
Диагноз аллергического контактного дерматита ставится на основе клинической картины, данных анамнеза, физикального обследования и на результатах накожных аппликационных тестов. Особую значимость играет история болезни (по дерматовенерологии), согласно которой необходимо тщательно изучить историю развития заболевания и особенно факторы, способствующие заболеванию. Для выявления конкретного аллергена используют кожные апликационные тесты с аллергенами (стандартными тестовыми наборами). Дифференциальный диагноз проводится с атопическим и себорейным дерматитом, простым контактным дерматитом, герпетическими поражениями кожи, псориазом, экземой.
Аллергический дерматит у детей
Как свидетельствует практика, у детей в большинстве случаев развивается атопический дерматит, что обусловлено генетическими факторами, условиями жизни ребенка и индивидуальными особенностями строения кожи. Результаты исследований свидетельствуют об иммунном механизме развития атопического дерматита. Как считает Комаровский, атопический дерматит проявляется впервые у детей до 2-х лет, зачастую еще у грудничка.
При этом, адекватный атопический дерматит во множестве случаев бесследно проходит к 3-5 годам, но при отсутствии терапии может существенно прогрессировать и клинически проявляться на протяжении всей взрослой жизни. Как выглядит атопический дерматит у детей? Основными проявлениями является наличие атопической аллергии, проявляющейся сыпью красного цвета с четкими или размытыми контурами, зудом экземой и наличием измененной сосудистой реактивности. При этом, возможна различная локализации поражения на коже лица, конечностей, туловища, шеи, но наиболее часто встречается атопический дерматит у детей на лице. Морфология элементов сыпи значительно варьирует в зависимости формы воспалительного процесса (острый, подострый или хронический). Ниже приведено фото аллергического дерматита у детей.
Как вылечить аллергический дерматит у детей? Лечение комплексное, включающее устранение триггерных факторов, элиминационную диету, наружные лекарственные средства и препараты системной терапии (рис. ниже).
Как выглядит аллергический дерматит?
Аллергический дерматит проявляется в виде полиморфной сыпи, в которой различимы различные морфологические элементы:
- розеолёзно-эритематозные высыпания;
- папулы;
- везикулы;
- участки кожи с выраженным отёком.
При этом определяется истинный полиморфизм сыпи – одновременное появление разнообразных компонентов сыпи.
Фото
На фотографии представлена типичная клиническая картина аллергического дерматита. У пациента на одном участке кожи заметны как обычные розово-красные пятна, так и пузырьки, заполненные прозрачной серозной жидкостью. На сайте вы также можете посмотреть фото аллергической сыпи у детей.
Диета при аллергическом дерматите
Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
Продолжительность элиминационной диеты не менее 6-8 месяцев. Именно диетическое питание позволяет снизить общее состояние гиперреактивности. При этом меню диеты должна соответствовать возрастной/половой потребности в основных питательных веществах и калорийности. Меню питания у взрослых должно по максимуму исключать все продукты, обладающие высокой аллергизирующей активностью (кофе, шоколад, коровье молоко, клубника, сыры и др.). Также, питание предусматривает исключение/ограничение продуктов, содержащих пищевые добавки (антиоксиданты, вкусовые добавки консерванты, красители).
Профилактика
Профилактика АКД строится на исключения провоцирующего фактора, что достигается удалением из обихода аллерген-значимого фактора путем использования средств индивидуальной защиты слизистых и кожи (ношение перчаток, специальной защитной одежды, защитных кремов).
Пациент должен знать свои индивидуальные аллергены, на которые у него развивается реакция. Например, пациенты с аллергией к никелю не должны использовать никелированную посуду, носить украшения из нержавеющей стали, не допускать контакта с кожей застежек/заклепок на джинсах или нательной одежде. При реакции на конкретные парфюмерно-косметические средства их следует исключить из обихода. При реакции на латекс необходимо пользоваться виниловыми перчатками.
Лечение аллергического дерматита
Ранее мы обсуждали лечение периорального дерматита.
Диета
Необходимым этапом лечения при аллергическом дерматите является соблюдение диеты, позволяющий исключить контакт с аллергеном.
Различают 2 группы диет:
- Элиминационная. Данная группа диет назначается при пищевой аллергии, при этом из рациона исключается непосредственно продукт питания, вызывающий аллергическую реакцию, продукты, изготовленные на его основе, а также вещества, которые могут вызвать перекрёстную аллергию, например, у людей с аллергией на авокадо возникает перекрестная аллергия на изделия из латекса.
- Базовая. Базовая группа диет применяется при дерматите непищевой природы. Из рациона исключаются продукты, которые могут вызвать антигенную стимуляцию организма.
Медикаментозные препараты
Общее лечение заключается в применении следующих видов лекарственных средств:
- Блокаторы Н-1 – гистаминовых рецепторов (лоратадин, супрастин, зиртек, цетрин). Данная группа препаратов применяется при непосредственно развывшихся проявлениях аллергического дерматита. Представленные лекарственные средства (антигистаминные препараты) блокируют активацию рецепторов гистамином (медиатор воспаления), вследствие чего проявления аллергии купируются.
- Стабилизаторы клеточных мембран (кетотифен). Стабилизаторы мембран используются для предупреждения рецидива заболевания при повторном контакте с аллергеном.
- Глюкокортикоиды (преднизолон, дексаметазон). Глюкокортикоиды предназначены для лечения дерматитов, осложненных присоединением вторичной инфекции.
Мази
Местное лечение заключается в нанесении лекарственных веществ на поверхность пораженной кожи. На пораженные участки могут наноситься антигистаминные мази, например Бепантен и Фенистил.
При аллергическом дерматите используется 2 категории мазей:
- Негормональные. Данные мази используются наиболее часто. Они обладают противовоспалительным, ранозаживляющим действием, уменьшают зуд, снимают отёк. К этой группе относятся:
- эплан,
- пантенол,
бепантен,- экзодерил,
- гистан,
- элидел,
- протопик,
- лостерин,
- тимоген,
- нафтадерм,
- видестим,
- цинокаб и многие другие аналоги.
- Гормональные. Мази на основе гормональных препаратов применяют только в том случае, если иные методы лечения оказываются неэффективны, а также при угрозе перехода аллергического дерматита в экзему. Они обладают иммунодепрессивным действием, угнетают иммунную систему, вследствие чего их использование может сопровождаться побочными действиями (гипопигментация, атрофия кожного покрова). Таким образом, их необходимо использовать только под контролем врача – дерматолога или аллерголога. Представители:
- целестодерм,
- адвантан,
- флуцинар,
- фуцикорт,
- акридерм мазь и другие.
Народные средства
Большинство народных средств для лечения рассматриваемого вида дерматита направлены на устранение воспалительных явлений на коже, зуда, а также для стимуляции заживления ран.
Народные рецепты:
- Компрессы и повязки на отварах трав. Для этого используют отвары череды, календулы, лопуха, мелиссы.
- Ванны с отварами ромашки, крапивы, валерианы.
- Чай на настое василька, ромашки, барвинка.
- Аппликации чистотела.
- Использование дегтярного мыла, обладающего противовоспалительным, антисептическим действием. Также оно усиливает репаративные процессы в коже. Однако, противопоказанием к его применению служит наличие на коже мокнущих эрозий.
- Масла облепихи, чайного дерева могут применяться как аппликации, так и в виде мазей, при их смешивании с детским кремом.
Список источников
- Иванов, О. Л. Аллергический контактный дерматит и ассоциированные аллергодерматозы: современные представления об этиологии, патогенезе и диагностике / О. Л. Иванов, Е. С. Феденко // Рос. журн. кож. и венерич. болезней. 2010. -№ 4. — С. 47-51.
- Корсунская, И. М. Терапия контактного дерматита у взрослых и детей / И. М. Корсунская, О. Б. Тамразова, Т. А. Шашкова // Вестн. дерматологии и венерологии. 2006. — № 4. — С. 46-46.
- Ю. Ильина, Н. И. Аллергические заболевания кожи в клинической практике / Н. И. Ильина, Е. С. Феденко // Рос. аллергол. журн. 2005. -№3.-С. 55-67.
- Лусс Л. В., Ерохина С. М., Успенская К. С. Новые возможности диагностики аллергического контактного дерматита // Российский аллергологический журнал. 2008. № 2. С. 28-35.
- Иммунологические механизмы развития аллергических дерматозов / Р.Т. Казанбаев, В.И. Прохоренков, Т.А. Яковлева, Е.Ю. Васильева // Сибирское медицинское обозрение. — 2013. — №4. — С.9-13.