Как развивается аллергия
Аллергией называется нетипичный ответ иммунной системы на чужеродные вещества (аллергены), когда в организме запускается особенная воспалительная реакция и повреждаются собственные ткани своими же антителами.
Механизм развития аллергической реакции протекает в 3 стадии:
- Первая Контакт и попадание аллергена в организм впервые. Иммунные клетки распознают их как чужеродный объект и начинают процесс образования антител. В свою очередь антитела крепятся к поверхности «тучных» клеток, расположенных под слизистыми и эпителием и «замирают» в ожидании нового контакта с аллергеном, что может продолжаться более года.
- Вторая Вторичное попадание аллергена в организм, где он связывается с антителами, которые локализованы на стенках «тучных» клеток, что провоцирует запуск работы «тучных» клеток и они начинают выделять биологически активные вещества (гистамин и прочие). Эти биологически активные вещества и есть медиаторы воспаления (поддерживают воспаление), вызывают расширение сосудов, увеличение проницаемости сосудистой стенки, отек и прочие признаки аллергии.
- Третья В результате описанных эффектов медиаторов воспаления появляется отек, краснота и зуд – непосредственные признаки воспаления. В крайних случаях при проникновении аллергена в кровоток кровеносные сосуды сильно расширяются, что приводит к резкому падению давления – анафилактическому шоку.
Источники
- Roff AJ., Morrison JL., Tai A., Clifton VL., Gatford KL. Maternal asthma during pregnancy and risks of allergy and asthma in progeny: a systematic review protocol. // JBI Evid Synth — 2022 — Vol — NNULL — p.; PMID:33795583
- Quezada-Pinedo HG., Mensink-Bout SM., Reiss IK., Jaddoe VWV., Vermeulen MJ., Duijts L. Maternal iron status during early pregnancy and school-age, lung function, asthma, and allergy: The Generation R Study. // Pediatr Pulmonol — 2022 — Vol — NNULL — p.; PMID:33657279
- Ogawa K., Pak K., Yamamoto-Hanada K., Ishitsuka K., Sasaki H., Mezawa H., Saito-Abe M., Sato M., Yang L., Nishizato M., Konishi M., Sago H., Ohya Y. Association between maternal vegetable intake during pregnancy and allergy in offspring: Japan Environment and Children’s Study. // PLoS One — 2022 — Vol16 — N1 — p.e0245782; PMID:33507986
- Tanaka K., Okubo H., Sasaki S., Arakawa M., Miyake Y. Maternal caffeine intake during pregnancy and risk of food allergy in young Japanese children. // J Paediatr Child Health — 2022 — Vol — NNULL — p.; PMID:33464698
- Wolfson AR., Mancini CM., Banerji A., Fu X., Bryant AS., Phadke NA., Shenoy ES., Arman W., Zhang Y., Blumenthal KG. Penicillin Allergy Assessment in Pregnancy: Safety and Impact on Antibiotic Use. // J Allergy Clin Immunol Pract — 2022 — Vol9 — N3 — p.1338-1346; PMID:33212237
- Zhang HJ., Dong XL., Zhang YF., Fang YF., Zhang HY. . // Zhongguo Dang Dai Er Ke Za Zhi — 2022 — Vol22 — N11 — p.1221-1225; PMID:33172559
- Mensink-Bout SM., Voortman T., Dervishaj M., Reiss IKM., De Jongste JC., Jaddoe VWV., Duijts L. Associations of Plasma Fatty Acid Patterns during Pregnancy with Respiratory and Allergy Outcomes at School Age. // Nutrients — 2022 — Vol12 — N10 — p.; PMID:33036333
- Tuokkola J., Lamminsalo A., Metsälä J., Takkinen HM., Tapanainen H., Åkerlund M., Niinistö S., Toppari J., Ilonen J., Veijola R., Knip M., Kaila M., Virtanen SM. Maternal antioxidant intake during pregnancy and the development of cows’ milk allergy in the offspring. // Br J Nutr — 2022 — Vol — NNULL — p.1-8; PMID:32943116
- Bonadonna P., Mauro M., Preziosi D., Pravettoni V. Pregnancy and Hymenoptera venom allergy. // Curr Opin Allergy Clin Immunol — 2020 — Vol20 — N5 — p.465-469; PMID:32769711
- Venter C., Agostoni C., Arshad SH., Ben-Abdallah M., Du Toit G., Fleischer DM., Greenhawt M., Glueck DH., Groetch M., Lunjani N., Maslin K., Maiorella A., Meyer R., Antonella M., Netting MJ., Ibeabughichi Nwaru B., Palmer DJ., Palumbo MP., Roberts G., Roduit C., Smith P., Untersmayr E., Vanderlinden LA., O’Mahony L. Dietary factors during pregnancy and atopic outcomes in childhood: A systematic review from the European Academy of Allergy and Clinical Immunology. // Pediatr Allergy Immunol — 2022 — Vol31 — N8 — p.889-912; PMID:32524677
Факторы, вызывающие аллергию
Факторами, которые вызывают аллергию (аллергены), для аллергиков могут стать совершенно безобидные вещества, которым здоровые люди и не придают значения. В первую очередь аллергию может спровоцировать цветочная пыльца, шерсть и пух домашних любимцев, пыль, которая скапливается в коврах, шторах, подушках (именно в ней обнаруживаются микроскопические клещи, провоцирующие аллергию).
Также аллергию могут вызвать некоторые продукты питания: цитрусовые, морепродукты, экзотические фрукты, красные овощи, фрукты и ягоды. Еще для аллергиков опасны ядовитые насекомые: пчелы, осы, шмели и другие. Кроме того, аллергия может стать результатом проживания в экологически неблагоприятном районе, действия производственных вредностей, бытовой химии, лечебной и декоративной косметики, и, безусловно, лекарственных средств.
И, говоря об аллергии, нельзя забывать о влиянии сильных стрессов, психоэмоциональных переживаний на «неадекватно настроенную» иммунную систему.
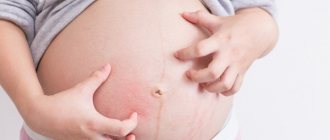
Физиологические изменения кожи ладоней при беременности
Повышение количества женских половых гормонов в крови беременных может привести к появлению на руках женщины эритематозных высыпаний и телеангиоэктазий.
- Телеангиоэктазии – это расширения капиллярно сети в поверхностных слоях кожи. Эти высыпания могут напоминать по внешнему виду звездочки, точки или черточки. Эти высыпания могут быть как единичными, так и множественными.
- Эритема — это стойкое покраснение кожи рук. После родов оно проходит самопроизвольно.
Если же эти симптомы сопровождаются желтушностью кожи, необходимо обследовать состояние печени беременной женщины. В этом случае необходимо назначить соответствующее лечение.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Влияние аллергии на плод
Аллергия в свою очередь, не опасна для будущего малыша своими проявлениями, но чревата косвенными осложнениями:
- симптомы аллергии истощают физические силы организма беременной и ослабляют и без того подавленный иммунитет, что может сказаться на росте и развитии плода (рождение маловесного и слабого ребенка);
- прием некоторых антигистаминных средств ухудшает состояние фетоплацентарного кровотока, что нарушает поступление к плоду питательных веществ и кислорода;
- аллергены и антитела к ним не проникают через плацентарный барьер, но не исключено развитие аллергии у ребенка после рождения (наследственная предрасположенность).
Атопический дерматит беременных
Авторы: European Academy of Dermatology and Venereology
Что такое атопический дерматит беременности?
Атопия
— этот термин характеризует предрасположенность к развитию атопического дерматита, бронхиальной астмы и / или аллергического ринита.
Атопическая экзема
— это воспаление кожи, которое вызывает сухость и зуд кожи. Поражает любые участки кожи, включая лицо, но самыми распространенными местами являются локти, колени, запястья и шея. Встречается с одинаковой частотой как у женщин, так и у мужчин, и обычно начинается в первые недели или месяцы жизни. Наиболее часто встречается у детей, поражая, по меньше й мере, 10% детей грудного возраста. Может сохраняться и у взрослых или после асимптомного периода может вернуться в подростковом и во взрослом возрасте. Многие факторы окружающей среды ухудшают состояние кожи при экземе. К ним относятся повышенная температура, пыль, контакт с раздражающими средствами (например , мыло или моющие средства), стресс и инфекции. Также ухудшается состояние кожи при экземе во время беременности (см. ниже).
Атопический дерматит беременных
возникает у женщин, которые уже страдают экземой, и вызывает обострение болезни (примерно у 20% больных атопическим дерматитом беременных). Помимо этого, существует группа женщин, у которых первое проявление этого заболевания началось в период беременности (к ним относится оставшиеся 80% случаев). Зачастую они имеют более чувствительную кожу с тенденцией к сухости и раздражению (так называемый атопический диатез), а также возможно, что кто-то из их родственников страдает атопическими заболеваниями (астма, аллергический ринит, атопический дерматит).
Атопический дерматит беременных развивается обычно в течение первой половины периода беременности (у 75% — до третьего триместра). АДБ ранее был известен как «почесуха беременных», но в это определение не входят все виды изменений кожи, которые могут наблюдаться при этом виде заболевания. Поэтому это название уже не употребляется.
Какова причина атопического дерматита беременных?
Причина полностью не ясна. Атопия — заболевание, которое носит наследственный характер (см. ниже) и проявляется на генетическом уровне. Люди-атопики имеют сверхактивную иммунную систему и склонность к воспалению кожного покрова (покраснение и эрозии). Защитный барьер кожи у таких людей не работает как надо, и поэтому кожа склонна к сухости и развитию инфекций . Во время беременности иммунная система значительно изменяется, что может привести к ухудшению существующего дерматита или проявлению первых признаков развития атопического дерматита. Эти изменения обычно проходят после родов; хотя рецидив заболевания может проявиться у некоторых женщин во время повторной беременности.
Носит ли атопический дерматит семейный характер?
Да. Атопическая экзема (также как и астма или сенная лихорадка), как правило, встречается в семьях людей, страдающих этими заболеваниями. Если один или оба родителя поражены экземой, астмой или поллинозом, вероятнее всего, что их дети будут склонны к этим видам заболеваний. Также, из-за наследственности, у вашей сестры или матери тоже мог возникнуть атопический дерматит во время беременности. Существует высокая вероятность появления атопического дерматита во время последующих беременностей.
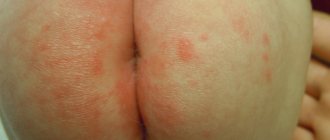
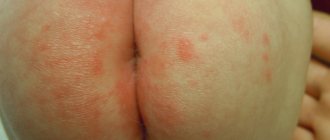
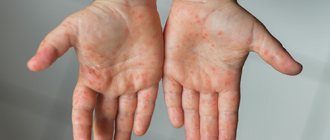
Каковы симптомы атопического дерматита беременных и как он выглядит?
Главным симптомом является сильный зуд, который может доставлять дискомфорт во время сна. Важность кожной сыпи зависит от типа АДБ. Если вы страдаете ухудшением уже существующей экземы, вероятно, что ваша кожа будет красной и сухой. Если экзема активная (во время обострения), у вас могут образоваться небольшие пузырьки с прозрачным содержимым на кистях и стопах или на коже может возникнуть мокнутие. На участках кожи, которые подвергаются постоянным расчесам, кожа может огрубеть, возникает так называемая лихенификация. Если у вас впервые появился атопический дерматит во время беременности, то сыпь проявляется в более легкой форме. Две трети пациентов страдают от красных, зудящих, шелушащихся пятен (так называемый экзематозный тип АДБ ). Очагом поражения, также как и при атопической экземе, является шея, грудь, локтевые сгибы и подколенные ямки. Еще треть пациентов имеет мелкие узелки (1 — 2 мм), или несколько большие бляшки (5 — 10 мм), иногда с наличием небольших открытых ран (экскориаций, которые появляются в результате расчесов кожи) на животе, спине и конечностях (так называемая «почесуха»).
Как поставить диагноз атопического дерматита беременных?
Обычно легко установить диагноз при обострении уже существующей экземы на основании характерной клинической картины, и учитывая историю болезни. Однако при первом проявлении атопического дерматита диагноз установить труднее. Его можно спутать с таким заболеванием кожи, как чесотка или с кожной сыпью, вызванной аллергией на медицинские препараты, и другими специфическими кожными заболеваниями, возникающими во время беременности. Лучше всего рассказать вашему семейному врачу об атопическом дерматите у вас или у членов вашей семьи, а также о предрасположенности к другим атопическим заболеваниям (так называемый атопический диатез, см. выше).
Может ли повлиять атопический дерматит беременной женщины на будущего ребенка?
Нет, проявление сыпи у матери не причиняет никакого вреда ребенку. Однако на фоне атопического дерматита у ребенка может развиться генетическая предрасположенность к атопическим заболеваниям (экзема, астма или сенная лихорадка).
Можно ли вылечить атопический дерматит беременных?
Не полностью; из — за генетической предрасположенности к этому заболеванию. Но есть много способов контролировать его. В особенности первые проявления атопического дерматита хорошо поддаются лечению и легко контролируются.
Как лечить атопический дерматит при беременности?
Основной целью лечения является облегчить зуд и уменьшить воспаление и покраснение кожи. Важно, чтобы во время беременности использовались лечебные препараты, которые являются полностью безопасными для здоровья матери и ребенка. Чаще всего используют увлажняющие средства, стероидные кремы или мази.
Увлажняющие (смягчающие кремы и мази)
могут применяться несколько раз в день для предотвращения сухости кожи. Их много, поэтому важно выбрать именно то средство, которое вам подходит. Увлажняющие средства для ванн и использование заменителей мыла во многих случаях приносят облегчение. Не рекомендуется слишком часто принимать ванну или душ, это пересушивает кожу.
Стероидные кремы или жирные мази, содержащие стероиды
часто необходимы для уменьшения симптомов. Их следует наносить только на пораженные участки кожи. Следует использовать самые слабые (например, гидрокортизон) или средней силы стероидные кремы. Количество крема должно быть минимальным. В идеальном случае 1 — 2 маленьких тюбика (15 — 30 гр.) будет достаточно. Тем не менее, в более тяжелых случаях, использование более сильного стероидного крема или мази в больших количества всегда предпочтительнее приема стероидов в виде таблеток.
Назначение стероидных таблеток
является последним шагом для контролирования состояния, они должны приниматься только в небольших дозах и в течение короткого периода времени. Преднизолон является препаратом, который назначают во время беременности в случае серьезных обострений экземы.
Некоторые пациентки могут также воспользоваться дополнительными методами лечения, например, ультрафиолетовыми лучами (УФ типа B), которые считаются безопасными во время беременности.
Антибиотики
могут оказаться необходимыми при мокнутии. Это может означать, что экзема инфицирована бактериями.
Следует избегать использования крема или мази, которые подавляют иммунную систему, такие как такролимус (Protopic ®) и пимекролимус (Elidel ®), поскольку они не получили лицензию на применение во время беременности. Хотя считается, что неофициальное использование этих препаратов на ограниченных областях кожи не причиняет вреда будущему ребенку, но серьезные исследования в этой области не проводились.
Кроме этого, зуд кожи могут облегчить антигистаминные препараты. Безопасными лекарствами в период беременности считаются:
- Седативные (успокоительные): клемастин, диметинден, хлорфенирамин.
- Неседативные: лоратадин, цетиризин.
Насколько это лечение является безопасным для здоровья матери и ребенка?
Необходимо ли специальное наблюдение? Применение самых слабых или средней активности стероидных кремов или мазей в умеренных количествах является безопасным во время беременности. Сильные стероидные кремы или мази могут повлиять на развитие плода. Дети в этих случаях могут родиться с недостаточным весом, особенно при применении стероидных кремов или мазей в больших дозах (более, чем 50 г — 1/2 большого тюбика в месяц, или больше 200 — 300 г — 2 — 3 — больших тюбика в течение всего периода беременности). Короткие курсы (около 2 — х недель) преднизолона (стероиднoй таблетки), который является препаратом выбора среди таблетированных стероидных гормонов во время беременности, обычно не причиняeт вред ребенку. Однако оральное применение больших доз (более 10 мг в день) преднизолона в течение более длительного периода (более 2 — х недель) в течение первых 12 недель беременности может привести к развитию «заячьей губы» или «волчьей пасти» у ребенка. Продолжительное лечение стероидными таблетками (в котором обычно нет необходимости при АДБ) может также повлиять на развитие ребенка в целом, в частности на рост плода.
При применении стероидных таблеток у матери существует риск развития диабета (высокий уровень сахара) и гипертонии (высокое артериальное давление). Поэтому в дородовых клиниках должны проводиться постоянные измерения кровяного давления и анализы мочи, в то время как УЗИ может определить отклонения в развитии ребенка.
Возможны ли нормальные роды?
Да.
Могут ли женщины с атопическим дерматитом беременности кормить грудью?
Да. Даже при лечении стероидными таблетками женщина может кормить ребенка грудью, так как только незначительное количество стероидов попадает в грудное молоко. Однако эти женщины подвергаются риску развития экземы сосков из-за повышенной чувствительности кожи. Поэтому рекомендуется применение увлажняющих кремов для этой части тела. Если это стероидные кремы, то перед кормлением грудью ее нужно тщательно вымыть, чтобы предотвратить попадание в рот ребенка.
Несмотря на все усилия, которые были предприняты для того, чтобы информация, приведенная в данной информационной брошюре, являлась точной, не каждый из описанных способов лечения подходит или является достаточно эффективным для всех пациентов. Ваш лечащий врач сможет предоставить вам более подробную информацию.
Общая информация данной брошюры была заимствована из информационной брошюры для пациента (BAD). Эта брошюра была подготовлена рабочей группой «Kожные заболевания во время беременности», Европейской академии дерматологии и венерологии (ЕАДВ) и может не отражать официальной точки зрения Академии.
Источник
опубликовано 16/03/2015 13:04 обновлено 23/09/2017 — Беременность, Акушерство, гинекология, маммология, Дерматология
Лечение аллергии
Сразу стоит оговориться, что аллергию вылечить нельзя, можно лишь купировать ее острые проявления. Большинство антигистаминных средств противопоказаны при беременности, а те, которые допускается принимать, может решить только врач при условии, что польза от приема противоаллергенных препаратов превышает возможный риск для плода. Поэтому не следует заниматься самолечением аллергической реакции, особенно будущим мамам.
В идеале, на этапе планирования беременности женщине-аллергику следует посетить аллерголога с целью проведения специальной диагностики на потенциальные аллергены и по возможности избегать контакта с ними.
Но что делать, если во время беременности развился острый аллергоз (например, крапивница, ринит, конъюнктивит)? Первым делом рекомендуется:
- исключить контакт с предполагаемым аллергеном;
- вызвать врача;
- принять таблетку супрастина (в первом триместре препарат противопоказан).
Профилактика аллергии
Заболевание, а особенно аллергию, легче предупредить, чем лечить. Поэтому беременным со склонностью к аллергическим реакциям рекомендуется соблюдать ряд правил:
- как можно чаще проветривать помещение, ежедневно проводить влажную уборку, еженедельно выбивать потенциальные «пылесборники»: подушки, одеяла, ковры и прочее;
- исключить из рациона питания потенциально аллергенные продукты (мед, орехи, морепродукты, цитрусовые, помидоры, малину и клубнику, молоко и сыр, полуфабрикаты, острые, соленые и маринованные блюда; шоколад);
- избавиться на период беременности от домашних животных (отдать близким), и свести к минимуму контакт с ними;
- отказаться от вредных привычек, особенно от курения;
- не пользоваться новыми (неопробованными до беременности) чистящими, моющими средствами и средствами по уходу за кожей.