Автор
: Грачев Илья Илларионович
Редактор
: Ефремов Михаил Михайлович
Дата публикации: 24.09.2018 Дата обновления: 08.06.2020
Дежурные псориатические бляшки можно увидеть не только на локтях. Не менее часто они располагаются на коже передней (разгибательной) поверхности коленного сустава. У одних больных они находятся в неизменном состоянии годами, у других же распространяются на соседние и отдаленные участки тела. Встречаются и другие проявления псориаза на ногах. Когда их нужно лечить и стоит ли это делать, если болезнь не прогрессирует? Ответ на этот вопрос дадут специалисты клиники Парамита.
Почему развивается псориаз на ногах
Псориаз на ногах – это хроническая кожная патология, имеющая наследственную предрасположенность. Развитию заболевания способствует воздействие предрасполагающих факторов. Факторы, предрасполагающие к развитию псориаза на ногах:
- Травмы конечностей – ссадины, трещины, раны. У лиц, склонных к данной патологии, они часто воспаляются, сопровождаются зудом, расчесываются. На этом фоне появляются псориатические высыпания. Эти причины чаще всего вызывают псориаз в области коленных суставов у детей, подростков и спортсменов.
- Кожные заболевания и потертости стоп. Особенно часто болезнь развивается на фоне грибковых инфекций. Имеет значение ношение тесной обуви, в которой стопы потеют и травмируются.
- Нарушения обмена, ожирение, сахарный диабет, эндокринные заболевания, возрастные нарушения гормонального фона, беременность. Любые гормональные нарушения могут стать причиной начала заболевания.
- Любые хронические процессы и очаги инфекции, приводящие к интоксикации организма.
- Высокие эмоциональные, умственные и физические нагрузки.
- Неправильное нерегулярное питание, дисбактериоз кишечника.
- Нарушения иммунитета.
Псориаз любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Посмотрите, насколько просто можно вылечить заболевание за 10-12 сеансов.
Воздействие одного или нескольких предрасполагающих факторов вызывает в организме цепную реакцию:
- нарушается обмен веществ;
- выделяются биологически активные вещества, стимулирующие быстрое деление поверхностных клеток кожного эпителия; начинается образование чешуек и шелушение;
- в крови образуются антитела к собственным кожным клеткам, начинается аутоиммунный воспалительный процесс – появляются характерные папулы.
Псориаз на ногах может развиваться на разных участках кожи, но чаще всего высыпания появляются на коленях и в области ступней. Выглядит он при этом тоже по-разному.
Белые пятна на ногах и руках: 5 причин
Часто женщины и не только замечают появление небольших белых пятен на ногах и руках (гипопигментация). Соответственно, напрашивается вопрос: Что это может быть и какие предпринимать действия?
Подобное явление провоцируется рядом факторов, но стоит обозначить наиболее распространенные:
- Витилиго – кожное заболевание, этиология которого до сих пор неизвестна, а потому оно не поддается излечению. Единственное, что возможно сделать, это максимально улучшить состояние кожных покровов.
- Отрубевидный лишай – грибковая инфекция, которая присутствует на дерме любого человека и активизируется в благоприятной среде: длительное нахождение под воздействием ультрафиолета, повышенное потоотделение, влажный климат. Лечат грибок специальными препаратами (Клотримазол, Тербинафин и другие).
- Каплевидный гипомеланоз – еще одно заболевание, но оно обусловлено генетической природой и обычно передается по наследству. Точные причины его происхождения тоже не выявлены, но поскольку оно встречается чаще после 40 лет, то еще связывают его со старением. Небольшие пятнышки порой чешутся и шелушатся.
- Белый лишай – дерматологическая патология, характеризующаяся изменением цвета кожи. Чаще возникает у детей дошкольного и подросткового возраста, проживающих в регионах с теплым и влажным климатом (наглядно с этим проявлением можно ознакомиться по фото ниже). Кожа становится сухой и сильно шелушится. Чтобы точно быть уверенным, что это именно лишай и выяснить, как его лечить, следует обратиться к врачу.
- Побочная реакция на отдельные фармацевтические препараты – в случае их продолжительного приема клетки кожи начинают плохо вырабатывать пигмент (меланин), в результате чего загар получается неравномерным. Одним из таких препаратов являются противозачаточные таблетки.
Обесцвечивание отдельных участков на коже часто происходит из-за нехватки в организме меланина. Тогда белые пятна на ногах и прочих частях тела возникают после загара естественным путем или в солярии. Они не вызывают особого дискомфорта.
Косметолог Рита Ракус
Такому недугу больше подвержены представительницы прекрасного пола с чрезвычайно чувствительной и бледной кожей и дети до 13 лет, у которых еще полноценно не сформировалась иммунная система.
А также с подобной проблемой сталкиваются женщины при беременности, после 40 лет и во время климакса. Но это не означает, что остальные застрахованы от появления таких пятен на теле.
Псориаз на коленях
Характерно проявление псориатических высыпаний на разгибательной поверхности коленных суставов.
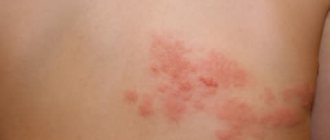
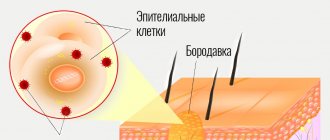
Начинается псориаз на коленях с появления небольшого пятна круглой или овальной формы. Пятно постепенно превращается в папулу с возвышающимся воспаленным основанием. Ранняя бляшка сверху покрыта серебристыми чешуйками и окружена более ярким, возвышающимся над ее поверхностью венчиком, на котором нет чешуек. Если поскрести папулу, появляется сначала вид стеаринового пятна, а затем тонкой прозрачной пленки. Дальнейшее воздействие на пленку сопровождается появлением на ее поверхности капелек крови — кровяной росы. В начальной стадии псориаза ног (ее называют также прогрессирующей) может быть одна-две папулы, затем появляется еще несколько и они разрастаются, сливаются между собой, образуя крупные бляшки различных конфигураций. Характерно появление новых высыпаний на месте травмирования кожного покрова – расчесов, ссадин и т.д.
Псориаз часто останавливается на начальной стадии и бляшки в области коленей, стоп, голени можно будет видеть в течение нескольких лет и даже десятилетий. Такие бляшки называют дежурными. При дополнительном воздействии провоцирующих факторов псориаз в любой момент может перейти в прогрессирующую стадию, распространяясь с ног на другие участки тела.
Следующий период называется стационарным. Распространение псориатической сыпи останавливается, и она все время выглядит одинаково. Через некоторое время начинается заключительная регрессирующая стадия, когда сыпь постепенно тускнеет. Процесс может проходить в двух направлениях:
- от центра к периферии – вокруг папулы образуется розовый венчик;
- от периферии к центру – венчик имеет белый цвет.
Постепенно на месте высыпаний образуются белые или коричневатые пигментные пятна. Процесс протекает волнообразно: обострение сменяет ремиссия и наоборот.
Васкулиты кожи
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — заболевания полиэтиологические. Наиболее часто наблюдается связь с фокальной инфекцией (стрептококки, стафилококки, микобактерии туберкулеза, дрожжевые грибы, вирусы и др.). Определенное значение имеет повышенная чувствительность к ряду лекарственных веществ, в частности к антибиотикам и сульфаниламидным препаратам. Нередко, несмотря на тщательно собранный анамнез и проведенное обследование, этиологический фактор остается невыясненным. Среди факторов риска при васкулитах следует учитывать: возраст (наиболее уязвимы дети и пожилые люди), переохлаждение, чрезмерную инсоляцию, тяжелые физические и психические нагрузки, травмы, операции, заболевания печени, сахарный диабет, гипертонию. Патогенетическим механизмом развития васкулитов кожи в настоящее время считается образование циркулирующих иммунных комплексов с последующей их фиксацией в эндотелии, хотя окончательно это доказано не для всех заболеваний данной группы.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи; 2) симметричность высыпаний; 3) склонность к отеку, кровоизлияниям и некрозу; 4) первичная локализация на нижних конечностях; 5) эволюционный полиморфизм; 6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока; 7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Острая узловатая эритема — это панникулит, который характеризуется наличием болезненных розовых узлов на разгибательной поверхности нижних конечностей. Сопровождается лихорадкой, недомоганием, диареей, головной болью, конъюнктивитом и кашлем. Среди взрослых узловатая эритема в 5–6 раз чаще встречается у женщин, пиковый возраст — 20–30 лет. В основе заболевания гиперчуствительность к различным антигенам (бактерии, вирусы, грибы, новообразования и заболевания соединительной ткани). Половина случаев является идиопатическими. Диагностика основывается на данных анамнеза и физического осмотра. Необходимо провести полный анализ крови, рентгенограмму легких (выявляется двусторонняя аденопатия в области корней легких), мазок из зева или быстрый тест на стрептококки.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
- Классифицировать заболевание (характерная клиническая картина, анамнез, гистологическое исследование).
- Поиск этиологического фактора, но в 30% случаев его установить не удается (поиск очагов хронической инфекции, микробиологические, иммунологические, аллергологические и другие исследования).
- Оценка общего состояния и определение степени активности заболевания: общий анализ крови и мочи, биохимический анализ крови, коагулограмма, иммунограмма. Степень активности васкулитов: I. Высыпания не обильные, температура тела не выше 37,5, общие явления незначительные, СОЭ не выше 25, С-реактивный белок не более ++, комплемент более 30 ед. II. Высыпания обильные (выходят за пределы голени), температура тела выше 37,5, общие явления — головная боль, слабость, симптомы интоксикации, артралгии; СОЭ выше 25, С-реактивный белок более ++, комплемент менее 30 ед., протеинурия.
- Оценка признаков системности (исследование по показаниям).
- Определение вида и режима лечения в зависимости от степени активности: I ст. — возможно лечение в амбулаторных условиях; II ст. — в стационаре. Во всех случаях обострений васкулитов кожи необходим постельный режим, так как у таких больных обычно резко выражен ортостатизм, который следует соблюдать до перехода в регрессирующую стадию. Рекомендуется диета с исключением раздражающей пищи (алкогольные напитки, острые, копченые, соленые и жареные блюда, консервы, шоколад, крепкий чай и кофе, цитрусовые).
- Этиологическое лечение. Если есть возможность устранить причинный агент (лекарство, химикаты, инфекции), то быстро следует разрешение кожных очагов и другого лечения не требуется. Но надо помнить, что при санации очагов инфекции может наблюдаться усиление сосудистого процесса.
- Патогенетическое лечение.
- Профилактические мероприятия: диспансеризация, предупреждение провоцирующих факторов (инфекции, переохлаждение, инсоляции, стрессы и др.), рациональное использование лекарственных средств, трудоустройство, лечебная физкультура, санаторно-курортное лечение.
Лечение геморрагического васкулита
- Глюкокортикостероиды (преднизалон до 1,5 мг/кг) — облегчают проявление кожно-суставного синдрома, но не укорачивают заболевание и не предотвращают поражение почек. Назначаются в тяжелых случаях и под прикрытием гепарина, т. к. повышают свертываемость крови.
- Нестероидные противовоспалительные средства (НПВС) в обычных терапевтических дозировках. Выбор конкретного препарата принципиального значения не имеет (индометацин, диклофенак, ацетилсалициловая кислота).
- Антикоагулянты и антиагреганты. Гепарин при распространенном процессе 300–400 ЕД/кг/сутки. Продолжительность курса должна составлять не менее 3–5 недель. Под контролем коагулограммы.
- Лечебный плазмаферез, когда проявления заболевания не устраняются перечисленными средствами.
- Никотиновая кислота в переносимых дозах в/в капельно.
- Не следует применять: антигистаминные препараты (возможно только в самом начале заболевания), препараты кальция, все витамины.
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.); 2) салицилаты; 3) препараты Са; 4) витамины Р, С, антиоксидантный комплекс; 5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин); 6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема); 7) антикоагулянты и антиагреганты; методы детоксикации в/в капельно; 9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней; 10) цитостатики; 11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей; 2) эпителизирующие мази (солкосерил); 3) мази, содержащие глюкокортикоиды, и др.; 4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол); 5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Литература
- Адаскевич В. П., Козин В. М. Кожные и венерические болезни. М.: Мед. лит., 2006, с. 237–245.
- Кулага В. В., Романенко И. М., Афонин С. Л. Аллергические болезни кровеносных сосудов кожи. Луганск: «Эталон-2», 2006. 168 с.
- Беренбейн Б. А., Студницин А. А. и др. Дифференциальная диагностика кожных болезней. М. Медицина, 1989. 672 с.
И. Б. Мерцалова, кандидат медицинских наук РМАПО, Москва
Контактная информация об авторе для переписки
Атипичный вид псориаза на ногах
Псориатические высыпания могут иметь нехарактерную локализацию и внешний вид. Такая форма псориаза локализуется не на разгибательной, а на сгибательной стороне суставов ног, в области кожных складок. Так как кожные покровы в эта области постоянно потеют, чешуйки на сыпи в начальной стадии не всегда заметны. Папулы в начальной стадии заболевания могут иметь вид обычной потницы и сопровождаться сильным зудом.
В дальнейшем процесс распространяется на окружающие участки и приобретает характерный вид. Стационарная и регрессирующая стадии протекают так же, как при типичном заболевании.
Подошвенный вид псориаза
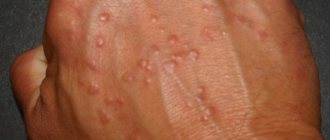
Псориаз на ногах может появляться впервые на подошвах ступней. При этом на стопах могут появляться:
- типичные высыпания в виде папул на начальной стадии; со временем они сливаются между собой с образованием крупных бляшек; это типичная форма, она протекает так же, как на других участках;
- кожа подошв покрывается шелушащимися зудящими пятнами, она сухая, утолщенная (псориатические мозоли), покрыта трещинами; это так называемая роговая форма болезни; трещины на пораженных участках кожи ступней очень болезненны, что создает большие проблемы при ношении обуви;
- на подошвах появляются пустулезные (гнойные) высыпания, сливающиеся в крупные озера – это пустулезный псориаз Барбера; после того, как гнойники подсохнут, образуются коричневые корочки, на месте отпадения которых остаются красные пятна; могут поражаться также пальцы стоп;
Методы лечения псориаза на ногах
Лечение псориаза на ногах — трудная задача. Лечить псориаз следует комплексно. Больным с псориазом на ногах рекомендовано:
- оптимизация режима дня, сочетающего подвижный образ жизни с отдыхом и здоровым сном ночью;
- исключение курения и приема любых видов спиртных напитков;
- исключение стрессов;
- исключение высоких физических нагрузок с сопутствующим потением;
- исключение контактных (борьба, бокс) видов спорта;
- правильное регулярное питание; не рекомендуются соленые, кислые, острые продукты, а также овощи, содержащих раздражающие кожу эфирные масла; ограниченное употребление мяса, употребление большого количества овощей и фруктов; обильное питье: пить плюс 6 стаканов в сутки, добавленных к остальной жидкости;
- ношение обуви из натуральной кожи или текстиля на небольшом каблуке, не сжимающей стопы;
- при занятиях спортом стараться не травмировать коленную область;
- своевременное устранение грибковой, бактериальной и вирусной инфекции стоп;
- регулярное пролечивание под контролем врача всей хронической патологии, устранение очагов инфекции;
- ежедневное мытье ног с использованием гипоаллергенных гелей или детского мыла; стрижка ногтей на ногах; после этого на кожу следует наносить увлажняющий гипоаллергенный крем;
- ношение носков из хлопчатобумажных тканей светлых тонов (красители могут провоцировать обострение псориаза).
Красные пятна на коже после стресса
Диагностика кожных заболевания
Медикаментозная терапия
Выбор лекарств зависит от характера псориаза, стадии болезни, ее течения и распространения, возраста больного, наличия или отсутствия у него сопутствующей патологии. Целью медикаментозной терапии является устранение симптомов заболевания, что приводит к улучшению качества жизни больного. При правильном подходе к лечебному процессу можно постоянно поддерживать псориаз в состоянии ремиссии, но нельзя дать гарантию его полного излечения.
Предпочтение отдается поэтапному наружному лечению с чередованием современных препаратов местного действия, относящихся к разным группам. При тяжелых и распространенных формах псориаза ног назначают индивидуально подобранное комбинированное лечение препаратами общего и местного действия.
Местное лечение
Для местной терапии применяются:
- Мази, кремы, растворы на основе глюкокортикоидных гормонов (ГКС). Эти средства широко применяются при лечении любых форм псориаза ног. Они отлично снимают воспаление, отек, зуд, подавляют пролиферацию (быстрое деление) клеток эпителия, затормаживая шелушение. Применяют также комбинированные мази, где кроме ГКС содержатся кератолитики – вещества, растворяющие ороговевшие клетки эпителия и обеспечивающие быстрое проникновение ГКС к клеткам (Дипросалик). Но при быстром агрессивном распространении сыпи кератолитики могут раздражать кожные покровы, поэтому их применяют с осторожностью.
- Мази, кремы и лосьоны на основе синтетического аналога витамина D (Дайвонекс). Средство активно воздействует на обмен веществ в клетках, подавляя процессы, способствующие появлению нарушений. В последнее время выпускается препарат, в состав которого кроме синтетического аналога витамина D входит активное вещество из группы ГКС (Дайвобет). Современная поэтапная терапия включает в себя применение сначала Дайвонекса (на раннем этапе), а затем Дайвобета (при долечивании).
- Кератолитические средства (салициловая кислота) – размягчают грубые наслоения мертвых клеток, улучшают доступ к клеткам других лекарств. Подойдут для терапии рогового псориаза подошв.
- Мази и пасты на основе активированного цинка – оказывают противовоспалительное и антисептическое действие, хорошо подходят для устранения псориаза стоп и атипичных форм.
- Мази, кремы, гели на основе дегтя – оказывают противовоспалительное, рассасывающее, антисептическое, обезболивающее действие. Подойдут для устранения симптомов бляшечного псориаза на стопах в стационарной стадии.
Общее лечение
Общая терапия назначается при распространенном процессе, а также при развитии тяжелых пустулезных форм болезни, когда местное лечение оказывается неэффективным. Больным назначают:
- С целью устранения интоксикации и подавления аллергии:
- препараты кальция, гемодез;
- антигистаминные средства – Супрастин;
- С целью подавления быстрой пролиферации (деления) клеток в очагах поражения:
- средства на основе ГКС – вводят в виде инфузий, инъекций или принимают внутрь;
- цитостатики (Метолтрексат);
- ароматические ретиноиды (Ацитретин).
- С целью подавления избыточной чувствительности иммунной системы – иммунодепрессанты (Циклоспорин-А);
- С целью устранения симптомов воспаления и отека тканей, зуда и боли:
- препараты на основе ГКС;
- биологические препараты (Ремикейд) – содержат белки, распознающие и нейтрализующие вещества, поддерживающие воспаление.
- С целью устранения нервно-психических симптомов:
- седативные (успокаивающие средства (Новопассит).
Правила загара (рекомендации)
Как быть, если после тщательного медицинского обследования никаких дерматологических проблем не выявлено, а загар все равно не ложится ровно.
Рекомендуется сменить подход к уходу за кожными покровами и сеансам загара. Вот несколько полезных рекомендаций:
- Откажитесь от некачественных и дешевых косметических средств. Лучше купить один крем либо лосьон, но такой, чтобы он полноценно обеспечивал дерму всеми необходимыми компонентами. Особенно важно, чтобы в составе присутствовали витамины (А, Е) и минералы, а также натуральные масла.
- Пейте побольше воды. Обезвоживание организма негативно сказывается на коже, повышая ее чувствительность к УФ-излучению. Желательно исключить из повседневного рациона соления и копчености, которые удерживают воду в организме.
- Регулярно проводите чистку кожных покровов. Ороговевшие клетки эпидермиса, закупоренные поры, кожное сало и прочие загрязнения становятся причиной неравномерного загара. Поэтому на пляж прихватите влажные салфетки и еще почаще делайте пилинг.
- Придерживайтесь элементарных правил гигиены. В солярии проследите, чтобы кабину предварительно обработали дезинфицирующими средствами. Во время сеанса пользуйтесь личными предметами обихода: коврик, следки для ног, очки. Так можно защитить себя от заражения какой-либо инфекцией.
- Пользуйтесь специальными SPF-кремами с показателем защиты более 30. Рекомендуется слой крема обновлять несколько раз за день и каждый раз, после выхода из воды. Такие крема используйте и в городских условиях с наступлением лета.
- Придерживайтесь правильного рациона питания. Если кожа здорова, то и загар на нее ложится ровно и минимален риск ее пигментирования.
Не загорайте более 2 часов, особенно во время наибольшей активности солнца (с 11 до 16 часов). Если же пятна не исчезают, а наоборот, их количество и размер увеличивается, то полностью откажитесь от солнечных ванн и посещений солярия.
Дерматологический хирург Карин Литани
Эффективные методики лечения псориаза на ногах
Доказана высокая эффективность следующих методики, применяемых в нашей клинике:
- PRP-терапия – суть метода в том, что больному вводится его собственная кровь обогащенная тромбоцитами; изначально кровь берут из вены, а вводят точечно в пораженные участки кожи ног; это приводит к улучшению обменных процессов и подавлению распространения псориаза; хорошо помогает при всех формах болезни;
- аутогемотерапия – введение внутримышечно крови, взятой из вены больного; оказывает общее стимулирующее действие на организм;
- фитотерапия – использование трав и других лекарственных растений. Их применяют в составе комплексной терапии для уменьшения лекарственной нагрузки на организм больного;
- акупунктура (иглоукалывание) – один из методов рефлексотерапии, древнейший способ, практикуемый китайскими врачами; воздействие на особые акупунктурные точки (АТ) на теле и через них на различные органы и ткани; специалисты, которые хорошо владеют этой методикой, могут устранить псориатические высыпания без применения медикаментов;
- вакуум-терапия – воздействие на АТ разреженным воздухом; с этой целью применяются специальные банки или приборы;
- другие методы рефлексотерапии – прижигание полынными сигаретами, точечный массаж, аурикулотерапия (воздействие на рефлекторные точки на ухе) и др.
Как лечат псориаз ног клинике Парамита
Особенностью клиники Парамита является использование только эффективных способов лечения псориаза на ногах по доступной цене. Применяются, как самые передовые европейские методики, так и традиционные восточные.
Правильный выбор и применение того или иного метода терапии возможен только при наличии соответствующей подготовки и клинического опыта у врача. Врачи клиники хорошо владеют всеми известными способами лечения псориаза, поэтому оно всегда проходит без побочных эффектов. Все они проходили подготовку по традиционным методам лечения в Китае и Тибете.
Чтобы избежать рецидивов необходимо устранить причину заболевания
Подробнее о нашей уникальной методике лечения псориаза
О качестве проводимого специалистами Парамиты лечения можно узнать из отзывов, а также просто расспросив посетителей, ведь многие из них систематически лечатся в клинике, годами поддерживая состояние ремиссии.
Другие причины
Если исключить общие причины, то появление белых пятен на коже может быть связано со следующими ситуациями:
- использование низкопробной косметики (кремы, тоники, лосьоны);
- после бритья кожных покровов;
- ведение малоподвижного образа жизни (к примеру, когда долго стоишь на ногах или сидишь), что ведет к нарушению кровообращения в нижней части тела;
- ношение тесной одежды, что вызывает сильную потливость;
- несбалансированное питание, где недостает витаминов и микроэлементов.
Любой из перечисленных факторов может привести к снижению синтеза меланина, что неминуемо вызывает гипопигментацию.
Не стоит сразу впадать в панику при обнаружении белых пятен на ногах и руках. Первым делом надо посетить врача-дерматолога, чтобы после обследования исключить любые серьезные заболевания.
Только после выяснения причины можно приступать к лечению, которое пропишет специалист.
Отдельно стоит выделить информацию о появлении белых пятен на ногах и других частях тела у детей. В большинстве случаев это вызвано следующими заболеваниями:
- Гипомеланоз. Дает о себе знать в первые годы жизни после перенесенных инфекционных болезней.
- Туморозный склероз. Является сигналом о более серьезных сбоях в организме (эпилепсии, отставании в умственном развитии, поражении каких-то внутренних органов).