Болезни кожи лица, основные виды
Человеческая кожа способна реагировать на любые факторы: как на внешние (солнце, ветер, влага), так и на внутренние (процессы в организме). Результатом таких реакций могут стать разнообразные болезни, которые причиняют не только моральный, но и физический дискомфорт. Поэтому при первых подозрениях, а тем более симптомах заболеваний кожи стоит обращаться к специалистам, дабы избежать серьезных проблем со здоровьем и сделать свою жизнь комфортной.
Являясь своеобразной лакмусовой бумагой, наша кожа может реагировать на все, что угодно: на изменения гормонального фона – прыщами, на долгое употребление лекарственных препаратов – розацеей, на увлеченность солнечными ваннами – куперозом и так далее.
Современная медицина выделяет более 600 проблем с кожей, подавляющее большинство из которых является лишь результатом каких-либо факторов, и лишь небольшая часть из них – это непосредственно заболевания эпидермиса.
Основными болезнями кожи лица являются:
- Анке – прыщи и угри, появление которых вызвано нарушениями в работе сальных желез;
- Розацеа – мелкая красная или розовая сыпь;
- Купероз – сосудистые звездочки;
- Папилломы – новообразования на коже, вызванные вирусом;
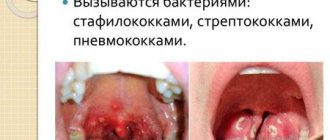
- Импетиго – инфекционное гнойное заболевание, вызываемое стрептококками и стафилококками (выражается в красных бугорковых высыпаниях и пятнах);
- Кератоз – пятна небольшого размера, покрытые грубыми чешуйками;
- Витилиго – розовые или молочно-белые пятна округлого очертания;
- Хлоазма – усиленная имеющая четкие границы пигментация кожи;
- Себорейный дерматит – отшелушивание кожи в области носа и глаз, отличающееся болевыми ощущениями и зудом.
Оглавление
- Мимические и мелкие морщины
- Неровный цвет кожи
- Морщины вокруг глаз
- Дряблая кожа
- Розацеа
- Рубцы постакне
- Изменение контуров овала лица
- Расширенные поры
- Точная диагностика признаков старения и результатов эстетических процедур
- Принципы лечения
Первые признаки старения и другие эстетические дефекты — изменения структуры, цвета и/или функции участка кожи, вызывающие беспокойство пациента.
В нашей компании Вы можете приобрести следующее оборудование для коррекции признаков старения и других эстетических дефектов:
- Thermage (Solta Medical)
- Maximus (Pollogen by Lumenis)
- GeneO+ (Pollogen by Lumenis)
- UltraPulse (Lumenis)
- AcuPulse (Lumenis)
- Fraxel (Solta Medical)
- Antera 3D (Miravex)
Причины болезней кожи лица
Любые заболевания кожи на лице не возникают сами по себе. Они, как правило, спровоцированы сторонними факторами, с поиска которых и начинается лечение любой кожной болезни.
Неправильный уход за кожей Это наиболее распространенная причина появления всевозможных проблем и болезней кожи лица. Так, неправильный уход может приводить к сильному загрязнению дермы, размножению на ней бактерий, что в конечном итоге может привести к довольно серьезным последствиям.
Наследственность Очень тяжело привести в порядок кожу, плохое состояние которой вызвано наследственностью человека. Однако правильный уход за ней, здоровый образ жизни и правильное питание могут существенно улучшить ее состояние.
Образ жизни Частые стрессы, неблагоприятная обстановка на рабочем месте, курение, употребление спиртных напитков, а также некачественных продуктов питания – все это такие может отразиться на состоянии кожи лица и даже привести к ее заболеваниям.
Заболевания внутренних органов Как правило, кожные заболевания на лице сигнализируют о неправильной работе пищеварительной системы, почек или кровеносных сосудов. Также спровоцировать появление прыщей, пигментных пятен и иных кожных проблем могут ослабленный иммунитет, вирусы и инфекции.
Проблемы с нервной системой Основные причины различных мелких высыпаний на коже лица – это стрессы, которые, к сожалению, подстерегают современного человека на каждом шагу.
Морщины вокруг глаз
Это явный признак старения кожи лица вокруг глаз различной степени выраженности — от тонких линий до крупных заломов. Их основными причинами являются хроно- и фотостарение. Весомый отягчающий фактор — курение, которое усиливает разрушительное действие матриксных металлопротеиназ на белки внеклеточного матрикса (коллаген, эластин) и способствует более раннему появлению морщин вокруг глаз.
Одной из классификаций периорбитальных морщин является следующая (рис. 4):
- Тип I — морщины простираются от наружного края глаза к брови и скуловому отростку.
- Тип II — морщины идут от наружного края глаза к скуловому отростку.
- Тип III — единичные морщины ограничены наружным краем глаза.
Узнайте больше о морщинах вокруг глаз и принципах их лечения здесь.
Рис. 4. Типы периорбитальных морщин (Tamura B.M., Odo M.Y. Classification of periorbital wrinkles and treatment with botulinum toxin type A. Surg Cosmet Dermatol 2011; 3(2): 129)
https://www.surgicalcosmetic.org.br — страница 131, figure 2
Лечение болезней кожи лица
Как и было сказано выше, первый шаг к успешному лечению любого кожного заболевания состоит в выявлении фактора, спровоцировавшего его, поскольку именно от этого зависит весь курс лечения. При этом необходимо отметить, что самолечение при кожных заболеваниях на лице, может быть не только бесполезным, но и опасным.
Если вы столкнулись с проблемами кожи на лице и желаете раз и навсегда избавиться от них, тогда посетите медицинский центр ИмиджЛаб, специалисты которого в кратчайшие сроки поставят правильный диагноз и назначат эффективный курс лечения.
Главное – не затягивать с болезнями кожи лица, поскольку даже простая дряблость или сухость кожи лица может в конечном итоге оказаться серьезной требующей профессионального лечения болезнью.
Дряблая кожа
Дряблость кожи возникает из-за потери эластичности и изменения архитектоники соединительной ткани. Эти изменения проявляются на любой части тела, но ярче всего на лице.
Важнейшей причиной дряблости является возрастная деградация коллагена и эластина. При старении волокна коллагена теряют способность к созданию упорядоченной сети, начинают склеиваться с молекулами глюкозы и формировать нерастягивающиеся нити. То же самое происходит и с волокнами эластина. Дряблости кожи способствует фотостарение, инфламейджинг, проведение химиотерапии у онкологических пациентов, возрастной синдром на фоне гормональных сдвигов в организме, дефицит микроэлементов, курение и др.
Внешне дряблая кожа отличается сниженным тонусом, морщинистостью, сухостью, склонностью к провисанию, бледным или желтоватым оттенком (рис. 5). Узнайте больше о дряблости кожи и методах ее коррекции здесь.
Рис. 5. Дряблость кожи и другие признаки старения в сравнении с молодым лицом (Health & Heldi)
Результаты терапии
При условии назначения адекватного лечения, выздоровление наблюдается в 95-98% случаев. Но даже при условии правильного подбора тактики лечения, в небольшом количестве случаев возможен рецидив базалиомы.
После удаления опухоли, пациент должен наблюдаться у онколога и регулярно проходить обследование с целью ранней диагностики возможного рецидива. Также необходимо помнить о том, что развитию базалиомы способствует избыточное действие ультрафиолетовых лучей. С этой целью пациентам рекомендуется ограничить пребывание на солнце.
Запись на консультацию круглосуточно
+7+7+78
Изменение контуров овала лица
Постепенное нарушение ровного контура лица является одним из первых признаков старения кожи и обычно наблюдается у мужчин и женщин после 45–55 лет. Основной причиной изменения контуров овала лица является старение.
С возрастом постепенно ухудшается качество кожи, ослабевает связочный аппарат мышечно-апоневротического слоя, уменьшается объем и происходит перераспределение подкожно-жировой ткани в средней и нижней трети лица, резорбируется костная ткань. Внешне это проявляется нарушением четкой линии овала лица, потерей объемов в щечно-скуловой области, формированием глубоких носогубных складок и «морщин марионетки», опущением уголков губ, углублением подбородочной складки. Лицо начинает выглядеть рыхлым (рис. 8).
Узнайте больше об изменении контуров овала лица и методах его нехирургической коррекции здесь.
Рис. 8. Изменение контуров овала лица со временем (Pinterest
Рубцы постакне
Это изменения кожи в местах заживления угревых воспалительных элементов, связанные с образованием соединительной ткани. Подавляющее большинство рубцов постакне появляются на месте папул и пустул, намного реже они возникают в области комедонов.
При повреждении кожи на уровне сосочкового слоя дермы восстановление может пройти без грубых дефектов — остаются лишь депигментированные участки с очаговой атрофией. При полном разрушении базальной мембраны формируется рубец (рис. 7) с разрастанием грубоволокнистого коллагена, деформацией кровеносных и лимфатических сосудов. Если синтез коллагена превышает его разрушение, рубец становится гипертрофическим — он выбухает над кожей. Если активность фибробластов становится чрезмерной, развивается крупный келоид за счет опухолеподобного разрастания незрелой соединительной ткани.
Рубцы постакне бывают:
- Гипертрофические.
- Келоидные.
- Атрофические:
- сколотые (icepick scars);
- закругленные (rolling scars);
- прямоугольные (boxcar scars).
Около половины рубцов постакне нарушают структуру и/или функцию кожи. Они обезображивают лицо пациента, негативно влияют на его эмоциональное состояние и самооценку, могут спровоцировать психологические расстройства и комплексы по поводу своей внешности.
Узнайте больше о рубцах постакне и методах их терапии здесь.
Рис. 7. Сколотые атрофические рубцы постакне (Danish national service on dermato-venereology)
Причины развития атопического дерматита
Атопический дерматит активно изучается дерматологами и аллергологами, но окончательно его причины до сих пор не установлены. Общепризнанным является факт, что в основе атопического дерматита лежит наследственно обусловленный чрезмерный иммунный ответ на аллергены, проявляющийся воспалением кожи.
Тем не менее, выделяют и значительную группу пациентов – около 20-30%, у которых повышенная чувствительность к каким-либо аллергенам не выявлена, а вот проявления атопического дерматита присутствуют [2].
К факторам, провоцирующим развитие заболевания, относят:
- Генетическая предрасположенность к развитию аллергических реакций;
- Нарушение целостности кожного барьера, способствующее проникновению аллергенов и микроорганизмов в более глубокие слои кожи и развитию аллергической иммунной реакции;
- Избыточное поступление аллергенов в раннем детском возрасте с пищей (белок коровьего молока, цитрусовые, шоколад т.п.);
- Нарушение иммунитета после перенесенных инфекционных заболеваний или на фоне хронической болезни.
Публикации в СМИ
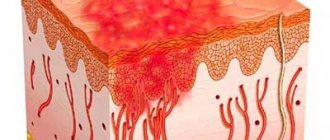
Морфологические элементы сыпи являются внешним выражением патологических процессов, которые происходят в коже. В зависимости от времени существования, динамики воспалительного процесса и под влиянием иных причин (расчёсы, вторичная инфекция и т.д.) высыпания в ходе своей эволюции могут изменять первоначальный вид. Поэтому следует отличать, какие высыпания представляют типичную картину заболевания, а какие являются результатом их дальнейшего развития. Различают первичные и вторичные морфологические элементы • Первичные морфологические элементы — высыпания, проявляющиеся на неизменённой коже. Первичные элементы подразделяются на полостные и бесполостные. К бесполостным элементам относят пятно, волдырь, узелок, узел, бугорок. Полостные элементы имеют полость, заполненную серозным, кровянистым или гнойным содержимым. К их числу относят пузырёк, пузырь и гнойничок • Вторичные морфологические элементы — высыпания, которые появляются на коже в результате эволюции первичных элементов. К ним относят гиперпигментацию, депигментацию, чешуйку, эрозию, ссадину, язву, трещину, корку, рубец, атрофию, лихенификацию и вегетацию.
Первичные морфологические элементы сыпи
Пятно (macula) характеризуется изменением цвета кожи или слизистой оболочки на ограниченном участке. Пятно по плотности не отличается от здоровых участков и не возвышается над окружающими тканями. Различают пятна воспалительные и невоспалительные. Воспалительные пятна обусловлены расширением кровеносных сосудов кожи, исчезают при надавливании на них предметнам стеклом или пальцем и вновь появляются при прекращении давления. Они имеют окраску от бледно-розовой, до синюшно-красной. Воспалительные пятна размером 2-25 мм — розеолы; 2-3 см и более — эритема. Розеолы могут быть отграниченными или сливаться, они являются наиболее частым симптомом инфекционных заболеваний. Невоспалительные пятна характеризуются отсутствием воспалительных явлений и не исчезают при надавливании. При эмоциональном возбуждении, невротических реакциях возникают крупные сливные и быстро исчезающие невоспалительные пятна — эритема стыда, гнева и пр. Среди пятен, вызванных неправильным развитием в коже кровеносных сосудов, чаще всего встречаются гемангиомы, представляющие собой порок развития мелких вен и капилляров. Пятна, вызванные стойким невоспалительным расширением капилляров кожи, называются телеангиэктазиями. При повышении проницаемости стенок сосудов или их повреждении возникают геморрагические пятна. По величине и форме их принято делить на: петехии (petechiae) — точечные кровоизлияния; пурпуру (purpura)— кровоизлияния диаметром 1–2 см; экхимозы (ecchymoses) — кровоизлияния больше 2 см в поперечнике; линейные кровоизлияния (vibices), кровоподтёки (sugillationes). Окраска геморрагических пятен последовательно в течение 2–3 нед меняется от красной, затем синей, зелёной, жёлтой, светло-коричневой, грязно-серой. При надавливании на геморрагические пятна их цвет не меняется. Гиперпигментированные пятна появляются в результате отложения в коже меланинов. Различают врождённые (чаще всего невусы) и приобретённые (фотодерматозы, веснушки и др.) гиперпигментированные пятна. При уменьшении содержания в коже меланина или при его исчезновении появляются депигментированные пятна. Различают депигментированные пятна врождённые (альбинизм) и приобретённые. К невоспалительным пятнам относят пятна от искусственного введения красок (татуировки, профессиональные стигмы).
Волдырь (urtica) — островоспалительный, несколько возвышающийся над кожей бесполостной элемент размером от 2-3 мм до 10 см и более, обычно быстро и бесследно исчезающий. Возникает в результате ограниченного островоспалительного отёка сосочкового слоя кожи с одновременным расширением капилляров. Развившийся уртикарный элемент имеет бледную фарфорово-белую окраску в центре и розовато-красную по перифериии, сопровождается зудом и жжением. Волдыри наблюдаются при крапивнице, герпетиформном дерматите Дюринга и др.
Папула, или узелок (papula) — бесполостное, выступающее над уровнем кожи образование плотной или мягкой консистенции образование, Папулы делят на воспалительные и невоспалительные, по глубине залегания на эпидермальные, дермальные или эпидермо-дермальные. Величина папул различна. Различают милиарные (1-1,5 мм), лентикулярные (2-3 мм), нуммулярные (2-3см) и более крупные по размеру папулы — бляшки. Форма и очертания папул различны. Они могут быть плоскими, полушаровидными, конусовидными, полигональными и др. Поверхность папул может быть гладкой или покрытой чешуйками.
Бугорок (tuberculum) — ограниченное и плотное, выступающее над поверхностью кожи от розово-красного до синюшно-багрового цвета образование размером от 1-2 мм до 10 мм. Они образуются в результате скопления в дерме воспалительного инфильтрата типа инфекционной гранулёмы. Бугорки могут распадаться, образуя язву, или разрешаться путём замещения инфильтрата соединительной тканью с образованием на их месте рубца или рубцовой атрофии кожи.
Узел (nodus) — ограниченное плотное образование диаметром от 1 до 5 см и более, округлой или овальной формы, расположенное в глубоких слоях дермы или подкожной жировой клетчатке. Узлы может возвышаться над окружающей кожей или определяться лишь пальпаторно. Узлы подразделяются на воспалительные и невоспалительные. Воспалительные узлы характерны для инфекционных заболеваний (сифилис, туберкулёз и др.), узловатой эритемы; окраска кожи над ними варьирует от бледно-розовой до синюшно-красной; узлы такого рода чаще всего изъязвляются и завершаются рубцом, но могут разрешаться бесследно. Невоспалительные узлы встречаются при различных новообразованиях кожи или в результате отложения в ней продуктов обмена.
Пузырёк (vesicula) — поверхностное (в пределах эпидермиса) и слегка выступающее над окружающей кожей полостное образование с серозным или серозно-геморрагическим содержимым, величиной от 3 до 5 мм. Пузырьки наблюдаются при экземе, дерматите, простом пузырьковом лишае и др.
Пузырь (bulla) — полостной элемент размером от 0,5 до 5см и более с серозным, кровянистым или гнойным содержимым. Пузыри могут располагаться под роговым слоем, внутриэпидермально или подэпидермально. Пузыри встречаются при пузырчатке, герпетиформном дерматите Дюринга, остром дерматите и др.
Гнойничок (pustula) — полостной элемент с гнойным содержимым. Разновидности: пустула, развивающаяся вокруг волосяного фолликула — фолликулит; поверхностная пустула, не связанная с волосяным фолликулом — фликтена; нефолликулярная пустула, развивающаяся в дерме — эктима; гнойнички, находящиеся вокруг сальных желёз — акне.
Вторичные морфологические элементы сыпи
Дисхромии кожи (dischromia cutis) — нарушения пигментации, возникающие на месте разрешившихся морфологических элементов сыпи. Гиперпигментация появляется в результате увеличения содержания меланина или отложения гемосидерина в коже.Уменьшение отложений меланина в коже обусловливает вторичные гипо- или депигментации. Вторичные гипо- или гиперпигментации исчезают бесследно.
Чешуйка (squama) — скопление отторгающихся клеток рогового слоя, потерявшке связь с подлежащим эпидермисом. Чешуйки могут быть рыхлыми, легко соскабливаться (псориаз, парапсориаз), или быть плотно прикреплёнными к коже (красная волчанка), быть мелкопластинчатыми (корь, отрубевидный лишай), крупнопластинчатыми (скарлатина, токсикодермия).
Эрозия (erosio) — дефект кожи в пределах эпидермиса. Эрозия возникает вследствие вскрытия пузырька, пузыря или нарушения целостности эпителия на поверхности папул.
Ссадина, экскориация (excoriatio) — дефект кожи, появляющийся в результате механического повреждения.
Язва (ulcus) — глубокий дефект кожи, захватывающий эпидермис, дерму и нередко подлежащие ткани. Развивается в результате распада таких первичных элементов, как бугорок, узел, пустула. Язвы могут также возникать в результате некроза тканей, обусловленного трофическими нарушениями из-за сосудистых изменений (атеросклероз, хроническая венозная недостаточность). После заживления язвы на её месте всегда остаётся стойкий рубец.
Трещина (rhagas, fissura) — линейные дефекты (разрывы), возникающие вследствие потери эластичности и инфильтрации отдельных участков кожи. Различают поверхностные трещины (fissurae), развивающиеся в пределах эпидермиса и заживающие бесследно. И глубокие трещины (rhagas), захватывающие, кроме эпидермиса, также часть дермы, а иногда и более глубоко лежащие ткани и оставляющие после себя рубцы. Чаще всего трещины образуются в местах естественных складок и на участках, подвергающихся растяжению (в углах рта, над суставами и т.д.).
Корка (crusta) образуется на коже в результате высыхания отделяемого мокнущей поверхности. Различают корки серозные, гнойные и кровянистые. Цвет их зависит от характера ссыхающегося отделяемого и примешанных к ним частиц пыли, лекарственных веществ и т.п. Корки могут быть тонкими, плоскими, толстыми, коническими, слоистыми, плотными, рыхлыми и т.д. Элементы смешанного характера — корко-чешуйки — возникают в случаях, когда экссудат пропитывает чешуйки.
Рубец (cicatrix) — грубоволокнистые соединительнотканные разрастания, замещающие глубокие дефекты кожи. Свежие рубцы имеют розово-красную окраску, более старые — гиперпигментированы или депигментированы. Рубцы могут находиться на одном уровне с окружающей кожей, возвышаться над ней (гипертрофические рубцы) или западать (атрофические рубцы). Рубцовые изменения — рубцевидная атрофия — могут наблюдаться и без предшествующего язвенного поражения, в результате замещения соединительной тканью инфекционных гранулём (при туберкулёзе, сифилисе) или обширных инфильтратов (красная волчанка). В отличие от обычных рубцов при рубцевидной атрофии развивается в меньшем количестве и более нежная соединительная ткань. При этом поражённая кожа резко истончается, легко собираясь в складки наподобие папиросной бумаги.
Лихенификация (lichenificatio) — утолщение, уплотнение кожи, сопровождающееся усилением её нормального рисунка, гиперпигментацией, сухостью, шероховатостью. Лихенификация наблюдается при нейродермите, хронической экземе и др.
Вегетация (vegetatio) образуется в результате разрастания шиповидного слоя эпидермиса и сосочкового слоя дермы. Представляет собой ворсинчатоподобное образование, развивающееся на поверхности папул, вопалительных инфильтратов, эрозий и др. Поверхность их может быть покрыта роговым слоем или эрозирована.
МКБ-10 • R21 Сыпь и другие неспецифические кожные высыпания
Симптомы и виды атопического дерматита
Первые проявления болезни у детей обычно отмечают в возрасте 6 месяцев в 45 %, до 1 года в 60 %, до 5 лет в 85 % случаев. [5]
В зависимости от возраста выделяют следующие формы атопического дерматита:
- младенческая (от 1 мес. до 2-х лет);
- детская (от 2 до 12 лет);
- подростковая (старше 12 лет).
Провоцирующим фактором развития АтД у младенца может стать пищевая аллергия и проявляется он в виде высыпаний на щечках, бедрах, ножках и ручках малыша. В тяжелых случаях могут поражаться большие поверхности кожи. Высыпания влажные, мокнущие, сопровождаются сильный зудом кожи, значительно нарушающим качество жизни как малыша, так и его мамы. Как следствие расчесов, на коже малыша появляются ранки, являющиеся входными воротами для грибков, вирусов и бактерий. Поэтому, при отсутствии должного ухода и своевременного лечения у малышей с атопическим дерматитом есть высокий риск присоединения вторичной инфекции. Эту форму атопического дерматита часто называют экссудативным диатезом.
По мере взросления детей заболевание может пройти самостоятельно. Но примерно у 50% детей атопический дерматит сохраняется [3]. При этом меняются и проявления заболевания – влажные высыпания исчезают, а вместо них появляются зудящие сухие участки кожи, иногда с сыпью в виде узелков и микропузырьков. Меняется и расположение высыпаний – теперь они находятся в области складок – коленных, локтевых сгибах, запястьях; на задней поверхности шеи. Часто эти проявления болезни врачи дифференцируют с нейродермитом.
После 12 лет, с наступлением подросткового периода клиническая картина болезни опять меняется. У подростков и взрослых он проявляется высыпаниями на тыльных поверхностях рук, стоп, на пальцах, и часто сопровождается сильным, нестерпимым зудом. В тяжелых формах заболевание может поражать большие участки кожи по всему телу.
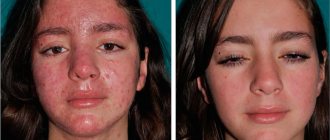
Как выглядит атопический дерматит на лице?
Ключевыми признаком атопичной кожи является сильный зуд. Вместе с ним на поверхности лица образуются покраснения, нередко они сопровождаются мокнутием и образованием корочек, поскольку поражение кожи лица характерно для младенческой и детской формы атопического дерматита. Частыми «спутниками» атопического дерматита на лице у ребенка являются другие проявления атопии:
- бронхиальная астма;
- аллергический ринит;
- аллергическое слезотечение из глаз.
Игнорировать проблему и ждать, что сыпь пройдет сама по себе — большая ошибка. Гораздо правильнее и эффективнее – обратиться к специалисту для назначения адекватной терапии и персонального подбора лечебных препаратов.
Что такое атопический дерматит (АтД)?
Термин «атопический дерматит» был предложен еще в 1935 году, а вот введен в медицинскую практику значительно позднее – в 1972.[1] Официально «атопический дерматит» был принят только в 1992 г. и введен в классификацию заболеваний МКБ-10. Это объясняет существование большого перечня синонимов, которые до сих используются для обозначения проявлений этой специфической кожной болезни врачами разных стран. Среди медицинских определений этого заболевания можно встретить такие, как экссудативный диатез, экзема, нейродермит, атопическая экзема, детская экзема, атопический дерматит.
Итак, атопический дерматит – это хроническое воспалительное заболевание кожи, которое развивается у лиц с генетической предрасположенностью к аллергии и характеризуется высыпаниями, сильным зудом и повышенной чувствительностью к аллергенам.
Распространенность атопического дерматита среди детей достигает 15–30%, среди взрослого населения — 2–10% [5]. Атопический дерматит может быть дебютом так называемого «аллергического марша», когда в дальнейшем у таких пациентов формируются другие атопические заболевания, например, пищевая аллергия, бронхиальная астма, аллергический ринит.
В последние десятилетия наблюдается существенный рост заболеваемости АтД. Заболевание приносит достаточно проблем пациентам и значительно ухудшает их качество жизни.