Красный плоский лишай – это хроническое заболевание, склонное к рецидивам, которое сопровождается зудом кожи и воспалительными высыпаниями в виде фиолетовых папул.
Данное заболевание часто поражает слизистые оболочки полости рта или половых органов. Согласно данным ВОЗ, красный плоский лишай составляет около 2,5% среди всех дерматологических болезней и 15% среди болезней слизистой оболочки ротовой полости.
В комплекс заболеваний, составляющих красный плоский лишай входят два синдрома: синдром Литтла – Лассюэра, включающий нерубцовую алопецию подмышек и лобка и рубцовую алопецию волосистой части головы, а также синдром Гриншпана-Потекаева, включающий диабет, гипертензию и эрозивно-язвенную форму дерматологического заболевания.
Достоверно причина возникновения патологии неизвестна. Выделяют нейрогенную, вирусную, бактериальную, аутоиммунную и токсико-аллергическую теории природы заболевания.
Существует ряд факторов, повышающих вероятность появления красного плоского лишая, а именно:
- генетическая предрасположенность;
- нарушения нервной системы;
- сбой иммунитета;
- аллергические (лихеноидные) реакции на химические или пищевые компоненты;
- хронические инфекции в организме;
- метаболические расстройства;
- стресс;
- травмы кожи и слизистой ротовой полости (наличие острых краев зубов, плохо изготовленные протезы);
- изменение микроэлементного состава слюны вследствие наличия протезов из разных металлов в полости рта;
- агрессивное действие некоторых лекарственных препаратов;
- возраст после 40 лет и др.
Лечение данного заболевание комплексное и требует индивидуального подхода. На основе результатов анализов, врачом подбирается схема и дозировка препаратов, как правило местного действия, которые уменьшают симптоматику патологии и предупреждают её повторное появление.
Что такое красный плоский лишай?
Красный плоский лишай является воспалительным дерматозом с различными клиническими проявлениями. В патологический процесс вовлечены ткани кожи и ее придатки (ногти и волосы), а также слизистые оболочки. Обычно заболеванию подвержены представители обоих полов среднего и старшего возраста, но иногда оно наблюдается у детей.
В современной медицине считается, что красный плоский лишай – это реакция гиперчувствительности замедленного типа в ответ на действие неоантигена эпидермального (кожного) происхождения, поскольку значимое место в природе заболевания имеет аутоиммунный аспект. Цитокины, выделяемые клетками иммунитета, провоцируют цитотоксические механизмы и запускают гибель клеток (апоптоз).
Красный плоский лишай характеризуется тремя стадиями течения:
- прогрессирующая, которая сопровождается активным проявлением симптоматики патологии: образованием папул и зудом;
- стационарная с постепенным уменьшением признаков заболевания: побледнение, уплощение папул и стихание зуда;
- регрессирующая, которой свойственен регресс папул, формирование коричневых пятен и участков атрофии на месте их локализации, исчезновение зуда.
Мази для лечения кожных покровов
Терапия дерматоза всегда предусматривает комплексный подход. Он сочетает в себе общеукрепляющее, антигистаминное лечение. Для местного применения обычно назначают следующие кремы и мази:
- Адвантан
. Гормональная мазь предназначена для купирования отечности и сильного зуда, восстановления тканей. Она не оказывает системного воздействия на организм. - Целестодерм
. Гормональная мазь характеризуется широким спектром действия. Имеет быстрый противовоспалительный эффект, отрицательно воздействует занесенные в организм бактерии, купирует зуд. Одним из составляющих компонентов является антибиотик широкого спектра действия гентамицин. - Фенистил
. Гель относится к категории антигистаминовых средств. Действующие вещества блокируют рецепторы чувствительных к аллергенам элементов, охлаждают кожу и снимают зуд. Лекарство наносят тонким слоем, но не более 3 раз в сутки. В период лечения важно избегать воздействия УФ-лучей.
Для лечения атрофической формы красного лишая недопустимо использовать средства с кортикостероидами. Для устранения заболевания обычно назначают Фенистил или Гистан. Однако после применения последнего в точках нанесения на коже могут возникать пигментные пятна.
Как определить красный плоский лишай?
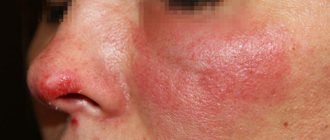
Внешнее проявление красного плоского лишая обусловлено процессами повреждения и регенерации клеток кожи и слизистой оболочки.
Для красного плоского лишая характерны следующие признаки:
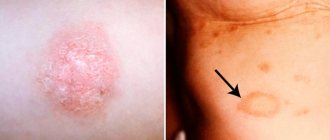
- наличие полигональных, с плоской вершиной, цветных папул 1-2 мм в диаметре;
- группирование папул с образованием колец или линий;
- образование крупных бляшек из папул (стека Уилхема), по периферии которых расположены изолированные мелкие папулы;
- симметричная локализация на коже (лучезапястные суставы, предплечья, голени, половые органы и др.);
- появление новообразований на внутренней стороне щек, деснах, языке, красной кайме губ или гениталиях при поражении слизистой оболочки;
- истончение, ломкость, помутнение ногтевых пластин;
- ярко выраженный зуд;
- быстрое появление папул при травмах кожи (феномен Кебнера);
- образование на месте исчезнувшей папулы вторичной гиперпигментации.
Врачи классифицируют основные морфологический формы красного плоского лишая, как:
- типичная, наиболее распространенная (45% случаев) форма патологии, сопровождающаяся образованием папул перламутрового цвета со специфическим налетом;
- гиперкератотическая или веррукозная, характеризующаяся образованием твердых красных, серо-желтых или темно-красных инфильтрированных бляшек на передней части голени или на верхних конечностях;
- экссудативно-гиперемическая (25% случаев), вызывающая образование отечных папул;
- эрозивно-язвенная, нередко являющаяся следствием экссудативно-гиперемического лишая и сопровождающаяся образованием небольших язв или участков эрозии на ступнях или в межпальцевом пространстве, и др.
Также в некоторых случаях наблюдаются редкие буллезная, атипичная и пигментная формы заболевания.
Появление первых признаков заболевания требует немедленного медицинского реагирования. Отсутствие своевременного лечения может привести к быстрому прогрессированию патологии и значительному ослаблению защитных сил организма. Какие анализы сдают при красном плоском лишае?
Обычно диагностика красного плоского лишая включает в себя:
- анализ крови (общий и биохимический);
- гормональный профиль;
- соскоб для гистологического и цитоморфологического исследования (пораженные ткани подвержены гиперкератозу, дегенерации эпидермиса, наличию инфильтрата и др.);
- биопсия кожи;
- консультацию стоматолога и других смежных специалистов (эндокринолог, гастроэнтеролог).
Крайне важно на осмотре у врача сообщить ему перечень принимаемых лекарственных препаратов, эпизоды недавнего стоматологического лечения, вакцинации или вирусного заболевания. Данные анамнеза значительно помогут в постановке правильного диагноза и определении природы происхождения красного плоского лишая.
Особенности лечения
При подозрении на лишай необходимо сразу посетить профильного специалиста — дерматолога. Для подтверждения заболевания врач назначает комплексное обследование, включающее анализы крови, биопсию пораженного места, аллерготесты. Важную роль в ходе обследования играет дифференциальная диагностика.
На начальном этапе высыпания на коже легко перепутать с обычной аллергией, а новообразования во рту по симптомам могут напоминать стоматит.
| Группа лекарственных препаратов | Примеры медикаментов |
| Кортикостероиды для снижения активности иммунной системы. | Преднизолон |
| Мази для купирования зуда и охлаждения кожи | Флукорт, Флуцинаром, Адвантан, Тридерм |
| Антигистаминные средства | Кларитин, Эриус, Тавегил, Супрастин |
| Антибиотики | Эритромицин, Сумамед, Метациклин |
| Витаминные комплексы | Токоферол, Неовир |
Терапия заболевания носит комплексный характер и проводится в домашних условиях. В 70% случаев оно сопровождается другими проблемами со здоровьем, поэтому с их лечения начинают борьбу с дерматологическим недугом. Затем пациенту назначают специфическую терапию, включающую медикаменты из таблицы выше.
Препараты с кортикостероидами
Кортикостероиды представляют собой препараты гормонов коры надпочечников. Они хорошо купируют воспаления и аллергические реакции. Начинают лечение красного лишая чаще всего с назначения кортикостероидов в виде кремов и мазей. При отсутствии видимого терапевтического эффекта их заменяют таблетированной формой. Когда и таблетки не дают желаемого результата, переходят к назначению инъекций.
Одним из популярных таблетированных препаратов является Преднизолон. Входящие в его состав компоненты снижают динамичность лимфоцитов, блокируют возможность их передвижения непосредственно в очаг воспаления. Для лечения красного лишая его принимают через день по 25 мг. Продолжительность терапии определяется врачом, как правило, не превышает 2 недель. Уже через несколько дней после начала приема уменьшается зуд и отечность, пропадают высыпания. После резкой отмены препарата не исключается повторное возникновение симптомов.
Антигистаминные средства
Антигистаминные медикаменты используются для устранения зуда и снижения активности аллергенов. После их применения у отдельных пациентов наблюдается эпителизация очагов поражения. Антигистамины врач назначает только в том случае, если причиной красного лишая выступает непосредственный контакт с аллергеном. Когда патологический процесс вызван нарушением работы внутренних органов, их применение считается нецелесообразным. Наибольшей эффективностью характеризуются следующие медикаменты в таблетированной форме: Кларитин, Эриус, Тавегил, Супрастин.
В случае выраженной аллергической реакции препараты назначают курсами по 7-10 дней. Их действие направлено на блокировку клеточных рецепторов, на которые воздействует гистамин. Если по прошествии этого периода побороть красный лишай не удалось, переходят к гормональной терапии. Крайне нежелательно одновременно применять антигистаминные и иммуномодулирующие лекарства. Это может обострить аллергенную реакцию и вызвать симптом сетки Уикхема.
Антибиотики и витаминные комплексы
Антибиотики используются исключительно при осложненном течении красного лишая. Они хорошо борются с патогенной микрофлорой. Как правило, назначают таблетки из группы макролидов (Эритромицин, Сумамед) и тетрациклины (Метациклин). В иных лекарственных формах подобные препараты не принимают. Если в организме присутствует прогрессирующая инфекция, внутримышечно вводят раствор Цефтриаксона и принимают 3-3,5 г Амоксициллина. После завершения курса лечения пациент должен в обязательном порядке пропить противогрибковые и иммуномодулирующие средства.
Для поддержания работы иммунитета в курс терапии обязательно включают витаминные комплексы (витамины группы В, С, Д, Токоферол и Ретинол). В случае средней степени тяжести течения заболевания их применяют в виде таблеток, а в осложненных случаях — в виде инъекций. Хорошо себя зарекомендовал комплексный препарат Неовир. Курсовое его применение способствует снижению проницаемости сосудов, улучшению синтеза белка в мягких тканях.
Чем опасен красный плоский лишай?
Отсутствие лечения или тяжелая стадия заболевания может привести к поражению всего кожного покрова, ярко выраженному дискомфорту и значительному снижению иммунитета.
Красный плоский лишай на волосистой части кожи головы может вызвать необратимую потерю волос, а на ногтевых пластинах – деформацию ногтей (истончение, расщепление, отторжение ногтевой пластины, вплоть до лизиса ногтя).
Патологическое поражение в области глаз чревато ухудшением зрения или сужением слезного канала.
Эрозивная форма заболевания нередко приводит к образованию рубцов, и шрамов, а следствием поражений слизистой оболочки гениталий может быть сужение влагалища или фимоз.
Также некоторые формы заболевания склонны к малигнизации и перерождению в плоскоклеточный рак кожи.
Причины и симптомы заболевания
Патогенез заболевания сводится к некорректной работе иммунитета, когда он начинает атаковать элементы дермы. Ученые не смогли окончательно определить причину, почему так происходит. Однако им удалось выделить группу факторов, наличие которых повышает в несколько раз вероятность возникновения лишая:
- генетическая предрасположенность;
- сбои в функционировании нервной системы;
- заболевания ЖКТ (гастриты, колиты различной этиологии);
- вирусные поражения организма;
- отравление химическими веществами;
- повреждения слизистой полости рта;
- продолжительный прием медикаментов, в составе которых присутствуют тетрациклин, ибупрофен и пр.
В начале развития заболевания на кожных участках появляются многочисленные узелки малинового цвета. Новообразования имеют неправильную форму, а размеры варьируются в пределах 2 см. Поверхность узелков имеет специфический блеск. Узелки могут сливаться воедино, в результате чего формируются покрытые белесыми чешуйками бляшки. Приблизительно у четверти пациентов лишай поражает слизистые рта, влагалища или головки полового органа. Клиническая картина всегда дополняется сильным зудом, что провоцирует проблемы со сном и раздражительность.
Как вылечить красный плоский лишай?
Состав и тактика терапии плоского лишая зависят от степени распространения поражения, от причины и локализации патологии, от сведений об эффективности ранее проводимой терапии. Так, лечение заболевания предусматривает применение системных и наружных лекарственных препаратов, а также фототерапию.
Среди наиболее эффективных лекарственных групп препаратов для лечения красного плоского лишая специалисты выделяют:
- антигистаминные препараты;
- поливитаминные комплексы;
- антимикотические средства;
- системные кортикостероиды;
- системные ретиноиды и др.
Поражение слизистой оболочки полости рта при КПЛ
Топические и системные ГКС
Топические ГКС являются препаратами 1 линии для лечения локализованных форм КПЛ слизистой оболочки полости рта. Сильные и очень сильные препараты — клобетазол, триамцинолон, бетаметазон, флуоцитонид, флутиказон — обладают доказанной эффективностью и безопасностью. Эти препараты обычно наносятся 2 раза в день как в неразбавленном виде (например клобетазола пропионат 0,05%), так и смешанными с препаратом Оrabase (например, триамцинолон) в течение 1-2 месяцев с последующим переходом на применение в поддерживающем режиме. Также, возможно применение ГКС в виде внутриочаговых инъекций, однако данных в пользу преимущества данного метода перед остальными недостаточно (существуют только отдельные клинические случаи). Системная терапия с применением пероральных ГКС может быть показана при значительной тяжести заболевания, в случае рефрактерности к наружной терапии, однако доказательная база такого подхода недостаточна, адекватные плацебо-контролируемые исследования не проводились. С учетом широкого спектра побочных явлений на фоне применения системных ГКС, даннная группа препаратов применяется в виде короткого курса с последующим переходом на топическую терапию.
Топические ингибиторы кальциневрина
Интерес к возможности применения топических ингибиторов кальциневрина был привлечен в первую очередь их противовоспалительным действием, отличным от тГКС. Механизм действия препаратов реализуется за счет подавления активности Т-клеток на уровне транскрипционных факторов. Опубликованные исследования по изучению эффективности данной группы препаратов весьма противоречивы — метаанализ, выполненный в 2012г, оценивавший 3 рандомизированных контролируемых исследования показал, что эффективность пимекролимуса не превышает плацебо. Последующие исследования были более обнадеживающими — согласно полученным данным эффективность топических ингибиторов кальциневрина была сравнима с действием тГКС. В исследовании, выполненом в 2014г, было показано, что эффективность пимекролимуса в сравнении с такролимусом несколько выше, в то время как в более свежих исследованиях действие такролимуса и пимекролимуса оказалось эквивалентным. Эти данные были подтверждены в открытом рандомизированном контролируемом исследовании (2017г), пилотном рандомизированном контролируемом исследовании, последующем метаанализе. Многие врачи в своей клинической практике обнаруживают более высокую эффективность такролимуса. К побочным эффектам топических ингибиторов кальциневрина относят локальное раздражение, жжение, особенно на эрозированных очагах (что ограничивает их применение в случае эрозивной формы КПЛ), но в целом их профиль безопасности не уступает длительно применяющимся тГКС. Отсутствие побочных эффектов тГКС обусловливает увеличивающийся интерес к применению данных препаратов в клинической практике.
Топические и системные ретиноиды
Ретиноиды обладают определенным иммуномодулирующим действием за счет прямого воздействия на Т-клетки через ядерные рецепторы ретиноевой кислоты. Топические ретиноиды являются альтернативой тГКС при неэрозивной форме КПЛ и рекомендуются в качестве препарата 2 линии терапии по мнению World Workshop in Oral Medicine IV. Несмотря на доказанную эффективность топического третиноина и изотретиноина 0,1% (в плацебо-контролируемых исследованиях), в одном из исследований была доказана более низкая эффективность по сравнению с тГКС. К побочным эффектам относят местное раздражение, фоточувствительность, тератогенность. Возможность рецидива заболевания в течение 2-5 недель после прекращения использования препарата значительно ограничивает широкое применение топических ретиноидов в повседневной практике. Применение системных ретиноидов (этретината, изотретиноина) ограничено в связи с недостаточным соотношением риск-польза, однако, использование алитретиноина может быть более успешным.
Другие препараты для лечения
При плоском лишае достаточно часто нарушается функционирование систем внутренних органов. Поэтому требуется своевременное и качественное лечение иных проблем со здоровьем. Речь идет о таких распространенных заболеваниях как диабет, неврозы, повышенное давление, воспалительные процессы в органах. Для нормализации кровообращения в тканевых структурах рекомендуется прием сосудистых медикаментов (Ксантинол, Трентал).
При возникновении ярко выраженного раздражения, что влечет за собой проблемы со сном и ухудшает качество жизни человека, показано применение седативных и снотворных медикаментов (Феназепам, Медазепам). Их прописывают исключительно при острой и подострой форме лишая. Перечисленные таблетки принимают в течение 14 дней. дозировка всегда подбирается индивидуально, но в случае Медазепама не может превышать 10 г.