Краткая характеристика заболевания
Стрептококк — это условно-патогенный микроорганизм, который в норме присутствует на кожных покровах всех людей. Для его размножения должны возникать повреждающие факторы. К ним относятся:
- снижение резистентности иммунной системы;
- частое использование антибактериальных средств не по назначению или большими дозировками;
- наличие стрептококка гемолитического типа;
- наличие повреждений на коже, через которые проникают патогенные микроорганизмы.
Стрептококк у детей чаще заселяется в места частых порезов, ссадин, укусов насекомых. Кожа внешне выглядит целостной, однако на ней присутствуют микротрещины, через которые проникает бактерия, вызывая воспаление. Сначала образуется покраснение, скопление серозного экссудата, затем выделяется гной.
Патологией может страдать 1 ребенок, но нередко она появляется в виде вспышки эпидемии, например, в детском саду.
Патогенные микроорганизмы распространяются от зараженного человека или носителя, предметов быта. У пациента повышается температура тела, ухудшается самочувствие. Происходит интоксикация организма, вызывая головную, суставную, мышечную боль. Главный симптом: страдают кожные покровы, на них появляются обильные нагноения, проникающие до глубоких слоев эпидермиса.
Проведение диагностики перед назначением лечения
Невозможно определить метод терапии, если не установлена точная причина патологии. Применяют несколько видов диагностики, чтобы дифференцировать диагноз. Используют лабораторные и инструментальные методы.
- Сбор анамнеза со слов родителей или ребенка.
- Общий осмотр. На теле появляются области покраснения, воспаления, повреждения кожных покровов. Из-за размножения стрептококка могут формироваться эрозии, язвы. Часто наблюдаются высыпания, содержащие гной.
- Общеклинический анализ мочи и крови, биохимический тест. Определяют состояние внутренних органов, биологических жидкостей. При бактериальном носительстве повышено СОЭ, увеличено количество лейкоцитов.
- Бактериологический посев. Это основной метод, определяющий возбудитель. Берут мазок из пораженной области, засевая его на питательную среду. Результат определяют через 5-7 дней. Выявляют не только бактерию, но и антибиотики, к которому у нее есть чувствительность.
С помощью бактериологического посева находят препараты, к которым микроорганизм имеет чувствительность. Это позволяет врачу назначать верный способ терапии. Устраняется риск использования большого количества антибиотиков, из-за чего может развиться суперинфекция. То есть штамм патогенных бактерий, у которого отсутствует чувствительность к любым видам противомикробных средств.
Как передается стрептодермия?
Основной путь передачи инфекции – контактно- бытовой. Заболевание возникает при тесном контакте с зараженным человеком, пользовании с ним общими вещами, постельным бельем, предметами быта.
Иногда отмечаются случаи заражения стрептококком через укусы насекомых (комаров, мошек) или при попадании в ранки возбудителя через пыль в спортивном или тренажерном зале. В редких случаях стрептодермия развивается вследствие механического повреждения кожных покровов (порезов, царапин, ссадин).
Правила гигиены при терапии
Помимо употребления лекарственных средств, пациент и родители должны соблюдать правила гигиены, чтобы возбудитель не распространился на окружающих людей. Стрептодермия заразна, поэтому ребенок опасен, может вызвать вспышку эпидемии. Выделяют следующие методы, направленные на нормализацию гигиены пациента.
- В первые 4 дня терапии нельзя мыться. Иначе консистенция очага поражения станет влажной, инфекция распространится по другим областям тела. Применение мазей затрудняется.
- Чтобы не допустить загрязнения тела на период отсутствия купания, пораженные участки протирают полотенцем с водой или растительными отварами.
- Запрет на расчесывание пораженных областей. При сильном зуде наносят антигистаминную мазь.
- Наличие индивидуальных средств личной гигиены, столовых приборов, игрушек на период болезни. Правило сохраняется и после терапии, чтобы не допускать распространение других инфекций среди детей.
- Мягкие игрушки простирывают, убирают на время лечения. Используют предметы из пластика, дерева и других твердых элементов. Их моют, обеззараживают.
- Постельное белье, одежду, полотенца гладят горячим утюгом.
- Царапины, ранки обрабатывают антисептиком.
Применение методов гигиены не устраняет заболевание, но контролирует его, не дает произойти заражению других людей. Если родители продолжают водить ребенка в общественное учреждение, возникает риск эпидемии.
Препараты и средства для местного применения
Пораженные участки и окружающие ткани должны периодически обеззараживаться. Раньше применялись устаревшие препараты для лечения стрептодермии у детей, но больше эти методы не рекомендуются из-за высокого риска побочных эффектов. К ним относится азотнокислое серебро, ртутная мазь.
Дополнительно применялись настои трав. К ним относится ромашка, календула, череда, мать-и-мачеха. Они обладают антисептическими, противовоспалительными, заживляющими свойствами. Метод эффективен, но народные методы — это вспомогательные компоненты. Требуется применение лекарств.
Часть дерматологов, педиатров советует использовать раствор марганцовки. Она продается не во всех аптеках. Купить ее можно только по рецепту врача. Это вызывает осложнения при продолжительной терапии.
Рекомендуется использовать современные антисептики, антибиотики, обладающие качественным составом. Их наносят курсом не более 10 дней, чтобы у бактерии не возникло резистентности к действующему веществу.
Антисептическая обработка
В отличие от антибиотиков, антисептики содержат компоненты, редко вызывающие побочные реакции. Это снижает риск аллергии, ухудшающей самочувствие человека. Предпочтительно использовать следующие средства:
- бриллиантовый зеленый, 2%;
- перекись водорода, 1%;
- спирт салициловый, 2%;
- борная кислота;
- фукорцин.
Когда лекарство наносится первые 1-2 дня, ребенок чувствует боль, жжение. При заживлении кожных покровов дискомфорт исчезает. Рекомендуется обрабатывать пораженные участки и кожу вокруг них в диаметре 5 см каждый день. Когда пораженный участок подсох после нанесения раствора, используют мазь. Она обладает густой консистенцией, поэтому задерживается на тканях, вызывая пролонгированный эффект.
Антисептики нельзя применять в качестве единственного лечения, обязательно используют антибактериальные мази.
Антистатическим действием обладает отвар растений. Они уничтожают часть бактерий, снимают раздражение, зуд, боль. Но в качестве основного способа лечения народные средства не используются. Их эффективности недостаточно.
Местная антибактериальная терапия
Используют мази на основе антибиотика, реже применяют дополнительное вещество стероидного происхождения. Средство уничтожает патогенную микрофлору, снимает воспаление, заживляет ткани. Виды комбинированных лекарственных средств, их цены представлены в таблице.
| Антибактериальная мазь | Цена (руб.) | Мазь с антибиотиком и гормоном | Цена (руб.) |
| Левомеколь | 40 | Тридерм | 750 |
| Эритромициновая | 30 | Акридерм | 420 |
| Тетрациклиновая | 50 | Канизон | 500 |
| Ретапамулин | 120 | Целестодерм | 500 |
| Бактробан | 300 | Лоринден | 320 |
| Мупироцин | 370 | Белогент | 350 |
| Линкомициновая | 50 | ||
| Гентамициновая | 30 | ||
| Синтомицин | 40 | ||
В комбинированных мазях используют антибактериальные и противовоспалительные компоненты, может присутствовать вещество против грибка. Это связано с тем, что при продолжительной антибактериальной терапии может развиться кандидоз, ухудшающий состояние тканей.
До года использование стероидов, даже местно, не желательно.
Гормональные компоненты негативно влияют на эндокринную систему малыша. Есть риск отклонений состояния здоровья. Дерматолог может назначить препарат, но вызываемый эффект должен превышать риск побочных действий.
Принципы антибактериальной терапии
Перед применением антибиотиков врач предупреждает пациента о риске, возникающего при неправильном применении. Запрещено использовать средства более 10 дней.
Нельзя наносить или пить большие дозы, это вызовет резистентность патогенной микрофлоры. Существует 2 способа употребления антибиотиков.
- Местно
. Средство проникает только в глубокие слои эпидермиса, минуя системный кровоток. Поэтому побочные реакции в виде диспепсии, невралгии не появляются. - Системно
. Используют таблетки, капсулы, инъекции. Форму лекарства назначают при тяжелых поражениях, чтобы вызвать быстрое действие. Рекомендовано дополнительно употреблять лактобактерии, чтобы не возникло диспепсических расстройств. Средство проникает во все ткани, поэтому риск распространения стрептококка внутрь отсутствует.
Бактерия вызывает обширные воспалительные процессы. Это связано с реакцией иммунитета, направляющей в очаг поражения лимфоциты, выделяющая медиаторы воспаления. Чтобы устранить действие, применяют не одни только антибиотики, а комплекс с гормональными веществами.
Для детей до 5-6 лет предпочтительнее препараты в форме суспензии. Они мягче действуют на ЖКТ, реже вызывают нарушение формирования стула. Ребенку старшего возраста или взрослому назначают таблетки. Редко используют инъекции.
Терапия пиодермий
Бактериальные инфекции кожи являются междисциплинарной проблемой, они встречаются в практике хирургов, терапевтов, педиатров, гинекологов.
Пиодермии (от греч. pyon – гной, derma – кожа) составляют обширную группу различных по клиническим формам, течению и прогнозу дерматозов, в основе которых лежит гнойное воспаление кожи, ее придатков и подкожной жировой клетчатки (рис. 1).
Заболевания кожи, связанные с деятельностью бактерий, как патогенных, так и условно-патогенных, характеризуются нозологическим многообразием. Инфекционный процесс при пиодермиях порой не ограничивается лишь локальным эффектом – развитием воспаления, но может нанести серьезный урон общему состоянию организма (например, синдромы стафилококкового и стрептококкового токсического шока), приводит к возникновению заболеваний, протекающих без воспалительных явлений (точечный кератолизис) [1, 2].
Возбудителями пиодермии являются в основном стафилококки и стрептококки, относящиеся к грамположительной микробной флоре. Возникновение нагноения кожи под влиянием стафилококков и стрептококков объясняется воздействием на нее различных продуктов метаболизма, выделяемых пиогенными кокками в процессе их жизнедеятельности (экзотоксины, энтеротоксины, ферменты и др.).
В российской дерматологии общепризнанной является классификация пиодермий, предложенная Jadasson (1949) в модификации А.А. Каламкаряна (1954) и С.Т. Павлова (1957), согласно которой пиодермии в зависимости от возбудителя традиционно разделяют по этиологическому принципу – стафилодермии и стрептодермии, а также смешанные – стрептостафилодермии. По протеканию заболевания выделяют острые и хронические формы; по глубине поражения – поверхностные и глубокие, а по механизму возникновения – первичные и вторичные.
Клинические проявления гнойничковых болезней кожи разнообразны. Наиболее распространенными являются фолликулиты, вульгарный сикоз, фурункул, карбункул, гидраденит, импетиго, хроническая язвенная пиодермия. У грудных детей может развиться эпидемическая пузырчатка новорожденных и др.
Пиодермия часто осложняет зудящие кожные заболевания (так называемая вторичная пиодермия), особенно чесотку, экзему, нейродермит, атопический дерматит. Нередко вторичная пиодермия наблюдается при пузырчатке, опоясывающем герпесе, микозах, язвенно-некротическом ангиите.
Лечение гнойничковых заболеваний кожи остается одним из актуальных вопросов терапии дерматозов [3].
Лечение пиодермий всегда должно быть комплексным и включать особый режим поведения и ухода за кожей, диету, местные и системные препараты, а также физиотерапевтические процедуры.
В лечении гнойничковых заболеваний кожи необходимо соблюдать основной принцип, а именно – проводить этиотропное лечение, т. е. воздействующее на возбудителя, и патогенетическое – для устранения способствующих пиодермии факторов и коррекции сопутствующей патологии.
Режим больного пиодермией в первую очередь предполагает рациональный уход за кожей, как в очаге поражения, так и вне его.
При локализованных формах заболевания не рекомендуется мыть кожу лишь в очаге поражения и вблизи него, а при диссеминированном процессе мытье запрещается вообще.
Волосы в области расположения пиодермических элементов необходимо состричь (не брить!).
Непораженную кожу обрабатывают, особенно тщательно в окружности очага поражения, дезинфицирующими растворами (1–2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия и др.).
С целью предотвращения распространения инфекции ногти должны быть коротко острижены, дважды в день их обрабатывают 2% спиртовым раствором йода.
При длительно текущих процессах, а также при множественных высыпаниях особое внимание следует уделить диете: питание должно быть регулярным, полноценным, богатым витаминами; резко ограничивают количество соли и углеводов; полностью исключается алкоголь.
Для местного лечения поверхностных форм пиодермий используют спиртовые растворы (салициловой кислоты, камфоры), анилиновые красители (фукорцин, 1% бриллиантовый зеленый, 0,1% калия перманганат), топические антисептические и антимикробные препараты. При необходимости, принимая асептические меры, вскрывают покрышку фликтен и пустул с последующим промыванием 3% раствором перекиси водорода (водорода пероксид) и смазыванием дезинфицирующими растворами: нитрофуралом 0,1%, йода раствором спиртовым 5%. В качестве антисептических средств широко применяют хлоргексидин (0,5% спиртовой или 1% водный раствор хлоргексидина биглюконата), диоксидин, эвкалипта листьев экстракт, микроцид, повидон-йод и др.; для наружного лечения также эффективны аэрозоли, т. к. они равномерно наносятся на поверхность, быстро проникают в кожу: триамцинолон, гидрокортизон + окситетрациклин, лифузоль, декспантенол. На распространенные множественные очаги наносят мази, содержащие антибиотики и сульфаниламиды: 2% мазь, крем фуцидина, 2% мазь мупироцина, сульфадиазин, бацитрацин + неомицин, сульфатиазол серебра, левомеколь, гелиомициновая мазь 4%, линкомициновая мазь 2%, гентамициновая мазь 0,1%. Курс лечения составляет 7–14 дней.
Топические комбинированные глюкокортикостероидные препараты с противовоспалительным и антибактериальным действием назначают при вторичной пиодермии основных дерматозов (атопического дерматита, чесотки, экземы и др.): фуцикорт, фузидовая кислота, гидрокортизон + окситетрациклин, лоринден С, целестодерм с гарамицином, травокорт и др. Курс лечения 7–14 дней.
При лечении поверхностных форм пиодермий (остиофолликулиты, фолликулиты, импетиго, эктима) хороший терапевтический эффект был получен при использовании сульфатиазола серебра – 2% крема аргосульфан [4].
После первичной обработки глубоких ограниченных очагов стафилококковой инфекции показаны также рассасывающие средства, ферменты, мази, ускоряющие репаративные процессы в коже, обеспечивающие глубокое проникновение лекарственного препарата и ограничивающие распространение гноя: ихтаммол, 0,25% раствор трипсина, химотрипсин, левосин, пиолизин, актовегин, солкосерил, цинка гиалуронат.
Для лечения язвенных поражений при пиодермии применяют эпителизирующие мази и повязки, для очищения от некротических масс – ируксол, трипсин, химотрипсин. В последнее время впечатляющий эффект при лечении язвенных дефектов при пиодермии получен от применения 2% крема аргосульфан. В качестве действующего начала содержит серебряную соль сульфатиазола, которая обладает мощным антибактериальным эффектом на грамотрицательные и грамположительные микроорганизмы (стафилококки, стрептококки, вульгарный протей, кишечная палочка, клостридии и др). и более чем на порядок превосходит аналогичное действие одних сульфаниламидов. Ионы серебра, содержащиеся в креме, ослабляют сенсибилизирующие свойства сульфаниламидов, а благодаря связыванию с РНК микробных клеток они обладают и бактериостатическим действием. Серебряная соль сульфатиазола обладает слабой растворимостью и всасываемостью с раневой поверхности, что позволяет длительно поддерживать более-менее постоянную концентрацию препарата в очаге воспаления. Сульфатиазол, как составная часть крема, подавляет размножение микроорганизмов. Гидрофильная основа крема, имеющая оптимальное значение рН и содержащая большое количество воды, обеспечивает местное анальгезирующее действие и увлажнение раны, способствуя репарации тканей. Препарат наносится на очаги поражения 2–3 р./сут.
Мы применяли аргосульфан при лечении гангренозной пиодермии. Его применение в составе комплексной терапии позволило добиться у всех больных полного или почти полного клинического излечения. Это выражалось в уменьшении или исчезновении болевых ощущений при перевязках и вне их, в очищении язвенного дефекта от некротических тканей и появлении зрелых грануляций и краевой эпителизации в области язв, а также в отсутствии или резком снижении роста микрофлоры. Использование аргосульфана у всех пациентов приводило к быстрому рубцеванию язв (в среднем в течение 20–22 дней в зависимости от глубины и обширности дефекта), при этом в процессе лечения больные не отмечали никаких побочных эффектов от проводимой местной терапии.
В целях санации всей кожи рекомендуют общее ультрафиолетовое облучение или обтирание визуально здоровой кожи дезинфицирующими средствами. При отсутствии эффекта от наружного лечения глубоких поражений на лице, шее (фурункул, карбункул), при пиодермиях, осложненных лимфангитом, лимфаденитом, показано этиотропное лечение антибиотиками широкого спектра действия (парентерально или внутрь).
Системные антибиотики при пиодермиях применяют при длительном хроническом течении процесса, большой его распространенности, наличии общих явлений (лихорадка, головная боль, недомогание) и регионарных осложнений (лимфаденит, лимфангиит), локализации глубоких пиодермий на лице, особенно в области носогубного треугольника.
Лечение больных хронической пиодермией системными антибактериальными препаратами должно быть основано на результатах бактериологического анализа с определением чувствительности к ним микрофлоры.
В последние годы препараты пенициллина практически не применяются в терапии пиодермии. В настоящее время наиболее эффективными и в то же время вызывающими наименьшее число побочных реакций являются антибиотики – макролиды (эритромицин, джозамицин, кларитромицин и др.), линкомицин, тетрациклины (тетрациклин, метациклин, доксициклин). Можно назначать также рифампицин, цепорин, цефазолин, цефалотин, цефотаксим, цефтриаксон и другие антибиотики, устойчивые к β-лактамазам и имеющие широкий спектр действия. Разовые и курсовые дозы антибиотиков, способ их введения подбирают индивидуально в зависимости от клинической картины и течения процесса.
Реже антибиотиков, обычно при их непереносимости, применяются сульфаниламидные препараты, которые менее эффективны и нередко вызывают токсидермии. Обычно используют препараты пролонгированного действия (сульфамонометоксин, ко-тримоксазол и др.).
В амбулаторной практике целесообразно применять только антибиотики для приема внутрь с высокой биодоступностью и длительным периодом полувыведения (что позволяет снизить количество приемов в течение суток), при этом воздействие на микрофлору кишечника должно быть минимальным.
При лечении в условиях стационара предпочтение отдают парентеральному введению антибактериальных препаратов. При ступенчатом лечении вначале антибиотик назначают парентерально, а при положительной динамике состояния больного (через 3–7 сут) переходят на его применение внутрь. При первичных инфекциях кожи выбирают антибиотики пенициллинового ряда, альтернативные препараты – цефалоспорины II и III поколения, линкозамиды и фторхинолоны. При легкой или средней форме протекания болезни назначают лекарственные формы для приема внутрь.
При остром течении болезни антибиотик назначается курсом не менее чем на 5–7 сут, при хроническом – на 7–10 сут.
Помимо антибактериальной терапии при хронических формах пиодермии широко применяется иммунотерапия. К средствам активной специфической иммунотерапии относятся стафилококковый анатоксин (нативный и адсорбированный) и стафилококковый антифагин, стафилопротектин, представляющий собой смесь цитоплазматического стафилококкового антигена и анатоксина (препарат вводят подкожно в область нижнего угла лопатки 2 р./нед.). Первая инъекция в дозе 0,3 г, последующие четыре – по 0,5 г. Больным с тяжелыми заболеваниями внутренних органов, что является противопоказанием для проведения активной иммунотерапии, назначают антистафилококковый γ-глобулин или антистафилококковую гипериммунную плазму.
С целью стимуляции неспецифических факторов иммунитета используют аутогемотерапию, пирогенал, продигиозан, диоксометилтетрагидропиримидин, спленин, настойку китайского лимонника, экстракт элеутерококка, гемотрансфузии.
В терапии рецидивирующих, упорно протекающих пиодермий широко применяются иммуностимуляторы, особенно в тех случаях, когда есть возможность подтвердить факт иммунных нарушений: препараты тимуса (тималин, тактивин и др.), препараты γ-глобулинов (γ–глобулин внутримышечный и др.), синтетические химические вещества (левамизол, диуцифон, изопринозин), стерильный фильтрат культуральной жидкости некоторых видов самопроизвольно лизирующихся актиномицет (актинолизат), азоксимера бромид (полиоксидоний). Перспективны стимуляторы выработки интерферонов (оксодигидроакридинилацетат натрия, меглюмина акридонацетат и др.). При всех хронических, вялотекущих формах пиодермии показаны аскорбиновая кислота и витамины группы В и препараты, улучшающие микроциркуляцию (пентоксифиллин, ксантинола никотинат и др.).
При различных формах хронических глубоких пиодермий (язвенно-вегетирующая, гангренозная пиодермии) к антибиотикотерапии присоединяют системные глюкокортикоиды (преднизолон 30–60 мг/cут, метилпреднизолон, бетаметазон), цитостатики (азатиоприн 150 мг/сут, проспидия хлорид).
При лечении абсцедирующего и подрывающего фолликулита Гоффманна применяют изотретиноин из расчета 0,5–1 мг/кг массы тела в течение нескольких месяцев или комбинацию системных антибиотиков и глюкокортикоидов.
В комплексную терапию пиодермий входят физиотерапевтические процедуры: ультрафиолетовое облучение, сухое тепло, УВЧ, низкоэнергетическое лазерное излучение, wiRA-терапия – коротковолновое инфракрасное излучение, прошедшее фильтрацию через воду (780–1400 нм).
Профилактика пиодермий, как первичная (у лиц без гнойничковых заболеваний в анамнезе), так и вторичная, предусматривающая предупреждение рецидивов пиодермии, заключается в проведении определенных мероприятий на производстве и в быту.
На производстве необходимо устранение факторов, приводящих к нарушению санитарно-технических и санитарно-гигиенических норм, производственному травматизму и микротравмам.
Одним из средств борьбы с пиодермиями является своевременная обработка микротравм, для чего применяют растворы анилиновых красителей, спиртовой раствор йода, а также пленкообразующий аэрозоль нитрофурал.
Следует проводить лечение выявленных общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарный диабет, болезни пищеварительного тракта, ЛОР-органов и др.).
Вторичная профилактика пиодермии включает периодические медицинские осмотры, учет и анализ заболеваемости, диспансеризацию больных, проведение противорецидивной терапии (стафилококковый анатоксин, витамины, общие УФО, уход за кожей, санация фокальной инфекции).
Системные антибактериальные лекарства
При распространении стрептококка повышается риск развития осложнений в виде ангины, фронтита, синусита. В тяжелых случаях развивается гнойный перикардит. То есть бактерии вместе с токсинами накапливаются в околосердечной сумке, постепенно образуется поражение миокарда.
Чтобы препятствовать распространению микроорганизма, рекомендуется использовать системные лекарства, то есть влияющие на весь организм. Их назначают после бактериологического посева. Врач использует дозировку, соответствующую весу ребенка. Это исключает риск тяжелых побочных последствий. Рекомендованы препараты следующих групп:
- пенициллины (Амоксициллин, Амоксиклав, Аугментин);
- цефалоспорины (Ципрофлоксацин, Супракс, Цефуроксим);
- макролиды (Эритромицин, Сумамед, Кларитромицин).
Каждый день пьют препараты, восстанавливающие состав кишечной микрофлоры (для детей подходит Линекс, Нормобакт-L). Это препятствует диарее, воспалительным процессам на слизистой оболочке пищеварительного тракта. Если у ребенка появляются побочные реакции, не дожидаясь привыкания средство отменяют.
Применение лекарства перорально в правильной дозировке предупредит гастрит, обострение язвы, колит, другие воспалительные патологии ЖКТ.
Если ребенок на момент лечения ранее не употреблял противомикробные препараты, начинают с самых легких лекарств. Бактериологический тест к средству должена быть положительным.
Аналоги
Есть несколько препаратов, которые оказывают схожее с Банеоцином действие.
Средство Линкомицин в виде мази отлично справляется с воспалительными процессами в кожном покрове. В составе также присутствует неомицин, воздействующий на аэробные микроорганизмы.
Мазь Бондерм активно используется при разных кожных заболеваниях. Может применяться взрослыми и детьми. Также прописывают для профилактики инфекционного заражения швов, порезов и ранок после хирургического вмешательства. В редких случаях приводит к аллергическим реакциям и другим побочным проявлениям. Можно использовать в период вынашивания ребенка и грудного вскармливания под врачебным наблюдением.
Дополнительные правила при антибиотикотерапии
На время антибиотикотерапии самочувствие пациента ухудшается. Это связано с влиянием действующего вещества на внутренние органы. Оно распространяется через системный кровоток, проникая в печень, почки, сердце, головной мозг. Это не только вызывает уничтожение бактерий, но и вредит собственным тканям. Поэтому требуется соблюдать следующие правила:
- ежедневно пить воду без газа в соотношении 50 мл жидкости на 1 кг тела;
- ребенок должен спать ночью, иметь дневной сон;
- употреблять таблетки вместе с пищей, чтобы снижать нагрузку на пищеварительный тракт;
- пить кефир, ряженку, чтобы восполнять уничтоженные лактобактерии кишечника;
- снизить физическую нагрузку;
- употреблять поливитаминные комплексы, препятствуя гиповитаминозу;
- при отсутствии повышения температуры тела гулять на свежем воздухе без контактов с другими детьми.
Несмотря на большое количество побочных эффектов от лечения лекарствами, без антибиотиков обойтись нельзя. Бактерии уничтожаются только этими категориями препаратов. Если использовать лишь антисептики или народные методы, высок риск распространения патогенного микроорганизма в системный кровоток.
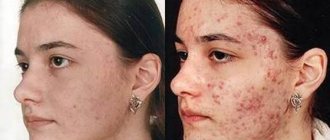
Симптомы стрептодермии
Симптомы стрептодермии у детей и взрослых одинаковые. Продолжительность инкубационного периода при стрептококковой инфекции составляет от 7 до 10 дней. Затем:
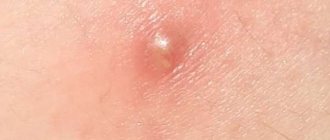
- На коже (чаще всего лица) появляются розовые пятна округлой формы. Их очертания могут быть правильными или неправильными.
- Через несколько дней на поверхности очагов образуются гнойно-пузырьковые элементы.
- При импетиго они быстро вскрываются и заживают. После них на коже не остаются рубцы и шрамы.
- При эктиме происходит поражение росткового слоя кожи, поэтому не исключено образование непроходящих шрамов.
- При неглубоком поражении кожи после выздоровления возможна временная гипопигментация кожи.
Какие-либо субъективные ощущения при заболевании отсутствуют. В редких случаях пациенты жалуются на:
- кожный зуд;
- сухость пораженных участков;
- головную боль;
- боль в мышцах.
При обширных дерматологических поражениях у детей возможно повышение температуры тела, увеличение лимфатических региональных узлов.
Если патологический процесс принимает диффузный характер, очаги стрептодермии очень быстро распространяются по телу, сливаются друг с другом, образуя более крупные элементы.
Признаки хронической стрептодермии
Перевести заболевание в хроническую форму могут:
- перегрев, переохлаждение;
- варикозное расширение вен;
- снижение местного иммунитета;
- наличие открытых раневых поверхностей;
- пониженная реактивность организма;
- постояннаятравматизация пораженных участков кожи (например, расчесывание болячек детьми).
Хроническая стрептодермия проявляется:
- Большими шелушащимися очагами с неровными фестончатыми краями (диаметр около 10 см).
- Гнойными пузырями, после вскрытия которых образуются серозно-гнойные корки желтого либо коричневого цвета.
- Если удалить корки, обнажается эрозивная ярко-розовая поверхность.
При затяжном течении заболевание может переходить в микробную экзему.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу
. Легче предупредить болезнь, чем бороться с последствиями.
Правила профилактики
Легче устранить риск заражения, чем лечить патологию. При обильном заселении кожных покровов и слизистых оболочек терапия затрудняется. Поэтому рекомендуется придерживаться условий профилактики:
- ежедневные гигиенические процедуры, очищающие эпидермис, слизистые оболочки;
- антисептическая обработка предметов быта, домашней мебели;
- своевременное лечение инфекционных патологии любой локализации, даже если это простые выделения из носа (большая часть стрептококковой инфекции локализуется в ЛОР-органах);
- использование антибиотиков только по правилам;
- применение антибактериальных препаратов после сдачи бактериологического теста, исключая возможность применения неправильных средств;
- антисептическая обработка кожи, слизистых только при наличии бактериальной инфекции, но не для профилактики;
- периодическое посещение педиатра для проверки состояния здоровья, которая включает в себя сдачу лабораторных анализов;
- если на лице и других участках тела появились высыпания, выдавливать, устранять их самостоятельно другими методами нельзя, обращаются к косметологу или дерматологу.
Правила профилактики не смогут устранить риск заражения стрептококком. Он распространяется воздушно-капельным, контактно-бытовым путем от больного человека. Поэтому рекомендуется избегать мест со скоплением людей в осенне-зимний период.
Противопоказания и побочные реакции
От приема Банеоцина стоит отказаться в следующих случаях:
- повышенная восприимчивость к составным компонентам;
- при серьезных повреждениях кожи нельзя принимать препарат в виде мази;
- при заражении инфекцией слухового прохода при наличии сквозных повреждений барабанной перепонки;
- при проблемах с выделительной системой;
- при проблемах с мышечно-нервной системой;
- болезни зрительных органов.
Стоит четко придерживаться инструкции по использованию и не превышать допустимую дозу.
При продолжительном использовании средства могут начаться аллергические процессы, сопровождающиеся краснотой, зудом и высыпаниями. При лечении больших поражениях кожного покрова могут проявиться системные негативные реакции.
На сегодня не зафиксировано случаев передозировки Банеоцином.
Опасности стрептококка
Стрептококк относится к условно-патогенному виду. Если состояние здоровья пациента в норме, он находится на участках тела в нормальном количестве. Но под действием негативных факторов окружающей среды, неправильном лечении, снижении функции иммунитета, развивается бактерионосительство.
Госпитализация не требуется, лечение стрептодермии у детей можно проводить в домашних условиях, так как опасности для жизни в период употребления лекарств нет, родители справятся самостоятельно.
Особую опасность представляет гемолитический стрептококк, способный вызвать воспалительные патологии внутренних органов.
Если своевременно проводить терапию, устраняется риск развития резистентного штамма бактерии, ее распространения в миндалины, внутреннее ухо, перикард, мочеполовую систему. Препараты выбора — антибиотики. Желательно не применять широкий спектр действия, а использовать лекарство, к которому у микроба есть чувствительность. Терапия проводится 7-10 дней, доза ограничивается.
Что такое стрептодермия?
Чаще всего стрептодермия возникает у детей. Причина тому – несовершенство защитной функции кожи в детском возрасте и невозможность полностью контролировать соблюдение гигиены ребенком. Вспышки стрептодермии – не редкость в закрытых детских коллективах и дошкольных образовательных учреждениях. На нашем портале собраны проверенные детские дерматологи и отзывы
о них, по которым вы сможете выбрать для своего ребенка хорошего специалиста. Стрептодермия у взрослых – следствие контакта родителей с зараженным ребенком.
Как передается стрептодермия
Отвечая на вопрос, заразна стрептодермия или нет, следует отметить, что заражение происходит двумя путями:
- контактным (непосредственный контакт поврежденной кожи с кожей носителя заболевания);
- контактно-бытовым (через бытовые предметы, посуду, игрушки, полотенца).
Таким образом, болезнь является заразной.
Классификация стрептодермии
По характеру возникновения стрептодермия у детей и взрослых может быть:
- первичной (стрептококки попадают в организм через поврежденные участки кожи, развивается острый воспалительный процесс);
- вторичной (заболевание присоединяется к уже имеющейся стрептококковой инфекции – экземе, ветряной оспе, вирусу простого герпеса и т.д.).
Очаги стрептодермии могу появляться:
- на лице;
- в подмышечных впадинах;
- на коже верхних и нижних конечностей;
- на кистях рук, ступнях;
- на заушных складках;
- в паховой области;
- в межъягодичной складке;
- в подгрудных складках.
Локализация зависит от формы патологии. Дерматологи выделяют следующие формы стрептодермии:
- стрептококковое импетиго (очаги образуются на туловище, верхних и нижних конечностях, лице);
- стрептококковая опрелость (поражается паховая область, заушные складки, межъягодичная складка, подмышечная зона);
- буллезное импетиго (воспаление возникает на кистях рук, стопах, голенях);
- стрептококковая эктима (воспаленные элементы проявляются на верхних и нижних конечностях, ягодицах);
- стрептококковая заеда (заболевание локализуется в уголках губ);
- турниоль (шелушащиеся очаги диагностируются в области носовых пластинок).
Распространению стрептодермии по телу способствует расчесывание болезненных участков кожи, а также попадание воды на очаги (например, во время купания, плавания в бассейне).
![Фолликулит [13]](https://dlradio.ru/wp-content/uploads/follikulit-13-330x140.jpg)