Новообразования вульвы — патологическое состояние бесконтрольного деления клеток, при котором наблюдается разрастание различных видов тканей на наружных половых органах.
Доброкачественные опухоли вульвы разделяют на следующие типы:
- Миома — представляет собой образование, структура которого формируется мышечными волокнами. Для нее характерны подвижность и плотная эластичная консистенция. Локализуется чаще всего в глубине мышц больших половых губ.
- Фиброма имеет в своей структуре зрелые волокна соединительной ткани. Часто имеет ножку или основание. Характеризуется медленным ростом и неоднородностью консистенции.
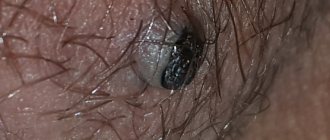
- Папиллома вульвы (кондилома) является следствием присутствия в организме вируса папилломы человека. Образуется из клеток соединительной и эпителиальной тканей. Часто имеет темно-коричневый или белесый цвет, широкое основание или ножу, характеризуется сосочковым разрастанием. Локализуется, как правило, на пороге влагалища или больших половых губах. Обладает серьезным риском малигнизации.
- Липома формируется из клеток жировой ткани. Чаще всего имеет круглую форму и ярко выраженную капсулу. Характеризуется мягкой консистенцией и небольшой подвижностью. Локализуется обычно на больших половых губах либо на лобке.
- Лимфагиома формируется клетками лимфоидной ткани и представляет собой мелкобугристый узелок. Имеет синеватый оттенок и мягкую консистенцию.
- Гемангиома вульвы представляет собой сосудистое новообразование красноватого или синюшного цвета. Опасность ее состоит в высоком риске прорастания в ткани внутренних органов — влагалища и матки.
Причины и факторы риска рака вульвы
В настоящее время ученым известно два механизма возникновения рака вульвы. У молодых женщин (особенно у курящих) чаще всего встречаются опухоли, связанные с инфицированием вирусом папилломы человека. Вероятно, проникая в клетку, возбудитель может вызывать изменения в генах, которые приводят к производству аномальных белков и, как следствие, бесконтрольному размножению клеток.
У женщин старше 55 лет чаще всего нет инфекции ВПЧ, но у них обнаруживается мутация в гене p53, который играет важную роль в предотвращении онкологических заболеваний.
Помимо папилломавирусной инфекции, известны и другие факторы риска рака вульвы:
- Возраст. На женщин младше 50 лет приходится менее 20% случаев, а на женщин старше 70 лет — более 50%.
- Курение. Традиционно воздействие табачного дыма принято связывать с повышенным риском рака легких. Но на самом деле курение повышает риск многих онкологических заболеваний.
- ВИЧ-инфекция. Вирус иммунодефицита ослабляет защитные силы организма и повышает риск инфицирования ВПЧ.
- Интраэпителиальная неоплазия вульвы. Является предраковым заболеванием. В области вульвы появляются аномальные клетки, поначалу они находятся в поверхностных слоях кожи, но со временем могут трансформироваться в рак.
- Диагностированный рак шейки матки. При этом имеется повышенный риск рака вульвы.
Почему нельзя игнорировать новообразования на половых органах?
Class Clinic
О том, какие новообразования на наружных половых органах опасны, что делать в случае их появления и как их легко удалить, рассказала практикующий гинеколог-онколог Шеховцова Ирина Владимировна.
С какими новообразованиями на женских половых органах вам чаще приходится сталкиваться?
В силу специфики моей работы — это чаще заболевания вульвы, прианальной области, шейки. Одно из наиболее опасных и страшных заболеваний, с которым приходится сталкиваться — это рак вульвы. К счастью, такая локализация рака — достаточно редкий случай, 2-8 % всех заболеваний, поражающих наружные половые органы. Главное, что его развитие легко предотвратить, обратившись к врачу вовремя — при появлении первых признаков, а это могут быть практически любые новообразования на вульве.
Какие признаки рака вульвы женщина может обнаружить сама?
Хочу сразу отметить, что самостоятельно заподозрить именно рак вульвы невозможно, для этого необходимо посетить врача. Симптомы рака вульвы, особенно в начальных стадиях, сходны с вирусными и бактериальными воспалениями – это зуд, жжение наружных половых органов. Характерно появление кондилом, женщина полагает, что это «кожный рог», плотный узелок, «просто уплотнение», случается, что такие симптомы не вызывают опасений. Бывает, что женщина приходит к гинекологу, а тот не имеет онконастороженности и не проводит диагностику рака. Далее развивается плотная опухоль, на фоне опухоли появляется кровоточащая язвочка, она очень специфическая, у неё неровные плотные края, некротическое дно. Женщины пытаются самостоятельно лечить эти язвочки и также не обращаются к специалисту, так как на этом этапе развития болезни нет боли. У нас ведь женщины идут к гинекологу, когда что-то болит.
Что происходит, если не обратиться ко врачу в начальных стадиях, какими бывают более поздние признаки заболевания?
В таких случаях начинаются боли, их уже сложно игнорировать. Опухоль переходит с одной половой губы на другую, появляются так называемые «целующиеся язвочки». Поражаются лимфатические узлы, опухоль может распространяться на влагалище, уретру и т.д. Как правило, в таких случаях ставят диагноз “рак вульвы”.
Любая опухоль, в том числе эта, начинается с фонового заболевания и имеет предраковую форму. Нет рака без предрака и фонового заболевания. И наша задача — диагностировать как можно раньше.
Есть ли какие-нибудь факторы, предрасполагающие к развитию рака вульвы?
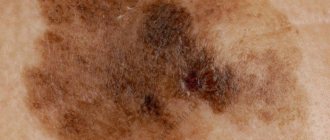
Да, безусловно – это низкий иммунитет и сахарный диабет, чаще инсулинозависимый. Фактор риска — инфицирование вирусом папилломы человека (16, 18-й типы и остальные, их больше 70, которые могут провоцировать развитие рака). Кроме того, ожирение, курение табака – очень серьёзный фактор, распущенность в половых отношениях, несоблюдение норм личной гигиены, кроуроз (сморщивание больших и малых половых губ, зуд, кожа напоминает пергаментную бумагу) и лейкоплакия (признаки такие же, как у кроуроза). Насторожить также должны тёмные пятна – пигментные невусы. Если появилось тёмное пятно на вульве, которое пациент может назвать родинкой – это тревожный звоночек, в таких случаях необходимо тут же обращаться к гинекологу.
Находятся ли в группе риска курящие женщины?
Да, безусловно. Женщины нередко думают, что курение может провоцировать только рак лёгких, но это не так. Один из самых мощных факторов, способствующих развитию и рака вульвы, и рака шейки матки – это канцерогены, которые содержатся в табачных смесях. Помимо никотина в табачном дыму есть ионы радиоактивных металлов — таких, как цезий, полоний, радий-226 и радий-228, и ещё более 50 соединений, которые могут вызвать рак. Через лёгкие эти вещества проникают в кровеносную систему и медленно поражают весь организм, в том числе и женские половые органы.
Какие методы диагностики используются, чтобы отличить рак вульвы от других заболеваний?
Для проведения исследования берут небольшой кусочек ткани и отправляют морфологу, а морфолог, в свою очередь, даёт заключение есть злокачественные клетки или нет. Хочу отметить, что заболевания вульвы нельзя лечить без предварительного гистологического исследования, без установления истинных причин новообразования, нозологии.
У женщин какого возраста чаще встречается это заболевание?
Именно рак чаще возникает у женщин пожилого возраста, 70 лет и старше. Некоторое время я работала именно с этим возрастным контингентом: женщины в периоде глубокой менопаузы, которые не занимаются собой, не проявляют заботы о своём здоровье и игнорируют рекомендации по профилактике этого заболевания. Было несколько случаев у женщин более раннего возраста, от 50 лет. Но в таких случаях речь шла о ранней диагностике. Такие женщины чаще посещают гинеколога, и гинеколог может раньше диагностировать рак вульвы.
Насколько благоприятен прогноз при ранней диагностике?
В таких случаях можно говорить о радикальном и более эффективном лечении, понятно, что в подобной ситуации благоприятный исход вероятнее.
Соответственно, любые новообразования должны насторожить женщину, и в таких случаях имеет смысл обратиться ко врачу?
Онконастороженность ещё никому не вредила. Ещё когда я училась, преподаватели говорили, что врач должен всегда искать что-то плохое. Лучше гипердиагностировать и испугать пациента, чем пропустить болезнь. Хочу отметить, что в моей практике при раке вульвы женщины обращаются поздно, когда идёт метастазирование в региональные лимфатические узлы, и в таких случаях лечение проходит очень тяжело, нередко больные умирают в течение нескольких месяцев. При этом заболевании оперативное лечение предполагает тяжелые калечащие операции, и реконструктивная пластическая хирургия не может ничего предложить, так как удаляется огромный лоскут кожи с лимфатическими узлами и подкожной жировой клетчаткой.
Расскажите о новообразованиях, которые не являются злокачественными.
Мы уже немного коснулись этой темы. Очень распространены кондиломы, небольшие сосочковые разрастания слизистых половых органов, папилломы. Основные признаки типичны практически для всех новообразований: уплотнение, отёк, воспаление, зуд и жжение. Это касается как вульвы, так и влагалища.
Каким образом удаляются эти новообразования?
Удаляются очень легко. Один из самых эффективных методов — радиоволновой. Специальным аппаратом «Сургитрон», который есть в оснащении нашей клиники, можно удалить кондиломы без образования рубца и мокнущей поверхности. Аппарат фактически высушивает новообразование. Раньше мы использовали электрокоагуляторы, но это осложнялось массой неприятных ощущений, заживление происходило в течение нескольких недель. Ещё есть лазерное удаление, но при таком методе невозможно гистологическое исследование ткани. Кроме того, можно ещё удалять классическим хирургическим методом, но в таких случаях накладываются косметические швы и вероятно образование незначительного рубца.
Запишитесь на приём к Ирине Владимировне Шеховцовой на сайте или по телефону (4012) 33-44-55.
Классификация рака вульвы
Наиболее распространенный тип рака вульвы — плоскоклеточная ороговевающая карцинома. Как правило, она развивается у пожилых женщин (старше 55 лет). Реже встречаются бородавчатые и базалоидные (как правило, у молодых женщин), поверхностные плоскоклеточные карциномы.
В 8% случаев злокачественные опухоли вульвы представлены аденокарциномами, которые происходят из железистых клеток. Как правило, они развиваются в бартолиновых железах. Эти железы расположены в толще больших половых губ, они увлажняют влагалище во время половых актов. Нередко опухоли бартолиновых желез ошибочно принимают за кисты. Иногда аденокарциномы развиваются из клеток потовых желез, которые находятся в области наружных женских половых органов.
В редких случаях в области вульвы встречаются базальноклеточные карциномы (разновидность рака кожи).
В 6% случаев в области вульвы встречаются меланомы — злокачественные опухоли, которые происходят из клеток, продуцирующих пигмент меланин. Такая локализация для меланомы не совсем характерна, чаще она возникает на открытых участках кожи, на которые воздействуют солнечные лучи.
Классификация рака вульвы по стадиям:
- 1 стадия: при 1 стадии опухоль, которая растет в пределах вульвы и не поражает соседние органы, лимфатические узлы.
- 2 стадия: при 2 стадии опухоль, которая проросла в соседние структуры, такие как мочеиспускательный канал, влагалище, анус.
- 3 стадия: на 3 стадии опухоль, при которой раковые клетки распространились в лимфатические узлы.
- 4 стадия: при 4 стадии рака вульвы поражение лимфатических узлов более выраженное по сравнению с 3 стадией, наблюдается прорастание опухоли в верхнюю часть мочеиспускательного канала, влагалища, в мочевой пузырь, прямую кишку, кости таза, наличие отдаленных метастазов.
Стадия опухоли определяет подходы к лечению и дальнейший прогноз.
Узнать точную стоимость лечения
Симптомы доброкачественных новообразований вульвы
До тех пор, пока образование достаточно не увеличится в размерах, женщина может его не замечать. По мере роста они, выпячиваясь наружу, растягивают прилежащие ткани. В результате возникает дискомфорт:
- ощущение инородного тела в области промежности;
- неприятные ощущения во время полового акта;
- неудобства при движении.
При повреждении опухоли могут отмечаться такие симптомы, как:
- воспаление;
- нагноение;
- появление язв;
- контактные кровотечения;
- нарушение мочеиспускания.
Последнее обусловлено сдавливанием уретры растущим образованием.
Развивающиеся новообразования вульвы обычно возвышаются в форме припухлости над кожей. Если в нем нарушается кровообращение или начинается некроз, то женщина начинает испытывать боли.
Симптомы рака вульвы
Предраковые изменения и ранние стадии рака вульвы могут не иметь симптомов. Когда опухоль прорастает глубже, и раковые клетки начинают распространяться в лимфатические узлы, практически у всех женщин возникают некоторые проявления:
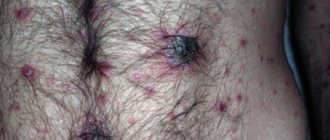
- Участок кожи в области вульвы, который отличается от окружающей здоровой ткани: он может быть светлее или темнее, иметь красноватый или розовый цвет.
- На коже появляется уплотнение, бляшка, бородавка, язвочка.
- Возникает зуд, жжение, боли.
- Многих женщин беспокоят кровотечения из влагалища вне месячных.
Чаще всего эти симптомы вызваны не онкологическим заболеванием. Но всегда есть небольшая вероятность того, что это рак.
Аденокарцинома, которая развивается из бартолиновой железы, выглядит как образование в области половых губ, которое можно прощупать. Аналогичными симптомами проявляется киста.
Типы доброкачественных новообразований вульвы
Как уже отмечалось, новообразования вульвы могут быть как доброкачественными, так и злокачественными. Рассмотрим, какие типы доброкачественных новообразований вульвы известны современной гинекологии.
- Миома вульвы. Она представляет собой новообразование, структура которого образована мышечными волокнами. Выделяют две ее разновидности:
- рабдомиома — миома, образованная поперечно-полосатыми волокнами;
- лейомиома — миома, состоящая из гладких мышечных волокон.
Среди основных характеристик данного вида новообразования, стоит выделить:
- отсутствие связи с окружающими тканями;
- подвижность;
- плотную эластичную консистенцию.
Чаще всего миома обнаруживается в глубине мышц больших половых губ.
- Фиброма вульвы. Она представляет собой образование из зрелых волокнистых структур соединительной ткани. В некоторых случаях оно представлено пучками коллагеновых фибрилл. Отличительные характеристики фибромы вульвы: отсутствие спаек с окружающими тканями;
- наличие ножки или основания;
- медленный рост;
- консистенция, определяемая степенью уплотнения цитоплазмы и расположением коллагеновых пучков.
Обычно фиброма обнаруживается в глубине мышц больших половых губ. В некоторых случаях встречается ее локализация перед влагалищем.
- темно-коричневый цвет (в некоторых случаях — белесый);
Локализуется папиллома, как правило, в преддверии влагалища или на больших половых губах. Опасность ее заключается в высоком риске перерождения в злокачественную опухоль после распространения на слизистую влагалища.
- круглая форма;
Располагается липома чаще всего на больших половых губах или на лобке.
- синеватым оттенком;
В большинстве случаев лимфагиома локализуется в области больших половых губ.
- желтовато-белый цвет;
Обнаруживается миксома обычно в подкожном слое лобка или больших половых губ. Данное заболевание чаще диагностируется у женщин в постклимактерическом возрасте.
- розоватым, желтоватым или коричневым оттенком;
Возникает гидроаденома в области больших половых губ или лобка.
Диагностика рака вульвы
Основной метод диагностики рака вульвы — биопсия. Изучение образца тканей под микроскопом помогает с высокой точностью отличить доброкачественное образование от злокачественного. Для того чтобы понять, из какого места брать ткани, врач осматривает вульву с помощью кольпоскопа, обрабатывает кожу раствором уксусной кислоты или толуидинового синего: в результате патологические очаги становятся более заметны.
По показаниям (если опухоль большая, и есть подозрение, что она распространилась за пределы вульвы) назначают другие методы диагностики:
- Эндоскопическое исследование мочевого пузыря и прямой кишки.
- КТ и МРТ помогают обнаружить очаги опухолевого роста в лимфатических узлах, различных органах.
- Рентгенографию грудной клетки проводят для поиска метастазов в грудной клетке.
- ПЭТ-сканирование — эффективный метод поиска отдаленных метастазов.
Бартолинит
Это также киста, образованная из-за закупорки бартолиниевой железы. Необходимо вскрытие кисты, до начала процесса инфицирования и прорыва. Эта процедура происходит просто, амбулаторно при местной анестезии. Если вовремя не принять меры, то воспалительный процесс может распространиться на внутренние половые органы и привести к серьезным осложнениям.
Медицинский центр Гераци оказывает платную медицинскую помощь в удалении папиллом, кондилом, бородавок и липом, а также вскрытия кистозных образований различной этиологии.
В нашей клинике специалисты работают только с большим стажем, постоянно повышающие квалификацию, являются авторами научных работ, имеют ученую степень. При удалении используется радионож Фотек, который обладает высокой точностью и максимально сужает место воздействия.
Стоимость услуг можно посмотреть в разделе “Прайс” или обратившись по телефону круглосуточной горячей линии.
Хирургическое лечение рака вульвы
Хирургия — основной метод лечения рака вульвы. Во время операции врач старается полностью удалить опухолевую ткань, при этом сохранив эстетичный внешний вид половых органов, нормальную эвакуацию мочи и стула (это особенно важно, когда опухоль находится близко к мочеиспускательному каналу и анусу). В зависимости от стадии, прибегают к одному из следующих вариантов хирургических вмешательств:
- Локальное иссечение опухоли. Возможно на ранних стадиях. Хирург иссекает опухоль и примерно 1,3 см окружающих тканей, подкожной жировой клетчатки. Удаленную ткань отправляют в лабораторию для микроскопии. На краях разреза не должно быть обнаружено опухолевых клеток (отрицательный край резекции) — это будет говорить о том, что опухоль удалена полностью, и в организме, скорее всего, больше не осталось раковых клеток.
- Вульвэктомия. Хирург удаляет всю вульву или ее большую часть. Существуют разные варианты вульвэктомии. В одних случаях после операции удается сохранить нормальный внешний вид половых органов, у некоторых женщин впоследствии приходится прибегать к реконструктивно-пластической хирургии.
- Эвисцерация (экзентерация) таза — наиболее сложная и травматичная операция, ее проводят, если рак распространился на тазовые органы. Удаляют мочевой пузырь, нижнюю часть толстой и прямую кишку, матку вместе с шейкой и влагалищем. Объем вмешательства зависит от того, куда успела прорасти опухоль.
- Удаление лимфатических узлов. Раньше оно проводилось всегда — на всякий случай, так как хирург не мог точно знать, распространились ли опухолевые клетки в ближайшие лимфатические узлы. В настоящее время есть возможность проводить сентинель-биопсию — исследование лимфатического узла, который находится первым на пути оттока лимфы от опухоли. Если в нем нет раковых клеток, то не имеет смысла удалять остальные лимфоузлы.
Иногда, если после операции высок риск рецидива, хирургическое лечение сочетают с курсом лучевой терапии и химиотерапии.
Написать врачу-онкологу
Липомы
Липомы — это образования в подкожно-жировом слое. Их возникновение до сих пор до конца не изучено. Есть вероятность генетической, наследственной предрасположенности, но это процесс невозможно предугадать. Размер липом составляет от 1 до 15 см. Они не вызывают никаких неприятных ощущений: зуда, боли, но доставляют неудобство и косметический негатив. Угрозу здоровью представляют лишь если повреждаются одеждой или другим механическим способом, что повлечет воспаление.
При лечении липом до 3 см предусмотрена медикаментозная терапия. При более крупных размерах удаление липом производится хирургическим путем — радионожом.
Лучевая терапия при раке вульвы
Лучевую терапию применяют при раке вульвы в следующих случаях:
- До операции в сочетании с химиотерапией. Это помогает уменьшить опухоль, перевести неоперабельный рак в операбельный.
- После операции для профилактики рецидива.
- Лучевую терапию можно использовать в качестве единственного метода лечения при поражении паховых и тазовых лимфоузлов.
- Ее применяют отдельно или в сочетании с химиотерапией для лечения женщин, которым противопоказано хирургическое вмешательство.
Классификация патологии
Онкологи выделяют несколько типов рака вульвы на основании гистологического строения атипичных клеток. В их число входят:
- меланома;
- аденокарцинома;
- рак Педжета;
- базальноклеточный рак;
- саркома;
- плоскоклеточный рак.
Последний выявляется у 85% пациенток, страдающих от злокачественных патологий вульвы. Характер роста новообразований позволяет онкологам выделять экзофитные, узловатые, язвенные и инфильтративно-отечные опухоли.
Применение критериев NNM дает врачам возможность оценить распространенность патологического процесса в организме женщины (T означает первичную опухоль без метастазов, N — признаки метастазирования в региональные лимфатические узлы, M — метастазы в отдаленных органах).
Прогноз при раке вульвы
Сколько живут при раке вульвы?
Даже если лечение проведено успешно, и наступила ремиссия, в будущем у женщины сохраняется риск рецидива рака. Поэтому все пациентки нуждаются в длительном, в течение нескольких лет, наблюдении. Прогноз оценивают по пятилетней выживаемости — показателю, который демонстрирует процент выживших женщин в течение 5 лет после того, как был установлен диагноз. Этот показатель зависит от стадии рака и от того, насколько он распространился за пределы вульвы:
- При местном раке, который находится в пределах вульвы (соответствует стадии I и II), 5-летняя выживаемость составляет 86%.
- При региональном раке, когда опухолевые клетки распространились в лимфоузлы и соседние органы (соответствует стадиям III и IVA) — 54%.
- При распространенном раке, когда имеются отдаленные метастазы (соответствует стадии IVB) — 16%.
Прогноз при доброкачественных новообразованиях вульвы
Опасность доброкачественные новообразования вульвы могут представлять лишь в том случае, если они приобретают злокачественный характер. Однако происходит это довольно нечасто. Таким образом, большого риска для жизни и здоровья они за собой не влекут.
Повторное возникновение новообразований возможно, особенно если речь идет о папилломах. Для предотвращения этого после удаления следует провести противовирусное лечение.
Кроме того, существует риск травматизации в процессе операции.
Можно ли предотвратить рак вульвы?
Основные меры профилактики рака вульвы сводятся к предотвращению инфицирования вирусом папилломы человека. Нужно ограничить количество половых партнеров (в идеале он должен быть один), пользоваться презервативами. От опасных штаммов ВПЧ эффективно защищает вакцина.
Так как рак вульвы чаще встречается среди курящих женщин, эффективной мерой профилактики является отказ от вредной привычки.
Даже если женщина ведет абсолютно «правильный» образ жизни, это еще не гарантирует того, что она не заболеет. Поэтому важна ранняя диагностика, нужно регулярно посещать гинеколога.
Диагностика доброкачественных новообразований вульвы
Поставить соответствующий диагноз и установить тип новообразования может только гинеколог. Учитывая, что они могут развиваться бессимптомно, только регулярные осмотры специалиста могут отследить болезнь на ранней стадии.
Начинается диагностика со сбора анамнеза. Врач выясняет:
- жалобы пациентки (дискомфорт, боль, выделения);
- время их появления;
- интенсивность их проявления;
- наличие перенесенных в прошлом гинекологических заболеваний;
- наличие беременностей, абортов, родов и операций;
- картину менструальной функции (стабильность цикла, болезненность, обильность).
Далее идет гинекологический осмотр, обязательно включающий бимануальное исследование. Кроме стандартных гинекологических манипуляций, могут потребоваться:
- трансвагинальное УЗИ;
- вульвоскопия — исследование наружных половых органов при помощи микроскопа (в некоторых случаях — бесконтактно);
- влагалищное исследования;
- кольпоскопия или вагиноскопия — исследование влагалища и приближенной к нему части шейки матки.
Эти методы позволяют убедиться, не распространилась ли опухоль с наружных половых органов на внутренние, а если это случилось — то насколько.
Если врач решит, что новообразование рискует переродиться из доброкачественного в злокачественное, то он возьмет его фрагмент и проведет гистологическое исследование. В этом случае требуется помощь не обычного гинеколога, а гинеколога-онколога.
Цены на лечение рака вульвы в «Евроонко»
Стоимость лечения рака вульвы зависит от стадии опухоли, объема хирургического вмешательства, от того, нужно ли его дополнить химиотерапией, лучевой терапией, другими видами лечения. В «Евроонко» можно получить помощь на уровне ведущих западных онкологических центров, но по более низкой цене.
Прием онколога-гинеколога — 6 900 р. Фотодинамическая терапия — от 170 т.р (рассчитывается в зависимости от веса пациента).
Запись на консультацию круглосуточно
+7+7+78
Симптоматика патологии
Симптомы рака вульвы на ранней стадии неспецифичны. Пациентки ощущают зуд, кожные покровы умеренно раздражаются. Симптоматика почти незаметна днем и усиливается в ночные часы. По мере роста опухолевого очага и нарушения оттока лимфы на слизистой оболочке и кожных покровах появляются изъязвления и мокнутия. Вульва отекает, нарушение целостности её покрова приводит к формированию кровянистых выделений. Гнойное содержимое образуется при присоединении вторичной инфекции.
Постепенно болевой синдром становится все более интенсивным. Наиболее выраженные боли возникают при поражении клитора и инвазии прилежащих тканей. Распад первичного очага провоцирует массивное кровотечение, появляется специфический запах. Пациентка страдает от задержки мочи, кишечной непроходимости. Появляется отечность лобка и нижних конечностей.
Лимфатические сосуды — основные пути метастазирования рака вульвы. Патологический процесс затрагивает паховые лимфоузлы, затем перемещается в подвздошные и подчревные. Пациентки жалуются на быструю утомляемость, слабость, снижение работоспособности.
Отек полового члена и яичек.
Вызвать опухание половых органов могут как вполне безобидные факторы (страстный секс, тесное белье, аллергия, несоблюдение правил гигиены), так и серьезные причины. Поэтому, если опухоль не спадает в течение суток либо появляются дополнительные симптомы (зуд, жжение, покраснение, выделения, сыпь, невозможность открыть крайнюю плоть) следует обратиться к специалисту.
Почему опухает половой член и/или яички?
Вызвать опухание полового члена и яичек могут разные причины:
Баланит, постит, баланопостит.
Баланит (воспалительное заболевание головки пениса) и постит (воспалительный процесс крайней плоти) обычно нераздельны, из-за чего объединяются общим термином –«баланопостит». У мужчины на головке пениса и в области крайней плоти образуются эрозии, возможны боли, опухание, затвердение паховых лимфоузлов.
Кавернит.
Патологические процессы в пещеристых телах вызывают отек ствола полового члена.
Фимоз.
Вследствие сужения крайней плоти неполностью высвобождается головка члена, что приводит к воспалению и отечности.
Парафимоз.
Ущемление головки пениса крайней плотью вызывает покраснение и опухание органа, боли при мочеиспускании. При отсутствии своевременной медицинской помощи возможен некроз тканей.
Тромбофлебит.
В результате воспаления дорсальной вены пенис опухает, резко поднимается температура. Физические нагрузки и движения вызывают боль.
Аллергия.
Зуд и опухание полового члена могут вызвать синтетическое белье, некачественная смазка, презервативы, длительный прием антибиотиков.
Микротравмы.
Малейший ушиб способен спровоцировать отечность пениса и появление гематомы, что объясняется повышенной чувствительностью органа. Иногда причиной микротравмы могут стать сильное воздействие на пенис при половом акте или при мастурбации, ношение слишком тесного белья.
Инфекции.
Венерические заболевания (трихомониаз, хламидиоз, гонорея, сифилис) нередко вызывают опухание половых органов. При сифилисе также становится заметным разрастающееся уплотнение, ухудшается общее состояние. Отек пениса возможен и при системных инфекциях (туберкулезе).
Опухоль.
Причиной отечности может стать злокачественное новообразование, но опухание всего ствола наблюдается крайне редко.
Диагностика бартолинита
Острый бартолинит и киста бартолиновой железы сложностей в диагностике не вызывают.
При остром бартолините и псевдоабцессе бартолиновой железы присутствуют все классические признаки воспаления: боль, опухолевидное образование и локальное (местное) повышение температуры.
Определенная сложность возникает при принятии решения лечить консервативно (медикаментозно) или оперировать.
Иными словами, необходимо ответить на вопрос: воспалительный процесс распространенный, или уже сформировался ПСЕВДОАБЦЕСС в виде полости с гнойным содержимым.
| Успешность лечения и эстетический комфорт зависят от точной диагностики! Точная диагностика и лечение бартолинита БЕЗ АНТИБИОТИКОВ, вскрытие бартолиновой железы БЕЗ БОЛИ, в день обращения, аппаратом «Сургитрон» является одним из востребованных направлений практической деятельности Клиники женского здоровья. |
Записаться на прием к гинекологу
| 3D-фото кисты левой бартолиновой железы женщины 28 лет | |
| 3D-фото кисты правой большой железы преддверия влагалища девушки 16 лет |
Обратите внимание на великолепное качество фотографий, свидетельствующих об экспертном классе наших аппаратов.