Ангиоотек (другие названия – отек Квинке, гигантская крапивница, острый ангионевротический отек) – это трофоневротический отек. Заболевание может иметь наследственный или приобретенный характер. Для него свойственно появление отека подкожной жировой клетчатки и глубоких слоев кожи, в том числе и слизистых оболочек всех органов и систем (пищеварительной, дыхательной, мочевыделительной и др.). Исчезнуть ангиоотек может в течение 72 часов.
Заболевание может иметь наследственную форму (около 25% всех случаев). Идиопатический вариант встречается приблизительно в 30%: в этом случае не всегда удается установить истинную причину болезни. Во всех оставшихся случаях отек Квинке возникает при лекарственной аллергии, укусах насекомых, пищевой аллергии, гельминтах и простейших, аутоиммунных болезнях и заболеваниях крови.
В некоторых случаях отек называют еще и огромной крапивницей. По статистике, отек Квинке возникает и у взрослых, и у детей, но в большинстве случаев заболевание встречается у женщин в молодом возрасте. У пожилых людей и детей оно наблюдается реже. Хотя бы раз в жизни эта проблема встречается у 10% населения.
При проникновении в организм специфического аллергена возникает сильная аллергическая реакция, в ответ на которую и развивается отек Квинке, а также другие аллергозаболевания. Сопутствующими заболеваниями могут быть бронхиальная астма, пищевая аллергия, а причинами – крапивница или поллиноз, если их лечение не проводилось на должном уровне.
У пациентов с псевдоаллергическим отеком организм может реагировать на систему комплимента быстро – в ответ на химические или тепловые раздражения, что приводит к развитию аллергической реакции организма в целом. В этом случае консультация аллерголога поможет поставить правильный диагноз и определиться с лечением.
Как классифицируются ангиоотеки?
Ангиоотеки разделяют на подгруппы:
Исходя из клинической картины:
- Течение болезни имеет: острый период, который длится до 6 недель, и хронический – более 6 недель;
- Заболевание может сочетаться с крапивницей, а может быть изолированным.
Различные механизмы развития:
Бывает наследственный и приобретенный.
Наследственный ангиоотек всегда изолированный и бывает трех типов:
- 1-й тип – прослеживается абсолютный дефицит С1-ингибитора;
- 2-й тип – в организме есть относительный дефицит ингибитора;
- 3-й тип – нет недостатка ингибитора.
Приобретенный отек:
Приобретенный дефицит С1-ингибитора можно разделить на такие типы:
- абсолютный (изолированный отек Квинке).
- относительный отек Квинке c образованием аутоантител к ингибитору.
Идиопатический (может быть сочетанным).
В развитии заболевания принимают участие другие механизмы.
- Может ассоциироваться с аутоиммунными заболеваниями (может быть сочетанным).
- Изолированный ангиоотек, который возникает под воздействием ингибиторов ангиотензинпревращающего фермента.
- Отек Квинке может возникать на фоне очаговой инфекции.
- Детерминированный гиперчувствительностью к различным пищевым продуктам, медикаментозным препаратам, укусам насекомых (часто сочетается с крапивницей).
Отек Квинке у детей
- Симптомы заболевания
- Как начинается отек Квинке у ребенка?
- Причины возникновения
- Первая помощь
- Лечение отека Квинке у детей
Наиболее часто приступы случаются у детей с крапивницей. Педиатры связывают отек с поллинозом, бронхиальной астмой, атопическим дерматитом.
Важно! Это опасное состояние, которое в четверти случаев провоцирует отек гортани.
Отек Квинке бывает у новорожденных и более взрослых детей. Его природа чаще всего аллергическая, однако это явление может быть наследственным, а также не иметь ясного происхождения.Источник: И.И. Балаболкин. Крапивница и ангионевротические отеки у детей // Педиатрия, 2009, т.87, №2
Прогноз обычно благоприятный, плохим он становится при частых рецидивах и присоединенном отеке внутренних органов и гортани. Последствиями могут быть анафилактический шок, спазм бронхов.
Для профилактики в некоторых случаях проводится вакцинация. Ее необходимость определяется индивидуально. Клинические рекомендации для родителей: обеспечить ребенку низкоаллергенный рацион, прием антигистаминов с периодичностью, рекомендованной врачом, минимальный контакт с аллергеном или его отсутствие.
Осложнения
Если вовремя не принять меры, то последствия отека Квинке могут стать угрозой для жизни. Это касается, в первую очередь, повреждений, которые затрагивают слизистую оболочку гортани, а также мозговых оболочек с симптоматикой менингита. Эти осложнения в большинстве случаев приводят к смертельному исходу больного.
При ангионевротическом отеке зачастую развивается анафилактический шок. Такая реакция является крайне опасной для жизни и отражается на функционировании всего организма. Его основные симптомы:
- отек ротоглотки, гортани и языка;
- генерализованный зуд;
- крапивница;
- бронхоспазм, слезотечение;
- тошнота, рвота, диарея;
- тахикардия, гипотония, аритмия, острая сердечная недостаточность;
- конвульсии, удушье, кома.
Симптомы заболевания
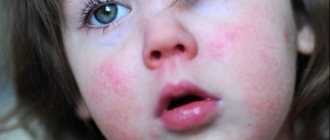
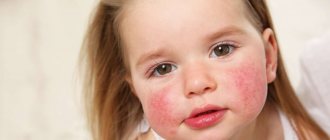
Реакция развивается стремительно, признаками ангионевротического отека у детей являются опухшие губы, шея, лицо. Нередко поражается верхняя часть торса, кисти, стопы, зона гениталий. Отек Квинке виден на глазах у ребенка – опухают веки с одной или двух сторон.
- При поражении миндалин картина схожа с ангиной.
- Об отеке гортани свидетельствует охрипший голос, затрудненное дыхание, порывистый кашель, посинение и затем постепенное побледнение кожи.
- Припухлость, проявившаяся в одной зоне, может возникнуть в другой. Это преимущественно относится к масштабной отечности.
- Когда отекает полость рта и язык, становится затрудненной речь.
- При локализации процесса в ЖКТ ребенок может пожаловаться на покалывание языка, после этого возможны понос и рвота, резкие боли в области кишечника.
- Редко возникает отек оболочек мозга. При нем ребенок не может до конца наклонить голову вперед, жалуется на головную боль, ведет себя заторможено. Могут появляться судороги, рвота.
- В случае поражения только кожи, может появиться суставная боль, лихорадка, ребенок может потерять сознание.
Патологическое состояние может сохраняться от часа до нескольких суток.
Как начинается ангиоотек у ребенка?
Сразу после контакта с аллергеном резко нарастает перечисленная симптоматика. Это происходит за считанные минуты.Источник: Г. И. Смирнова. Крапивница и отек Квинке //Аллергические болезни у детей. Под ред. М.Я. Студеникина, И.И. Балаболкина. М.: Медицина, 1998: 279-287 Если надавить на отечную область, ребенок не испытает боли, а вы почувствуете плотную припухлость, на которой после надавливания не будет характерного углубления.
Прогноз и профилактика
Чтобы предотвратить развитее отёчности мягких тканей, важно соблюдать определённые правила:
- исключить контакты с продуктами и препаратами, которые вызывают аллергию;
- при наличии подобных реакциях на определённые типы лекарств обязательно осведомите об этом врача;
- во время приёма нового вида антибактериальных препаратов держите под рукой антигистаминные средства;
- правильно питайтесь;
- соблюдайте щадящую диету;
- принимайте витаминные комплексы для укрепления иммунной системы человека.
Если причиной отека послужила пищевая аллергия, то рацион должен корректироваться и подбираться очень тщательно. Существуют ряд продуктов, которые чаще других становятся причиной заболевания:
- земляника;
- рыба;
- яйца;
- морепродукты;
- цитрусовые;
- клубника;
- орехи.
Если еда стала причиной патологии, то врачи резко ограничивают рацион, но долго такую диету поддерживать нельзя. Организм должен получать весь спектр необходимых компонентов, поэтому голодание не может быть продолжительным.
Причины возникновения
Комплекс иммунологических реакций вызывают чаще всего:
- продукты питания;
- лекарства;
- летучие аллергены (пыльца, химические вещества и др.);
- укусы насекомых.
Заболевание может иметь неаллергическую природу. В этом случае, помимо аллергенов, его вызывают: стресс, инфекционные заболевания, внешние факторы (например, переохлаждение), интоксикация организма.Источник: А. В. Ляпунов. Крапивница и отеки Квинке у детей // Детская аллергология. Под ред. А.А. Баранова, И.И. Балаболкина. М.: ГэотарМедиа, 2006; 486-497.
Медицине известно также достаточно много случаев, когда причина такой реакции организма не была установлена.
Диагностика
Прежде чем приступить к лечению, важно правильно определить причину недуга, выяснить, что спровоцировало отек Квинке.
В первую очередь, специалист изучает историю болезни, а также уточняет у пациента о возможной связи этого состояния с употреблением тех или иных продуктов питания, медпрепаратов и т.д. Подтвердить это можно с помощью взятия соответствующих аллергических проб или же при выявлении в крови специфического типа иммуноглобулинов. Параллельно с проведением аллергических тестов проводится оценка общего анализа мочи, крови, биохимических составляющих плазмы. Дополнительно врач берет пробу на анализ различных элементов в системе комплемента, кала на гельминтов и простейших. Немаловажно при диагностике исключить заболевания аутоиммунного характера, а также патологию крови и кишечника.
Первая помощь
Нужно незамедлительно вызвать скорую помощь. Медики могут принять решение о неотложной госпитализации, если у пациента наблюдается затрудненное дыхание, опух язык, присутствует симптоматика, указывающая на поражение кишечника.
Что делать до приезда врачей?
Первая помощь, которая должна быть оказана при первых симптомах отека Квинке у детей, подразумевает освобождение дыхательных путей, проверку интенсивности дыхания, частоты сердечных сокращений, артериального давления. Иногда нужно проводить сердечно-легочную реанимацию, поэтому после первого же случая родителям рекомендуется пройти курсы оказания первой помощи. На завершающем этапе следует ввести ребенку лекарства.
К средствам оказания первой помощи относятся:
- глюкокортикостероиды («Преднизолон», «Дексаметазон»);
- антигистамины;
- адреналин.
Последовательность введения: адреналин, потом глюкокортикостероид, потом антигистамин. Если реакция умеренная, то адреналин исключают.
| Адреналин | Его вводят внутримышечно в бедро (средняя треть снаружи) из расчета 0,01 мг на каждый кг веса ребенка. Если эффекта нет, то инъекции повторяют каждые 15 минут. |
| Глюкокортикостероиды | Вводят внутримышечно в ягодицу или внутривенно. Можно вылить лекарство из ампулы под язык – так эффект наступит быстрее. Дозировка «Преднизолона» – от 60 до 150 мг, «Дексаметазона» – от 8 до 32 мг. |
| Антигистамин | Предпочтительнее внутримышечная инъекция. Возможен прием таблетки, но эффект наступит позднее. Дозировка зависит от лекарства. Например, «Лоратадин» – 10 мг, «Цетризин» – 20 мг. |
Важно! При отеке гортани экстренно проводится трахеостомия.
Заглянем глубже…
Почему же возникает отек? В организме человека есть особое вещество — гистамин. В норме он содержится в клетках, которые называются тучными. Они находятся в соединительной ткани, лимфоузлах, селезенке и костном мозге и ничем себя не проявляют до поры до времени.
Как только в организме возникает очаг воспаления, тучные клетки получают сигнал от других клеток, активируются и выбрасывают «заряды» гистамина и другие вещества в кровь. Гистамин вызывает расширение капилляров и повышает проницаемость их стенок. Это приводит к тому, что в очаге возникает отек, увеличивается и замедляется кровоток, а значит, концентрируется все больше защитных клеток (нейтрофилов и лимфоцитов). Они-то и помогут организму справиться с воспалением.
То же самое происходит и при отеке Квинке (только самого очага воспаления нет, и провоцируют освобождение гистамина совершенно другие факторы, иногда вполне безобидные). И здесь тучные клетки высвобождают гистамин, который вызывает расширение капилляров, увеличивает проницаемость их стенок, что и приводит к отеку тканей. При отеке Квинке в процесс вовлекаются глубокие слои кожи и подкожные ткани. Крапивница — тот же отек Квинке по механизму развития, только в процесс вовлекаются верхние слои кожи. При этом в очаге действия гистамина расширяются сосуды, набухают соединительные волокна и появляются небольшие скопления воспалительных клеток (главным образом нейтрофилов и лимфоцитов).
Отек Квинке может возникнуть в результате реализации трех механизмов: аллергического, неаллергического и смешанного.
- При аллергическом механизме (который является крайне редким для детей до 3 лет) в организм ребенка сначала впервые поступает аллерген (в виде лекарственного препарата, пищевого продукта, пыльцы или яда насекомых). Организм принимает его за вражеского агента (антиген) и производит против него целую армию иммуноглобулинов (lgE-антител). Те, как стража, частоколом прикрепляются к мембране (оболочке) тучных клеток. У этих антител хорошая и, главное, специфическая память: они четко помнят, как выглядит их антиген. В случае если аллерген поступает во второй раз, он связывается с lgE-антителом на поверхности тучной клетки, что приводит к ее разрушению с выбросом гистамина. То есть отек Квинке (как и любая другая аллергическая реакция) развивается при повторном попадании антигена.
- При неаллергической реакции (которая встречается у малышей гораздо чаще) выделение гистамина происходит при воздействии какого-либо фактора (яда насекомого, лекарства, пищевых красителей и т.д.) напрямую на стенку тучных клеток.
- Наследственный ангионевротический отек (болезнь Квинке) относят к смешанным формам. В крови суще¬ствуют невидимые солдатики (система комплемента от лат. complementum — дополнение), которых около 20 (01, 02 и т.д.). В случае поступления в кровь чужеродного агента они начинают активно друг на друга воздействовать. Чтобы легко было представить: при встрече с «чужим» первый 01 просыпается и толкает второго 02; тот тормошит третьего 03 (третий иногда активизируется без первых двух); третий — четвертого, и так — пока не образуется «куча мала», которая своей мощью пробивает стенку клетки. На самом деле это, конечно, не солдатики, а белки, которые находятся в неактивном состоянии. Они бы и рады постоянно активироваться и разрушать клетки (причем не только чужеродные, но и свои), но им мешают начальники (белки-ингибиторы), которые постоянно подавляют их активность.
Проблемы при генетической поломке возникают, когда в крови мало (от 5 до 30% нормы) тех самых грозных начальников — ингибитора белка 01 или 03. Белок 01 в таком случае рад стараться: «трубит подъем» по всякому ненужному поводу. Ребенок порезался, переволновался, переохладился, перенес оперативное вмешательство — комплемент активируется и возникает отек Квинке, причем часто самый неблагоприятный вариант — с отеком гортани, реже — желудочно-кишечного тракта или оболочек мозга. При опросе выясняется, что в семье из поколения в поколение были случаи отеков гортани у родственников. Это позволяет заподозрить наследственную природу отека. К счастью, такие случаи заболевания очень редки.
Лечение ангионевротического отека у детей
- прекращение контакта с аллергеном;
- вывод аллергена из организма (сорбенты, обильное питье);
- применение антигистаминов, глюкокортикостероидов, мочегонных и других препаратов, в зависимости от индивидуальных показаний.
План лечения может различаться и включать другие мероприятия и сложную лекарственную терапию. Это зависит от типа болезни, количества рецидивов и других факторов. Необходимо получить консультацию специалиста.
Источники:
- И.И. Балаболкин. Крапивница и ангионевротические отеки у детей // Педиатрия, 2009, т.87, №2.
- Г. И. Смирнова. Крапивница и отек Квинке // Аллергические болезни у детей. Под ред. М.Я. Студеникина, И.И. Балаболкина. М.: Медицина, 1998: 279-287.
- А. В. Ляпунов. Крапивница и отеки Квинке у детей // Детская аллергология. Под ред. А.А. Баранова, И.И. Балаболкина. М.: ГэотарМедиа, 2006; 486-497.
Грек Елена Анатольевна Clinic
Автор статьи
Грек Елена Анатольевна
Врач высшей квалификационной категории
Специальность: аллерголог
Стаж: 24 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Лечение
Какие меры необходимо предпринять вне острой фазы недуга?
В первую очередь, нужно полностью исключить контакт больного с установленным аллергеном.
Лечебные мероприятия проводятся в две стадии: купирование острого процесса, устранение причин заболевания.
- Короткие курсы гормонов, временно «блокирующих» реакции иммунной системы.
- Препараты для укрепления ЦНС (кальций, аскорбиновая кислота).
- Витаминные комплексы, Аскорутин для снижения проницаемости сосудов, гаммаглобулины.
- Использование средств-блокаторов Н1-рецепторов гистамина (противоаллергических) для уменьшения восприимчивости к аллергену и предотвращения последующего производства гистамина.
Лечение наследственного ангионевротического недуга имеет ряд отличительных черт. Неверная постановка диагноза может стать причиной летального исхода.
Цены
| Наименование услуги (прайс неполный) | Цена |
| Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный, лечебно-диагностический, амбулаторный | 1950 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Аллергенспецифическая иммунотерапия (АСИТ) — поддерживающий курс (без учёта стоимости препарата) | 8100 руб. |
Что такое аллергический артрит
Аллергический артрит – это воспаление суставов, причиной которого является аллергия на внедрение в организм различных частиц. Особенно часто это заболевание развивается у детей. Небольшие сбои в процессе формирования иммунной системы приводят, как правило, к развитию острого воспалительного процесса, легко поддающегося лечению и заканчивающегося без каких-либо последствий.
Если же в основе заболевания лежит отягощенная наследственность, то иногда болезнь может переходить в хроническую форму с медленным разрушением суставов.
Самой распространенной клинической формой данного заболевания является инфекционно-аллергический артрит, который сегодня чаще называют реактивным артритом. По данным статистики в нашей стране среди ревматических заболеваний инфекционно-аллергический артрит у детей до 14 лет составляет более 50%.
Код аллергического артрита по Международной классификации болезней 10 пересмотра (МКБ-10) — М13.8.
К аллергическим заболеваниям можно также отнести ревматоидный артрит, в основе которого лежит аллергия на собственные ткани пациента. Код по МКБ серопозитивного ревматоидного артрита — М05.8; серонегативного – М06.0.
Как лечат аллергический артрит в клинике «Парамита»
Наши специалисты очень внимательно относятся к каждому пациенту с аллергическим артритом. Его тщательно обследуют, чтобы исключить другие клинические формы болезни и установить наличие или отсутствие дистрофических изменений в суставе. Только после этого назначается лечение, включающее:
- методы, основанные на достижениях современной медицины, разработанные в ведущих клиниках мира; применяются новейшие лекарственные препараты и немедикаментозные методы лечения;
- традиционные восточные методики, пришедшие к нам из Китая и Тибета; они веками с успехом применялись для лечения различных видов аллергий; в основе этих методик лежит восстановление энергетического потенциала пациента, что приводит к стимуляции жизненных сил пациента, нормализации функции иммунной системы и устранению очагов воспаления.
Такой подход к лечению болезни позволяет полностью устранить угрозу хронизации воспалительного процесса и разрушения сустава. Но даже при запущенных стадиях заболевания мы сможем остановить прогрессирование болезни. Обращайтесь!
Совмещаем проверенные техники востока и иновационные методы западной медицины
Подробнее о нашей уникальной методике лечения артритов
Частые вопросы по заболеванию
Аллергический артрит опасен тем, что может осложниться тяжелыми аллергическими реакциями или дать толчок к развитию аутоиммунного прогрессирующего заболевания с утратой работоспособности. Поэтому так важно своевременное лечение аллергического артрита. Все это лечится, специалисты в Москве ждут своих пациентов!
Можно ли получить инвалидность?
Аллергические артриты редко приводят к инвалидности. Исключением является ревматоидный артрит, который часто является причиной инвалидности.
К кому обращаться с таким заболеванием?
К ревматологу. Потребуется также консультации аллерголога.
Каков прогноз заболевания?
Благоприятный. У большинства пациентов наступает полное выздоровление. При отсутствии лечения процесс иногда принимает хронический характер, в этом случае возможно нарушение функции сустава. Но даже при ревматоидном артрите можно остановить прогрессирование заболевания.
Список литературы:
- Алиева Д. М., Акбаров С.В. Клинические варианты реактивного артрита у детей. Научно-практ. ревматология, 2001, №4, с. 74-79.
- Ревматология. Клинические рекомендации под ред. Е.Л. Насонова, М., 2005, с. 86-90.
- J.T., Petty R.E. Textbook of Pediatric Rheumatology. Noronto, W.B. Saunders Company 2001; 819.
- Kingsly G., Sieper J. Third International Workshop on Reactive Arthritis: an overview. Ann Rheum Dis 1996; 55: 564-570.
Темы
Артрит, Суставы, Боли, Лечение без операции Дата публикации: 25.02.2021 Дата обновления: 03.04.2021
Оценка читателей
Рейтинг: 5 / 5 (1)
Смертельный укус
Самое тяжелое проявление аллергии – анафилактический шок. Он развивается буквально в первые секунды после приема лекарственного вещества (наиболее часто после внутримышечного введения антибиотиков или введения обезболивающего при лечении зубов), укуса насекомого, употребления некоторых пищевых продуктов (морепродуктов, орехов, арахисового масла) и несет угрозу для жизни ребенка.
Статья по теме
Пыльца запылила. Чем облегчить жизнь в сезон поллиноза
Симптомы анафилактического шока: сильная слабость, жар, учащенное сердцебиение, головокружение, зуд и покраснение кожных покровов, чувство страха, возбуждение, беспокойство. Может появиться затрудненное дыхание; отек языка и слизистой оболочки дыхательных путей, ведущий к удушью. Иногда анафилактический шок наступает молниеносно – резкое снижение артериального давления, утрата сознания, бледность и синюшность кожных покровов, остановка сердца и прекращение дыхания. Если вы видите у ребенка эти признаки, немедленно вызывайте «скорую», а сами в это время:
- устраните воздействие аллергена (удалите жало насекомого, наложите жгут выше места укуса или инъекции, приложите холод на место укуса, чтобы замедлить всасывание); если аллергия связана с пищевым продуктом, вызовите рвоту, дайте адсорбенты (активированный уголь, энтеросгель, мультисорб…) и обильное питье; проветрите помещение, если провоцирующим фактором оказался сильный запах химического или косметического средства (краска, духи, дезодорант);
- уложите ребенка горизонтально без подушки с приподнятыми ногами, чтобы улучшить приток крови к сердцу и головному мозгу; поверните голову набок, чтобы язык не западал в глотку и не перекрывал дыхательные пути;
- если ребенок в сознании, дайте ему любое противоаллергическое средство: фенистил, зиртек, зодак, кларитин…;
- прекращение сердечной деятельности и отсутствие дыхания требуют немедленного оказания реанимационной помощи: непрямого массажа сердца и искусственного дыхания «рот в рот».