В статье представлены результаты постмаркетингового многоцентрового клинико-лабораторного исследования препаратов Эплан мазь и Эплан раствор, предназначенных для местного лечения инфекции кожи и мягких тканей (ИКМТ) в амбулаторных, стационарных и военно-полевых условиях. Результаты проведенного исследования у 793 больных с ИКМТ различной локализации и генеза демонстрируют высокую клиническую эффективность препаратов наряду с их удобной лекарственной формой и экономической доступностью.
Л.А. Блатун1, В.А. Митиш1, Р.П. Терехова1, И.А. Гришина1, А.А. Алексеев1, А.И. Кириенко2, Л.И. Богданец2,
Ю.С. Титкова3, А.А. Новожилов4, С.В. Смирнов5, В.С. Борисов5, В.Т. Пальчун6, Т.С. Полякова6, Л.А. Лучихин6,
М.С. Бардычев7, В.Г. Фрадкин8, К.А. Тетерин9, О.В. Ярустовская10, Л.П. Маркина10, Л.С. Алисултанова10, И.С. Абрамов11, И.А. Бутивщенко11, В.А. Новиков12, В.Г. Зингер13, Л.Г. Петрякина13, Т.Ф. Быстрицкая14,
В.Н. Гребенюк14, Т.И. Степченкова14, Н.Н. Чернакова14, М.С. Мокроусов14, Н.Н. Захарченко15, Х.Х. Маджид15,
И.П. Полещук16, А.П. Горшков17, Н.А. Воротягина17, О.А. Васнецова.18
1Отдел ран и раневых инфекций ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава России, Москва;
2ГБУЗ «Городская клиническая больница № 1 им. Н.И. Пирогова», клиника факультетской хирургии ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Городской флебологический консультативно-диагностический центр, Москва;
3кафедра кожных и венерических болезней ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России;
416-е отделение гнойной хирургии ФГКУ «Главный военный клинический госпиталь им. акад. Н.Н. Бурденко» Минобороны России, Москва;
5отделение острых термических поражений ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского ДЗ г. Москвы»;
6кафедра оториноларингологии лечебного факультета ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России, Москва;
7отделение хирургического и консервативного лечения лучевых повреждений ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск;
8радиологическое отделение ГБУЗ «Московский областной онкологический диспансер», Балашиха;
9радиологический Минобороны России, Москва;
10отдел гинекологии ФГБУ «Российский научный центр медицинской реабилитации и курортологии» Минздрава России, Москва;
1117-е хирургическое отделение ГБУЗ «Городская клиническая больница № 15 им. О.М. Филатова ДЗ г. Москвы»;
12ФГКУ «Поликлиника № 5» ФСБ России, Москва;
13оториноларингологическое отделение ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского»;
14ГБУЗ «Кожно-венерологический диспансер № 8», Москва;
15ГБУЗ «Кожно-венерологический диспансер № 19», Москва;
16Государственный центральный аэромобильный спасательный отряд МЧС России, Москва;
17ФГУП «Государственный научно-исследовательский институт органической химии и технологии», Москва;
18кафедра маркетинга и товароведения в здравоохранении ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва.
ВВЕДЕНИЕ
Хирургические инфекции кожи и мягких тканей (ИКМТ) – наиболее частая причина обращения больных в хирургический стационар или поликлинику [1]. В 2004 г. во Франции, Германии, Италии, Испании, Великобритании 1,3 млн пациентов были госпитализированы по поводу ИКМТ, среди них по поводу целлюлита (52,7 %), локальной хирургической инфекции (15,8 %), диабетической стопы (15,3 %), пролежней (12 %) [2]. По экспертным оценкам, в России ИКМТ составляют от 480 до 700 тыс. пациентов в год [3, 4].
Как показывала статистика 90-х годов, в России регистрировалось около 12 млн человек с ушибами, ранами, размозжениями, до 3 млн с переломами, 1,5 млн – с термическими поражениями. Ежегодно за помощью в медицинские учреждения обращаются до 1,5 млн больных с трофическими язвами, около 500 тыс. больных с синдромом диабетической стопы. До 30 % пациентов с хирургической патологией нуждаются в специализированной помощи по поводу развившихся гнойно-воспалительных процессов.
Несомненно, в настоящее время с учетом увеличения техногенных, природных, автодорожных катастроф и локальных военных конфликтов число больных с гнойно-воспалительными заболеваниями значительно возросло. При этом местные инфекционные осложнения у пострадавших с политравмами достигают 34,4 %, генерализация инфекционного процесса – 5,5 % [5].
При анализе частоты послеоперационных осложнений в 16 хирургических стационарах России выявлено, что развитие осложнений в послеоперационном периоде приводит к увеличению сроков госпитализации с 10,5 до 17,4 дня при выполнении экстренных операций, с 16,9 до 33,6 дня – при плановых операциях, с 13,6 до 22,8 дня – в группе больных, перенесших абдоминальные операции [6]. Увеличение продолжительности пребывания в стационаре на 10 дней приводит к экономическому ущербу и повышению затрат на лечение в странах Европы в среднем на 2 тыс. евро на 1 больного [7].
С этиологической точки зрения ИКМТ являются обычно бактериальными и во многих случаях полимикробными. Наиболее частым возбудителем инфекции служит S. Aureus
. Особую тревогу вызывает широкое распространение в последнее время стафилококков, резистентных к оксациллину / метициллину (MRSA), характеризующихся устойчивостью к бета-лактамным препаратам и часто к аминогликозидам, линкозамидам, фторхинолонам.
Кроме того, в лечебных учреждениях широко распространены грамотрицательные бактерии семейства Enterobacteriaceae
– продуценты бета-лактамаз расширенного спектра (
Klebsiella
spp.,
Enterobacter
spp.,
E. Coli
), которые резистентны к цефалоспоринам II–IV поколений [8].
При выборе средств антимикробной химиотерапии крайне важен дифференцированный подход к выбору препаратов, зависящий от уровня поражения мягких тканей, особенностей клинического течения заболевания, также нужно учитывать возрастающую множественную лекарственную резистентность [9].
Даже при адекватной системной антибактериальной терапии летальность при генерализации ИКМТ может достигать 50 % и более (при некротических инфекциях) [10–12]. Наблюдающаяся в последние годы высокая частота генерализации инфекционного процесса, даже при локальных формах ИКМТ, обусловлена стремительным ростом резистентности не только к наиболее распространенным в стационарах системным антибактериальным средствам, но и к традиционным препаратам, применяемым для местного лечения.
Приходится постоянно помнить, что любая рана, независимо от места ее локализации и причины появления, всегда первично содержит различное количество микроорганизмов (первичное микробное загрязнение). Главное назначение любой первичной повязки, используемой дома, врачами скорой помощи или военно-полевой службы, врачами амбулаторно-поликлинического или стационарного звена, заключается в остановке кровотечения и предупреждении инфицирования раны или максимальном уничтожении микроорганизмов, уже случайно попавших в рану. В последующем лечение любой раны проводится в соответствии с фазой раневого процесса и видовым составом вегетирующих в ней микробов.
В последние два десятилетия при лечении гнойно-воспалительных процессов, гнойных ран различной локализации и генеза широко используются растворы новых антисептиков (1 % йодопирон; 0,01 % мирамистин; 1 %, 0,5 % диоксидин; 0,1; 0,2 % лавасепт). Практически полностью вытеснены из практики лечения больных с ИКМТ малоэффективные мази на ланолин-вазелиновой основе (мазь Вишневского, ихтиоловая мазь, стрептоцидовая, эритромициновая, тетрациклиновая, фурацилиновая и др.). На смену этим препаратам пришли мази на полиэтиленгликолевой (ПЭГ) основе (левосин, левомеколь, диоксиколь, 5 % диоксидиновая мазь, стелланин-ПЭГ 3 %, офломелид, банеоцин и др.). Высокую эффективность лечения хронических очагов инфекции, осложненных микробными биопленками, показывают препараты, содержащие полигексанид (пронтосан раствор, гель) [13–18]. Однако приходится констатировать, что по разным причинам (чаще по не зависящим от желания практических врачей) эти препараты поступают в стационары, травмопункты и поликлиники в ничтожном количестве.
Также в последние годы приходится с сожалением наблюдать, как наша отечественная фарминдустрия необоснованно сократила или полностью прекратила выпуск отечественных лекарственных средств, повязок для лечения ран, не имеющих аналогов за рубежом, однако подтвердивших свою высокую эффективность при оказании помощи раненым в Афганистане, Арзамасе, Уфе, Спитаке и при других массовых поражениях населения (взрывы домов в Москве, в метро и т. д.). Например, практически полностью прекратился выпуск большинства мазей на ПЭГ-основе. Из большого ряда этих препаратов остался только левомеколь и 5 % диоксидиновая мазь. Уже не выпускаются пенообразующие аэрозоли (диоксизоль, гентазоль, нитазол). Исчезли из аптек гидроколлоиды (галагран, галактон), не выпускается раневое покрытие на основе коллагена с гентамицином (гентацикол) и т. д. Конечно, кое-что активно внедряется в нашу практику различными зарубежными фармацевтическими фирмами. Но их разработки чрезвычайно дороги и далеко не всегда рассчитаны на особенности работы наших лечебных учреждений.
В последние 5–7 лет для лечения различных ран было предложено несколько новых отечественных препаратов: мазь фузимет, мазь стрептолавен, мазь стелланин-ПЭГ 3 %, мазь офломелид. Но процесс внедрения этих препаратов в практическое здравоохранение по-прежнему сдерживается отсутствием поддержки со стороны руководящих структур Минздрава России.
В начале 2000-х годов Научно-производственным предприятием ЗАО «Оберон» (Россия), «ВПК» на основе гликолана были разработаны и зарегистрированы:
Эпланол раствор 8,5 %, содержащий: гликолан, триэтиленгликоль, этилкарбитол, глицерин, едкий натр, воду (ГОСТ Р 51 379–2000);
Эпланол мазь 6,8 %, содержащая: гликолан, триэтиленгликоль, этилкарбитол, глицерин, едкий натр, полиэтиленоксид-400 (ГОСТ Р 52 343–2005).
Обширные экспериментальные исследованияна животных показали, что данные новые препаратыобладают одновременно обезболивающей, ранозаживляющей, антимикробной и противоопухолевой активностью [19–24]. Антимикробный эффект препаратов обусловлен наличием в их составе гликолана (комплексное соединение лантана азотнокислого и триэтиленгликоля – La(NO3)3С6Н14О4n
H2O).
Лантан является одним из представителей семейства редкоземельных металлов (лантаноидов), необходимых для нормального функционирования организма. Лантаноиды способны образовывать комплексы с углеводами, аминокислотами, оксикислотами, нуклеотидами, фосфатидами, витаминами. Влияют на различные стадии процесса свертывания крови: ингибируют синтез тромбина, действуют как антиметаболиты Са2+, вытесняя его из систем с одним или более белковыми факторами коагуляции; через тучные клетки повышают уровень свободного гепарина в крови при введении в достаточно больших дозах, способны повышать фагоцитарную активность лейкоцитов крови [25, 26].
Почти половина радиоактивных изотопов, используемых в онкологической практике лечения опухолей, –лантаноиды. В последнее время обнаружена противоопухолевая активность и у стабильных изотопов лантаноидов. Лантаноиды способны накапливаться в опухолях в большом количестве и нарушать в них обмен кальция, магния, фосфора.
Ионы лантана обладают большим сродством к фосфолипидам и «стабилизируют» мембраны клеток, блокируя ионные клетки, это действие лантаноидов на очаг воспаления сходно с эффектом кортикостероидов.
Однако масштабных клинико-лабораторных исследований данных препаратов для лечения ИКМТ не проводилось. В связи с чем приведенные в данной статье материалы представляются крайне актуальными.
Таблица 1.
Антимикробная активность препарата Эплан – раствора и мази и мази Левомеколь (зоны задержки роста микроорганизмов в мм).
Примечание.
Отсутствие зон задержки роста вокруг лунки, а также зона задержки роста до 10 мм рассматривались как отсутствие чувствительности к препарату; зоны задержки роста диаметром 11–15 мм рассматривались как малая чувствительность; зоны задержки роста диаметром 15–25 мм рассматривались как показатель высокой чувствительности.
ИНСТРУКЦИЯ: ЭПЛАН 25% МОЧЕВИНЫ, ГОСТ 31679-2012
Комбинированный препарат для ежедневного профилактического ухода за сухой, грубой, потрескавшейся кожей рук и стоп. Эффективное средство для удаления натоптышей, размягчения сухих мозолей, жесткой и трудно удаляемой кутикулы.
Возвращает коже мягкость, эластичность, предотвращает развитие трещин. Надежно защищает кожу от повреждающих факторов.
Введение в Эплан одного из сильнейших кератолитиков и увлажнителей – мочевины позволяет в полной мере восстановить эластичность кожи, нормализовать ее увлажненность и сохранить целостность кожного покрова. Препарат является эффективным средством профилактики трещин и коррекции их проявлений. Подходит для использования в аппаратном педикюре и в безаппаратных профессиональных программах по уходу за стопами.
Состав
Триэтиленгликоль, мочевина, этоксидигликоль, гликолан, глицерин, молочная кислота, пантенол, парфюм.
Рекомендации по применению
Небольшое количество средства равномерно распределить по очищенной коже.
Противопоказания
Гиперчувствительность к отдельным компонентам препарата.
Условия хранения
Не требует особых условий хранения. Хранить в недоступном для детей месте.
Срок годности
5 лет с даты изготовления.
, Россия, 111123, г. Москва, шоссе Энтузиастов, д.56.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Высокая антимикробная активность мази и раствора Эплана в сравнении с мазью левомеколь была выявлена с помощью метода диффузии в агар (метод колодцев) на 90 госпитальных штаммах грамположительных и грамотрицательных микроорганизмов и 10 штаммах дрожжеподобных грибов, выделенных от больных (табл. 1).
При изучении антимикробной активности лекарственных форм Эплана по отдельным группам микроорганизмов выявлено, что группу S. Aureus
на 50 % составляют штаммы метициллин-резистентного стафилококка (MRSA), при этом активность раствора и мази была такой же высокой, как и к
S. Epidermidis
.
Среди Enterococcus
spp. половину штаммов составили образцы
E. Faecium
, высокорезистентные к большинству системных антимикробных препаратов. Уровень активности 2 лекарственных форм Эплана был также высоким.
По сравнению с мазью Левомеколь раствор и мазь Эплан более активно подавляют рост и таких проблемных микроорганизмов, как P. aeruginosa, Acinetobacter spp
.
Все штаммы микроорганизмов, включенные в исследование, были госпитальными. С помощью дискодиффузионного метода была выявлена их полирезистентность к основным системным антибактериальным препаратам. В то же время выявлена высокая чувствительность этих штаммов как грамположительных, так и грамотрицательных микроорганизмов к раствору и мази Эплан, хотя среди изучаемой группы кишечных и неферментирующих бактерий были высокорезистентные штаммы микробов – продуцентов бета-лактамаз расширенного спектра и металлопротеаз.
Кроме того, выявлена высокая активность раствора и мази Эплан в отношении Candida
spp.
При изучении осмотической активности мази Эплан в сравнении с 10 % раствором хлорида натрия методом диализа через полупроницаемую мембрану выявлено, что наибольший прирост массы у мази составил 2,2 г, в то время как максимальный прирост массы 10 % раствора хлорида натрия составил только 0,15 г на каждый грамм раствора. Следует отметить, что осмотическое действие у мази проявлялось в течение 24 ч, а у гипертонического раствора только в течение 30 мин (см. рисунок)
.
Рис. Осмотическая активность мази Эплан и 10 % раствора хлорида натрия.
Таким образом, дегидратирующая активность мази Эплан в 13,5 раза выше, чем у «стандартного» гипертонического раствора NaCl, что способствует более интенсивному оттоку раневого отделяемого из глубины раны в повязку, снижает отек тканей, окружающих рану.
Клиническое изучение эффективности раствора и мази Эплан проведено в 16 стационарах страны при лечении 793 больных (табл. 2)
.
Таблица 2.
Перечень лечебных учреждений, проводивших клиническое изучение мази, раствора Эплан, и число больных в различных клинических группах.
*Примечание.
- Отдел ран и раневых инфекций ФГБУ «Институт хирургии им. А. В. Вишневского» Минздрава России, Москва.
- ГБУЗ «Городская клиническая больница № 1 им. Н. И. Пирогова», клиника факультетской хирургии ГБОУ ВПО РНИМУ им. Н. И. Пирогова, Городской флебологический консультативно-диагностический центр, Москва.
- Кафедра кожных и венерических болезней ГОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России.
- 16-е отделение гнойной хирургии ФГКУ «Главный военный клинический госпиталь им. акад. Н. Н. Бурденко» Минобороны России, Москва.
- Отделение острых термических поражений ГБУЗ «НИИ скорой помощи им. Н. В. Склифосовского ДЗ г. Москвы».
- Кафедра оториноларингологии лечебного факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н. И. Пирогова» Минздрава России, Москва.
- Отделение хирургического и консервативного лечения лучевых повреждений ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск.
- Радиологическое отделение ГБУЗ «Московский областной онкологический диспансер», Балашиха.
- Радиологический Минобороны России, Москва.
- Отдел гинекологии ФГБУ «Российский научный центр медицинской реабилитации и курортологии» Минздрава России, Москва.
- 17-е хирургическое отделение ГБУЗ «Городская клиническая больница № 15 им. О. М. Филатова ДЗ г. Москвы».
- ФГКУ «Поликлиника № 5» ФСБ России, Москва.
- Оториноларингологическое отделение ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М. Ф. Владимирского».
- ГБУЗ «Кожно-венерологический диспансер № 8», Москва.
- ГБУЗ «Кожно-венерологический диспансер № 19», Москва.
- Государственный центральный аэромобильный спасательный отряд МЧС России, Москва.
При лечении больных с посттравматическими, послеоперационными гнойными ранами
различной локализации: синдромом диабетической стопы, фурункулами, парапроктитом, нагноившимися копчиковыми кистами, абсцессами, флегмонами, инфицированными ожогами до 10 % I–IIIA степени во всех случаях получено отчетливое положительное действие препарата Эплан на раневой процесс. Благодаря высокой и длительной осмотической активности мази Эплан на 2–3-е сутки лечения количество свободного гнойного отделяемого в ране значительно сокращалось. Исчезал отек окружающих рану тканей и к 4–6-м суткам на дне ран появлялись островки грануляционной ткани, активизировался процесс краевой эпителизации, что позволяло дальнейшее лечение проводить под повязками с раствором Эплан. Микробная обсемененность ран к 4–6-м суткам лечения уменьшалась с критического уровня 105–8КОЕ, когда сохранялась угроза генерализации инфекции и развития сепсиса, до 101–2КОЕ / мл.
В цитограммах раневых отпечатков до лечения ран под повязкой с мазью Эплан выявляли обилие нейтрофилов (до 100 и более в поле зрения), наличие микрофлоры и ее фагоцитоз, что указывало на активный воспалительный процесс. На 5–7-е сутки лечения препаратом Эплан тип цитограммы менялся с воспалительного на регенераторно-воспалительный или регенераторный. В эти сроки лечения наблюдалась активная пролиферация фибробластов (до 10) и эпидермоцитов. Отчетливая положительная динамика раневого процесса позволяла в более ранние сроки проводить окончательный этап хирургического лечения – наложение ранних вторичных швов на рану или выполнение различных пластических операций для ликвидации раневого дефекта.
При лечении больных с термическими поражениями кожи
благодаря способности мази Эплан 6,8 % проникать вглубь ткани данный препарат способствовал созданию антибактериальной защиты как на поверхности, так и в глубине раны. Этот эффект особенно важен, так как антибиотики системного действия, обычно используемые в клинической практике, не достигают микроорганизмов в зоне некроза, где нарушена микроциркуляция. Важным для местного лечения ожоговой раны является то, что при использовании мази Эплан не происходило высыхания тканей пара некротической зоны из-за присутствия в составе щелочных компонентов. Клетки (пораженные, но не погибшие) получали лучшее питание и частично восстанавливали свою жизнеспособность. Струп при обработке оставался во влажном состоянии, что способствовало его более быстрому отторжению.
Была замечена высокая эффективность препарата Эплан мазь 6,8 % в лечении донорских ран. Эпидермис после эпителизации ожоговых ран был более прочен и эластичен, менее подвержен травматическому воздействию.
Благодаря бактерицидной активности этилкарбитола, что дополнялось бактериостатическим эффектом гликолана и триэтиленгликоля в отношении грамположительных и грамотрицательных бактерий, резко снижалась обсемененность ожоговой поверхности патогенной флорой, что подтверждалось динамикой бактериологических посевов с раневой поверхности. Бактериологические исследования, выполненные у пациентов исследуемой группы, выявили разнообразную микрофлору (S. aureus, P. aeruginosa, Enterococcus
spp.,
Streptococcus, S. Epidermidis
). В процессе лечения у 100 % больных к моменту окончания исследования наблюдалась элиминация микробов (раны оказались стерильными). Кроме того, при использовании препарата Эплан практически не появлялись новые микроорганизмы, т. е. не происходило смены видового состава микрофлоры раны.
Данные бактериологических исследований коррелировали с динамикой показателей цитологического исследования раневых отпечатков, взятых у больных исследуемой группы. У всех больных перед началом применения препарата Эплан мазь 6,8 % исследование выявляло воспалительный или воспалительно-дегенеративный тип цитограмм. В конце лечения тип цитограмм менялся на регенераторный в 100 % случаев, что сопровождалось появлением в раневом отделяемом фибробластов, макрофагов с признаками фагоцитоза. Подобные данные бактериологических и цитологических исследований свидетельствовали о высокой антимикробной активности препарата.
Эпителизация поверхностных ожогов наступала в оптимальные сроки: ожоги I–II степени заживали в среднем на 6–9-е сутки, ожоги IIIА степени заживали на 15–18-е сутки с момента травмы – это в среднем на 3–4 дня раньше, чем при использовании традиционных средств.
Проведенные сравнительные исследования фармакоэкономики (стоимость – эффективность) препарата Эплан (мазь 6,8 % и раствор 8,5 %) и традиционных препаратов, использующихся в комбустиологии (дермазин, йодинол, левомеколь, левосин, салициловая мазь, фурацилиновая мазь, хлоргексидин раствор), показали, что стоимость лечения препаратом Эплан значительно ниже, что, несомненно, имеет большое экономическое и социальное значение.
У больных с варикозной и посттромбофлебитической болезнью нижних конечностей, осложненной трофическими язвами
, в результате клинического применения мази Эплан происходило более быстрое купирование отека, болей в язве, гиперемии и инфильтрации тканей. В первую фазу раневого процесса у больных в среднем на 5–6-е сутки достигалось отторжение или лизис некротических тканей, более раннее появление ярких мелкозернистых грануляций. Отсутствие прилипания марлевых салфеток делало перевязки менее травматичными и болезненными.
При лечении ранних и поздних лучевых повреждений кожи, развившихся в процессе проведения лучевой терапии
в суммарной дозе 40 Гр и больше в полях облучения, а также спустя 1 год и больше после лучевой терапии, выявлено, что по сравнению со стандартной в этих случаях мазью Синтазон мазь Эплан особенно ценна для профилактики воспалительных процессов в зоне лучевого фиброза, так как начавшееся воспаление, как правило, приводит к развитию лучевой язвы. Применение мази Эплан в течение 10–15 дней снимало воспаление и уменьшало степень лучевого фиброза. При лучевых ожогах II–III степени нанесение мази тонким слоем дважды в день в течение 10–12 сут приводило к полному заживлению язвы.
В онкогинекологии
у больных с целью купирования лучевых реакций в виде язвенного эпидермита вульвы, пленчатого сливного или островкового радиоэпителиита влагалища также выявлен высокий клинический эффект мази Эплан. Традиционные препараты в этих случаях (10 % метилурациловая мазь, масло облепихи, мазь Актовегин и др.) показывают приблизительно одинаковую, слабую эффективность. При применении Эплана все пациенты этой группы отмечали быстрое исчезновение чувства жжения, отека и мокнутия в области вульвы. При язвенном эпидермите вульвы под повязками с мазью Эплан быстро достигалась эпителизация с формированием нежного, безболезненного рубца.
При местном лечении препаратом Эплан больных с цервицитом и бактериальным вагинозом выявлено, что по сравнению с традиционными антисептическими средствами под влиянием Эплана происходит более активное купирование перифокального отека, гиперемии и инфильтрации тканей с восстановлением полноценного плоского эпителия шейки матки, восстановлением нормальной микрофлоры влагалища.
В оториноларингологии
препарат Эплан исследовали у больных при лечении и профилактике гнойно-воспалительных заболеваний кожи и слизистых наружного уха, носа и гортани, таких как фурункул, сикоз, экзема, микоз, при проявлении вторичных инфекций, а также при туалете наружного слухового прохода и в период после оперативных вмешательств на гортани, трахее и перегородке носа. По сравнению с группой, в которой использовали традиционные растворы антисептиков и мазь Левомеколь, у этих больных в фазе воспаления наблюдали снижение болевого синдрома, зуда, отечности, гиперемии, отмечали ускоренное отторжение некротизированных тканей и уменьшение площади поражения и рубцовых осложнений.
Тампонирование латексными тампонами, пропитанными раствором Эплан, при лечении трепанационных ран среднего уха показало, что воспалительная реакция была минимальной в 3,7 %. Цитологическое исследование выявило более быстрое очищение послеоперационной полости от некротических масс. На более ранних сроках отмечалась элиминация микробов из послеоперационных ран, а стихание воспалительного процесса наблюдали к 12-м суткам.
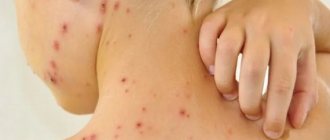
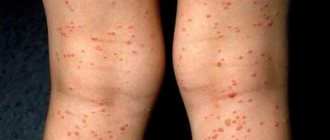
В дерматологических отделениях
Эплан в жидкой и мазевой форме изучен при лечении пациентов с различными заболеваниями кожи (себорейная экзема, себорейный дерматит волосистой части головы, микробная экзема голени, экзема кистей, дисгидротическая экзема, псориаз, болезнь Девержи, обычные угри, розацеа, стрептодермия, сикоз бороды, язвенная пиодермия, дерматит, осложненный вторичной инфекцией, кандидозный баланопостит, демодекоз, контактный аллергический и неаллергический дерматит. Полное клиническое разрешение очагов сикоза, высыпаний и исчезновение остроконечных кондилом, экзематозной симптоматики, субъективных ощущений достигнуто у подавляющего большинства больных. Достигнута также стойкая ремиссия при микробной экземе кистей, что может быть объяснено противовоспалительным, эпителизирующим и бактерицидным действием Эплана.
Заслуживает внимания опыт использования Эплана (мазь, раствор) сотрудниками службы отряда «Центроспас» при проведении экспедиции на нагорье Черского, Республика Якутия (1800–3200 м над уровнем моря). Препарат использовался для лечения раневых поверхностей различной площади и глубины, в том числе: потертости ног, ссадины, солнечные ожоги, резаные и колотые раны, полученные в условиях высокогорья. Известно, что в этой ситуации, как правило, значительно снижаются репаративные процессы и чаще происходит инфицирование ран. Однако, благодаря широкому спектру антимикробной активности, при применении данного препарата отмечено уменьшение сроков заживления ран.
Мазь «Эплан»: описание, состав
«Эплан» – препарат, отличающийся обезболивающим, бактерицидным, ранозаживляющим действием. Также способствует восстановлению тканей после повреждений. Выпускается в форме крема и раствора. В состав входит действующее вещество (гликолан) и вспомогательные компоненты (вода, глицерин, полиэтиленгликоль и другие).
Относится к классу дерматотропных лекарств, используется только наружно. Антисептик, угнетает жизнедеятельность болезнетворных бактерий, а также противодействует воспалительным процессам. К тому же входящий в состав мази глицерин смягчает ткани и стимулирует их заживление.
Препарат воздействует на все ткани кожного покрова, устраняет зуд, болевые ощущения. При этом заживление идет с большей скоростью, ткани не отмирают, что позволяет коже оставаться привлекательной.
Особые указания
«Эпалан» можно использовать на любой стадии беременности, а также в период грудного кормления. Он не токсичен, не несет угрозы здоровью, поэтому может использоваться без предварительной консультации врача. Единственное исключение – возможное проявление аллергических реакций на фоне индивидуальной непереносимости.
Мазь не оставляет жирных следов на одежде, поэтому ею можно обрабатывать разные участки. Причем из-за наличия глицерина руки после лечения могут быть «жирноватыми». Поэтому процедуру лучше делать дома, до начала рабочей деятельности.