Статью написал ведущий врач аллерголог-иммунолог, педиатр Euromed Kids Батин Артем Андреевич
На первом визите к аллергологу и подозрении на аллергическую реакцию, связанную с пищей, пациенту рекомендуют гипоаллергенную диету.
Уже классической стала гипоаллергенная диета, разработанная иммунологом, академиком Андреем Дмитриевичем Адо.
Диета по Адо – это целая система питания, которая подразумевает исключение всех продуктов-потенциальных аллергенов и гистаминолибераторов.
ВАЖНО! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
После нормализации самочувствия заболевшего аллергической реакцией, постепенно продукты возвращают в рацион, при это тщательно отслеживая реакцию на каждый продукт питания.
Цели рекомендации гипоаллергенной диеты – исключить все потенциальные аллергены до купирования острого состояния.
Когда бить тревогу?
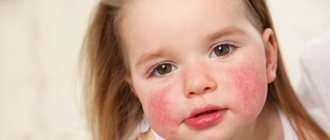
Не заметить проявления крапивной лихорадки невозможно. На коже ребенка появляется покраснение, затем волдыри. Высыпания проявляются в складках кожи, на губах, местах тесного соприкосновения с одеждой.
Тело сильно чешется, отсюда ещё одно ее название — детская почесуха.
Нередко родители не обращают на это внимание.
Тем более, что сыпь обычно пропадает через несколько часов, но вскоре появляется на новом месте.
Паниковать не надо, но к врачу необходимо обратиться как можно скорее.
К кому обращаться?
У детей болезнь часто проявляется сразу в острой форме, необходимо срочно вызвать участкового врача, при сильном ухудшении — скорую. Лечением причин нарушения занимаются аллергологи, дерматологи, диетологи.
Необходимо пройти множество анализов на выявление паразитов, инфекций, заболеваний печени, почек, желудочно-кишечного тракта. Выявить продукты вызывающие болезненную реакцию. Не определив этимологию высыпаний, невозможно назначить правильное лечение, выбрать диету. Как же подобрать питание при крапивнице у ребенка?
Для этого:
- после исчезновения острых проявлений вводят в меню по одному продукту;
- при рецидиве, выявленный аллерген исключают из употребления, делают перерыв на неделю;
- если новое блюдо не вызвало негативных реакций, добавляют следующее.
Необходимо учитывать сочетаемость: вступая в контакт два нейтральных компонента, могут активизироваться. Тогда снова появится крапивница у детей, диета должна быть ужесточена.
Плюсы и минусы
| Плюсы | Минусы |
|
|
Особенности диеты
Диета при крапивнице у детей, как и у взрослых, назначается после результатов провокационного теста.
Чтобы знать, чем кормить ребенка или взрослого аллергика, а что нельзя употреблять в пищу, необходимо ознакомиться со списком запрещенных и разрешенных продуктов.
| Запрещенные продукты | Разрешенные продукты |
| овощи, фрукты, ягоды | кисломолочные продукты без добавок |
| шоколад | крупы (кроме манной) |
| рыба | нежирное мясо (крольчатина, курица) |
| жирные сорта мяса и птицы | овощи зеленого и желтого цвета |
| мед | неострый сыр |
| сладкие газированные напитки | желтые и зеленые фрукты, ягоды |
| орехи и грибы | сливочное масло |
| земляника, персики, цитрусовые | зефир, мармелад |
| торты, кексы | хлеб грубого помола или зерновой |
| йогурты с фруктовыми наполнителями | чай черный |
При острой крапивнице
В этом случае определить аллерген не составит труда. Симптомы крапивницы проявляются в течение нескольких часов после употребления определенного продукта. При острой крапивнице важно вспомнить, какой новый продукт входил в рацион накануне. Острая форма может проявиться и при чрезмерном употреблении одного блюда. Если ребенок съел одну шоколадную конфету, симптомы будут отсутствовать. Но когда шоколада было съедено больше нормы, признаки аллергии появятся через несколько часов.
При хронической крапивнице
Хроническая форма часто сопровождается не только кожной сыпью, но и нарушением работы желудочно-кишечного тракта, желчного пузыря, печени. В таком случае диетическое питание при крапивнице у взрослых и детей должно быть постоянным. Врачи назначают стол №5, который исключает не только аллергены, но и ограничивает употребление соли, жиров. Соблюдение диеты поможет не только устранить проявления, но и улучшить работу органов брюшной полости.
При хронической форме назначается базовая диета. В первые дни болезни рекомендуется голодание, затем вводят продукты с низкой аллергенностью.
Для детей
Дети чаще страдают от крапивницы, чем взрослые. Первые симптомы болезни у них могут появиться еще в грудном возрасте, при введении прикорма. Любая пища при первом введении может вызвать аллергию, поэтому родители должны следить за реакцией организма.
При крапивнице детям дают продукты с низкой аллергенностью в небольшом количестве. Набор всегда составляет врач. Детям до трех лет не рекомендуется вводить в рацион мед, шоколад, орехи, цитрусовые и другие аллергены.
Многие родители интересуются, можно ли употреблять бананы при крапивнице. Фрукт относится к гипоаллергенным, поэтому его можно давать ребенку с 6 месяцев в качестве прикорма.
Для беременных и кормящих женщин
Если у женщины аллергия на какой-либо продукт, его не стоит включать в рацион. При чрезмерном употреблении аллергенов риск развития заболевания увеличивается, причем не только у женщины, но и у ребенка. Для кормящих мам врач подбирает соответствующую диету, которая защитит малыша от возможных негативных реакций.
Что можно есть при крапивнице в период грудного вскармливания, должен решать педиатр. При повышенной чувствительности к пищевым аллергенам период кормлений ребенка следует контролировать, вести пищевой дневник.
Принципы лечения крапивницы и ангиоотека
Крапивница и ангионевротический отек (ангиоотек) (АО) — широко распространенные кожные заболевания, оказывающие выраженное негативное влияние на качество жизни пациента. Их обычно легко диагностировать, но не всегда просто лечить из-за различной тяжести течения, частой устойчивости к антигистаминным препаратам и наличия других болезней у пациента, являющихся первичной причиной кожного процесса. Кроме того, не все специалисты знакомы с ведущими руководящими документами, многие их них не знают особенности лечения острой крапивницы ((ОК), протекает менее 6 недель) и хронической крапивницы ((ХК), протекает более 6 недель) и не всегда способны выбрать правильную терапевтическую и/или диагностическую тактику у того или иного пациента.
Задачей данного обзора служит краткое описание основных методов лечения различных видов крапивницы у взрослых пациентов и детей старшего возраста и применяемых лекарственных средств (ЛС), основанное на существующих научных доказательствах.
Для оптимизации фармакотерапии и выбора дальнейшей тактики лечения важно определить вид/форму крапивницы (например, физическая/вибрационная), ее продолжительность (острая, эпизодическая или хроническая). Особенности такой диагностики описаны в других публикациях [1, 22].
Цель лечения — достичь контроля над заболеванием и связанного с этим улучшения качества жизни пациентов, способности к работе или учебе, а также минимизировать опосредованные применением ЛС побочные эффекты. Это особенно важно при терапии длительно текущих форм хронической крапивницы. Для оценки контроля над заболеванием можно учитывать выраженность зуда, АО, размер волдырей, их количество и частоту появления, ночные пробуждения и длительность ремиссии заболевания.
Лечение, направленное на причинные и провоцирующие факторы
В первую очередь проводится лечение основного заболевания (если оно выявлено), которое служит причиной возникновения крапивницы. Нужно сделать все возможное (провести все необходимые диагностические тесты), чтобы выявить причину и провоцирующие факторы крапивницы в случае ее хронического течения. После определения последних необходимо исключить с ними контакт, например, не принимать Аспирин и другие нестероидные противовоспалительные препараты (НПВП) при чувствительности к ним (многие НПВП вызывают обострение ХК у 20–30% пациентов даже при другой ее причине) или ингибиторов ангиотензинпревращающего фермента (иАПФ) при рецидивирующем АО.
Исключение провоцирующих факторов
Исключение провоцирующих факторов — эффективный вид лечения и профилактики, если эти факторы известны или подозреваются (пищевой продукт, ЛС, физический стимул и др.).
Многие специалисты рекомендуют всем пациентам с крапивницей избегать приема псевдоаллергенов, Аспирина и других НПВП, иАПФ как возможных неспецифических триггеров [2], хотя достоверные доказательные данные для этого утверждения отсутствуют.
Пациентам с острой аллергической крапивницей нужно исключать контакт с выявленными причинно-значимыми аллергенами, а с физической — избегать воздействия причинного физического стимула в зависимости от вида крапивницы: солнечного света, механического раздражения, сдавления кожи, вибрации, воды, холода, тепла, перегревания, физической нагрузки.
Во многих случаях алкоголь, стресс и перегревание усиливают проявления ХК (табл. 1).
Диета
У пациентов с аллергической IgE-связанной крапивницей важно исключать из рациона причинно-значимые пищевые продукты. С другой стороны, аллергия на пищу и пищевые добавки при ХК — явление крайне редкое, несмотря на широко распространенное ошибочное мнение. Данные о необходимости назначения диеты с ограничением пищевых добавок (красителей, консервантов, усилителей вкуса, ароматизаторов и др.) [5–7] и натуральных салицилатов (так называемых псевдоаллергенов) пациентам с Аспирин-чувствительной ХК противоречивы. В проспективном открытом исследовании, включавшем 64 пациента, у 73% больных ХК было выявлено улучшение кожного процесса при соблюдении строгой диеты с исключением псевдоаллергенов в течение 2 нед, но подтверждение реакции после проведения провокационного теста с индивидуальными псевдоаллергенами было зарегистрировано только у 19% из них [8].
Лечение физической крапивницы. Индукция толерантности
У мотивированных пациентов с холодовой, солнечной, холинергической и генерализованной тепловой крапивницей возможно проведение десенситизации (индукция толерантности). Процедура заключается в повторяющемся воздействии стимула на кожу пациента, например холодового или теплового, до достижения ее рефрактерности (т. е. отсутствия ответа на провокацию) [9–11]. Воздействие стимула должно быть регулярным и достаточной интенсивности, иначе толерантность исчезнет в течение нескольких дней [1].
Лечение аутоиммунной крапивницы
Считается, что у около 50% пациентов ХК имеет аутоиммунную форму, что подтверждается с помощью лабораторных методов и внутрикожного теста с аутологичной сывороткой (ТАС).
В настоящее время составляются протоколы для проведения десенситизации у пациентов с аутоиммунной ХК с помощью инъекций аутологичной сыворотки или цельной крови [12, 13]. Цель такого лечения — индукция толерантности к циркулирующим гистамин-высвобождающим факторам. В турецком исследовании, опубликованном в июле 2011 г., авторы применяли инъекции аутологичной сыворотки, аутологичной плазмы и плацебо в трех параллельных подгруппах пациентов как с ТАС-положительными (ТАС+), так и ТАС-отрицательными (ТАС–) ответами [14]. Эффективность лечения аутологичной сывороткой и плазмой была практически равна таковой в группе плацебо (разница не была статистически значимой), несмотря на это, у пациентов с ТАС+ и ТАС– наблюдалось снижение активности крапивницы и увеличение показателей качества жизни. С учетом указанных данных эффективность аутогемотерапии у пациентов с ХК нуждается в дальнейшем изучении.
Лечение сопутствующих инфекций
Необходимость терапии хронических очагов инфекции при крапивнице, в частности Helicobacter pylori, все еще обсуждается. Есть исследования (в т. ч. российские), подтверждающие, что эрадикация H. pylori может приводить к выраженному улучшению течения крапивницы [15, 16], в то время как в других антибактериальное лечение не оказывало какого-либо значимого влияния на симптомы ХК [17, 18].
Роль этого микроорганизма в патогенезе ХК и АО остается противоречивой. Частота инфекции в общей популяции очень высока [19], поэтому H. pylori выявляется у 40–50% пациентов с ХК. Некоторые специалисты рекомендуют даже в отсутствие научных доказательств эффективности назначать антибактериальное лечение пациентам с ХК как для эрадикации H. pylori, так и при других субклинических инфекционных заболеваниях (стрептококковых, стафилококковых, иерсиниоза и т. д.), хотя, согласно данным исследований, такой подход не всегда приводит к улучшению симптомов крапивницы.
Требуется проведение дальнейших рандомизированных клинических исследований (РКИ) для изучения влияния антибактериальной терапии и эрадикации H. pylori на течение крапивницы.
Лечение острой крапивницы
Острая спонтанная крапивница может быть аллергической или неаллергической. Но лечение в обоих случаях практически не различается. Более чем в 90% случаев острая форма заболевания самопроизвольно излечивается [1].
Показания к госпитализации:
- тяжелые формы ОК и АО в области гортани с риском асфиксии;
- все случаи анафилактической реакции, сопровождающиеся крапивницей;
- тяжелые формы обострения ОК, ХК и АО, устойчивые к амбулаторному лечению.
Начальные лечебные мероприятия включают воздействие на причину: прекращение применения причинно-значимого ЛС или пищевого продукта, удаление жала насекомого и назначение антибиотиков при бактериальной инфекции. В дальнейшем проводится симптоматическая фармакотерапия.
Несмотря на длительное и широкое использование, было опубликовано всего несколько РКИ по применению блокаторов Н1-рецепторов гистамина (Н1-БГ) II поколения (препараты первого выбора) и коротких курсов системных глюкокортикостероидов ((ГКС), препараты второго выбора) при ОК [1].
Начальная симптоматическая терапия включает назначение неседативных Н1-БГ с возможностью увеличения дневной дозы у взрослых пациентов в 4 раза выше той, что указана в инструкции к препарату (при этом необходимо учитывать возможные побочные эффекты). В некоторых случаях, особенно при ограниченной крапивнице, применяется местное лечение — противозудные и охлаждающие лосьоны (например, 1% и 2% ментолсодержащие на водной основе) [1].
К препаратам второй линии относятся ГКС, назначаемые внутрь 50 мг/сут коротким курсом в течение 3 дней [20] или по 20 мг 2 раза в сутки в течение 4 дней [21].
При тяжелом течении крапивницы (например, при сочетании с АО или при высоком риске развития анафилаксии) некоторые специалисты рекомендуют внутривенное введение ГКС (30–100 мг преднизолона или 4–16 мг дексаметазона и более) и седативных Н1-БГ, в т. ч. и повторно [22].
В тяжелых прогрессирующих случаях с развитием анафилаксии и шока терапия должна проводиться совместно с парентеральным введением эпинефрина.
Большинство случаев ОК хорошо купируется на фоне лечения Н1-БГ и ГКС. Тем не менее симптомы могут появиться повторно спустя несколько часов (у некоторых пациентов симптомы персистируют до 2 нед и более). В этих случаях пациенты должны получать неседативные Н1-БГ II поколения в адекватных дозах (вплоть до 4-кратного увеличения у взрослых пациентов) на протяжении необходимого времени; таким пациентам нужно рекомендовать иметь дома ГКС в таблетках (например, преднизолон) на случай ухудшения симптомов.
Нужно избегать применения топических Н1-БГ из-за их ограниченного эффекта и возможного сенсибилизирующего потенциала.
В большинстве случаев невозможно предсказать, перейдет ли острая крапивница в хроническую. Также непонятно, влияет ли на такой переход назначение адекватного лечения или нет.
Лечение хронической крапивницы
К сожалению, заболевание, которое служит причиной возникновения ХК, выявляется редко, но если это удается сделать, то в первую очередь проводится именно его лечение. При излечении основной болезни высока вероятность полного исчезновения симптомов крапивницы. В меньшей степени это относится к аутоиммунной крапивнице, связанной с другими аутоиммунными заболеваниями, т. к., например, даже при полном контроле аутоиммунного тиреоидита, связанного с гипотиреозом и аутоиммунной крапивницей, не всегда наблюдается улучшение течения кожного процесса.
Ключевые особенности лечения:
- терапия выявленной причины крапивницы (если это возможно);
- прекращение/уменьшение контакта с провоцирующими факторами;
- объяснение пациенту особенностей течения, диагностики и лечения заболевания (устно и в виде памяток);
- подход для облегчения симптомов;
- пробное назначение Н1-БГ II поколения; увеличение дневной дозы при необходимости;
- применение препаратов второй и третьей линий у пациентов с тяжелым и устойчивым к лечению заболеванием, включая иммуносупрессивные и иммуномодулирующие.
Важно информировать пациента с ХК, что:
- ХК не приводит к прогрессирующему или необратимому повреждению тканей во всех случаях при отсутствии основного заболевания, служащего ее причиной;
- заболевание часто прекращается спонтанно (примерно 50% случаев);
- пища и аллергия практически никогда не бывают причиной ХК, поэтому нет необходимости в обширных аллергологических обследованиях;
- необходимо иметь аптечку «скорой помощи» (особенно для пациентов с рецидивирующими отеками гортани). В аптечке должны быть адреналин/эпинефрин (желательно в виде аутоинъектора), ГКС и антигистаминные препараты для парентерального введения, шприцы и иглы.
Другое важное направление терапии — это применение препаратов для симптоматического лечения с целью уменьшить выраженность кожных высыпаний/зуда/АО и предотвратить их повторное появление.
В качестве местного лечения можно использовать охлаждающие лосьоны (например, 1% крем ментола на водной основе, лосьон каламина и 10% лосьон кротамитона), особенно в местах выраженного зуда. Нужно иметь в виду, что спиртсодержащие лосьоны при нанесении в местах поврежденной или экзематозной кожи могут усиливать обострение заболевания. Широко используются антигистаминные крема и гели (например, диметинден), но их фармакологическую эффективность ограничивает слабая кожная абсорбция. Топические ГКС практически не применяются в рутинной клинической практике для терапии хронической крапивницы, но в отдельных исследованиях было показано, что при их регулярном нанесении на локальные области кожи снижается выраженность уртикарного ответа на давление. Возможно, это связано с уменьшением количества тучных клеток в этих местах [23, 24].
Согласно рекомендациям Всемирной организации по аллергии (World Allergy Organization; WAO), во всех случаях крапивницы следует начинать терапию с неседативных антигистаминных препаратов II поколения (препараты первого выбора). Только если они недоступны или неэффективны в максимальных дозах, возможно применение седативных Н1-БГ [25], которое ограничено частыми побочными эффектами, в частности седативным и антихолинергическим. У большинства пациентов назначение антигистаминных препаратов II поколения позволяет контролировать заболевание [26], тем не менее добавление Н1-БГ I поколения на ночь логично и допускается, если пациента беспокоит выраженный ночной зуд и связанная с ним бессонница.
В дальнейшем, в зависимости от ответа, лечение у взрослых пациентов проводится согласно алгоритму, изображенному на рис. Стоимость, безопасность и эффективность лечения рассматриваются в табл. 2.
Важно помнить, что у некоторых пациентов с ХК может не наблюдаться эффект от стандартных доз антигистаминных ЛС II поколения. В этом случае возможно увеличение суточной дозы препарата из этой группы в 2–4 раза от рекомендованной в инструкции производителя. Как клинический опыт, так и данные исследований подтверждают, что такой подход (с увеличением дозы неседативных Н1-БГ) связан с большей эффективностью терапии и контролем заболевания у многих (но не у всех) пациентов [29, 30].
При отсутствии эффекта от увеличения дозы Н1-БГ можно добавить антилейкотриеновые препараты или заменить Н1-БГ на другой. При неэффективности или тяжелом течении крапивницы нужно рассмотреть возможность альтернативной терапии препаратами второй-третьей линии, например циклоспорином, комбинацией Н1- и Н2-БГ, дапсоном или омализумабом [25]. От назначения такого лечения рекомендуется воздерживаться до 1–4 нед, т. к. эффект от приема антигистаминных препаратов может быть отсроченным [25].
Эффективность ЛС может различаться у каждого пациента. Также нужно учитывать, что препараты не сохраняют длительно действующий эффект после их отмены, поэтому при персистирующей крапивнице необходима поддерживающая терапия. При длительном лечении развития тахифилаксии обычно не отмечается, и у многих пациентов с хронической идиопатической или аутоиммунной крапивницей симптоматическая терапия приводит к выраженному положительному ответу и контролю заболевания.
Дальнейшее наблюдение
Во многих случаях необходимо длительное применение препаратов до наступления ремиссии заболевания. Для большинства пациентов с ХК рекомендуется 3–6 мес регулярной терапии [25]. У пациентов с длительным анамнезом крапивницы и АО лечение проводится в течение 6–12 мес с постепенной отменой на несколько недель. Было показано, что пациенты с ХК, принимавшие Н1-БГ непрерывно, страдали от менее выраженного снижения качества жизни по сравнению с теми, кто применял ЛС эпизодически [32].
Каждые 3–6 мес и чаще нужно обязательно осматривать и опрашивать пациента для выявления новых симптомов (признаков аутоиммунной патологии и др.), а также для оценки тяжести крапивницы (она может изменяться со временем) и коррекции терапии [25].
Средний срок наличия ХК — 3–5 лет, хотя примерно у половины пациентов наступает спонтанная ремиссия через 0,5–1 год после начала. Примерно у 40% пациентов ХК, существующая более 6 мес, будет рецидивировать на протяжении последующих 10 лет, а у 20% — даже на протяжении 20 лет [31].
Цель лечения ХК — максимально уменьшить проявления заболевания на фоне оптимально подобранной терапии до наступления ремиссии.
Заключение
Крапивница/АО — это гетерогенная группа заболеваний, для которой характерны многообразие клинических проявлений и различные механизмы развития. Поэтому логично, что для ее лечения должен применяться ступенчатый подход, основанный на форме крапивницы, тяжести, патогенезе и особенностях течения.
Как уже упоминалось, ключевым принципом терапии как ОК, так и ХК у взрослых пациентов (а иногда и у детей), который, к сожалению, неизвестен многим российским врачам, служит назначение антигистаминных препаратов II поколения (препараты выбора) в стандартной дозе, а при их неэффективности — увеличение дневной дозы до 4 раз от указанной в инструкции. Такой подход одобрен и рекомендуется ведущими международными и национальными сообществами и специалистами, он основан на повышении эффекта от Н1-БГ при сохранении относительной безопасности (седативный эффект, нарушение когнитивных и психомоторных функций и другие побочные эффекты обычно отсутствуют даже при высоких дозах) по сравнению с назначением ГКС. Здесь важно подчеркнуть, что с юридической точки зрения врач не имеет права отступать от инструкции к применению того или иного препарата. К настоящему времени во всех инструкциях к антигистаминным средствам II поколения, разрешенным в России, не существует рекомендаций по повышению дозы. Кроме того, всегда нужно взвешивать возможные пользу и риск любого вида лечения.
Необходимо помнить, что антигистаминные препараты показаны практически всем пациентам с крапивницей, за исключением некоторых больных с изолированным АО, в частности с наследственным АО. Кроме того, без особых показаний желательно избегать назначения антигистаминных и других системных препаратов в I триместре беременности, несмотря на то, что в исследованиях не было отмечено тератогенного эффекта. Добавление блокаторов лейкотриеновых рецепторов (монтелукаст, зафирлукаст) к антигистаминной терапии у взрослых пациентов может давать дополнительный эффект, когда обострение крапивницы связано с приемом пищевых псевдоаллергенов, аспирина или наличием функциональных аутоантител.
В настоящее время требуются дополнительные исследования уже существующих ЛС для лечения крапивницы, особенно ХК, и поиск новых высокоэффективных препаратов. При этом нужно учитывать, что применение большинства препаратов второй и третьей линий, в частности циклоспорина и омализумаба, сопряжено с высокой стоимостью и/или существенным риском выраженных побочных эффектов.
Литература
- Колхир П. В. Крапивница и ангиоотек. М.: Практическая медицина, 2012.
- Wong J. T., Nagy C. S., Krinzman S. J. et al. Rapid oral challenge-desensitization for patients with aspirin-related urticaria-angioedema // J. Allergy Clin. Immunol. 2000; 105 (5): 997-10-01.
- Zuberbier T., Pfrommer C., Specht K. et al. Aromatic components of food as novel eliciting factors of pseudoallergic reactions in chronic urticaria // J. Allergy Clin. Immunol. 2002; 109: 343–348.
- O’Donnell B. F., Francis D. M., Swana G. T. et al. Thyroid autoimmunity in chronic urticaria // Br. J. Dermatol. 2005; 153: 333–335.
- Young E. Prevalence of intolerance to food additives // Environ. Toxicol. Pharmacol. 1997; 4: 111–114.
- Zuberbeir T., Pfrommer C., Specht K. et al. Aromatic components of food as novel eliciting factors of pseudoallergic reactions in chronic urticaria // J. Allergy Clin. Immunol. 2002; 109: 343–348.
- Guerra L., Rogkakou A., Massacane P. et al. Role of contact sensitization in chronic urticaria // J. Am. Acad. Dermatol. 2007; 56: 88–90.
- Zuberbier T., Chantraine-Hess S., Harmann K., Czarnetski B. M. Pseudoallergen-free diet in the treatment of chronic urticaria. A prospective study // Acta Derm. Venereol. (Stockh.) 1995; 75: 484–487.
- Champion R. H. A practical approach to the urticarial syndromes — a dermatologist’s view // Clin. Exp. Allergy 1990; 20: 221–224.
- Cantani A. Pediatric Allergy, Asthma and Immunology. Berlin: Springer, 2008.
- Wanderer A. A. The spectrum of cold urticaria // Immunol. Allergy Clin. N. Am. 1995; 15: 701–723.
- Staubach P., Onnen K., Vonend A. et al. Autologous whole blood injections to patients with chronic urticaria and a positive autologous serum skin test: a placebo-controlled trial // Dermatology. 2006; 212: 156–159.
- Xiu M. G., Wang D. F. Observation on therapeutic effect of acupoint injection desensitization with autoblood on chronic urticaria // Zhongguo. Zhen. Jiu. 2011; 31 (7): 610–612.
- Emek Kocaturk, Selin Aktas, Zafer Turkoglu et al. Autologous whole blood and autologous serum injections are equally effective as placebo injections in reducing disease activity in patients with chronic spontaneous urticaria: a placebo controlled, randomized, single-blind study // J. Dermatolog. Treat. 2011, Jul 31 .
- Wedi B., Wagner S., Werfel T. et al. Prevalence of helicobacter pylori-associated gastritis in chronic urticaria // Int. Arch. Allergy Immunol. 1998; 116: 288–294.
- DiCampli C., Gasbarrini A., Nucera E. et al. Beneficial effects of helicobacter pylori eradication on chronic idiopathic urticaria // Digest. Dis. Sci. 1998; 43: 1226–1229.
- Schnyder B., Helbing A., Pichler W. J. Chronic idiopathic urticaria: natural course and association with helicobacter pylori infection // Int. Arch. Allergy Immunol. 1999; 119: 60–63.
- Valsecchi R., Pigatto P. Chronic urticaria and Helicobacter pylori // Acta Derm. Venereol. 1998; 78: 440–442.
- Becker H., Meyer M., Paul E. Remission ratio of chronic urticaria: «Spontaneous» healing as a result of eradication of helicobacter pylori? // Hautarzt. 1998; 49: 907–911.
- Zuberbier T., Iflander J., Semmler C., Henz B. M. Acute urticaria: clinical aspects and therapeutic responsiveness // Acta Derm. Venereol. 1996; 76: 295–297.
- Pollack C. V. Jr., Romano T. J. Outpatient management of acute urticaria: the role of prednisone // Ann. Emerg. Med. 1995; 26: 547–551.
- Zuberbier T., Grattan C., Maurer M. Urticaria and Angioedema. London: Springer, 2010.
- Barlow R. J., Macdonald D. M., Kobza Black A. et al. The effects of topical corticosteroids on delayed pressure urticaria // Arch. Dermatol. Res. 1995; 287: 285–288.
- Vena G. A., Cassano N., D’Argento V. et al. Clobetasol propionate 0.05% in a novel foam formulation is safe and effective in the short-term treatment of patients with delayed pressure urticaria: a randomized double-blind, placebo-controlled trial // Br. J. Dermatol. 2006; 154: 353–356.
- Zuberbier T., Asero R., Bindslev-Jensen C. et al. EAACI/GA2LEN/EDF/WAO guideline: management of urticaria // Allergy. 2009; 64: 1427–1443.
- Simons F. E. R., Sussman G. L., Simons K. J. Effect of the H2-antagonist cimetidine on the pharmacokinetics and pharmacodynamics of the H1-antagonists hydroxyzine and cetirizine in patients with chronic urticaria // J. Allergy Clin. Immunol. 1995; 95: 685–693.
- Powell R. J., Du Toit G. L. et al. BSACI guidelines for the management of chronic urticaria and angio-oedema // Clin. Exp. Allergy. 2007; 37: 645–650.
- Grattan C. E., Humphreys F. British Association of Dermatologists Therapy Guidelines and Audit Subcommittee. Guidelines for evaluation and management of urticaria in adults and children // Br. J. Dermatol. 2007; 157 (6): 1116–1123.
- Staevska M., Popov T., Kralimarkova T. et al. The effectiveness of levocetirizine and desloratadine in up to 4 times conventional doses in difficult-to-treat urticaria // J. Allergy Clin. Immunol. 2010; 125: 676–682.
- Dubertret L., Zalupca L., Cristodoulo T. et al. Once-daily rupatadine improves the symptoms of chronic idiopathic urticaria: a randomised, double-blind, placebo-controlled study // Eur. J. Dermatol. 2007; 17: 223–228.
- Volcheck G. W. Clinical Allergy: Diagnosis and Management, Mayo Foundation for Medical Education and Research. Abington: Humana Press, 2009.
- Grob J., Auquier P., Dreyfus I., Ortonne J. How to prescribe antihistamines for chronic idiopathic urticaria: desloratadine daily vs PRN and quality of life // Allergy. 2009; 64: 605–612.
П. В. Колхир, кандидат медицинских наук
НИЦ ГБОУ ВПО Первого МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва
Контактная информация об авторе для переписки
Почему необходима диета?
Возникновение болезни в 35% случаев вызвано с: несбалансированной диетой, неправильно выбранным прикормом, различными продуктами.
Что есть ребенку при крапивнице, что можно включить в рацион? Составление индивидуального меню призвано прервать контакт с возможным раздражителем. Нужно устранить патологию, поддержать ослабленный организм маленького пациента специальным лечебным питанием.
Важно! Выявление нежелательных продуктов продолжается долгое время — месяц и более. В составлении индивидуальной диеты вашему врачу поможет пищевой дневник.
Выход из диеты
Чтобы не нанести организму серьёзный вред, придерживайтесь следующих правил:
- выходите из диеты медленно, это займёт 2-3 дня;
- не употребляйте в большом количестве сладости, а также запрещённые продукты;
- следите за питьевым режимом, употребляйте достаточное количество жидкости;
- минимизируйте контакты с незнакомыми блюдами;
- избегайте перееданий.
Выход из диеты должен быть плавным, на протяжении 2-3 дней придерживайтесь вышеописанного рациона, постепенно добавляя новые продукты. Не ешьте много, умеренное потребление пищи позволит избежать повышения нагрузки на ЖКТ и печень.
Что можно
Зависит от того, найдена ли причина болезни. В первый день-два лучше поголодать, ограничившись обильным питьем. Если это аллергия, исключается найденный продукт, и далее используются при готовке:
- кисломолочные продукты, желательно домашнего производства;
- отварные или притушенные овощи;
- крупы, желательно ограничится гречкой, рисом и кукурузной крупой, манка категорически запрещается (взрослым можно);
- отварное или тушенное мясо – куриную грудку, индейку, кролика, нечасто говядину;
- некоторые фрукты, преимущественно зеленого и желтого цвета, чаще всего зеленые яблоки, груши, черешню, можно бананы;
- пить чистую воду, зеленый несладкий чай, несладкие кисели и отвары из сухофруктов.
Примерное меню в таком случае может выглядеть так:
- Завтрак: стакан кефира и порция кукурузной каши.
- Второй завтрак: фрукты.
- Обед. Суп с мясом и овощами.
- Полдник: не сладкий кисель.
- Ужин: гречневая каша с рыбными паровыми котлетами.
Но аллерген может быть обнаружен не сразу. В этом случае придется следовать более строгой диете, исключающей мясные и рыбные продукты полностью. В таком случае меню на день составляется следующим образом:
- Завтрак: творог, рисовая каша и чай.
- Второй завтрак: нежирный йогурт.
- Обед картофельное пюре (картофель предварительно вымочен), салат из белокочанной капусты.
- Полдник: чай с сухариком.
- Ужин: запеченные кабачки.
При хронической крапивнице придется учитывать еще несколько моментов:
- нужен витамин В12, который можно получить в мясе птицы и цельнозерновых кашах;
- важно получать много антиоксидантов, которые содержит черника, малина, зеленый чай;
- нужен цинк (картофель и сельдерей);
- увеличить количество кислоты омега-3 (семена льна, морской рыбе и сое);
- уменьшить количество растительных жиров в пище из-за кислот омега-6.
Зато после выявления аллергенного фактора, можно употреблять практически все продукты, не относящиеся к запрещенному списку. Естественно, придерживаясь принципа есть в небольших количествах и часто.
Конечно, для грудничков используется индивидуальное меню, в соответствие с возрастом, количеством введенных продуктов. Но главные принципы остаются те же.
Полностью или частично ограниченные продукты
Рацион питания при острой/хронической крапивнице предполагает полное исключение таких продуктов как жирные сорта красного мяса, крепкие мясные и рыбные бульоны, а также первые блюда на их основе, утка, гусь, копчёности, большинство колбас, цельное молоко, куриные яйца, рыба, особенно, «красная» рыба всех видов.
Нельзя цитрусовые, шоколад, морепродукты (креветки, мидии, кальмары), мучные изделия и сладости, мед и продукты из него (прополис, пчелиное молочко, воск), любые соленые продукты, консервы, маринованные овощи, животные и кулинарные жиры, соленые и жирные сыры, сливки, сладкие творожки, сметану.
Исключаются все продукты, содержащие легкоусвояемые углеводы — сахар и продукты, его содержащие мед, джемы, варенье, конфеты, кондитерские изделия, мороженное. Ограничению подлежат манная крупа, рис и макаронные изделения, соя.
Исключаются из рациона красные и оранжевые фрукты/овощи (мандарины, красные яблоки, апельсины, томаты, редька, свекла, редис, морковь, клубника, земляника), орехи (особенно арахис и фундук); кофе; уксус, все приправы (горчица, кетчуп, хрен, майонез), грибы, баклажан, ананас, дыня, сдобное тесто.
В меню гипоаллергеной не должны включаться продукты, содержащие пищевые добавки (красители, консерванты), фруктовый чай, фруктовые/овощные соки из запрещенных ягод, овощей и фруктов, сладкие газированные и любые алкогольсодержащие напитки.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
Фрукты | ||||
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| гранат | 0,9 | 0,0 | 13,9 | 52 |
| грейпфрут | 0,7 | 0,2 | 6,5 | 29 |
| лимоны | 0,9 | 0,1 | 3,0 | 16 |
| манго | 0,5 | 0,3 | 11,5 | 67 |
| мандарины | 0,8 | 0,2 | 7,5 | 33 |
Ягоды | ||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
| смородина красная | 0,6 | 0,2 | 7,7 | 43 |
Орехи и сухофрукты | ||||
| орехи | 15,0 | 40,0 | 20,0 | 500 |
| изюм | 2,9 | 0,6 | 66,0 | 264 |
Крупы и каши | ||||
| рис белый | 6,7 | 0,7 | 78,9 | 344 |
Кондитерские изделия | ||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| джем | 0,3 | 0,1 | 56,0 | 238 |
| конфеты | 4,3 | 19,8 | 67,5 | 453 |
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
Мороженое | ||||
| мороженое | 3,7 | 6,9 | 22,1 | 189 |
Шоколад | ||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы | ||||
| кетчуп | 1,8 | 1,0 | 22,2 | 93 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
| мед | 0,8 | 0,0 | 81,5 | 329 |
Молочные продукты | ||||
| сливки | 2,8 | 20,0 | 3,7 | 205 |
| сметана 30% | 2,4 | 30,0 | 3,1 | 294 |
| сметана 40% (жирная) | 2,4 | 40,0 | 2,6 | 381 |
Сыры и творог | ||||
| сыр | 24,1 | 29,5 | 0,3 | 363 |
| творог 18% (жирный) | 14,0 | 18,0 | 2,8 | 232 |
Мясные продукты | ||||
| свинина | 16,0 | 21,6 | 0,0 | 259 |
| свиная печень | 18,8 | 3,6 | 0,0 | 108 |
| свиной шпик | 1,4 | 92,8 | 0,0 | 841 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| говяжья печень | 17,4 | 3,1 | 0,0 | 98 |
| баранина | 15,6 | 16,3 | 0,0 | 209 |
Колбасные изделия | ||||
| колбаса п/копченая | 16,2 | 44,6 | 0,0 | 466 |
| колбаса с/копченая | 9,9 | 63,2 | 0,3 | 608 |
| сардельки | 10,1 | 31,6 | 1,9 | 332 |
| сосиски | 12,3 | 25,3 | 0,0 | 277 |
Птица | ||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Яйца | ||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Рыба и морепродукты | ||||
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| рыба соленая | 19,2 | 2,0 | 0,0 | 190 |
| икра красная | 32,0 | 15,0 | 0,0 | 263 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
| рыбные полуфабрикаты | 12,5 | 6,7 | 14,7 | 209 |
| сардина | 20,6 | 9,6 | — | 169 |
| скумбрия | 18,0 | 13,2 | 0,0 | 191 |
| треска (печень в масле) | 4,2 | 65,7 | 1,2 | 613 |
Масла и жиры | ||||
| маргарин сливочный | 0,5 | 82,0 | 0,0 | 745 |
| масло кокосовое | 0,0 | 99,9 | 0,0 | 899 |
| масло пальмовое | 0,0 | 99,9 | 0,0 | 899 |
| жир говяжий топленый | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
| жир свиной топленый | 0,0 | 99,6 | 0,0 | 896 |
Напитки алкогольные | ||||
| вино белое десертное 16% | 0,5 | 0,0 | 16,0 | 153 |
| вино белое сухое | 0,1 | 0,0 | 0,6 | 66 |
| водка | 0,0 | 0,0 | 0,1 | 235 |
| коньяк | 0,0 | 0,0 | 0,1 | 239 |
| ликер | 0,3 | 1,1 | 17,2 | 242 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
Напитки безалкогольные | ||||
| кола | 0,0 | 0,0 | 10,4 | 42 |
| кофе черный | 0,2 | 0,0 | 0,3 | 2 |
| пепси | 0,0 | 0,0 | 8,7 | 38 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
| тоник | 0,0 | 0,0 | 8,3 | 34 |
| энергетический напиток | 0,0 | 0,0 | 11,3 | 45 |
| * данные указаны на 100 г продукта | ||||
Что ограничить?
Список запрещенных продуктов составляется индивидуально, питание при крапивнице у детей должно быть обязательно без:
- сладости, шоколад, мед;
- колбасные изделия, консервы, копчености;
- цитрусовые, экзотическое фрукты, красные яблоки, смородину, вишню, малину, землянику, клубнику;
- орехи, семечки, грибы;
- специи, приправы, майонез;
- морепродукты, икру;
- всё, что содержит красители, консерванты, загустители, усилители вкуса, ароматизаторы, эмульгаторы;
- никаких чипсов, быстрорастворимой лапши, продуктов на основе пальмового масла.
Уменьшают употребление соли, сахара, хлеба, сливочного масла. Совсем эти ингредиенты исключать из детского рациона не следует. В умеренных дозах масло, сахар, соль необходимы растущему организму.
В список продуктов, от употребления которых следует воздержаться входят:
- цитрусовые фрукты;
- алкогольные напитки;
- орехи;
- жирное мясо, птица, копчености;
- курица;
- мед;
- рыба и любые блюда из нее;
- сдобное тесто;
- ананасы;
- дыня;
- земляника, клубника;
- абрикосы, персики;
- шоколад и остальные продукты,содержащие какао (пасты, конфеты);
- коровье молоко;
- кофе;
- яйца;
- грибы;
- майонез, горчица, кетчуп, уксус, специи;
- редька, редиска, хрен.
Современная аллергология предлагает отказываться не от всех продуктов (согласно диете по Адо), а только от тех, которые точно вызывают реакцию. Разобраться с этим вопросом поможет ведение пищевого дневника.
Рецепты для детей
Диетические блюда покажутся ребенку вкуснее, если проявить фантазию и подать их в красивой посуде, украсить зеленью и кусочками фруктов и овощей.
Рекомендуем воспользоваться следующими рецептами.
Суп-пюре из брокколи с горошком и сухариками
Для приготовления нужно взять:
- 2 шт. картофеля среднего размера;
- 200 г брокколи;
- 100 г зеленого горошка;
- 20 г сливочного масла;
- 100 г хлеба с отрубями;
- немного соли;
- 300 мл кипяченой воды;
- зелень укропа.
Картофель очистить, выдержать в воде 30 минут, а затем порезать небольшими кубиками. Добавить брокколи, разобранную на кочешки и горошек. Овощи залить кипяченой водой, посолить, поставить на огонь и варить до мягкости. В самом конце добавить сливочное масло.
Из готового супа достать один кочешок брокколи и несколько горошин. Остальные овощи при помощи блендера превратить в пюре. Хлеб порезать на небольшие кусочки и подсушить в духовке.
Суп вылить в тарелку, украсив кусочком брокколи и горошинами. Посыпать измельченной зеленью укропа. Подавать с сухариками.
Овощной суп-крем
Для приготовления нужно взять:
- 2 шт. картофеля среднего размера;
- 100 г цуккини;
- 100 г цветной капусты;
- 30 г моркови;
- 50 мл сметаны;
- 300 мл овощного бульона;
- немного соли;
- зелень петрушки и укропа.
Картофель очистить, вымочить в воде, порезать кубиками. С моркови и цуккини снять кожуру и натереть на крупной терке, цветную капусту разобрать на соцветия. Все овощи сложить в сотейник, посолить, добавить немного овощного бульона и протушить до готовности.
Блендером измельчить сваренные овощи до образования однородной массы. Влить оставшийся бульон и сметану, тщательно размешать. При подаче посыпать зеленью петрушки и укропа.
Суп с репой и яблоками
Для приготовления нужно взять:
- 150 г репы;
- 100 г зеленого яблока;
- 10 г сливочного масла;
- немного соли;
- 300 мл овощного бульона.
Снять с репы кожуру, порезать небольшими дольками и сварить на пару. Яблоко очистить, удалить семена и испечь в духовке.
Готовую репу протереть через сито, добавить печеное яблоко, посолить. Развести овощным бульоном до консистенции пюре. При подаче в тарелку положить сливочное масло.
Пшенная каша с тыквой
Для приготовления нужно взять:
- 100 г тыквы светлых сортов;
- 100 г пшена;
- 10 г сливочного масла;
- 1 стакан кипяченой воды;
- 1 чайную ложку сахара.
Тыкву очистить и натереть на крупной терке, добавить немного воды и припустить до мягкости. Крупу промыть, залить водой, довести до кипения и варить на небольшом огне 15 минут. Затем добавить сахар и тыкву и потомить еще 10 минут. В тарелку с кашей положить сливочное масло.
При гипоаллергенной диете все блюда должны подаваться теплыми, поскольку слишком горячая или слишком холодная пища может спровоцировать обострение заболевание.
Строгое соблюдение предписанного рациона питания поможет ребенку избавиться от симптомов крапивницы и предотвратит их появление в дальнейшем.
Чем кормить?
Какая же диета при крапивнице детям должна быть назначена?
- Первые блюда: крупяные, овощные супы — постные или на нежирном бульоне.
- В список обязательных блюд входят рисовая, овсяная, гречневая, кукурузная, перловая, геркулесовая каши сваренные на воде. Манную варить не рекомендуют.
- Мясо предпочтительнее куриное, кроличье, индюшачье.
- Овощи — брокколи, цветную, белокочанную капусту, кабачки, патиссоны, тыкву, стручковую фасоль, свежий зеленый горошек — отваривают, запекают, тушат. Для восполнения витаминов добавляют петрушку, укроп, пекинскую капусту, различные сорта листовых салатов, шпинат. Картофель, перед тем, как подвергнуть тепловой обработке, замачивают на 8-10 часов.
- Что можно есть при крапивнице у детей из молочных продуктов? Бифидок, ряженка, йогурт, кефир способствуют нормализации работы пищеварительной системы.
- Из хлебобулочных изделий — бездрожжевой хлеб, сухарики, галетное печенье, хрустящие хлебцы.
- Нейтральные фрукты: зеленые яблоки, желтые яблоки, груши, абрикосы, бананы.
Важно! При грудном вскармливании мать должна придерживаться диеты. А что можно кушать при крапивнице ребенку на искусственном питании? Пока не стоит начинать прикорм, до того, как не исчезнут симптомы почесухи.
Если младенец уже получает дополнительное питание, или ест 4-5 раз в сутки полноценную еду, произведите замену мясного бульона на овощной, исключите рыбу, творог, желток, соки, на ужин замените «взрослую» пищу грудным молоком или детской смесью. Не добавляйте в рацион больного новые продукты.
Диета при крапивнице
Как уже было сказано выше, появлению этого заболевания подвержены как взрослые так и дети. Причины появления крапивницы бывают самыми разными:
- генетическая предрасположенность;
- нарушения работы пищеварительной системы из-за употребления «вредных» продуктов;
- гормональный сбой;
- наличие какой-либо инфекции в организме;
- наличие паразитов в организме;
- эмоциональная перенагрузка.
Что касаемо видов сего заболевания, крапивница бывает:
- Аллергическая. Возникает при контакте с тем, что вызывает у вас аллергию;
- Острая. Может появиться после укуса насекомого, приема медикаментозных препаратов или пищевых аллергенов. Являет собой форму волдырей;
- Хроническая. Заболевание длится более полутора месяца. Причинами возникновения могут быть кариес, тонзиллит и нарушение работы печени. В данном случае, необходима срочная лечебная диета;
- Механическая. Появляется сыпь на коже характерного красного цвета. Она может сопровождаться ухудшением самочувствия и сильными головными болями;
- Неаллергическая. Возникает при воздействии тепла или холода на кожу. То есть, данное заболевание может появиться летом или зимой, при контакте коже со снегом, солнцем или льдом. Требует срочного соблюдения правильного питания диеты в вышеупомянутые периоды;
- Демографическая. В данном случае заболевания появляется аллергия на шерсть или различного рода механические вещества;
- Холинергическая крапивница возникает вследствие нервного перенапряжения. При наличии такого заболевания, в обязательном порядке следует прибегнуть к правильному питанию.
Прежде чем ознакамливать вас с основными принципами питания диеты при крапивнице, давайте рассмотрим ее наиболее выраженные симптомы:
- появление волдырей и отеков на коже;
- повышение температуры тела;
- учащение головных болей;
- боли в суставах;
- красные высыпания на коже;
- сильный зуд.
Следует незамедлительно вызвать скорую при появлении таких симптомов крапивницы, как:
популярное:
- ✅ Диета при атопическом дерматите
- ✅ Диета при лямблиозе: принцип, меню
- ✅ Диета при кандидозе (молочнице)
- ✅ Диета при ацетоне: меню и рецепты
- ✅ Диета при поносе у детей и взрослых
- ✅ Диета при циррозе и диабете
- отечность гортани и языка;
- падение артериального давления;
- затрудненное дыхание;
- болевые ощущения в области живота;
- полуобморочное состояние.
Основные правила питания для взрослых
Диета при крапивнице в обязательном порядке требует соблюдения правильного питания и отсутствия контактов с аллергенами.
Для того, чтобы избавиться от какого бы то ни было заболевания с помощью лечебной диеты, следует неукоснительно ее придерживаться. Основные принципы питания диеты при крапивнице таковы:
- откажитесь от алкоголя и спиртосодержащих продуктов, поскольку они способствуют обострению данной аллергической болезни;
- следует выпивать по два литра очищенной негазированной воды в день;
- питайтесь часто, маленькими порциями;
- старайтесь не переедать, ибо это приведет к незамедлительному ухудшению состояния;
- продукты лучше всего готовить в домашних условиях;
- блюда допускаются в паровом, тушеном и вареном виде.
Диета при крапивнице длится сроком от трех недель до двух месяцев. При необходимости, ее можно продлить.
Что можно, а что нельзя есть детям при крапивнице?
Начнем с приятного. Диета при крапивнице допускает в своем меню следующие продукты питания:
- вегетарианские супы;
- отварное говяжье мясо, индюшатина и крольчатина;
- йогурт, творог, простоквашу, молоко;
- цельнозерновой хлеб, отруби;
- все виды фруктов, помимо клубники и цитрусовых;
- макаронные изделия;
- гречневая, овсяная, перловая и пшенная каши;
- рис;
- сухофруктовый компот;
- травяной, зеленый и черный чай;
- жиры растительного происхождения;
- огурцы, капуста, кабачки.
В умеренных количествах при соблюдении лечебной диеты допускаются следующие продукты:
- морковка;
- свекла;
- помидоры;
- сметана;
- сливочное масло.
Список запрещенных продуктов для диеты при крапивнице для детей и взрослых выглядит следующим образом:
- шоколад;
- копчености;
- яйца;
- орехи;
- жареная пища;
- пищевые добавки;
- кофе, какао;
- крепкий чай;
- газированные напитки;
- грибы;
- консервированные продукты;
- выпечки;
- мед;
- жирные мясные бульоны;
- колбаса, сосиски;
- рыба;
- морепродукты;
- ягоды и фрукты красного цвета: (вишня, черешня, малина, гранат, арбуз).
Отзывы и результаты
Гипоаллергенная диета, по отзывам большинства пациентов, позволяет минимизировать частоту обострений пищевой аллергии и тяжесть клинических появлений.
- «… Страдаю пищевой с детства. Поскольку я точно не знаю точно, что можно, а что нельзя есть, и на какой продукт у меня аллергия, то стараюсь придерживаться гипоаллергенной диеты и периодически принимаю Энтеросгель»;
- «… Диета в комплексе с антигистаминными препаратами отлично помогает. При первой же реакции принимаю лечение, начинаю с адсорбента и сажусь на диету».
Водный баланс
Рекомендуют давать пить очищенную или минеральную воду без газа за час до приема пищи 4 раза в день.
Что можно есть при крапивнице детям разобрались, а вот чего нельзя пить, так это:
- свежевыжатые неразбавленные соки;
- нектары;
- крепкий черный чай;
- крепкий зеленый чай;
- какао;
- газировку всех видов;
- кофе.
Рекомендован слабый чай без фруктовых, травяных добавок. Можно подсластить чай фруктозой. Предпочтителен черный чай, но если не выявлен аллерген заваривают чай зеленый.
Морсы и компоты варят, соблюдая основные правила — варить только из нейтральных плодов.
Важно! Бананы не вызывают аллергии даже у младенцев. Их присутствие в диете нормализует микрофлору кишечника, способствует быстрому усвоению полезных веществ, накоплению организмом кальция, выработке серотонина.
Когда крапивница у ребенка, диета должна содержать банан (в случае если нет индивидуальной непереносимости).
Чего точно не стоит делать при гипоаллергенных диетах:
- Ограничивать рацион без подтверждения реакции на тот или иной продукт
- Игнорировать ведение пищевого дневника
- Избегать определенных продуктов из-за их цвета и т.д.*
- Пытаться соблюдать так называемые ротационные диеты, когда список употребляемых продуктов меняется раз в несколько дней. При таком подходе отследить достоверно реакции не получится, высок риск ложноположительных заключений.
*Например, не всегда красный цвет фрукта или ягоды означает высокую способность вызывать аллергию. Наиболее характерным является тот факт ,что зеленые помидоры точно также могут вызывать аллергическую реакцию, как и красные.
Наиболее оптимальным решением будет согласовывать каждый шаг в расширении диеты со своим лечащим врачом-аллергологом.
Разрешенные продукты при крапивнице
Вот, что можно кушать при крапивнице любым категориям больных — и взрослым, и детям:
- овощи светлого оттенка (кроме сладких перцев) — лук, картофель и огурцы, кабачковые плоды, любую капусту (кроме оранжевых сортов), салатные листья, зелень и горошек.
- светлые ягодные и фруктовые плоды — яблоневые и грушевые плоды, белая черешня, светлая смородина;
- маложирные птица и мясо;
- любые каши, за исключением манки;
- твердосортовые макаронные изделия;
- цельнозерновой качественный хлеб;
- масла оливы и подсолнечника;
- кефирные и творожные изделия;
- слабозаваренный чай.
Сахар можно заменить растительными аналогами вроде стевии.
Точные указания, что можно есть при аллергии-крапивнице, а что нет, должен дать доктор.
Из вышеперечисленных компонентов следует делать диетические блюда, сделанные на пару, тушением или путем варки. В крайнем случае — в духовом шкафу. Максимальную долю должны составлять овощные супы на немясном бульоне, салатики с заправкой в виде нерафинированного масла, а также тушеные овощные смеси. На втором месте — каши и сваренное мясо.
Приблизительное меню на неделю
Диета при крапивнице для ребенка важный вопрос. Необходимо полностью исключить продукты, которые возможно вызывают аллергию. В рационе обязательно присутствуют гипоаллергенные или нейтральные продукты.
Вашему вниманию представлено недельное меню, то что можно кушать есть ребенку при крапивнице.
Понедельник
Завтрак: кукурузная каша, кефир.
Ланч: банан.
Обед: суп из курицы, овсяные котлеты, несладкий чай с бубликом.
Полдник: рисовый пудинг, чай.
Ужин: гречневая каша с рыбными тефтелями, чай, хрустящий хлебец.
Вторник
Завтрак: рисовая каша, чай с галетным печеньем.
Ланч: зеленое протертое яблоко.
Обед: овощной бульон, салат из свежей капусты, отварная курица, компот из чернослива.
Полдник: тыквенный творожник, чай.
Ужин: запеченный картофель с морским языком на пару, чай с домашним овсяным печеньем.
Среда
Завтрак: кукурузная каша, зеленый чай с сухариками.
Ланч: йогурт, зеленое яблоко.
Обед: тыквенный суп, индюшачьи котлеты, салат из зелени, чай.
Полдник: печеные зеленые яблоки.
Ужин: макароны под яблочным соусом с паровыми биточками, чай зеленый.
Четверг
Завтрак: геркулесовая каша, чай, галеты.
Ланч: запечное желтое или зеленое яблоко
Обед: щи из свежей капусты, рагу из овощей с курицей, чай.
Полдник: несладкий чай, хлебцы.
Ужин: картофельное пюре с фрикадельками, чай несладкий
Пятница
Завтрак: перловая каша, чай.
Ланч: ацидофилин.
Обед: салат из огурцов, суп из цветной капусты с геркулесом, чай.
Полдник: творожная запеканка, компот из яблок.
Ужин: тушеный шпинат, курица в сметане, чай
Суббота
Завтрак: запеканка из кабачков, зеленый чай с сушками.
Ланч: желтая черешня или зеленое яблоко.
Обед: овощной бульон с рисовыми колобками, морс или чай.
Полдник: Желе из кефира (Кефир смешать с сахаром, натуральным йогуртом , желатином, поставить в холодильник до замерзания).
Ужин: запеченная треска со спаржевой фасолью, кисель или чай.
Воскресенье
Завтрак: гречневая каша на воде, неострый сыр, зеленый чай.
Ланч: творожок с натертым яблоком.
Обед: куриный суп с брокколи и кабачками, несладкий чай.
Полдник: ацидофилин.
Ужин: гречневая запеканка с курицей, компот или чай.
Противопоказанные продукты при крапивнице
Если уртикария обладает аллергическим типом, первоначально убирают пищу, которая не переносится организмом. Это проверяется лабораторным тестированием или экспериментальным меню.
В диете при крапивнице есть список продуктов, рекомендуемых к исключению при всех формах патологии:
- поваренная соль;
- животное масло;
- сметанные продукты и сливки (как жирные, так и обезжиренные);
- манка;
- алкоголесодержащие напитки;
- кофеиносодержащие продукты;
- копченое, острое и жареное;
- колбасу и субпродукты;
- грибы;
- яйца;
- хлебопекарные изделия и сладкое;
- медовые продукты и орехи;
- некоторые овощи (сладкий перец, томаты, душистый сельдерей);
- ряд фруктовых и ягодных плодов (цитрусы, ананас, виноградные и клубничные ягоды, персики с нектаринами и абрикосы, малина, темная смородина, арбуз, киви и восточная хурма).
Особенно осторожно к данным продуктам следует отнестись при составлении диеты при острой крапивнице.
Также рекомендуется исключить продукты с повышенным содержанием гистамина:
- сырные изделия;
- рыба и моллюски;
- кисломолочное (особенно йогурт);
- пахта;
- шоколадные изделия;
- продукты с синтетическими красителями;
- красное мясо.
В случаях крапивницы, возникающей на стрессовой почве, рекомендуют избегать пищу, возбуждающую нервную систему — кофеиносодержащие продукты, сладкое, слишком соленое, алкоголь, приправу и пряности.
Узнать подробнее
Осложнения крапивницы
Важно знать, как выглядит крапивница, и уметь правильно оказывать первую помощь. Это поможет предупредить развитие тяжелых осложнений, которые могут привести к летальному исходу.
Часто крапивница сопровождается отеком Квинке, который еще называют ангионевротическим. Особенно опасно его развитие в области гортани, так как он может сдавить трахею и нарушить дыхание.
Еще одно серьезное осложнение – анафилактический шок. Это опасная для жизни аллергическая реакция немедленного типа, которая возникает при повышенной чувствительности организма человека к тому или иному аллергену. Обычно развивается при повторном контакте с аллергеном и требует немедленной медицинской помощи.
Рецепты для малышей
Стоит заметить, что диета при крапивнице у детей грудничков индивидуальна. Стоит ограничивать соль и сахар. Заменяйте сахар фруктозой.
Суп-пюре
Ингредиенты:
- 2 измельченных стебля лука-порея;
- 3 предварительно вымоченных очищенными в холодной воде больших картофелины;
- 2 столовые ложки оливкового масла, чуть-чуть соли.
В кастрюльке разогревают масло, добавляют измельченную белую часть лука-порея, порезанный кубиками картофель. Тушат 5 минут.
Доливают 0,5 л воды, варят около 15 минут. В блендере, или с помощью толкушки, доводят суп до консистенции пюре. При подаче добавляют сливочное масло и зелень.
Овощной суп-крем
Ингредиенты:
- картофель — 2 шт;
- тыква — 40г;
- патиссон — 40г;
- капуста цветная — 40г;
- гипоаллергенная молочная смесь, соль.
Картошку варить вместе с капустой, разобранной на соцветия.
Тыкву, патиссон ошпарить кипятком, припустить. Отваренные и припущенные овощи, размешиваем. Разводим молочную смесь овощным бульоном, добавляем пюре.
Яблочный суп с репой
Ингредиенты:
- репа — 80г;
- яичный желток — 1 шт;
- мука — 1 ч. л;
- яблоко — 1 шт;
- cливочное масло, соль — по вкусу.
Очистить репу и нарезать крупными кусочками, сварить, растереть до гладкой массы.
Взбить желток с мукой, ввести в отвар тонкой струей, довести до кипения, добавить пюре из репы, натертое на терке небольшое зеленое или желтое яблоко, сливочное масло, соль.
Рисовая каша с яблоком
Ингредиенты:
- рис — 2 ст. л;
- вода — 1 стакан;
- небольшое яблоко — 1 шт;
- соль — по вкусу.
Рис промыть. Залить водой, очищенными нарезанными кубиками или соломкой яблоки, варить на медленном огне полчаса. Добавить соль.
Тыквенная пшенная каша
Ингредиенты:
- пшено — 2 ст. л;
- вода — 1 стакан;
- тыква — 200г;
- соль — по вкусу.
Крупу сварить. Тыкву ошпарить, натереть на очень мелкой терке. С яблока снять кожуру, порезать мелкой соломкой. Овощи добавить в готовую кашу, добавить соль, масло сливочное.
Спагетти под сырным соусом
Приготовить сырный соус.
Из двух столовых ложек сливок и столовой ложки натертого на мелкой терке несоленого сыра.
Добавить соль.
Подогреть на водной бане до получения однородной массы.
Заправить сваренные спагетти.
Запеканка из кролика
Ингредиенты:
- филе кролика — 70 г;
- картофель — 4 шт;
- луковица — 1 шт.
Крольчатину отварить, прокрутить на мясорубке. Лук обжарить на оливковом масле, смешать с мясом, добавить соль. Картошку отварить, растолочь. В смазанную маслом форму выложить часть пюре, поверх него фарш, закрыть оставшимся картофелем. Залить нежирной сметаной или сливками. Запекать в духовке около 20 мин.
Куриные котлеты
Ингредиенты:
- белое куриное мясо — 150г;
- маленькая луковица — 1 шт;
- ломтик черствой белой булки;
- 1 яйцо.
Булку замочить в молоке. Из мяса, хлеба, яйца, лука сделать фарш. Добавить соль, сформировать небольшие котлеты. Запекать полчаса на противне с водой при температуре 220°.
Овсяное печенье
Ингредиенты:
- овсяные хлопья — 2 стакана;
- кефир или сметана — 3 ст. ложки;
- яйцо — 1 шт (если нельзя, можно обойтись и без него);
- сливочное масло — 100г;
- сахар — 60 г;
- мука — ½ стакана;несколько крупинок соды.
Геркулес измельчить, масло растопить. Перемешать. В финале внести соду, соль, изюм по желанию. Противень смазать маслом, тесто выложить ложечкой.
Полезные рецепты
Гипоаллергенная диета при крапивнице – не такая уж тоскливая вещь, если подойти к процессу с выдумкой. С проблемой, что приготовить, сталкиваются новоявленные аллергики и их родители. Мы подобрали рецепты вкусных первых и вторых блюд, с которыми вы сможете начать готовить безопасно.
Представляем лишь некоторые рецепты для меню при крапивнице у взрослых и детей. Будет просто замечательно, если вы поделитесь в комментариях своими рецептами.
Супы
Супы необходимы для нормального пищеварения и регулярного стула. Это эффективная профилактика запоров.
На говяжьем бульоне с овощами и рисом
- Приготовьте бульон из нежирной говядины.
- Мясо разберите на порции.
- Добавьте картофель и рис, отварите.
- Лук, кудрявую капусту, петрушку, укроп нашинкуйте, добавьте в конце варки.
- Для ребенка суп процеживают, перемалывают в блендере, снова заливают бульоном и кипятят.
Суп-пюре картофельный
- Протушите в оливковом масле нашинкованный лук.
- Туда же добавьте мелко нарезанный картофель и снова протушите.
- Залейте небольшим количеством кипятка и тушите до готовности.
- Откиньте на дуршлаг.
- Овощи перебейте в блендере.
- Залейте бульоном.
- Добавьте по вкусу петрушку.
Суп с лапшой и овощами
- Протушите в небольшом количестве воды морковь, корень петрушки, репчатый лук.
- Воду слейте, овощи измельчите блендером.
- Верните в овощи бульон, долейте еще воды (до 0,5 л).
- Добавьте картофель, нарезанный кубиками, отварите до готовности.
- Положите лапшу, доведите до кипения и выключите.
- В готовый суп кладут кусочек сливочного масла или доливают растительное.
- Перед подачей присыпьте тарелочку супчика зеленью.
Вторые блюда, сытные сладости
Вторые блюда насыщены витаминами, они очень сытные. Это пищевые «энергетики».
Сырный соус для макарон
- Растопите сливочное масло, 100 г.
- Добавьте сливки 10%, 200 г.
- Всыпьте сыр, натертый на мелкой терке, 200 г.
- Все расплавьте, перемешайте, подайте к макаронам.
Яблочный соус к макаронам и кашам
- Очистите 2 яблока, нарежьте кусочками.
- Протушите в небольшом количестве воды до готовности.
- Разомните толкушкой для пюре.
- Добавьте сахар, 1 ст. л.
- Всыпьте корицу, 0,5 ч. л.
- Снова протушите в течение 3-5 минут.
Овощная запеканка
- Нашинкуйте картофель и лук кружками.
- В смазанный сливочным маслом противень выложите слоями картофель, затем лук.
- Цветную капусту приварите в подсоленном кипятке.
- Разберите капусту на соцветия, выложите третьим слоем.
- Запекайте до готовности.
- Можно посыпать блюдо тертым сыром, залить сливками и выдержать в духовке 5 минут. Получается супер как вкусно!
Творожная запеканка
- Смешайте творог, 200 г и нежирную сметану, 200 г.
- Добавьте сахар, 0,5 ст. л. и рисовую муку, 100 г.
- Вмешайте соду, 0,5 ч. л., гашенную уксусом.
- Противень выстелите пекарской бумагой, выложите массу.
- Запекайте 40 минут.


![Таблица 2. Препараты глюкокортикостероидов для местного применения при лечении ринита [7, 8] Table 2. Topical corticosteroids for rhinitis [7, 8]](https://dlradio.ru/wp-content/uploads/tablica-2-preparaty-glyukokortikosteroidov-dlya-mestnogo-primeneniya-pri-lechenii-rinita-330x140.jpg)