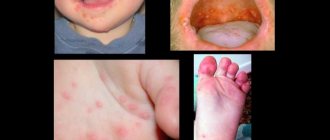
Наружный отит — это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП).
Автор:
- Филатова Евгения Владимировна
врач-отоларинголог, ринохирург
3.80 (Проголосовало: 10)
- Причины появления фурункула наружного слухового прохода
- Причины развития буллезного отита
- Лечение
Наружный отит — это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП). Как и большинство воспалительных заболеваний лор-органов, наружный отит может быть острым или хроническим.
Особенности строения наружного уха
Наружное ухо состоит из следующих компонентов:
- Внешняя воронкообразная структура – ушная раковина.
- S-образная трубка – слуховой проход, идущий через височную кость.
- Барабанная перепонка.
Ушная раковина помогает улавливать звуковые волны и передавать их через слуховой канал к барабанной перепонке. Последняя представляет собой полупрозрачную мембрану, покрытую тонким слоем кожи. Прикрепление одной из слуховых косточек, молоточка, поддерживает форму конуса барабанной перепонки. Звуковые волны, попадающие во внешний акустический проход, изменяют давление на перепонку, которая, вибрируя в ответ, воспроизводит колебания источника звуковых волн.
Диагностика
Диагноз ставится на основании жалоб пациента, анамнеза и характерной клинической картины. Это заболевание следует дифференцировать от мастоидита (воспаления сосцевидного отростка). При развитии фурункула боль наиболее выражена вокруг ушной раковины, особенно в области её прикрепления, изменений в барабанной перепонке не наблюдается, а при мастоидите барабанная перепонка инфильтрована и гиперемирована.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону или воспользуйтесь формой обратной связи
Записаться
Этиология и патогенез
Причины наружного отита подразделяются на инфекционные и неинфекционные.
Инфекционные причины
Чрезмерный рост бактерий в слуховом проходе отмечается при повышенной влажности в ушном канале (потоотделение, плавание) или местной травме, позволяющей бактериям проникать через микротрещины кожи. Распространенным патогеном наружного отита выступает золотистый стафилококк.
Нередко причиной заболевания является кандидозное поражение вследствие длительного применения местных антибактериальных препаратов с глюкокортикостероидами.
Неинфекционная этиология
При отсутствии бактериальной флоры к наружному отиту приводят кожные заболевания: атопический дерматит, псориаз и акне. Следствием заболеваний являются микротрещины кожи и развитие вторичной бактериальной инфекции.
Предрасполагающие факторы наружного отита:
- жаркий и влажный климат;
- занятия плаванием;
- пожилой возраст;
- дерматологические заболевания (экзема, псориаз);
- узкие ушные каналы (при синдроме Дауна);
- операции на ухе;
- полипы в области наружного слухового прохода;
- лучевая терапия головы и шеи;
- сахарный диабет;
- бесконтрольное применение местных лекарственных препаратов;
- неправильное использование ушных палочек, беруш;
- отсутствие гигиены при использовании слухового аппарата.
Что лежит в основе патогенеза наружного отита? Любые нарушения образования серы (влажность), травмы канала или закупорка нарушают защитные механизмы слухового прохода и стимулируют рост бактерий.
Кожа краснеет, отекает, повышается местная температура. Это, в свою очередь, приводит к образованию корочек и слизисто-гнойным выделениям. Сужение канала в сочетании с закупоркой способствует еще большему росту бактерий и распространению инфекционного процесса.
Эпидемиология
Распространённость воспалительных заболеваний наружного уха составляет от 17 до 30% среди всей отиатрической патологии. Способствуют росту данной патологии ухудшение экологической обстановки, нарастание уровня резистентности флоры, увеличение числа лиц с нарушениями обмена веществ, иммунного статуса, в том числе и аллергопатологии, нерациональное лечение острой воспалительной патологии, несвоевременное обращение к врачу-оториноларингологу (ЛОР-врачу) и ряд других моментов.
Наружный отит является достаточно распространенным заболеванием, однако эпидемиология еще недостаточно изучена, в том числе и в связи с различным обозначением одного и того же вида патологического процесса. Воспалительные заболевания наружного уха встречаются во всех странах и регионах земного шара, но наиболее часто наблюдаются в жарких и влажных климатических районах, в тёплое время года отмечается увеличение заболеваемости. В среднем каждый 10-й человек на протяжении жизни минимум один раз переносит данное заболевание, а 3 – 5% населения страдает хронической формой наружного отита. Острым наружным отитом в среднем ежегодно заболевают 0,4% населения. Болезнь наиболее распространена среди людей, длительно находящихся в условиях повышенной влажности.
Наружный отит встречается во всех возрастных группах, наибольшая распространённость отмечается в старшем детском и молодом возрасте, затем несколько нарастает после 65 лет. Частота встречаемости воспалительных заболеваний наружного и среднего уха у мужчин и женщин примерно одинакова. Расовых различий в эпидемиологии наружных отитов не выявлено.
Классификация
В зависимости от клинических проявлений в патогенезе наружного отита выделяют три формы:
- Острая (до 1 месяца).
- Хроническая (3 месяца).
- Рецидивирующая (более 3 рецидивов за год).
По тяжести поражения наружный отит подразделяется:
- на отит легкой степени (воспаление без признаков нагноения);
- отит средней тяжести (выраженный отек тканей, нарастание болей, симптомы общей интоксикации);
- отит тяжелой степени (нагноение очага поражения, нестерпимые боли, симптомы общей интоксикации).
Острый диффузный отит
Причины:
- чрезмерная гигиена слухового прохода;
- избыточная влажность в ухе (попадание воды);
- травмы кожи уха;
- переохлаждения.
Возбудитель наружного диффузного отита – золотистый стафилококк.
Симптомы острого диффузного отита:
- зуд и гипертермия в области воспаления;
- распирающие боли в ухе;
- отек и сужение слухового хода;
- ухудшение слуха;
- серозно-гнойные выделения из уха;
- лимфаденит;
- симптомы общей интоксикации, повышение температуры;
- бессонница, потеря в весе (из-за болей при жевании).
Проявления острого диффузного отита непродолжительны и стихают к концу 2 недели заболевания. При отсутствии лечения острая стадия наружного отита переходит в хроническую, осложняясь воспалением тканей околоушной области.
Диагностические критерии острого диффузного отита:
- Осмотр: болезненность при пальпации уха, утолщение кожи раковины.
- Отоскопия: гиперемия и отек тканей слухового прохода, эрозии с гнойным отделяемым, слущивание эпителия слухового прохода, определение барабанной перепонки затруднено.
Запущенные стадии диффузного отита при отоскопии характеризуются трещинами, отеком и нагноением тканей. В стадии разрешения пациенту рекомендуют физиопроцедуры: УВЧ, лазеротерапию.
Дифференциальную диагностику проводят с рожей, экземой.
Лечение острого диффузного наружного отита включает:
- Прием противовоспалительных, антигистаминных, иммуностимулирующих препаратов, антибиотиков.
- Туалет наружного уха и введение в слуховой проход турунды с антибактериальными, гормональными мазями.
- Закапывание антибактериальных ушных капель.
Если возбудителем диффузного отита является грибок, то назначают антимикотические препараты.
Публикации в СМИ
Наружный отит — воспаление наружного слухового прохода; заболеваемость выше в летние месяцы. В патогенезе большое значение принадлежит состоянию иммунной системы организма. Различают ограниченные и диффузные наружные отиты • Острый ограниченный наружный отит (фурункул слухового прохода) возникает в результате инфицирования (чаще стафилококком) волосяных фолликулов и сальных желёз перепончато-хрящевого отдела наружного слухового прохода при его микротравмах вследствие манипуляций в наружном слуховом проходе острыми предметами (шпилькой, спичкой и др.). Чаще возникает у лиц, страдающих СД, гиповитаминозами (А, С, группы В) • Острый диффузный наружный отит — часто встречаемая форма, возникающая преимущественно при хронических гнойных средних отитах вследствие инфицирования кожи и подкожной клетчатки наружного слухового прохода различными микроорганизмами •
Хронический наружный отит — диффузный наружный отит длительностью более 6 нед • Экзематозный наружный отит часто сопровождает обычную атопическую экзему или другие первичные заболевания кожных покровов • Злокачественный (некротизирующий) отит — редкая, наиболее тяжёлая форма заболевания, характеризующаяся высокой активностью, быстрым распространением инфекционного процесса в глубину тканей, бурным ростом грануляций и секвестрацией костной ткани. Протекает либо как остеомиелит, либо как целлюлит у пожилых лиц, страдающих СД 1 типа, с инфицированием наружного слухового прохода синегнойной палочкой. Возникает в молодом возрасте у пациентов с иммунодефицитными состояниями, у детей регистрируют редко.
Этиология • Острый и хронический наружные отиты •• Травмы наружного слухового прохода •• Бактериальная инфекция (Pseudomonas aeruginosa, стафилококки, стрептококки, грамотрицательные палочки) •• Грибковая инфекция (грибы рода Candida, плесневые грибы) •• Вирусная инфекция (вирус гриппа, ВПГ) ••
Предшествующая антибиотикотерапия • Экзематозный наружный отит (связанный с первичными заболеваниями) •• Экзема •• Себорея •• Контактный дерматит •• Гиперчувствительность к препаратам, назначаемым местно • Злокачественный наружный отит — основным возбудителем считают Pseudomonas aeruginosa у больных, страдающих СД 1 типа.
Клиническая картина • Боль в ухе, иррадиирующая в глаз, зубы, шею. Боль усиливается при жевании, разговоре, надавливании на козелок, оттягивании ушной раковины • Заложенность уха • Зуд (при грибковом поражении) • Регионарный лимфаденит • Гнилостные выделения из наружного слухового прохода • Поражение черепных нервов (VII, IX–XII пар).
Отоскопия • Фурункул наружного слухового прохода — ограниченный инфильтрат, суживающий просвет слухового прохода • Разлитой (диффузный) наружный отит •• Острая форма. Гиперемия, инфильтрация кожи перепончато-хрящевой части слухового прохода, сужение просвета слухового прохода различной степени. В глубине его можно увидеть кашицеобразную массу, состоящую из десквамированного эпидермиса и гноя с резким гнилостным запахом. Барабанная перепонка умеренно гиперемирована и покрыта слущенным эпидермисом •• Хроническая форма. Утолщение кожи слухового прохода и барабанной перепонки •• Грибковое поражение (отомикоз). Слуховой проход сужен на всём протяжении как в костном, так и в перепончато-хрящевом отделе вследствие инфильтрации кожи. Барабанная перепонка доступна осмотру ••• При поражениях плесневыми грибами рода Aspergillus патологическое отделяемое в наружном слуховом проходе напоминает промокательную бумагу. Цвет отделяемого чёрно-коричневый при инфицировании грибами Aspergillus niger, желтоватый или зелёный — Aspergillus flavus, Aspergillus graneus, серо-чёрный — Aspergillus fumigatus ••• При этиологической роли дрожжеподобных грибов рода Candida отоскопическая картина напоминает мокнущую экзему наружного уха. Патологическое отделяемое в слуховом проходе имеет вид беловатых или желтоватых корочек, отрубевидных чешуек или казеозных масс, закрывающих просвет слухового прохода. Процесс часто распространяется на ушную раковину и заушную область.
Специальные исследования • Микроскопия соскоба наружного слухового прохода, посев на питательные среды для идентификации вида грибка • Бактериологическое исследование — окраска по Граму и посев отделяемого наружного слухового прохода на питательные среды • Рентгенологическое исследование при злокачественном наружном отите.
Дифференциальная диагностика • Средний отит • Паралич черепных нервов (VII, IX–XII пар) • Прорезывание зубов мудрости • Артрозоартрит нижнечелюстного сустава.
ЛЕЧЕНИЕ чаще амбулаторное, при злокачественном наружном отите необходима госпитализация • Этиотропная терапия •• При бактериальных отитах — антибиотики в зависимости от вида возбудителя •• При поражении дрожжеподобными грибами рода Candida — нистатин, леворин •• При поражении плесневыми грибами — неомицин+полимиксин В+лидокаин , амфотерицин В, амфотерицин В+метилглукамин, микогептин • Антигистаминные препараты • Анальгетики — по показаниям • Аутогемотерапия, иммуностимуляторы • Коррекция углеводного обмена (особенно при злокачественном наружном отите) • Местное лечение при ограниченном и диффузном бактериальных наружных отитах •• Тщательный туалет наружного слухового прохода 2 р/сут, промывание его тёплым р-ром борной кислоты или нитрофурала (1:5000); при зуде — закапывание в наружное ухо 1% р-ра ментола в персиковом масле, введение 2% сульфатиазоловой мази или 1–2% жёлтой ртутной мази •• Введение в наружный слуховой проход турунд с 3% спиртовым р-ром борной кислоты, на более поздних сроках — стрептоцидовой или 1% хлорамфениколовой эмульсии •• Смазывание слухового прохода 2–3% р-ром нитрата серебра или 1–2% спиртовым р-ром бриллиантового зелёного •• Преднизолоновая мазь, 1% эмульсия гидрокортизона по 5 капель в ухо 3 р/сут в течение 7 дней •• УВЧ-терапия, УФО, лазеротерапия гелий-неоновым лазером • Местное лечение отомикоза •• Закапывание в наружный слуховой проход 2% р-ра нитрофунгина •• Введение в наружный слуховой проход мази нистатина, леворина •• 1% крем клотримазола •• 2% спиртовой р-р флавофунгина • Лечение злокачественного наружного отита •• Закапывание р-ра специфического бактериофага против синегнойной палочки •• Закапывание 2% р-ра борной кислоты •• Гипербарическая оксигенация •• Антибиотики (карбенициллин, пиперациллин, азлоциллин, цефтазидим, имепенем+циластатин и ципрофлоксацин).
Хирургическое лечение показано только при злокачественном наружном отите — проводят удаление некротизированных тканей.
Наблюдение • Острый наружный отит — улучшение обычно наступает в течение 48 ч после начала лечения • Хронический наружный отит •• Каждые 2–3 нед необходима повторная санация наружного слухового прохода •• Может возникнуть необходимость в замене местных препаратов • Злокачественный наружный отит •• Ежедневное наблюдение в стационарных условиях •• Проведение основных слуховых и вестибулярных тестов в начале и конце лечения.
Осложнения • Злокачественный наружный отит — возможно распространение инфекции на прилежащие костные структуры и головной мозг • Хондрит слуховой раковины при остром наружном отите. Течение и прогноз • Острый наружный отит — быстрое улучшение в ответ на проводимое лечение • Хронический наружный отит — при повторных санациях и адекватной антибиотикотерапии в большинстве случаев хорошо поддаётся лечению • Экзематозный наружный отит — выздоровление наступает при излечении первичного заболевания кожных покровов • Злокачественный наружный отит — обычно успешно разрешается при повторных санациях и длительной парентеральной антибиотикотерапии. Относительно высокий уровень летальности, возможно, обусловлен сопутствующими заболеваниями. Возрастные особенности — у пожилых часто возникает злокачественный наружный отит.
Профилактика • Отказ от длительного пребывания в условиях повышенной влажности или сырости • Предупреждение травматических воздействий на слуховой проход • Диагностика и лечение сопутствующих системных заболеваний.
МКБ-10 • H60 Наружный отит
Примечание. Холестеатома — плотное наслоение эпидермальных масс и продуктов их распада, главным образом холестерина — образование белого цвета, обычно имеющее соединительнотканную оболочку, покрытую многослойным плоским эпителием, которая плотно прилегает к кости и нередко врастает в неё. Под воздействием продуктов распада и химических компонентов холестеатомы, в частности коллагеназы, происходит разрушение кости. Растущая холестеатома может вызвать обширные разрушения в височной кости, которые нередко приводят к так называемой естественной радикальной операции, а также различным внутричерепным осложнениям.
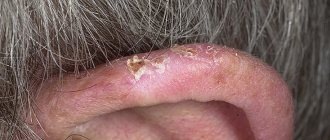
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Причины:
- Чрезмерная гигиена наружного слухового прохода.
- Избыточная влажность в ухе (попадание воды).
- Травмы кожи наружного уха.
Возбудитель заболевания – стрептококк.
Локальный наружный отит характеризуется формированием фурункула, начинается с местной симптоматики: сильного зуда в области наружного уха. При увеличении фурункула происходит сдавление нервных рецепторов и переход зуда в нестерпимую боль. Боль локализуется только на пораженной стороне. Эти проявления входят в стадию инфильтрации наружного отита.
На стадии абсцедирования формирующийся фурункул полностью закрывает просвет наружного слухового хода, что значительно снижает слух. В центре фурункула определяется гнойный стержень с волосом внутри.
После вскрытия фурункула и истечения гнойного содержимого, на стадии разрешения, боль уменьшается.
Диагностические критерии наружного ограниченного отита:
- Осмотр и пальпация: болезненность при оттягивании уха и надавливании на козелок, утолщение ушной раковины.
- Отоскопия: фурункул в начальной стадии или стадии созревания.
- Аудиометрия и исследование слуха с помощью камертона: кондуктивная тугоухость.
- Бактериологический посев гноя: выявление золотистого стафилококка или его отсутствие.
Лечение наружного ограниченного отита включает:
- Туалет наружного слухового прохода.
- Введение в ушной ход турунды с антибактериальной мазью.
- Закапывание антибактериальных ушных капель.
- Прием анальгезирующих и противовоспалительных препаратов.
- Антибиотикотерапия (при фурункулезе).
- Иммуностимулирующая терапия.
Если фурункул полностью перекрывает слуховой ход, его вскрывают и дренируют. В стадии разрешения пациентам назначают УВЧ-терапию.
Факторы риска
- Плавание или другое воздействие воды. Избыток влаги приводит к раздражению кожи и разрушению кожно-серного барьера защиты.
- Травма. В том числе чрезмерная или агрессивная чистка уха. Не только ведет к уменьшению серы, но и может приводить к травмированию кожи, позволяя микроорганизмам получить доступ к более глубоким ее слоям.
- Обструкция НСП. Серная пробка, инородное тело, реже — устройства, которые закрывают ушной канал: слуховые аппараты, наушники-вкладыши.
- Аллергический контактный дерматит. Воздействие шампуня, косметических средств, аллергическая реакция на металл серег.
- Дерматологические заболевания. Псориаз, атопический дерматит.
- Лучевая терапия. Может приводить к ишемии (местному снижению кровоснабжения) НСП, изменять выработку серы и ее нормальное выведение.
В норме НСП заселен аэробными и анаэробными бактериями. Стафилококки являются наиболее распространенными бактериями (63%), обитающими в ушном канале, чаще всего это Staphylococcus auricularis и Staphylococcus epidermidis.
Наиболее распространенными патогенными организмами, вызывающими воспаление наружного уха, являются Pseudomonas aeruginosa (38%). Реже -Staphylococcus epidermidis (9%) и Staphylococcus aureus (8%). Анаэробные бактерии выявляются в 4-25% случаев. На долю грибковой инфекции приходится 2-10% случаев ОНО.
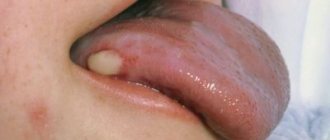
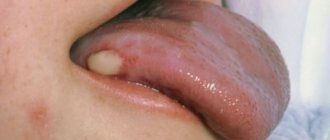
Острый буллёзный или геморрагический наружный отит
Причины:
- бактерии;
- длительно текущая ОРВИ;
- грипп.
При остром буллезном наружном отите на барабанной перепонке отмечаются буллы (пузыри), заполненные кровью.
Лечение острого буллезного наружного отита включает:
- Туалет наружного слухового прохода.
- Введение в ушной ход турунды с антибактериальной мазью.
- Закапывание антибактериальных ушных капель.
- Прием анальгезирующих и противовоспалительных препаратов.
- Антибиотикотерапия.
- Иммуностимулирующая терапия.
- Назначение средств, снижающих проницаемость сосудистой стенки.
4.Лечение
Основу этиопатогенетической терапии составляет назначение антибиотиков и укрепление иммунной системы. Местно применяют спиртовые турунды, бактерицидные мази, УФО, УВЧ. При бурном болезненном развитии абсцесс вскрывают хирургически, соблюдая все меры антисептической предосторожности; удаляют стержень, по показаниям применяют резиновый дренаж, далее лечение проводят по указанной выше схеме. Прогноз благоприятный в случае своевременного адекватного вмешательства, санации имеющихся очагов хронической инфекции (зубы, миндалины и т.п.) и эффективной коррекции эндокринно-метаболических процессов, если есть такая необходимость.
Мирингит
Мирингит – это воспаление барабанной перепонки.
Чаще всего мирингит развивается на фоне уже имеющихся заболеваний уха. Предрасполагающими факторами воспаления являются:
- механические, химические, термические травмы уха;
- переохлаждения;
- попадание воды в ухо;
- бесконтрольный прием антибактериальных и гормональных препаратов.
Первые признаки мирингита тяжело различить вследствие преобладания клиники причинного заболевания. В разгар воспаления ведущими симптомами мирингита выступают:
- Распирающая боль в ухе, чаще односторонняя, усиливающаяся при жевании и разговоре.
- Зуд, чувство тяжести в ухе.
- Снижение слуха.
- Шум в ушах.
При отсутствии лечения у пациента развиваются симптомы общей интоксикации, выделяется серозно гнойный экссудат из слухового прохода. Нередко выделения содержат прожилки крови.
Диагностические критерии мирингита:
- Осмотр и пальпация: болезненность при оттягивании уха и надавливании на козелок, выделение гноя из слухового прохода.
- Отоскопия: отек и гиперемия барабанной перепонки, наличие гноя в слуховом проходе.
- Аудиометрия и исследование слуха с помощью камертона: кондуктивная тугоухость.
- Бактериологический посев гноя: выявление золотистого стафилококка или его отсутствие.
- Общий анализ крови: лейкоцитоз, повышение СОЭ.
Дифференциальную диагностику мирингита проводят с отомикозом, гнойным средним отитом.
Терапия острого мирингита:
- Антибиотикотерапия.
- Прием анальгезирующих и противовоспалительных препаратов.
- Закапывание антибактериальных ушных капель.
- Дезинтоксикационная терапия.
- Промывание слухового прохода антисептическими растворами.
Если этиология мирингита вирусной природы, то назначают противовирусные препараты.
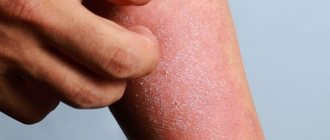
Дерматит ушной раковины
Дерматит выделяют в отдельную группу заболеваний, так как воспаление кожи уха происходит чаще без затрагивания наружного слухового прохода. Причинами дерматита служат никельсодержащие украшения, лаки и гели для волос, имеющиеся аллергические заболевания. Клиника характеризуется шелушением, покраснением и утолщением кожи с образованием мелких пузырьков.
Диагностика дерматита ушной раковины базируется на осмотре у ЛОР-врача и аллерголога. Лечение включает прием антигистаминных, противовоспалительных и иммуностимулирующих препаратов.
Рожистое воспаление ушной раковины
Рожистое воспаление – это инфекционное поражение ушной раковины, вызванное стрептококком. Предрасполагающие факторы рожи: переохлаждение, снижение иммунитета, микротравмы кожи, контакт с носителем стрептококка.
Формы рожистого воспаления
Начинается заболевание с симптомов общей интоксикации. Разгар инфекции зависит от степени поражения, в связи с чем выделяют три формы болезни:
- Легкая степень – эритематозная. Характеризуется болью и гиперемией. Пораженный участок слегка возвышается над здоровой кожей, имеет вид «лакированной» пленки.
- Средняя степень – буллезная. К признакам воспаления добавляются пузыри, заполненные гнойным содержимым.
- Тяжелая степень – некротическая. На этой стадии поражение затрагивает глубокие слои кожи и сопровождается формированием язв, покрытых гнойным налетом.
Лечение некротической формы заключается в хирургической обработке и иссечении некротизированных тканей. Консервативная терапия включает назначение антибактериальных, дезинтоксикационных и иммуностимулирующих препаратов. В тяжелых случаях показано введение антистрептококкового гамма-глобулина.
Профилактика
Профилактика ОНО проводится при часто повторяющихся эпизодах заболевания, сопутствующих дерматологических заболеваниях, а также при регулярном контакте с водой — у спортсменов.
При занятиях водными видами спорта, частом посещении бассейна, рекомендуется использовать шапочки для плавания или специальные беруши, а также высушивать ухо после купания. Наружное ухо можно аккуратно протереть полотенцем. Для удаления остатков воды — энергично потрясти головой в разные стороны.
Автор:
Чекалдина Елена Владимировна оториноларинголог, к.м.н.
Злокачественный наружный отит (некротический наружный отит)
Некротический наружный отит является осложнением диффузного наружного отита. При этом патологический процесс распространяется на височную кость, затрагивает височно-нижнечелюстной сустав, черепно-мозговые нервы.
Чаще злокачественная форма наружного отита определяется у болеющих СПИДом, сахарным диабетом, у лиц после химиотерапии. Возбудителем заболевания является синегнойная палочка.
Клиническая картина некротического наружного отита характеризуется болями, истечением гноя из слухового прохода, молниеносным снижением слуха. После поражения черепно-мозговых нервов появляются затрудненное глотание, головокружение и паралич мышц лица.
Ведущее диагностическое значение имеют бактериологический посев гнойного отделяемого и КТ височных костей. Лечение злокачественного наружного отита включает антибактериальную, дезинтоксикационную, иммуностимулирующую терапию, введение гамма-глобулина и хирургическое вмешательство (иссечение некротических тканей и пластика кожи).
Хондроперихондрит ушной раковины
Хондроперихондрит – это воспаление хрящевой ткани и надхрящницы ушной раковины. Причинами воспаления служат термические, химические и механические травмы ушей, трещины кожи, рожистое воспаление, фурункулез при наружном отите. В клинике преобладают отек и гиперемия хряща, повышение общей температуры. Лечение включает противовоспалительную и антибактериальную терапию.
Вопрос-ответ
Что должно насторожить при лечении наружного отита?
Если возникает сильный зуд и жжение после закапывания капель или закладывания мази, то стоит прекратить лечение и обратиться к врачу. Симптомы могут указывать на разрыв барабанной перепонки, что в большинство своем грозит стойким снижением слуха.
Что делать не надо, если у вас возникла боль в ухе?
При малейшем дискомфорте следует сразу же обращаться к ЛОР-врачу. Самолечение чревато ухудшением состояния и развитием глубоких поражений уха.