Здравствуйте уважаемые читатели моего блога!
В прошлой статье я рассказал вам о вирусных заболеваниях кожи детей и взрослых в общих чертах. Сегодня же я вам расскажу о простом герпесе.
Если начать немного с науки, то в настоящее время в семействе Herpesviridae сформированы 3 подсемейства. Так вот к одному из семейств – Alphaherpesvirrianaeотносятся 3 типа вируса герпеса:
— вирус герпеса человека 1 – вирус простого герпеса 1-го типа (ВПЧ-1);
— вирус герпеса человека 2 – вирус простого герпеса 2-го типа (ВПЧ-2);
— вирус герпеса человека 3 – вирус ветряной оспы – зостер (ВВЗ).
Условно первый тип герпеса можно назвать лабиальным, а второй генитальным.
Так как, простой герпес является одним из наиболее распространенных вирусных заболеваний человека, на нем я и хочу остановиться. Ежегодно в мире им заболевают 500.000 человек, а по данным Всемирной организации здравоохранения, во всем мире вирусом простого герпеса – 1 типа (ВПЧ-1) инфицированы около 3,7 миллиарда человек.
Считается, более 90% населения Земли инфицированы ВПГ и у 10-30% наблюдаются клинические проявления.
Отличительной особенностью герпес-вирусных инфекций является то, что однажды попав в организм человека, она остается там пожизненно.
Сразу возникает вопрос, а как можно заразиться тем или иным герпесом? Ответ – любым. Так, в 40% случаев заражение ВПГ происходит воздушно-капельным путем в раннем детском возрасте, чаще от членов семей.
Естественно, возможно и передача генитального герпеса при половом контакте, но это тоже не 100% путь.
Причины появления герпеса на лице, лечение, профилактика
Про герпес говорят: «маленький – а злобный». Ведь размеры поражения небольшие, но субъективно он очень беспокоит. Многие из нас задавались вопросом: «к какому врачу обращаться для лечения герпеса на губах, чтобы выгнать болезнь раз и навсегда?» – потому как это заболевание способно рецидивировать не раз, появляясь в самый неподходящий момент.
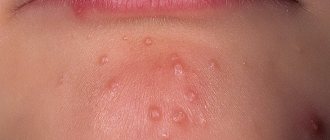
Герпес – это болезнь вирусного характера, которая проявляется мелкими инфильтратами, развивающимися в везикулы (полости с жидкостью). Симптомы заражения герпесом простого типа слишком типичны, чтобы не распознать болезненные пузырки, мучающие человека несколько дней. Теоретически патология может развиться на любом участке кожных покровов человеческого тела. Но чаще всего вирус «любит» поражать:
- слизистую оболочку губ – рекордно часто «посещаемый» возбудителем участок;
- границу слизистой губ и кожи вокруг рта;
- конъюнктиву;
- роговицу;
- наружные половые органы (как у мужчин, так и у женщин).
К сожалению, инъекции или таблетки для профилактики герпеса еще не изобрели. Поэтому следует хорошо изучить информацию о нем, чтобы успешно бороться с недугом при первых признаках проявления, а по возможности – предупредить его. Особенно стоит опасаться герпеса на губах у женщин на ранних сроках беременности. Его наличие означает, что в организме будущей мамы засел вирусный агент, который может повлиять на внутриутробное развитие плода.
ПРОСТОЙ ГЕРПЕС (ПРОСТОЙ ПУЗЫРЬКОВЫЙ ЛИШАЙ)
This paper outlines the present-day concepts of the pathogenesis of herpes simplex, describes its main clinical manifestations, and considers its therapy. В.Н. Гребенюк, доктор мед. наук, проф., зав. отделением детской дерматологии Центрального научно-исследовательского кожно-венерологического института Минздрава РФ. V.N. Grebenyuk, professor, MD, Head, Department of Pediatric Dermatology, Central Research of Dermatovenereologic Institute, Ministry of Health of the Russian Federation. П
ростой герпес представляет собой серьезную медико-социальную проблему. Это одна из самых распространенных вирусных инфекций человека, нередко отличающаяся упорным хроническим течением, поражающая различные органы, системы и ткани. По данным ВОЗ, около 70% населения нашей планеты инфицировано вирусом простого герпеса (ВПГ) и примерно у 10 — 20% инфицированных имеются те или иные клинические проявления герпетической инфекции. ВПГ — преимущественно дерматонейротропный ДНК-содержащий вирус, обладает также тропизмом и к другим тканям, его размер — 150 — 300 нм. Вирион, кроме ДНК, состоит из икосаэндрического капсида и внешней оболочки, содержащий липиды. Размножается внутриклеточно (в ядре и цитоплазме) с 14-часовым циклом репродукции. При остром инфекционном процессе из разрушающихся клеток высвобождаются дочерние вирионы. ВПГ-инфекция может быть причиной спонтанных абортов, гибели плода и врожденных уродств. С вирусом герпеса связывают возможность развития рака шейки матки и некоторых сердечно-сосудистых заболеваний. Различают два антигенных типа ВПГ-I и ВПГ-II, которые вызывают поражения кожи и слизистых оболочек различных локализаций, что обусловливается местом внедрения вируса обычно контактным путем (коитус, поцелуи, через предметы обихода). Источником инфекции могут быть не только больные герпесом, но и вирусоносители, не имеющие симптомов герпеса.
| Рис. 1. Герпетические поражения лица. а — лба, век, переносицы; б — щеки; в — губ и подбородка. |
Через 3 — 4 нед после инфицирования в организме образуются антитела к ВПГ, уровень которых остается относительно постоянным в течение всей жизни человека независимо от формы инфекции — манифестной или латентной. У подавляющего большинства людей инфекция протекает бессимптомно или субклинически и лишь у части инфицированных проявляется клинически. Проникнув в организм, вирус герпеса лимфогенным, гематогенным или неврогенным путем достигает определенного регионарного чувствительного ганглия (спинального или черепного), где постоянно персистирует. Латентное состояние вируса основано на биологическом равновесии между микро- и макроорганизмами. Под воздействием разнoобразных провоцирующих факторов (психоэмоциональное возбуждение, интоксикация, перегревание и др.) возникает редицив болезни, обусловленный реактивацией латентного ВПГ, что приводит к формированию рецидивирующего заболевания. Диапазон клинических проявлений заболевания — от вирусоносительства до генерализованных форм — определяется как биологическими свойствами возбудителя, так и реактивностью хозяина. У большинства людей иммунные механизмы, в основном клеточные, поддерживают латенцию ВПГ. Но у части инфицированных противовирусная резистентность оказывается несостоятельной и возникают рецидивы. Существуют две гипотезы, которые допускают развитие рецидивов на основе как статического, так и динамического состояния вируса. Согласно первой гипотезе, вирус находится в клетках паравертебрального сенсорного ганглия в интегрированном или свободном непродуктивном состоянии. Под влиянием «пускового фактора» вирус, активируясь, перемещается из ганглия по аксону периферического нерва в эпителиальные клетки, где реплицируется. Предполагается, что этому способствуют восприимчивость клеток и ослабление иммунного контроля. Согласно гипотезе динамического состояния, репликация и выброс из ганглия небольших количеств вируса происходят постоянно. Достигая по нерву кожи, ВПГ вызывает микрофокусы инфекции, которые сдерживаются механизмами защиты, что предупреждает рецидивы или ослабляет их проявления. На развитие рецидивов влияет также состояние местного иммунитета. Его угнетение создает условия для репликации достигшего кожи вируса. Иммунная система играет важную роль в сдерживании распространения герпетической инфекции в организме. Иммунная защита определяется взаимодействием и комплексным участием специфических и неспецифических факторов. Основное место в этой системе принадлежит Т-клеточным механизмам иммунитета. Значительную роль в поддержании местного иммунитета и предупреждении диссеминации инфекции играют мононуклеарные фагоциты и нейтрофилы. На защитные функции организма и сохранение его гомеостаза большое влияние оказывает также способность клеток вырабатывать интерферон.
Рис. 2. Герпетический панариций.
| Рис. 3. Проявления герпеса. а — на ладонной поверхности кисти; б — на бедре; в — на ягодицах |
Заболевания, обусловленные ВПГ, отличаются большим клиническим разнообразием локализации, тяжести течения, особенностями клинических проявлений. Первичный герпес обычно возникает после первого контакта с ВПГ. Чаще он наблюдается в детском возрасте на фоне сниженного иммунного статуса, в частности при отсутствии или низком содержании специфических гуморальных антител. Его отличает высокая интенсивность клинических симптомов. Инкубационный период продолжается несколько дней. Первичный герпес у новорожденных вследствие гематогенной диссеминации приобретает системный характер, поражая ЦНС и внутренние органы. Для заболевания характерно герпетическое поражение полости рта, глаз, печени, бронхов, легких, мозга. Обычно заболевание возникает остро в первые дни после рождения и проявляется анорексией, диспепсическими расстройствами, судорогами, септическим состоянием, отмечаются температура тела (39 — 40° С), диссеминированная герпетическая сыпь на коже и слизистых; нередки летальные исходы в первые 2 нед болезни. У детей, перенесших генерализованный герпес, наблюдаются нервно-психические осложнения. Герпетиформная экзема Капоши — еще одна тяжелая разновидность герпеса. Встречается преимущественно у детей. Возникает обычно у больных атопическим дерматитом, экземой, другими дерматозами, при которых имеются повреждения кожи. Источником заболевания могут быть больные герпесом в стадии обострения. У взрослых заболевание может быть связано с рецидивом герпеса губ или другой клинической формы. Герпетиформную экзему Капоши характеризуют внезапное начало (озноб, недомогание, температура тела до 39 — 40° С в течение 1 — 1,5 нед), обильная везикулезная сыпь на обширных участках кожного покрова, болезненный регионарный лимфаденит. Высыпания появляются приступообразно в течение 2 — 3 нед с интервалами в несколько дней. Нередко одновременно с поражениями кожи в инфекционный процесс вовлекаются слизистые оболочки полости рта, глотки, трахеи, глаз. Сгруппированные и диссеминированные везикулы вскоре превращаются в пустулы. В центре элементов сыпи часто имеются пупковидные западения. После отторжения корок на везикулопустулах остается вторичная эритема. Субъективно сыпь сопровождается зудом, жжением, болезненностью кожи. Нередки регионарные лимфадениты. Больные подлежат госпитализации в инфекционную больницу или боксы клинической больницы. При тяжелых формах в патологический процесс могут вовлекаться нервная система, глаза и внутренние органы. Рецидивы герпетиформной экземы Капоши редки, отличаются меньшей продолжительностью и ослабленными клиническими проявлениями.
| Рис. 4. Генитальный герпес. а — пузырьковые проявления; б — эрозивно-язвенные проявления. |
Самой частой клинической формой первичной инфекции является острый герпетический стоматит.
Чаще наблюдается у детей первых лет жизни, у взрослых встречается редко. У ослобленных детей диссеминация вируса может приводить к висцеральной патологии (в частности, к гепатиту) и к летальному исходу. Острый герпетический стоматит, возникая после примерно недельного инкубационного периода, характеризуется бурной клинической картиной. Озноб, высокая температура тела (до 39° С), болезненные везикулезно-эрозивные высыпания в полости рта, головная боль, общее недомогание, сонливость — вот перечень основных симптомов этого заболевания. Высыпания чаще располагаются на слизистой щек, десен, неба, губ, языка, реже — на мягком и твердом небе, небных дужках и миндалинах, переходят на кожу вокруг рта. Высыпания вначале имеют вид сгруппированных везикул на фоне эритематозно-отечных островков слизистой оболочки. Прозрачное содержимое элементов через 1 — 2 дня мутнеет, покрышки везикул разрушаются, образуются эрозии. При этом регионарные лимфатические узлы почти всегда увеличены и болезненны. Регрессирование процесса обычно наступает через 2 — 3 нед. Рецидивы герпетического стоматита, как правило, проявляются слабее и разрешаются раньше. Простой герпес чаще встречается как рецидивирующая форма. Клинические проявления по сравнению с первичным герпесом менее выражены и не столь продолжительны. Наиболее часто высыпания располагаются на лице (губах, щеках, носу), конъюнктиве и роговице глаз, на половых органах и ягодицах. Заболевание может продолжаться много лет, рецидивировать с разной частотой — от нескольких раз в год до нескольких раз в месяц. В редких случаях процесс принимает перманентный характер, когда новые высыпания возникают на фоне еще не разрешившихся предыдущих поражений. Особенно тягостны частые рецидивы генитального герпеса. Локализация герпетических поражений определяется местом внедрения вируса. Появлению сыпи предшествуют продромальные симптомы (жжение, зуд, покалывание и другие ощущения). Сгруппированные везикулы диаметром около 2 мм возникают на фоне эритемы. Прозрачное содержимое вскоре мутнеет, ссыхается в бугровато-желтоватые корки. При разрыве везикул образуются фестончатые эрозии. Дно их мягкое, красноватое, поверхность гладкая, влажная. Часто возникают регионарные слегка болезненные лимфадениты тестоватой консистенции. Высыпания разрешаются за 1 — 2 нед, оставляя красновато-буроватые пятна. При присоединении микробной инфекции продолжительность рецидивов увеличивается. Известны атипичные формы простого герпеса: абортивная, зостериформная, диссеминирванная, геморрагически-некротическая, мигрирующая, элефантиазоподобная, язвенная, рупиоидная. Абортивная форма возникает на участках кожи с уплотненным роговым слоем и проявляется едва заметными папулами. К абортивным проявлениям заболевания относят также эритематозную и пруригинозно-невротическую формы, характеризующиеся локальными субъективными расстройствами без типичных высыпаний. Отечная форма обычно располагается на участках кожного покрова с рыхлой подкожной клетчаткой (веки, губы) и характеризуется выраженным отеком тканей. Зостериформный простой герпес локализуется по ходу какого-либо нерва на конечностях, туловище, лице и сопровождается невралгиями, головной болью и общей слабостью. При диссеминированной форме заболевания сыпь одновременно появляется на отдаленных друг от друга участках кожного покрова. Мигрирующая форма рецидивирующего герпеса характеризуется сменой локализации поражений. При геморрагической и геморрагически-некротической формах в содержимом везикул определяется примесь крови и развивается некроз. Элефантиазоподобная форма заболевания характеризуется выраженной отечностью с последующим развитием стойкой слоновости в очаге поражения. Хронический кожный простой герпес — крайне редко встречающаяся клиническая форма. Она наблюдается у больных с иммунодефицитом и характеризуется перманентными активными проявлениями инфекции. Возникают стойкие язвенные очаги поражения диаметром до 2 см. Язвенная форма простого герпеса характеризуется развитием язвенных поражений, что связывают с ослаблением иммунобиологических механизмов защиты больного и повышенной вирулентностью штамма вируса. Для этой клинической разновидности герпеса характерно образование язв на месте мокнущих везикул и слившихся эрозий. Дно язв мягкое, розово-красного цвета, иногда с серовато-желтоватым налетом. В первые дни заболевания выражены локальная болезненность и жжение. Иногда высыпаниям сопутствует паховый лимфаденит. Рупиоидная форма простого герпеса обычно локализуется на лице. Она обусловлена пиогенным инфицированием с развитием трещин и слоистых корок. Рецидивы повторяются по несколько раз в год. Сыпь часто сопровождается болезненностью и увеличением регионарных лимфатических узлов. При герпесе рук процесс чаще располагается на дистальных участках кистей. Ограниченные очаги поражения представлены единичными плотными пузырьками, сопровождающимися выраженной болезненностью. Наиболее часто встречающейся разновидностью простого герпеса является герпес лица. У большинства людей это спорадические очаговые везикулезные высыпания, часто разрешающиеся в течение 1 нед. При тяжелом течении процесс захватывает обширные поверхности лица — нос, щеки, лоб, кожу и красную кайму губ. Генитальный герпес занимает значительное место в структуре герпетических заболеваний. Этиологически его возникновение одинаково часто связывают с типами ВПГ-I и/или ВПГ-II. Инфицирование одним типом вируса не препятствует возникновению инфекции ВПГ другого типа, что приводит к образованию промежуточных («двойных») антител. Смешанная инфекция ВПГ-I и ВПГ-II — довольно частое явление. Нередкое выделение ВПГ-I, который ранее считали возбудителем негенитальных форм герпеса, при генитальном поражении обусловлено распространенностью орогенитальных контактов. Генитальный герпес отличается вариабельностью клинической картины и склонностью к хроническому рецидивирующему течению. У мужчин ограниченные герпетические высыпания часто локализуются на внутреннем листке крайней плоти, в заголовочной борозде, реже на головке и стволе полового члена. У женщин чаще поражаются малые половые губы, клитор, шейка матки, промежность и бедра. Высыпания (везикулы, эрозии, язвы, трещины) на фоне эритемы и отечности обычно болезненны, сопровождаются также зудом, ощущением напряжения и тяжести в промежности. Примерно у трети больных имеется паховый лимфаденит. При вовлечении в патологический процесс слизитой оболочки уретры появляются серозные выделения из уретры и болезненность при мочеиспускании. Источником инфекции в случае генитального герпеса обычно является больной в острой стадии болезни, им также может быть вирусоноситель, учитывая возможность бессимптомного персистирования ВПГ в мочеполовом тракте у мужчин и в канале шейки матки. Инкубационный период при первичном генитальном герпесе продолжается от одного до нескольких дней. Клинически первичный генитальный герпес имеет более тяжелое и продолжительное течение. Локализация высыпаний на половых органах и прилежащих к ним местах определяется воротами вирусной инфекции. Рецидивирующее течение генитального герпеса наблюдается у большинства инфицированных. Провоцирующими факторами служат разнообразные воздействия — психоэмоциональные переживания, переохлаждения, менструация, метеоклиматические колебания, другие факторы, нарушающие состояние биологического равновесия организма, способствующие снижению иммунного ответа и активации ВПГ. Клиническая картина, количество выделяемого больным вируса и связанная с ним инфекционность больше выражены при первичном герпесе, чем при рецидивирующем заболевании. Возможные осложнения простого герпеса: присоединение вторичной бактериальной инфекции, реинфекция выделяющимся вирусом других эпителиальных покровов, неврологичсекие проявления (асептический менингит, поперечный миелит), энцефалиты, диссеминированная инфекция внутренних органов, психосоциальные последствия (психологическая неустойчивость). Риск развития цервикального рака в 2 раза выше у женщин, серопозитивных на вирус папилломы человека типов 16/18 и инфицированных ВПГ-II.
Диагностика
Диагноз простого герпеса, прежде всего его генитальной формы, в большинстве случаев основывается на клинической картине. Сложности возникают при атипичных проявлениях герпеса. При этом важно тщательно собрать анамнез, обращая внимание на рецидивы, сопровождающиеся зудом, жжением, неэффективность антибиотикотерапии. Кроме того, у больного могут быть склонность к простудным заболеваниям, общая слабость, недомогания, субфебрильная температура, депрессивное состояние. Для рецидивирующего герпеса характерны волнообразное течение болезни — смена рецидивов ремиссиями. У женщин рецидивы герпеса могут быть связаны с определенными фазами менструального цикла. Возникновение эрозий и язв на половых органах симулирует сифилитические поражения. Наиболее выражено это сходство при присоединении вторичной микробной инфекции, а также при нерациональной терапии. Постановка диагноза генитального герпеса осложняется тем, что ВПГ нередко ассоциируется с некоторыми резидентными микроорганизмами аутофлоры: хламидиями, стрепто- и стафилококками, гарднереллой и другими, что может определять возникновение смешанных инфекций. Кроме того, поскольку герпес может передаваться половым путем, необходимо обследование пациента для исключения других заболеваний, передающихся половым путем, в том числе сифилиса и СПИДа. В сложных случаях, когда клинических данных недостаточно, возможна лабораторная диагностика. Существует ряд специфических лабораторных исследований для распознавания ВПГ-инфекции: выделение ВПГ в культуре клеток, включая типирование ВПГ-I и ВПГ-II, тесты для определения антигена или ДНК ВПГ при помощи полимеразной цепной реакции; серологические тесты — реакция связывания комплемента, ИФА, непрямая реакция иммунофлюоресценции, реакция обратной пассивной гемагглютинации, белок-специфичные иммунные тесты (иммуноблоттинг), цитологическое исследование (выявление в соскобе из очага поражения многоядерных гигантских клеток).
Лечение
Лечение рецидивирующего герпеса остается непростой задачей, которая не всегда решается эффективно. Добиться определенного успеха возможно, если на разных этапах болезни проводить комплексное этиологическое и патогенетическое лечение, направленное, с одной стороны, на угнетение возбудителя инфекции, а с другой — на повышение иммунной реактивности организма. При выборе лечения следует учитывать стадию заболевания. При рецидивах показаны интерферон, противовирусные химиопрепараты, коревой иммуноглобулин, человеческий нормальный иммуноглобулин, левамизол, аскорбиновая кислота, дезоксирибонуклеаза, аппликации 0,05% раствора сульфита цинка, в межрецидивный период — герпетическая и полиомиелитная вакцины, пирогенал. Этиологическую направленность имеют противовирусные химиопрепараты, которые более эффективны при использовании в первые часы и дни появления высыпаний. Среди них отечественный препарат бонафтон, который применяют внутрь по 50 — 150 мг/сут в течение 5 — 7 дней при рецидивах. Одновременно с таблетированной формой можно назначать 0,5% бонафтоновую мазь. Ее наносят на очаги поражения открытым способом при появлении признаков рецидива и легко втирают в кожу 2 — 3 раза в день в течение 5 — 7 дней. Побочные явления, наблюдающиеся у отдельных больных, — недомогание, жидкий стул, дерматит. Эффективен ацикловар (зовиракс), отличающийся низкой токсичностью и избирательностью в отношении ВПГ. Препарат используют внутривенно, перорально и местно. Он дает выраженный терапевтический эффект при герпетиформной экземе Капоши. Внутривенно ацикловир вводят из расчета 20 мг на 1 кг массы тела в сутки. Однако препарат не предотвращает рецидивов герпеса, инфекцию новорожденных или заражение других людей. Лечение больных рецидивирующим герпесом ацикловиром по 0,1 — 0,2 г 5 раз в день в течение 5 дней при рецидивах сокращает сроки разрешения высыпаний, уменьшает выраженность субъективных ощущений, сглаживает клинические проявления и снижает степень выделения вируса. Профилактическое назначение препарата по 0,1 — 0,2 г 4 раза в день в течение 6 — 12 нед снижает продолжительность рецидивов и ослабляет клинические проявления. Другие химиопрепараты: фамцикловир, алпизарин (2 и 5% линимент), Viru Merz Serol, 1% оксолиновая мазь, хевизос, рибавирин (виразол). Определенный лечебный эффект дают иммунокорригирующие препараты (миелопид, полудан, арбидол), применяемые как в качестве монотерапии, так и в комплексном лечении. Миелопид (0,003 г в 2 мл физиологического раствора) вводят внутримышечно 1 раз в 3 дня ( 5 инъекций на курс). Лечение проводят двумя курсами с интервалом 7 — 10 дней. Полудан вводят подкожно в область предплечья через день по 100 мкг, на курс 1000 мкг. Арбидол назначают по 0,2 (2 таблетки) 3 раза в день — 5 дней с 2-дневным перерывом, а затем на протяжении 3 нед по 0,1 г (1 таблетка) 1 раз в неделю. Используют также нуклеинат натрия внутрь по 0,5 — 1 г/сут в 2 — 3 приема ежедневно в течение 2 — 4 нед. Тактивин применяют для купирования рецидивов и с профилактичсекой целью. Препарат вводят подкожно по 100 мкг через день, 8 — 10 инъекций. В межрецидивный период назначают по 50 мкг через день, курс из 5 инъекций повторяют каждые 3 — 6 мес. Проводится также курсовое (4 — 5 инъекций) лечение тимоптином, который вводят подкожно по 100 мкг каждые 3 — 4 дня. Курсы повторяют через полгода.
Наружное лечение
Противовирусные мази, кремы, помада ускоряют эпителизацию эрозий, уменьшают или снижают субъективные ощущения в очагах поражения. Локальное применение того или иного противовирусного препарата при лечении герпетических поражений в течение 5 — 7 дней укорачивает сроки регрессирования, использование 2 — 3 раза в неделю в межрецидивный период позволяет удлинять ремиссию. Ингибирующее воздействие на ВПГ оказывает интерферон, который наносят на кожу и легко втирают в течение 4 — 7 дней. В процессе лечения противовирусные препараты при рецидивах целесообразно чередовать. Человеческие интерфероны эффективны при лечении рецидивирущего герпеса в продромальный период и при появлении первых признаков рецидивов. Мазь наносят на очаги поражения 2 — 4 раза в день и легко втирают, лечение продолжают в течение недели. Применение интерфероновой мази в межрецидивный период удлиняет ремисии, прерывает развитие рецидивов. С целью профилактики рецидивов при часто рецидивирующих формах герпеса больным, у которых проводимое лечение малоэффективно, назначают герпетическую вакцину. Противопоказанием к ее введению служат поражения паренхиматозных органов, сахарный диабет, гипертоническая болезнь II и III стадии, декомпенсированная сердечная недостаточность, острые инфекции и аллергические заболевания. Препарат вводят в межрецидивный период внутрикожно по 0,2 — 0,3 мл в область сгибательной поверхности одного из предплечий. Первые 5 инъекций делают через 3 — 4 дня, последующие 5 доз вводят после 2-недельного перерыва (1 раз в 5 — 7 дней). Эти 10 инъекций составляют основной курс лечения, через 3 — 6 мес после окончания которого проводят 1 — 2 цикла ревакцинации, каждый из 5 инъекций с интервалом между инъекциями 7 — 14 дней и между циклами 6 — 8 мес. В течение последующих 2 лет дополнительно проводят по одному циклу ревакцинации из 5 инъекций каждые 8 — 12 мес. В месте введения препарата спустя 18 — 24 ч развивается локальная реакция, проявляющаяся развитием эритемы диаметром 2 — 5 см с папулой в центре и сопровождающаяся жжением. Во время вакцинации может наблюдаться очаговая реакция по типу абортивных рецидивов. При этом в лечении делают перерыв на 2 — 3 дня, затем его продолжают. Специфическая вакцинотерапия приводит к увеличению продолжительности ремиссий, сокращению сроков рецидивов, исчезновению субъективных ощущений. В целях вторичной профилактики рецидивов герпеса контролируют факторы, провоцирующие заболевание. Важное значение придается санации организма и оздоровительным мероприятием в процессе диспансеризации.
Литература:
1. Баринский И.Ф., Шубладзе А. К., Каспаров А. А., Гребенюк В. Н. М.: Медицина. 1986, 269 с. 2. Масюкова С. А., Резайкина А. В., Гребенюк В. Н., Федоров С. М., Мхитарьян А. Г., Колиева М. Х. Иммунотерапия рецидивирующего простого герпеса. Заболевания, передаваемые половым путем. Информац. аналитич. бюллетень. Ассоциация Санам 1995, 3, 27-30. 3. Minde CA. Genital Herpes. A guide to pharmacological therapy. Drugs 1994;47(2):297-304. 4. Whatley JD, Thin RN. Episodic acyclovir therapy to abort recurrent attacks of genital herpes simplex infection. J Antimicrobial Chemotherapy 1991;27:677-81.
Факторы, побуждающие к возникновению заболевания
Вирус герпеса может присутствовать в нашем организме, но не проявляться. Болезнь начинает развиваться при определенных факторах – вирус активизируется. Причины появления герпеса на лице – те же, что и причины возникновения герпетических пузырьков на других участках кожи:
- переохлаждение;
- нарушение режима работы и отдыха;
- гиповитаминоз (независимо от времени года);
- переутомляемость;
- хронические нарушения со стороны иммунной системы.
Для рецидивов имеет значение и то, что периодически болеющий человек не придает значения герпесу и пускает все на самотек, каждый раз ожидая, что «само пройдет».
Что приводит к образованию герпеса около глаза?
Офтальмогерпес может долгое время не проявляться, а находиться в так называемом «спящем состоянии». Спровоцировать его симптоматику способны самые различные факторы. В их числе:
- гипотермия (переохлаждение организма);
- длительное пребывание на открытом солнце без солнцезащитных очков;
- неправильное питание, недоедание и сбои в работе пищеварительной системы;
- длительный прием антибиотиков во время болезни;
- стресс;
- несоблюдение гигиены;
- травмирование глаз;
- иммунодефицитные состояния.
Также офтальмогерпес часто возникает во время беременности, так как у женщины происходят гормональные сбои, а защитные функции организма ослаблены.
Активизировать вирус способны и гормональные препараты. Когда человек полностью здоров, он правильно питается, высыпается, соблюдает правила гигиены, слезная жидкость защищает органы зрения от распространения инфекции.
При снижении иммунитета, общего и местного, слезная жидкость не может полноценно выполнять свои защитные функции, поэтому развивается герпес.
Симптомы заражения герпесом простого типа
Признаков герпеса немного, но все они очень характерны. Поэтому затруднений в дифференциальной диагностике практически никогда не возникает.
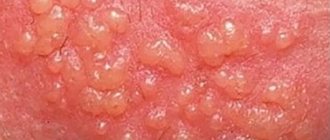
Основные симптомы заражения герпесом простого типа, который является самой распространенной формой герпетического поражения, следующие:
- в зоне поражения появляется болезненная припухлость тканей;
- через 1-2 дня она трансформируется в более плотный инфильтрат;
- инфильтрат превращается в пузырек с жидкостью;
- пузырек лопается, на его месте образуется болезненная язвочка;
- изъязвление подсыхает и покрывается новым слоем эпителия – ранка заживает.
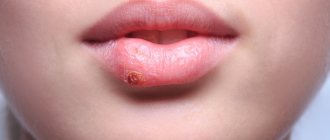
Так, как выглядят губы после герпеса, они не выглядят после никакого другого кожного заболевания: припухлость исчезает, но язвочка не может зажить еще некоторое время. Она покрыта желтоватой пленкой, которая постоянно «слазит» с раневой поверхности, тем самым оголяя ранку и затягивая процесс регенерации эпителия в месте поражения.
Как проявляется герпес около глаза?
Симптоматика офтальмогерпеса может быть разной, обусловленной типом вируса. Признаки заболевания зависят от формы протекания и места локализации герпеса. Если он возникает под глазом или на веке, наблюдаются следующие симптомы:
- искры и вспышки перед глазами;
- сильный, почти нестерпимый зуд;
- искажение изображения, диплопия;
- слезоточивость;
- повышенная чувствительность глаз к яркому свету;
- блефароспазм — неконтролируемое закрывание век;
- пузырьки на веках или вокруг глаз.
Также при офтальмогерпесе появляется отечность глаз и век, они становятся красными, возникают болезненные ощущения и чувство присутствия инородного тела в глазу. С момента заражения до первых признаков герпеса может пройти неделя.
Самый явный симптом — пузырьки — наблюдается только через день-два после появления других признаков болезни. По наличию пузырьков можно отличить герпес от иных офтальмологических заболеваний инфекционного и воспалительного характера.
Наряду с вышеперечисленными симптомами бывают и такие общие проявления заболевания, как тошнота, головные боли, лихорадка, воспаление лимфатических узлов.
Диагностика заболевания
Герпетические пузырьки выглядят настолько характерно, что их невозможно спутать с морфологическими признаками других болезней – ни с абсцессом, ни со специфическими изъязвлениями, ни с аллергической высыпкой. В максимальном большинстве случаев диагноз ставится на основании клинических проялений.
Анализ крови на антитела к вирусу простого герпеса – косвенный метод выявления возбудителя в организме. Его могут применять, если реактивность организма (интенсивность ответа на внешние вредоносные агенты) невысокая, и инфильтрат не развивается в характерные пузырьки, что вызывает у клиницистов вопрос: а герпес ли это?
Простой герпес, который манифестируется сугубо высыпанием на лице, следует отличать от герпеса 6 типа, для которого характерна не только высыпка, но и резкое повышение температуры.
Вакцина от герпеса «Витагерпавак» –
Для пациентов с тяжелыми периодическими вспышками герпеса возможно применение вакцинации. Российская вакцина «Витагерпавак» предназначена для профилактики простого герпеса 1 и 2 типа. Это относительно новая вакцина и пока еще сложно однозначно говорить о степени ее эффективности (хотя наш личный опыт применения показал, что она действительно работает).
→ Вакцина Витагерпавак – инструкция по применению (скачать в PDF)
Один из сотрудников редакции 24stoma.ru опробовал эту вакцину на двух родственниках, часто болеющих герпетической инфекцией. И по нашим наблюдениям – вспышки герпеса у них стали в 2-3 раза реже, чем были раньше. Поэтому для пациентов с частыми и/или тяжелыми вспышками герпеса – мы бы ее настоятельно порекомендовали к использованию. Также существует несколько российских клинических исследований, в которых эта вакцина применялась в сочетании с индуктором интерферонов – иммуномодулятором «Циклоферон».
Результаты этих исследований говорят о том, что в этом случае количество рецидивов может быть уменьшено уже в 4-5 раз. К сожалению, эту вакцину можно найти лишь в редких медицинских центрах или аптеках, что связано с нежеланием медицинских организаций ее приобретать (из-за ее относительно небольшого срока годности). Надеемся, что наша статья «Герпес на глазу – фото, лечение и симптомы» оказалась Вам полезной!
Источники:
1. Высшее медицинское образование автора статьи, 2. The National Center for Biotechnology Information (USA), 3. «Герпетические кератиты» (Копаева В.Г.) 4. «Современные аспекты лечения герпес-вирусного кератита» (Каспаров А.), 5. Рекомендации Российской ассоциации врачей-офтальмологов (по лечению герпетических заболеваний глаз, 2022 год).
Как избавиться от постоянно появляющегося герпеса на губах
Герпес – компетенция дерматовенеролога. Как лечить разные типы герпеса, подскажет исключительно квалифицированный врач, учитывая:
- особенности иммунной системы конкретного человека;
- степень ослабленности организма на момент заболевания;
- склонность к рецидивам.
Медицинские средства, которые применяют при герпесе на губах:
- антивирусные препараты в форме мазей и гелей (ацикловир, герперакс);
- иммуномодуляторы, повышающие сопротивляемость организма (циклоферон, арбидол);
- на стадии герпетических язвочек – смягчающие бальзамы с вазелином и аллантоином.
Многие задаются вопросом, как быстро вылечить простуду на губах у взрослых за 1 день (исходя из аналогий с вирусом гриппа, под простудой на губах подразумевается герпетическая высыпка). Ответ: если процесс развился дальше стадии инфильтрации – никак. Везикула должна пройти полностью путь от ее возникновения до самовскрытия, образования раневой поверхности и заживления ее, а на это уйдет в среднем 2-3-4 дня. Мазь от простуды на губах, которая форсировала бы этот процесс, еще не придумана.
Но если вы только почувствовали характерную боль и обнаружили припухлость – методы физиотерапии (УВЧ, СВЧ) могут поспособствовать обратному развитию инфильтрата, и он не трансформируется в гадкий, портящий анатомическую эстетику пузырек.
Лекарство от герпеса на губах у ребенка следует применять строго согласно предписаний врача – независимо от того, касается ли это иммуномодуляторов или противовирусных препаратов.
Более подробно о том, какие методы лечения применяются при герпесе, можно прочитать на сайте нашей клиники
Герпетический кератит (эпителиальный и стромальный):
Эта обзорная статья написана для пациентов, и поэтому мы рассмотрим только основные формы герпетического кератита с обзором методов их лечения, но без значительного углубления в их классификацию. Для написания этой статьи мы использовали «рекомендации» российской «Ассоциации врачей-офтальмологов», касающиеся лечения герпетических поражений глаз.
Статья носит только ознакомительный характер, и мы просим вас не заниматься самолечением. Помните, что герпетический кератит (герпетическое поражение роговицы) – это действительно опасно, и поэтому любое самолечение может закончиться стойким ухудшением зрения. Вплоть до возможных случаев слепоты.
а) Эпителиальный герпетический кератит –
Это самое поверхностное поражение роговицы глаза, затрагивающее только ее эпителий. Проявляется слезотечением, светобоязнью, чувством инородного тела в глазу. Основные формы эпителиального кератита – «древовидный» и «географический», а также есть такая форма как «рецидивирующая эрозия роговицы». Но чаще всего развивается именно древовидный кератит, и его главный диагностический критерий – это образование дефекта роговицы в виде ветвей дерева (рис.6-7).
Герпес на глазу: фото эпителиального кератита
Лечение древовидной формы эпителиального герпетического кератита – достаточно простое. Как и в случае с герпетическим конъюнктивитом препаратами выбора будут – капли Офтальмоферон, глазная мазь Ацикловир, глазной гель Зирган (в среднем курс лечения составляет 14 дней, но при необходимости может быть продлен до 21 дня). Что касается географического кератита (его еще иногда называют термином – картообразный) – он всегда является рецидивом после неправильного лечения древовидной формы эпителиального кератита, и лечится он значительно дольше и сложнее.
Важный момент – если пациенту выписывались капли для глаз с глюкокортикоидами (от другого заболевания глаз), то их применение должно быть прекращено как минимум до момента полного восстановления эпителия роговицы. Географическая форма эпителиального кератита лечится значительно сложнее и дольше.
Эпителизирующие средства – помимо применения противовирусных средств – на заключительном этапе лечения важно начать применение еще и специальных эпителизирующих средств, которые помогут скорейшей регенерации эпителия роговицы. Это может быть, например, глазной гель с 5% декспантенолом «Корнерегель», препарат «Баларпан-Н», капли Тауфон, а также Солкосерил глазная мазь. Кроме того, эти препараты не только усиливают регенерацию, но обладают еще и трофическим, и антиоксидантным действием, что позволит снизить риск рецидивов в дальнейшем.
Важно: лечение рецидивов эпителиального кератита
Существует такое понятие как «рецидивирующая эрозия роговицы», под которое попадают рецидивы древовидного и географического эпителиального кератита. Также рецидивов эрозии роговицы следует ожидать – и в случае когда в строме роговицы имеют место быть рубцовые изменения (возникают как следствие некоторых форм стромального кератита). Лечение рецидивирующих эрозий роговицы очень длительное и сложное, и состоит из нескольких этапов.
Что делать с такими пациентами? При наличии в анамнезе герпетического кератита, если у пациента есть текущее поражение кожи герпесом, либо если вирус герпеса подтвержден ПЦР-тестом – на 1-м этапе сразу назначается противовирусная терапия. Причем этот этап лечения при рецидивирующих эрозиях герпетической природы – вы должны будете повторять каждые 3 месяца в течение года.
Итак, на 1-м этапе назначаются капли Офтальмоферон 4-5 раз в день 7 дней, глазной гель Зирган – сначала 5 раз в день 14 дней (потом еще 3 раза в день в течение 7 дней), а также Валтрекс 2 таблетки по 500 мг в день – до 1 месяца. Т.к. гель Зирган в России не доступен, то его придется заменить глазной мазью Ацикловир (4 раза в день), но после 14 дней применения нужно будет оценить степень его токсического влияния на роговицу. В дополнение к противовирусной терапии во время 1-го этапа используют антибиотик на 7 дней, а также назначается средство для регенерации эпителия роговицы (например, Корнерегель 4 раза в день, курсом от 10 до 30 дней).
После окончания применения Зиргана/ Ацикловира – начинается 2-ой этап терапии. В данном случае проводится длительная иммуносупрессивная терапия с использованием разведений дексаметазона по убывающей схеме. Сначала в течение 3 недель используется 0,02% дексаметазон (разведение в 5 раз), а после этого еще 3 недели используется 0,01% дексаметазон (разведение уже в 10 раз). В тяжелых случаях можно было бы назначить и такой замечательный препарат как «Рестазис», но только после полностью проведенного этапа противовирусной терапии. Но тут хочется сказать, что в России и с этим препаратом есть проблемы в поставках.
Слезозаместительная терапия назначается не менее чем на 1 год, причем оптимально использовать препараты с низкой вязкостью (препараты «Искусственная слеза», «Визмед»). Учитывая, что пациенту назначается большое количество препаратов – возможно развитие лекарственной аллергии, и в этом случае пациенту назначают противоаллергический препарат «Левокабастин» в виде капель для глаз. Также могут быть назначены специальные защитные бандажные контактные линзы для глаз (например, Johnson Acuvue Oasis, имеющие диаметр кривизны 8,8 или 8,4 мм). В этом случае смена линз производится 1 раз в неделю, а их ношение строго нужно сочетать с инстилляциями капель «Витабакт» – кратность 4 раза в день непосредственно на каждую линзу.
Важно: через 3 месяца (даже если у вас нет никаких симптомов рецидива) – схему лечения 1-го этапа обязательно повторяют, и в этом и заключается залог успешности лечения рецидивирующих герпетических эрозий роговицы! Т.е. вы должны повторять курс противовирусных препаратов от герпеса – каждые 3 месяца в течение 1 года.
Важно: в общем, лечение первой вспышки эпителиального кератита – это обычно достаточно простое занятие. И если оно проводится правильно и под контролем врача-офтальмолога, то риск последующих рецидивов небольшой. Совсем другая ситуация – при рецидивирующем и осложненном течении кератита, и в этих случаях тактика лечения должна учитывать, что помимо вируса герпеса на течение заболевания могут также оказывать влияние – еще и аутоиммунный, и аллергический факторы. И тогда помимо противовирусных средств должны назначаться дополнительно – противовоспалительные, десенсибилизирующие средства, препараты иммунотропного действия. Могут применяться физиотерапевтические процедуры, а также и более радикальные методы – диатермокоагуляция, хирургическое удаление пораженного эпителия роговицы, а также лазерная коагуляция изъязвленных участков эпителия.
б) Стромальный герпетический кератит –
В ряде случаев может происходить герпетическое поражение не только поверхности роговицы, но и ее более глубоких слоев (стромы). И поэтому такое поражение роговицы глаза называют термином «стромальный кератит». Причем в ряде случаев происходит поражение только стромы – без поражения эпителия роговицы, и в этом случае используется термин «стромальный кератит без изъязвления». Однако он может протекать и «с изъязвлением». Наличие или отсутствие изъязвления – это очень важный момент для выбора тактики лечения.
Помимо того, что стромальный кератит разделяют на «с изъязвлением» и «без изъязвления» (что важно для выбора тактики лечения) – выделяют несколько отдельных форм этого заболевания. Наиболее частые формы стромального кератита – «дисковидный», «некротизирующий», «эндотелиальный», «интерстициальный». Диагностический критерий этих форм кератита – появление в роговице глаза участков беловатого помутнения и отека. Также выделяют и такую тяжелую форму стромального кератита как «герпетическая язва роговицы».
Несколько примеров стромального герпетического кератита –
Жалобы пациентов при стромальном кератите –
- затуманенное зрение,
- чувствительность к свету (светобоязнь),
- слезотечение,
- ощущение «песка в глазах»,
- при развитии некроза стромы – сильная боль.
Кроме предъявляемых жалоб у пациента может отмечаться блефароспазм (спастическое сокращение круговой мышцы глаза, которое может приводить к стойкому смыканию век), также может появиться ощущение смещения глазного диска. Примерно у 50% пациентов повышается внутриглазное давление.
Профилактика
Секреты профилактики, как избавиться от постоянно появляющегося герпеса на губах и уменьшить возможность его рецидива, довольно просты:
- по всем правилам излечить свежие герпетические высыпания, используя противовирусные и подсушивающие мази;
- укрепить иммунитет с помощью иммуномодуляторов, витаминотерапии;
- не прикасаться губами к посуде общего пользования, не обработав ее дополнительно.
Личностные отношения при герпесе у партнера тоже нужно подстроить под профилактику – иными словами, избегать поцелуев (не только в пораженные губы, но и в интимные места, в которых может развиться генитальный герпес. Даже если герпес «выскочил» «всего-навсего» на губах – не исключено, что возбудитель может находиться на слизистой половых органов, хоть их морфологических изменений еще не наблюдается).
Зная, как передается вирус герпеса 6 типа у детей (а передается он при кормлении грудью и через слюну, чаще всего от матери), его можно предупредить следующим образом:
- заподозрив у себя заболевание, не целовать ребенка;
- не поить дитя из собственной кружки;
- приостановить грудное вскармливание;
- не «очищать» упавшую пустышку или соску ребенка быстрым способом, пососав их во рту (архаичный метод, который, тем не менее, почему-то прижился среди мамочек).
Связанные услуги: Консультация дерматолога Дерматовенерология
Лечение стромального кератита –
Сначала хочется сказать несколько слов о применении средств для местного применения. В Европе и США для лечения герпетических кератитов и кератоконъюнктивита одобрены 2 препарата местного действия. Во-первых – это 0,15% гель Ганцикловир (по схеме – 5 раз в день, т.е. каждые 3 часа). Во-вторых – это 1% раствор Трифлуридин в виде капель (по схеме – 9 раз в день, т.е. каждые 2 ч пока вы бодрствуете).
Из этих препаратов раньше в России был доступен только глазной гель «Зирган» (содержит 0,15% ганцикловир), но на данный момент в российских аптеках он больше не продается. И тут можно просто развести руками. Поэтому, с учетом недоступности препаратов с ганцикловиром в наших аптеках – лучше всего заменить ганцикловир не на глазную мазь Ацикловир (она малоэффективна при стромальном кератите в случае сохранения целостности эпителия роговицы), а на капли Офтальмоферон.
1) Лечение стромального кератита БЕЗ изъязвления эпителия роговицы –
Прежде всего назначаются противовирусные средства + противовоспалительные средства (кортикостероиды). Из противовирусных средств оптимально использовать капли Офтальмоферон 8 раз в день, причем по мере улучшения состояния нужно уменьшать кратность применения сначала до 6 раз в день, а потом и до 4 раз в день. Кратность и сроки применения препаратов – могут быть установлены только офтальмологом, самолечением тут заниматься нельзя. Если используется все-таки Ацикловир глазная мазь (3-4 раза в день), то следует учитывать, что местное применение Ацикловира больше 14 дней – может приводить к интоксикации глазной поверхности. Препараты с ганцикловиром в этом отношении намного более безопасны (даже до 21 дня), но их нет в российских аптеках.
Исследования показали, что при герпетическом стромальном кератите без изъязвления – развитие патологического процесса в строме роговицы связано с аллергической реакцией IV типа (опосредованная Т-лимфоцитами гиперчувствительность замедленного типа). Поэтому противовоспалительная терапия проводится при помощи кортикостероидов. В первые 2 -3 дня проводят орошение роговицы 0,1% раствором дексаметазона 1 раз в сутки, и если целостность эпителия роговицы на фоне гормональной терапии не нарушается – количество инстилляций увеличивают от 2 до 5 раз в сутки.
Параллельно назначается гипотензивная терапия – при необходимости коррекции повышенного внутриглазного давления, например, капли «Азопт» или «Арутимол» (1-2 раза в день), также может быть назначен препарат «Диакарб» (ацетазоламид). Параллельно назначается и противоаллергическая терапия антигистаминными препаратами (капли с действующим веществом «олопатадин»).
2) Лечение стромального кератита с изъязвлением –
Противовирусная терапия проводится: оптимально либо капли Офтальмоферон 8 раз в день (но постепенно снижая кратность применения по мере улучшения состояния), либо таблетированный препарат Валацикловир по 500 мг 2 раза в день. При наличии вторичной бактериальной инфекции обязательно назначаются на 7 дней антибиотики местно, но при необходимости и системно (также нужно исключить и наличие вторичной грибковой инфекции). Параллельно назначаются противоаллергические и гипотензивные препараты, а также решается вопрос о назначение кортикостероидов в подострой стадии заболевании, а также после достижения полной эпителизации роговицы. Обязательно назначаются эпителизирующие средства, например, Корнерегель и другие, о которых мы рассказали выше.
Герпес в носу: особенности терапии
Медикаментозное лечение герпетических высыпаний в носу предполагает назначение препаратов системного и местного действия.
В зависимости от тяжести симптоматики лечение может проводиться комплексно или лекарственные средства назначаются по отдельности.
На начальном этапе развития патологического процесса, когда присутствуют только предвестники, в домашних условиях проводится местная терапия Зовираксом, Левомеколем, Ацикловиром.
Также может использоваться крем Фенистил Пенцивир.
Препарат Эразабан препятствует развитию осложнений.
Особого внимания заслуживает Панавир, он помогает справиться с запущенной формой герпеса, снимает боль, оказывает противовоспалительное действие, а также способствует повышению местного иммунитета.
Независимо от места локализации процесса: на кончике носа, в полости или около него, пораженные места требуют обработки.
Своевременно нанесенные мази на пораженные зоны, позволяют свести на нет распространение инфекции на окружающие нос участки.
Их рекомендуется наносить тонким слоем на чистую кожу каждые 4 часа.
По мнению врачей, эффективность терапии будет максимальной, если провести обработку пораженного участка в первые двое суток.
В процессе лечения необходимо стараться, как можно, реже касаться высыпаний руками и ни в коем случае не выдавливать их.
Обработку следует проводить очень осторожно одноразовой ватной палочкой, после чего ее необходимо утилизировать.
Как только появляется пузырьковая сыпь доктор должен назначить комплексную терапию.
Схема лечения дополняется приемом таблетированных препаратов с противовирусным действием.
К ним относят Фамвир, Валацикловир, Ацикловир, Валтрекс.
Лекарства с противовирусным действием не назначают принимать внутрь детям, при беременности и женщинам в период лактации.
Доктор по результатам анализов определит, какие выявлены типы вируса, рассчитает необходимую дозировку лекарства, а также скажет, сколько времени надо пить таблетки и чем помазать образующиеся язвы.
Обычно для обработки язв используют цинковую или тетрациклиновую мазь.
Их применение предупредит повторное инфицирование и распространение инфекции на близлежащие зоны лица.
Если возникают осложнения и болезнь сопровождается повышением температуры тела и симптомами интоксикации организма больного, то схема приема лекарств внутрь дополняется Парацетамолом или Ибупрофеном.
Для улучшения деятельности иммунной системы назначают средства для укрепления иммунитета.
С целью ускорения регенерации тканей и профилактики распространения инфекции применяют антисептики.
Ими обрабатывают раны и участки кожи и слизистой вокруг пораженных участков.
Для того, чтобы эффективнее шел процесс восстановления организма, назначают:
● Амиксин. Препарат способствует повышению резистентности организма к вирусам;
● Полиоксидоний оказывает стимулирующее действие на иммунитет, что позволяет организму эффективно справляться с инфекцией;
● Неовир. Принимает участие в синтезе интерферонов, направленных на борьбу с патогенами.
Все эти меры дадут эффект и предупредят возникновение рецидивов только, если пациент будет соблюдать требования личной гигиены.
То есть пользоваться только личными предметами при контакте с лицом (использовать только свое полотенце) и т.п.
Как правило, для оценки эффективности препаратов, анализы необходимо сдавать до и после проведенного курса лечения.
Как проводится лечение герпеса у детей и у женщин во время беременности
В период беременности организм женщины претерпевает гормональный дисбаланс, в результате чего снижается иммунитет.
Поэтому в таком состоянии их организм подвержен поражению вирусной инфекцией.
Большая часть лекарств – не являются исключением и противовирусные препараты, обладает токсичным действием.
Так что их применение во время беременности и в период грудного вскармливания крайне нежелательно.
В связи с этим самым рациональным будет использование народных средств, но только с разрешения лечащего врача.
Терапия герпетической инфекции у детей сходна с лечением взрослого человека.
В качестве местной терапии используются мази, а для системного лечения – Виферон и Ацикловир.
Другой особенностью лечения патологии в детском возрасте является наличие возрастных ограничений.
В большинстве случаев применение средств системного действия детям противопоказано до достижения 12 лет.
По мнению специалистов, организм ребенка должен сам побороть вирус, чтобы в дальнейшем легко мог противостоять обострениям.
При иммунодефиците бороться с инфекцией организм не сможет, а прогрессирование заболевания спровоцирует осложнения.
Поэтому назначение противовирусной терапии в данной ситуации будет оправдано.
Угревая сыпь (акне, угри, прыщи)
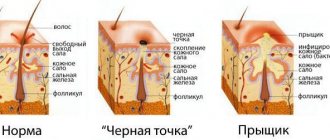
Чаще всего этот термин применяется относительно угревой сыпи (угрей, комедонов) и прыщей. Акне – это результат нарушения работы сальных желез, имеющего воспалительный характер. По причине закупоривания фолликулов сально-волосяных протоков «пробкой», состоящей из отмерших чешуек кожи и кожного сала, кожный покров становится идеальной средой для развития бактерий, которые и вызывают воспаление и появление угревой сыпи. Угревая сыпь может проявляться на коже лица, шеи, спины и других участках тела по-разному.
- Черные точки. В данном случаедоступ кожного сала затрудняют «пробки» из твёрдых роговых чешуек. Их наружная часть из-за пыли становится темной. Как правило, черные точки возникают в области лба, носа и подбородка, а также на груди и спине.
- Угри белого цвета. Они также называются просянками. Это точечные узелки размером с зернышко, возникающие из-за растяжения желез и задержки сала. Такие угри обычно появляются в области век и на скулах.
- Вульгарные угри. Это так называемыеобыкновенные прыщи на лице, возникающие по причине хронического воспаления сальных желез. Чаще всего именно они появляются у подростков в период полового созревания.
- Пустулезные угри. Обычно они имеют гнойные шляпки красного цвета и появляются при поражении эпидермиса. Возникновению гнойничков предшествует выдавливание угрей.
- Конглобатные угри. Эти высыпания на коже имеют округлую форму и связаны со стафилококковой палочкой. Такая угревая сыпь, возникающая на боковой части щек, шее и спине является самой опасной. После удаления и заживления воспаленных узлов остаются рубцы.
- Медикаментозные угри. Это результатприменения различных лекарственных препаратов, которые вызывают аллергию. Угревая сыпь этого типа появляется на теле в виде гнойников или красных пятен.
- Флегмонозные угри. Это опухоль, образующаяся в результате поражения сальных желез. Угри срастаются и приобретают форму нарывов или гнойников. После их удаления на этом месте образуются шрамы.
Основные причины
Специалисты выделяют несколько основных видов угревой сыпи в зависимости от причин их возникновения. Прежде всего это эндогенные (возникающие из-за внутренних причин) и экзогенные (возникающие из-за внешних причин) акне. Рассмотрим вызывающие акне причины.
- Изменение гормонального баланса. Это наиболее распространенная причина появления угревой сыпи у подростков в период полового созревания. Увеличение сальных желез приводит к повышенной выработке кожного сала. У девушек и женщин изменение гормонального баланса может вызвать появление акне во время менструальных циклов, а также может быть связано с приемом противозачаточных препаратов.
- Снижение иммунитета и дисфункция ЖКТ. Возможность паразитировать и активно размножаться бактериям на коже предоставляет, в том числе, сниженный иммунитет. Здоровая микрофлора кишечника — это 70 % иммунитета, который является препятствием на пути инфекции, вызывающей образование новых прыщей. Кроме того, здоровый иммунитет обеспечивает эффективное заживление уже существующих угрей.
- Стресс. Акне может появиться у тех людей, которые постоянно переживают сильные стрессовые ситуации, а также может являться следствием хронического переутомления. Стрессы на экзаменах, переживания из-за отношений с друзьями и родителями могут действительно сильно влиять на здоровье молодой кожи. В данном случае лучшим советом станет следующее – меньше волноваться и обеспечивать ежедневный уход за кожей.
- Применение комедогенной косметики. Некоторые косметические средства – крема, лосьоны и румяна – содержат в своем составе ланолин, серу, вазелин, парафин, минеральные и овощные масла, а также красные пигменты. Эти ингредиенты способны провоцировать появление прыщей. Как правило, многие используют специальную косметику для их маскировки (пудры, тональные крема), что отягощает течение заболевания. Образуется так называемый замкнутый круг, который усложняет удаление акне.
- Неправильный уход за кожей. Во многих случаях причиной распространения угревой сыпи является неправильный уход за кожей. В результате самостоятельного удаления отмирающих кожных клеток и самолечения, к примеру, широко распространенного выдавливания чёрных точек и гнойничков, повреждается эпидермис, и инфекция получает пути дальнейшего распространения.
- Факторы окружающей среды. В интенсивности появления угревой сыпи и площади поражения значительную роль также играют изменения климатических условий. Многие считают, что зима является худшим временем для акне из-за суровых погодных условий, которые приводят к сухости и шелушению кожи. Однако в зимнее время использование дополнительных увлажняющих средств может только усилить высыпание.
Прыщи — это элементы не только угревой сыпи, но и других кожных заболеваний (розацеа, фолликулиты и др.). Они лечатся по-разному. Чтобы избавиться от прыщей, надо знать диагноз и форму состояния кожи. Существует несколько основных факторов, которые запускают механизм возникновения прыщей:
- Чрезмерное производство кожного сала сальными железами;
- Размножение пропионовых бактерий акне (Propionibacterium acnes). Эти бактирии, наряду с другими, обитают в канальцах сальных желез у всех людей без исключения, даже у совершенно здоровых. И только когда их количество в силу разных причин увеличивается — кожа начинает покрываться прыщами, развивается болезнь акне;
- Фолликулярный гиперкератоз. Под этим медицинским термином скрывается процесс избыточного образование роговых чашуек кожи. Ведь в образование прыщей и комедонов участвует как кожное сало, так и ороговевшие частички эпидермиса, которые и закупоривают фолликулу.
Чем опасна герпетическая инфекция
Если высыпания располагаются на поверхности, то комплексная терапия дает возможность предотвратить развитие вторичных патологий. Когда воспаление затрагивает глубокие слои, то возможны негативные последствия:
- затуманивание роговицы;
- ухудшение зрения;
- кровоизлияния;
- постепенное отмирание тканей, их отслойка;
- глаукома, катаракта;
- утрата зрения.
Важно! Развитие опасных патологий наблюдается не от первичного герпеса под глазом, но в отсутствии адекватного лечения, вирус будет постепенно проникать в более глубокие слои органа, что приведет к серьезным последствиям.
Стадии развития герпеса
| Стадии герпеса | I | II | III | IV |
| Особенности | Появление предвестников заболевания в виде гиперемии и зуда | Образование пузырьковой сыпи | Вскрытие пузырьков и образование язв | Образование струпа и регенерация тканей |
| Продолжительность | От 1 до 2-х дней | На 2-3-и сутки после инфицирования | На 3-ий день | С 4 по 10-й день |
Если иммунная система в состоянии справиться с вирусом, то стадия заживления протекает быстрее, чем обычно.
Если иммунитет ослаблен, то возможно развитие осложнений в виде образования гнойников, а при отсутствии лечения – инфекция может проникнуть в ткани органа зрения и мозга.
У ребенка, по сравнению с взрослым, клинические проявления более выраженные.