- Галерея
- Отзывы
- Статьи
- Лицензии
- Вакансии
- Страховые партнеры
- Партнёры
- Контролирующие организации
- График приема граждан по личным обращениям
- Онлайн консультация врача
- Документы
Герпесвирусные инфекции – это группа заболеваний, вызываемых вирусами семейства Герпесвиридэ, которые характеризуются широким эпидемическим распространением и многообразием клинических проявлений.
У человека вызывают заболевание 8 видов вируса:
- вирус простого герпеса 1-го и 2-го типов;
- вирус Варицелле Зостер (ВВЗ или герпес 3 типа);
- вирус Эпштейн Барра (ВЭБ, герпес 4 типа);
- цитомегаловирус (ЦМВ, герпес 5 типа);
- вирусы герпеса человека 6, 7 и 8 типов.
Антитела к герпетическим вирусам обнаруживаются у 70-90 % взрослых.
Основными группами риска по герпесвирусным инфекциям являются дети:
- родившиеся от матерей с отягощенным акушерским анамнезом и патологическим течением беременности;
- реципиенты гемотрансфузий, органов и тканей;
- дети с иммунодефицитными состояниями.
Инфекция простого герпеса характеризуется длительным латентным течением с периодами обострения, сопровождающимися пузырьковыми высыпаниями на коже и слизистых, а также поражением центральной нервной системы, глаз, внутренних органов.
Герпес 1го типа – заболевание с поражением кожи лица, слизистых оболочек полости рта, губ.
Герпес 2го типа – генитальный герпес.
Общие сведения
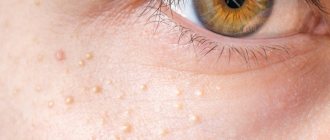
Органы лимфатической системы выполняют защитную роль в организме человека. Они служат барьером на пути вирусов, бактерий, а также отфильтровывают вредные вещества. Всего в организме взрослого человека присутствует более 450 лимфоузлов, а их максимальное количество формируется к 10-ти годам.
Лимфоузлы соединены лимфатическими сосудами – по ним циркулирует лимфа (жидкость с высоким содержание лимфоцитов, или «белых кровяных телец»). Вырабатываясь в костном мозге, лимфоциты циркулируют по организму, проходя сначала селезенку, затем лимфоузлы. Благодаря этому они получают способность вырабатывать антитела для уничтожения микробов.Источник: А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор Синдром увеличенных лимфатических узлов как педиатрическая проблема Практическая медицина, 2007, №5 (24), с.12-15
Когда в организм попадает инфекция, совершается своеобразная «атака» на нее, вследствие чего лимфоузлы могут увеличиваться (в этот период они активнее продуцируют антитела). После выздоровления узлы принимают нормальные размеры. Если их диаметр и плотность не возвращаются к первоначальному состоянию, ребенка необходимо показать врачу.
Лечение ветрянки у детей
Даже при легком течении болезни контролировать состояние ребенка и назначать лекарственные средства должен врач-педиатр. Поэтому доктора надо вызвать на дом при первых подозрениях на ветрянку. Комплекс мер при этом недуге обычно включает в себя следующее.
- Больного малыша изолируют, чтобы он не заразил остальных, так как есть некоторые группы людей (беременные женщины, пожилые лица и люди с хроническими заболеваниями), для которых ветрянка может быть крайне опасна.
- Предписывают строгий постельный режим при тяжелой форме болезни или ограничивают физическую активность, если заболевание протекает в легкой форме.
- При лечении ветрянки, если не наблюдается осложнений, не применяют противовирусные препараты и антибиотики.
- Ребенку нужно предлагать много пить: чистую воду, чай, морсы.
- Питание должно быть максимально легким: супы, рыба и мясо, приготовленные на пару, пюре из фруктов и овощей (если сыпь есть на слизистой рта).
- В качестве жаропонижающих применяют подходящие препараты на основе ибупрофена и парацетамола.
- Для обработки сыпи используют антисептики: фукорцин, бриллиантовый зеленый, перекись водорода, марганцовку, средства на основе цинка.
- При сильном зуде врач может назначить антигистаминные средства.
- При образовании сыпи в полости рта педиатр посоветует полоскания фурацилином, травяными отварами. Болезненные ранки можно смазывать обезболивающими гелями.
- Если после ветрянки остались шрамы, их смазывают специальными средствами, которые назначает врач.
Показатели нормы лимфатических узлов:
- диаметр примерно до 5 мм;
- мягкая консистенция;
- единичное расположение, то есть отсутствие соединения между собой либо с кожей;
- отсутствие боли при пальпации (прощупывании);
- подвижность.
Причины увеличения и основные группы лимфоузлов
| Группа лимфатических узлов | Типичные причины увеличения |
| Околоушная | Пиодермия (воспаление волосистой части головы, сопровождаемое гноем), воспаление наружного либо среднего уха, наличие вшей, атопический дерматит, экзема. |
| Затылочная | Различные воспаления в волосистой части головы, грибковые заболевания, краснуха и др. |
| Подбородочная | Абсцесс челюсти, воспаление нижней губы, поражение передних зубов, стоматит. |
| Подчелюстная | Гингивит, стоматит, поражение зубов. |
| Шейная (по направлению мышц в задней части шеи) | Ангина, хронический тонзиллит, туберкулез миндалин, аденоиды, мононуклеоз инфекционной формы. |
| Шейная (срединная) | Скарлатина, ангина, «болезнь кошачьей царапины», ходжкинская либо неходжкинская лимфома (важно – это злокачественные онкологические процессы!), токсоплазмоз. |
| Шейная (боковая) | Опухоли, туберкулез лимфоузлов, инфекции носоглотки. |
| Локтевая | Инфекции предплечья или кисти. |
| Подмышечная | Инфекции плеча или руки, реакция на вакцину, «болезнь кошачьей царапины». |
| Паховая | Инфекции кожи, костей и мышц нижних конечностей, воспаление суставов, дерматит, воспалительные процессы в половых органах, реакция на вакцину, введенную в бедренную зону. |
Особенности заболевания
Основным характерным симптомом для ветрянки является появление мелкопузырчатой сыпи по всему телу, во рту, на слизистой половых органов. Она напоминает волдыри, содержащие жидкость. Высыпания появляются в течение нескольких дней. Вначале видно пятнышко, затем оно превращается в везикулу, которая лопается через несколько часов, образуя корочку. Каждый элемент сыпи претерпевает изменения в течение 5 дней, поэтому на теле одновременно располагаются разные элементы сыпи.
При легкой форме ветрянки воспаление лимфатических узелков не наблюдается.
Если при расчесах сыпь инфицируется, появляются гнойнички, а лимфоциты блокируют развитие гноеродных бактерий, не допуская их проникновения в кровь. Повышается температура, лимфоузлы увеличиваются и воспаляются. Особенно те, которые расположены вблизи пораженных тканей, например, за ушами или в области затылка.
На ощупь лимфоузел плотный, эластичный, порой болезненный. Увеличение происходит постепенно, процесс стихает, когда исчезают последние высыпания на коже. Этот период может растянуться на несколько недель. Чаще всего при ветрянке увеличиваются шейные, затылочные, подчелюстные, подключичные лимфоузлы.
Онкологическая настороженность
Лимфоузлы часто увеличиваются вследствие лимфогранулематоза (лимфома Ходжкина) либо лимфосаркомы (неходжкинская лимфома). Это злокачественные процессы, которые проявляются повышенной плотностью, безболезненностью и большим диаметром лимфоузлов при отсутствии других причин их деформации. Лимфатические узлы увеличиваются группами, несимметрично (например, с одной стороны шеи). На начальной стадии процесса сохраняется их подвижность, раздельное расположение. Если онкологический процесс продолжается без лечения, лимфоузлы могут спаиваться, редко возникает умеренная болезненность.Источник: Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль Болезнь Ходжкина (лимфогранулематоз) у детей // Здоровье ребенка, 2013, №1 (44), с.13-15
Симптомы, при которых обязательна консультация врача – это увеличение лимфатических узлов:
- более 7 дней;
- более 1 группы;
- сопровождаемое повышенной температурой тела;
- у ребенка до года;
- прогрессирующее со временем;
- с изменением местных кожных покровов.
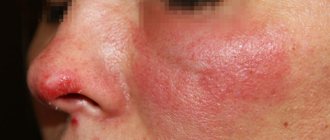
Цитомегаловирусная инфекция
Цитомегаловирусная инфекция характеризуется образованием в пораженных органах гигантских клеток и специфических инфильтратов, латентным (бессимптомным) течением у лиц с нормальной иммунной системой и с клиническими проявлениями при иммунодефицитных состояниях, преимущественно у детей раннего возраста.
Клинические формы цитомегаловирусной инфекции (ЦМВИ):>
Врожденная ЦМВ инфекция – инфицирование от матери во время беременности и родов и приобретенная, которая чаще протекает бессимптомно. При развернутой клинической картине ЦМВ инфекции характерно:
- повышение t° тела;
- вялость;
- сонливость;
- адинамия;
- увеличение лимфатических лимфоузлов, печени, селезенки, слюнных желез;
- сыпь;
- вовлекаются другие органы (легкие, почки, центральная нервная система).
Заболевание носит волнообразное, рецидивирующее течение, напоминает клинику инфекционного мононуклеоза.
Методы диагностики
После осмотра и сбора жалоб и анамнеза специалист направляет ребенка на общее обследование. Оно включает рентгенографию, анализы крови и мочи. Дополнительно могут понадобиться такие исследования:
- серология крови;
- диагностика туберкулеза;
- биопсия лимфоузла с последующим цитологическим исследованием в лаборатории;
- УЗИ.
Иногда детям в рамках диагностики назначают прием антибактериальных препаратов. По их эффективности подтверждают либо опровергают бактериальную природу недуга.
Возможные осложнения
Как бы ни была проста ветрянка на первый взгляд, однако она опасна возможными осложнениями, которые приводят к тяжелому течению заболевания. Как раз состояние лимфоузлов может указывать на присоединение вторичной инфекции. Если узлы не просто увеличены в размерах, а воспалены (лимфаденит), то это говорит о бактериальных осложнениях. Попадание и распространение в организм бактерий может привести к следующим осложнениям:
- кожные (нагноения, стоматиты, вульвовагиниты);
- со стороны дыхательной системы (пневмония);
- головного мозга (ветряночный энцефалит, серозный менингит);
- поражение суставов, а также печени и почек.
Методы лечения
Увеличенные лимфоузлы – это не самостоятельное заболевание, а симптом какого-либо другого. Поэтому терапия в этом случае сводится к устранению первопричины такой реакции. Скорость возвращения узлов к нормальному размеру различается, в зависимости от тяжести и вида основного заболевания.
Если ребенок болеет очень часто, то ему рекомендуются иммуномодуляторы для усиления защитных сил организма. Выбор препарата должен осуществлять только врач.
Важно! Увеличенные лимфоузлы нельзя прогревать – это может привести к развитию нагноения и заражению крови! Любое самолечение запрещено – причину и тип терапии определяет специалист.
Почему поражаются лимфоузлы
Одним из симптомов ветряной оспы являются увеличенные, а иногда и воспаленные лимфатические узлы. Каковы же основные причины поражения лимфоузлов? Лимфатическая система организма оперативно реагирует на развитие возбудителя. В результате увеличенные лимфоузлы могут прощупываться еще до проявления основных симптомов ветрянки.
Воспаленные лимфоузлы при ветрянке у детей – это следствие того, что присоединилась бактериальная инфекция. Как правило, размер лимфоузлов возвращается в нормальное состояние, когда исчезают кожные высыпания.
Преимущества обращения в «СМ-Клиника»
«СМ-Клиника» – это коллектив одних из лучших в Санкт-Петербурге специалистов, передовое диагностическое оборудование и комфортные условия. У нас нет очередей, все исследования выполняются быстро, прием ведут врачи высокой квалификации.
При увеличении у вашего ребенка лимфоузлов на шее или в любой другой зоне необходимо срочно обратиться к специалисту для диагностики и лечения. Промедление в ряде случаев очень опасно!
Чтобы записаться на прием к педиатру, иммунологу или другому детскому специалисту, позвоните нам.
Источники:
- А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор. Синдром увеличенных лимфатических узлов как педиатрическая проблема // Практическая медицина, 2007, №5 (24), с.12-15.
- Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль. Болезнь Ходжкина (лимфогранулематоз) у детей // Здоровье ребенка, 2013, №1 (44), с.13-15.
Грек Елена Анатольевна Clinic
Автор статьи
Грек Елена Анатольевна
Врач высшей квалификационной категории
Специальность: иммунолог
Стаж: 24 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Что такое ветрянка
Ветряная оспа или ветрянка – это острое заболевание, вызываемое вирусом герпеса. Возбудитель живет в клетках каждого человека. Известно, что детский организм проще переносит инфекцию, нежели взрослый.
Заболевание возникает в детском возрасте, для взрослых более характерно возникновение опоясывающего лишая.
Инфекция крайне контагиозна (заразна). Эпидемии чаще встречаются осенью в детских учреждениях. Это инфекционное заболевание вирусной этиологии передается от больного человека здоровому при чихании, кашле. Возникает лихорадочное состояние, повышается температура, воспаляются лимфоузлы, появляется характерная сыпь.
Это одна из самых распространенных болезней, которая чаще встречается у детей от 2 до 7 лет. Причина массовой заболеваемости обусловлена длительным инкубационным периодом. От момента заражения до появления клинических признаков может пройти 2–3 недели. После инфекции возникает стойкий иммунитет, редко встречаются случаи повторного заболевания.
Цены
| Наименование услуги (прайс неполный) | Цена |
| Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный, лечебно-диагностический, амбулаторный | 1950 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Назначение схемы лечения (на срок от 1 месяца) | 2700 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Аллергенспецифическая иммунотерапия (АСИТ) — поддерживающий курс (без учёта стоимости препарата) | 8100 руб. |
ВЕТРЯНАЯ ОСПА У ВЗРОСЛЫХ
В чем особенности ветряной оспы у взрослых? В каких случаях показано назначение антибиотиков? Когда можно ожидать злокачественного течения болезни?
| Рисунок 1. Вирус ветряной оспы при электронной микроскопии |
Ветряная оспа (ВО) вследствие широкого распространения и высокой контагиозности обычно развивается у детей, однако она нередко возникает и у взрослых. Так, в период с 1991 по 1998 год под нашим наблюдением в инфекционной клинической больнице № 2 находилось 1145 взрослых больных ВО в возрасте от 16 до 80 лет. Среди них преобладали мужчины (837), преимущественно в возрасте 18-23 лет (643).
Госпитализация больных проводилась как по эпидемиологическим показаниям из закрытых коллективов (казармы, интернаты, студенческие общежития), так и по витальным.
Наблюдения показали, что клиническая симптоматика ВО у взрослых не отличалась от таковой у детей, но протекала болезнь значительно тяжелее. Так, у 84,8% больных течение болезни расценивалось как среднетяжелое, в 8,0% — как тяжелое и лишь в 7,2% — как легкое. У четырех больных (0,34%) болезнь носила злокачественный характер и закончилась летальным исходом. Сходные статистические данные приводят и другие исследователи [1, 2, 3].
В типичных случаях болезнь развивалась остро (78%) или подостро (22%) с одно- или двухдневного продромального периода, в течение которого отмечались повышение температуры от субфебрильных до высоких (390С) цифр, недомогание, слабость, головная боль.
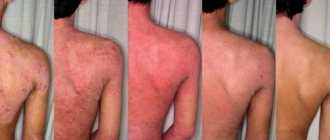
Период высыпаний начинался с появления одного-двух крупных папулезных элементов, очень быстро превращающихся в везикулы или пустулы. В течение ближайших суток папулезно-везикулезная сыпь быстро увеличивалась и с подсыпаниями распространялась на лицо, волосистую часть головы, туловище, в меньшей степени — на конечности. Подсыпание продолжалось у 88% больных в течение 3-4 суток, сопровождаясь кожным зудом.
У 35,7% больных сыпь была чрезвычайно обильной, почти сплошь покрывала лицо и туловище. Отличительной особенностью сыпи была быстрая и обильная пустулизация, которая наблюдалась почти у половины больных (49,2%).
Пустулизация сопровождалась значительным (39-400С) подъемом температуры. Лихорадка при отсутствии лечения продолжалась до 7-8 дней.
Экзантема в 91,3% случаев сопровождалась энантемой на слизистой оболочке рта, преимущественно в области небных дужек и мягкого неба. Энантема вначале имела вид папул ярко-розового цвета, а затем превращалась в пузырьки, которые быстро вскрывались с образованием язвочек, покрытых бело-желтым налетом. Развивался стоматит, который обусловливал сильную боль при приеме пищи.
Помимо ротовой полости энантема определялась также на слизистой оболочке половых органов с одинаковой частотой у мужчин и женщин (3,9%). При локализации высыпания в области уретры больные испытывали боль при мочеиспускании. В 0,9% случаев высыпания наблюдались на конъюнктиве, что сопровождалось резью в глазах, ощущением «песка».
В 98% случаев болезнь сопровождалась лимфаденопатией с преимущественным увеличением шейных и заушных лимфатических узлов. При пустулизации лимфаденопатия была выражена особенно резко. Увеличенные лимфатические узлы определялись визуально при наклоне головы.
У детей, по наблюдениям В. А. Постовита (1982) лимфаденопатия отмечается лишь в 6% случаев.
Каких-либо изменений со стороны внутренних органов не выявлено. Гемограмма при среднетяжелом течении ВО характеризовалась нормальным или умеренно сниженным содержанием лейкоцитов и лимфоцитозом. В 2% случаев на фоне умеренного повышения содержания лейкоцитов и лимфоцитоза (до 45-50 %) выявлялись атипичные мононуклеары, количество которых не превышало 10-12% от числа лимфоцитов.
Терапия при среднетяжелом течении включала симптоматические и десенсибилизирующие средства. При выраженной пустулизации, сопровождающейся высокой лихорадкой, назначали антибиотики (чаще пенициллин) коротким курсом (3-4 дня).
Сравнение двух групп больных ВО с пустулизацией, получавших и не получавших антибиотики, показало, что лихорадочный период и регресс сыпи у первых был достоверно короче на 2 дня.
Тяжелая форма болезни наблюдалась у 92 человек (8%). Она характеризовалась высокой температурой (39-400С) с первых дней болезни, выраженной интоксикацией, проявлявшейся головной болью, головокружением, тошнотой, повторной рвотой, нарушением сна, выраженной слабостью, отсутствием аппетита, а также чрезвычайно обильной сыпью, как правило с пустулизацией. У восьми больных наблюдали образование единичных пузырей, у одной больной — везикулы с геморрагическим содержимым.
К числу тяжелых относили также осложненные формы болезни. Под нашим наблюдением было пять больных с различными осложнениями. Неблагоприятный преморбидный фон был лишь у одной больной — состояние после родов. У двух из них, женщин 23 и 26 лет, в остром периоде ВО развилась пневмония.
Приводим краткое описание течения болезни одной из них.
Больная Д., 23 лет, родильница, поступила в ИКБ № 2 26.11.98, на пятый день болезни с диагнозом: ветряная оспа, тяжелое течение, острая очаговая двусторонняя пневмония, дыхательная недостаточность II ст.
Заболела остро 22.11 — единичные высыпания на коже, лихорадка до 38,80С, в последующие дни — до 40-40,50С, с каждым днем сыпь увеличивалась. На 4-й день болезни состояние ухудшилось: появилась одышка, кашель, боль в груди, трудноотделяемая мокрота. С указанными жалобами госпитализирована. При поступлении состояние тяжелое. Одышка. Акроцианоз. На коже обильная полиморфная сыпь: пустулы, корочки, папулы. На слизистой оболочке ротоглотки в области небных дужек эрозии округлой формы, окруженные венчиком гиперемии. Периферические лимфатические узлы увеличены, преимущественно шейные. Над легкими перкуторный звук укорочен с обеих сторон ниже лопаток. Дыхание ослабленное, поверхностное, выслушиваются влажные мелкопузырчатые хрипы в нижних отделах легких с обеих сторон. ЧДД — 28-30 в 1 мин., тоны сердца приглушены, ритмичные. АД 120/80 мм. рт. ст., пульс 104 уд./мин. При исследовании КЩС — дыхательный ацидоз, гипоксемия (рН — 7,30; рСО2 — 54,3; рО2 — 21,7; SВ=23,3; ВЕ= — 0,9). Гемоглобин — 127 г/л; лейкоциты — 6,8 х 109/л; п — 47%; с — 5%; л — 40%; м — 8%; СОЭ — 10 мм/час. На рентгенограмме: с обеих сторон (больше слева) отмечается снижение прозрачности легочных полей за счет очаговых тенеобразований сливного характера. Корни «инфильтрированы», диафрагма — нормальная. Синусы свободны. Тень средостения без особенностей. В ближайшие часы от момента поступления одышка усилилась, ЧДД 40-42 в 1 мин, АД — 110/60 мм. рт. ст., пульс — 96 уд./мин. Проведена терапия: амикацин 0,5х2 в/м, внутривенно капельно глюкоза 5% — 400,0 + эуфиллин 2,4% — 5,0 мл + преднизолон 90 мг; затем лазикс 20 мг в/в; через 10 часов в/в капельно реоплиглюкин 400,0 мл + преднизолон 60,0 мг, сульфокамфокаин в/м, ингаляции кислорода, эуфиллин 0,15 мг х 3 сут. внутрь. К исходу 1-х суток пребывания в клинике наступило улучшение состояния. Уменьшилась одышка (ЧДД — 26 в 1 мин.), исчез цианоз, снизилась температура до 37,10С. В дальнейшем самочувствие и состояние больной быстро улучшались. С 8-го дня болезни нормализовалась температура, экссудативные элементы сыпи покрылись корочками. На 11-й день болезни на рентгенограмме грудной клетки отмечена положительная динамика: исчезновение воспалительных тенеобразований, восстановление структуры корней. На 12-й день болезни выписана в удовлетворительном состоянии.
О пневмонии как наиболее частом осложнении ВО у взрослых сообщают японские авторы [5]. Авторы подчеркивают, что пневмония может приобретать неблагоприятное течение, особенно у лиц с отягощенным анамнезом и у беременных. У прежде здоровых лиц болезнь протекает доброкачественно.
В двух случаях у юношей 16 и 19 лет болезнь осложнилась серозным менингитом, также развившимся в остром периоде ВО. Течение серозного менингита не отличалось от такового, вызванного другими вирусами, и носило доброкачественный характер.
У одного больного в остром периоде ВО развился энцефалит.
Больной А., 22 лет, военнослужащий, поступил на 3-й день болезни 5.03.98 в состоянии средней тяжести с диагнозом ветряной оспы. Жаловался на умеренную головную боль, зудящую сыпь. На коже — необильная полиморфная сыпь (папулы, везикулы, единичные корочки). По органам патологии не выявлено, АД — 110/70 мм. рт. ст., пульс — 88 уд./мин, температура 37,70С. В последующие дни состояние больного улучшилось, температура нормализовалась, на коже образовались корочки. На 6-й день болезни вновь повысилась температура до 38,20С, появились головная боль, головокружение, сонливость, слабость, диплопия. При осмотре несколько оглушен, на вопросы отвечает вяло, определяются вязкость затылочных мышц, сомнительный симптом Кернига, тремор кончиков пальцев рук, языка, промахивание при пальценосовой пробе с обеих сторон, выявлены симптомы Оппенгейма, Гордона, Шеффера, Бабинского. В позе Ромберга неустойчив, отмечается девиация языка влево. Произведена диагностическая люмбальная пункция: ликвор прозрачный, вытекает частыми каплями. При исследовании патологических изменений не выявлено. Больной консультирован невропатологом. Заключение: ветряная оспа, энцефалит. Лечение: ежедневно в/в глюкоза 5% 300,0 мл + трентал 200 мг + ГОМК 10% — 5,0 мл + сернокислая магнезия 25% — 10,0 мл + реланиум 4,0 + лазикс 20 мг; внутрь — оротат калия, цинаризин, ноотропил, финлепсин, в/м витамины В1, В6 по 2,0 мл. На фоне проводимого лечения состояние больного постепенно улучшалось, неврологическая симптоматика регрессировала. На 45-й день болезни больной в удовлетворительном состоянии выписан.
Из 92 больных с тяжелым течением ВО у четырех имел место летальный исход. По данным М. Войкулеску, Л. Комес (1963), В. Н. Верцнер и соавт. (1974), причиной смерти при ВО являются генерализация процесса, поражение центральной нервной системы, пневмонии. Злокачественные формы болезни наблюдаются у лиц с отягощенным преморбидным фоном и у стариков.
Наши наблюдения подтверждают это положение: у двух больных ВО развилась на фоне заболевания крови, у одного больного — на фоне тяжелого врожденного органического поражения ЦНС, одна больная была в преклонном возрасте. Ниже приводится выписка из ее медицинской карты.
Больная П., 77 лет, поступила в ИКБ №2 9.02.99 на 4-й день болезни. Заболела 6.02, почувствовала слабость, головную боль, разбитость. Температуру не измеряла. На 2-й день болезни появились единичные папулы на груди. В последующие 2 дня сыпь увеличилась, температура повысилась до 390С, резко ухудшилось самочувствие. На четвертый день болезни госпитализирована с диагнозом: «ветряная оспа?». При поступлении состояние тяжелое, сопор, температура 390С, акроцианоз. Обильная везикулезная сыпь с геморрагическим содержимым на лице, волосистой части головы, туловище, отдельные некротические элементы в разных местах. Конъюнктива и слизистая оболочка ротоглотки умеренно гиперемированы, единичные афты на мягком небе. В легких жестковатое дыхание, сухие хрипы, ЧДД — 36 в/мин. Тоны сердца приглушены, ритмичные, АД — 90/60 мм. рт. ст., пульс — 88 уд./мин. Живот мягкий, безболезненный. Сознание спутанное, в контакт вступает с трудом. Менингеальных и очаговых симптомов поражения ЦНС нет. На основании изложенного установлен диагноз: ветряная оспа, геморрагическая форма. Ан. крови: Нв — 121,0 г/л; Л. — 4,5х109/л; п — 13%; с — 11%; э — 2%; Л — 73%; м — 1%; СОЭ — 18 мм/час. Среди лимфоцитов 21% атипичных мононуклеаров с широкой базофильной протоплазмой. КЩС от 9.02 при поступлении: рН — 7,30; рО2 -52,7; рСО2 — 32,5; SВ — 17,2; ВЕ = — 9,1; Нt — 35,9%; Nа — 138,4 ммоль/л; К — 3,45 ммоль/л. Несмотря на проведенную интенсивную терапию, состояние больной прогрессивно ухудшалось и через 9 часов от момента поступления больная скончалась.
Патолого-анатомический диагноз:
основной — ветряная оспа, генерализованная форма с поражением кожи, печени, почек, селезенки, легких, слизистой оболочки глотки, пищевода, конъюнктивы, некротический энцефалит; осложнение — отек головного мозга; сопутствующий — атеросклероз аорты, коронарных артерий, диффузный кардиосклероз.
В приведенном случае генерализованной формы ВО непосредственной причиной смерти послужил отек мозга, развившийся вследствие некротического энцефалита.
О летальных исходах от ветряночного энцефалита лиц преклонного возраста сообщают голландские авторы [6], объясняя злокачественность течения возрастной иммунодепрессией.
В противовес общеизвестному мнению о тяжелом течении инфекционных болезней у лиц с иммунодефицитом, у ВИЧ-инфицированных мы наблюдали только легкое течение ВО. В нашей клинике находились трое ВИЧ-инфицированных больных ВО. Во всех трех случаях болезнь началась с появления сыпи без продромы, без повышения температуры, с незначительной интоксикацией и умеренной экзантемой. В то же время течение болезни было длительным, вялым, везикулезно-пустулезная сыпь покрывалась корками лишь к концу второй недели. В указанных случаях осложнений не наблюдалось.
Литература
1. Верцнер В. Н. Ветряная оспа. М.: Медицина, 1963. 2. Комес Л. Ветряная оспа. Инфекционные болезни / Под ред. проф. Войкулеску М. И. Бухарест: Меридиане, 1963, с. 286-297. 3. Постовит В. А. Ветряная оспа. — В кн.: Детские капельные инфекции у взрослых. М., 1982, с. 5-50. 4. Ющук Н. Д., Венгеров Ю. Я. Ветряная оспа. В кн.: Лекции по инфекционным болезням. М.: ВУНМЦ, 1999. 5. Saitou-M, Niitsuma-K, Kasukawa-R. Two cases of severe adult varicella pneumonia, Nihon-Kokyuki-Gakkai-Zasshi. 1998 Mar; 36(3): 251-5. 6. Westenend P. J., Hoppenbrouwers W. J. Fatal varicella-zoster encephalitis; a rare complication of herpes zoster, Ned- Tijdschr-Geneeskd. 1998 Mar 21;142 (12):654-7.
Обратите внимание!
- У взрослых ветряная оспа протекает тяжелее, чем у детей, типичным является среднетяжелое течение, характеризующееся интоксикацией, обилием высыпаний, ранней пустулизацией
- Тяжелое и осложненное течение ВО наблюдается в любом возрасте и не всегда связано с неблагоприятным преморбидным фоном. Злокачественное течение болезни можно предвидеть у лиц, страдающих болезнями крови, тяжелой врожденной патологией, а также у лиц преклонного возраста
- При обильной пустулизации эффективна антибактериальная терапия, сокращающая период лихорадки и способствующая быстрому регрессу пустул