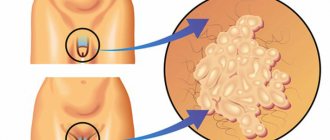
Папилломатоз — распространенное вирусное заболевание, которое в 80% случаев передается половым путем. Это высыпания доброкачественных образований на поверхности кожи и слизистых оболочках.
Наросты, появившиеся на половом члене, необходимо
своевременно лечить. Опасность представляет ситуация, когда они распространяются на мочевой канал, вызывая при этом трудности с мочеиспусканием. Увеличившиеся и разросшиеся папилломы могут препятствовать нормальной половой жизни.
| Вирус папилломы человека – это фактор риска развития онкологических заболеваний. При ослабленном иммунитете патоген активизируется и новообразования могут переродиться в злокачественные. Опасно не само заражение вирусом, а снижение защитных функций организма. |
Суть проблемы
Кондиломы на половых органах по своей сути представляют собой генитальные бородавки и выглядят как эти «безобидные» образования или могут напоминать разросшуюся цветную капусту. Это часто приводит к пренебрежительному отношению к проблеме. Папилломы не доставляют каких-либо проблем, они не болят, не вызывают зуд и другие негативные моменты. Но бородавки на половых органах могут быть вызваны папилломавирусом человека, который нередко провоцирует онкологические заболевания полового члена и шейки матки. Кондиломы представляют угрозу, как для женщин, так и для мужчин, ведь это заболевание передается половым путем.
Папилломавирус человека
Вирус папилломы человека (ВПЧ) очень коварен и имеет более ста разновидностей, многие из которых неблагоприятны для человека. Дисплазия шейки матки, бородавки на подошвах, остроконечные кондиломы – вот лишь незначительная часть проблем, к которым может привести расселение папилломы вируса человека на коже и слизистых человека. Наличие скрытого периода при инфицировании ВПЧ затрудняет диагностирование проблем. Остроконечные кондиломы – заболевание вирусного характера, поэтому передается через контакт с больным человеком. Как правило, это происходит при интимных отношениях (генитальный, анальный и оральный секс), но не исключено и бытовое заражение. Существуют статистические данные и об обретении такой болезни при родах новорожденными. Мужская часть населения может «приобрести» остроконечные кондиломы при проникновении в организм ВПЧ таких штаммов: 33, 18, 16, 11, 6.
Распространение инфекции
Не стоит заблуждаться и думать о том, что ВПЧ «награждает» лишь лиц неблагополучных и принадлежащих к группе риска – проституток, гомосексуалов, наркоманов и т.п. Папилломавирус может распространяться во всех слоях населения. Неумолимость статистики говорит о том, что половина всех людей, живущих половой жизнью, могут иметь тот или иной тип ВПЧ. Чешуйки вируса папилломы человека отделяются при половом контакте и захватывают все новые области на коже и слизистых поверхностях. Бородавки на половых органах должны стать сигналом о том, что необходимо проконсультироваться с врачом и обезопасить себя от возможности онкологии.
Классификация и примеры локальных ГКС
| Группа | Сила действия | Примеры |
| 1 | очень сильный | клобетазол 0,05% |
| 2 | сильный | бетаметазона мазь 0,05% |
| 3 | сильный | триамцинолоновая мазь 0,1% |
| 4 | средний | гидрокортизон 0,2% |
| 5 | средний | крем триамцинолон 0,1% |
| 6 | маленький | бетаметазон лосьон 0,02% |
| ГКС — глюкокортикостероиды | ||
Место локализации
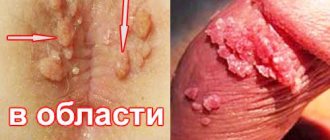
Кондиломы-бородавки у мужчин могут выбирать такие места:
- уретра;
- головка полового члена;
- тело пениса;
- уздечка;
- мошонка;
- околоанальная область.
В некоторых случаях бородавки могут поселиться во рту, и это представляет угрозу для передачи заболевания не только половым путем, но и контактно-бытовым. Остроконечные кондиломы поражают, как правило, кожные покровы или слизистые ткани. Источником риска для заражения являются участки кожи с различными микротравмами, которые нередки при половых отношениях. В зависимости от полового контакта может меняться и место локализации вирусов. Бородавки на половых органах появляются при гетеросексуальных отношениях, около анального отверстия – при анальном сексе, во рту партнерши или на пенисе партнера – при оральном способе получения удовольствия. Бородавки могут расселяться как поодиночке, так и целыми группами. Цвет остроконечных кондилом может варьироваться от бледно-розового до темно-коричневого. Нередко эти кожные новообразования обладают тонкой ножкой и широким основанием-головкой.
Операции при опухолях полового члена II стадии
При опухолях II стадии и выше, а также при наличии метастазов в паховых лимфоузлах требуется выполнение операции по удалению регионарных лимфоузлов – лимфаденэктомия (лимфодиссекция).
При этой операции удаляются паховые и в ряде случаев тазовые лимфоузлы. После удаления лимфоузлов нередко наблюдаются осложнения, такие как длительная лимфорея, лимфатический отек мошонки и нижних конечностей (лимфедема), некроз кожных лоскутов и раневая инфекция. Вероятность развития осложнений зависит от объема лимфодиссекции.
Причины
Остроконечные кондиломы у мужчин на половом члене могут появляться вследствие таких причин:
- Отсутствие защиты во время сексуальных связей.
- Наличие микротрещин на коже и слизистой в области полового органа.
- Ослабление иммунитета.
Мужчины, ведущие активную сексуальную жизнь, в первую очередь могут стать жертвой нападок ВПЧ. Бородавки на половом члене с большей долей вероятности появятся на пенисе у представителей мужской части населения с нетрадиционной ориентацией или приветствующих беспорядочные половые отношения без применения защитных средств. Не стоит вписывать в группу риска только мужчин, увлекающихся сексуальными излишествами. Добропорядочные семьянины также подвержены возможности заражения. Если ВПЧ проник в организм мужчины, то это еще не означает сиюминутное заражение. Чтобы папилломавирус начал свою атаку на человека, ему «нужно помочь». Неблагоприятным фактором в этом случае может стать ослабленный иммунитет. Уязвимость для попадания и распространения инфекции в организме усиливается, если мужчина:
- сильно переохладился или перегрелся;
- ведет неправильный образ жизни (недосыпает, плохо ест и т.п.);
- злоупотребляет курением или алкоголем;
- переболел каким-либо серьезным заболеванием;
- находится в постоянном стрессовом состоянии.
Лучевая терапия
Лучевая терапия может применяться как самостоятельный метод лечения рака полового члена на ранних стадиях.
Проведение лучевой терапии возможно только при опухолях размером не более 4 см. В этом случае лучевая терапия является альтернативой хирургическому вмешательству, и в 80 % случаев позволяет сохранить половой член.
Перед проведением лучевой терапии выполняют обрезание, так как облучение вызывает отек и может вызвать сужение крайней плоти.
Дистанционная лучевая терапия
Дистанционная лучевая терапия – метод, когда источник радиоактивного излучения находится на расстоянии от поверхности тела человека.
Сеанс облучения длится несколько минут, более длительное время занимает процесс настройки и подготовки к лучевой терапии.
Обычно лечение проводят 5 раз в неделю на протяжении 6 недель амбулаторно. Сам по себе процесс облучения безболезненный, симптомы могут возникать после облучения (в том числе и в отдаленные сроки), и связаны с осложнениями лечения.
Брахитерапия
Брахитерапия – вид лучевой терапии, когда радиоактивный источник помещают внутрь опухоли. Для этого лечения требуется госпитализация в стационар. В
половой член в условиях операционной вводятся полые иглы, через которые вводят радиоактивные зерна, которые оставляют на несколько дней, после чего удаляют.
Основным недостатком лучевой терапии является то, что наряду с опухолевыми клетками, в процессе облучения повреждаются и близлежащие здоровые ткани. Поэтому после облучения могут наблюдаться изменения в зоне облучения (отек, покраснение, онемение кожи), жжение при мочеиспускании.
Более серьезные осложнения, такие как некроз пениса, рубцовое сужение или свищи мочеиспускательного канала наблюдаются редко. В большинстве случаев в течение нескольких месяцев внешний вид и функция полового члена восстанавливается.
При распространении опухоли в лимфоузлы лучевая терапия может проводиться после хирургического лечения для предотвращения рецидива заболевания. Кроме этого лучевая терапия может применяться в запущенных случаях для замедления роста опухоли или лечения симптомов, вызванных опухолью.
Симптомы
Инкубационный период от времени попадания ВПЧ в организм мужчины до явных проявлений болезни может составлять от нескольких недель до восьми месяцев. Бородавки, «рассыпанные по разным участкам тела (на пенисе, мошонке, вокруг ануса, на языке и т.п.) могут иметь разный цвет и размер. Некоторые кондиломы переходят из стадии одиночных в групповую, постепенно распространяясь и срастаясь в один монолит, по виду очень напоминающий соцветие цветной капусты. Неприятные ощущения могут доставлять пациенту кондиломы на половом члене, особенно это болезненно при половых контактах, т.к. происходит постоянное их механическое раздражение. Частые и болезненные мочеиспускания – симптом поселения кондилом в области уретры. Обычно кондиломы не останавливаются только на половом органе. А в запушенных случаях плавно перемещаются в области паха и ануса. Так называемые «петушковые гребешки» в районе заднего прохода могут кровоточить и мешать естественному и безболезненному акту дефекации.
Как часто встречается рак полового члена?
Рак полового члена встречается относительно редко. Заболеваемость в различных странах составляет от 0,1 до 8 случаев на 100 тыс. мужчин. Такая разбежка заболеваемости связана с социальными, культурными, а также религиозными обычаями в разных странах.
Наименьшая заболеваемость наблюдается в странах, где распространено обрезание новорожденных или детей до полового созревания. В Республике Беларусь в среднем выявляется 50 новых случаев рака полового члена в год, а заболеваемость в 2010 году составила 0,4 на 100 000 мужчин.
Лечение
Избавиться от кондилом на половом члене можно радикальным способом. Папилломы удаляют при помощи операций или воздействия лазером. Иссечение пораженных участков можно делать и другими методами:
- криодеструкция (при помощи жидкого азота);
- термокоагуляция (прижигание новообразований специальным раствором);
- аппликации с раствором химических препаратов (кондилин, солкодерм).
Все эти методики способствуют отпаданию кондилом и последующему заживлению мест их локализации. После такого процесса пациентам назначают терапию поддерживающего характера – кремы, мази, гелевые медикаменты. Ускорение заживления – не единственное, что происходит при действии таких медикаментов. Еще одна цель таких препаратов – профилактика новых образований. Каждый лечебный и реабилитационный курс прописывает лечащий врач с учетом общего состояния пациента, места локализации кондилом и протекания болезни.
Химиотерапия
Химиотерапией называется использование лекарств, убивающих раковые клетки. При раке полового члена используются два вида химиотерапии:
- Местная химиотерапия. При этом виде лечения химиопрепарат (5-фторурацил) наносится на поврежденный участок кожи полового члена в виде мази. Такой способ нанесения лекарственного препарата не позволяет ему воздействовать на клетки опухоли расположенные глубоко в коже. Поэтому этот вид лечения может применяться только при поверхностных формах рака (рак in situ, стадия 0).
- Системная химиотерапия. При этом виде лечения химиопрепарат вводят внутривенно или принимают внутрь в виде таблеток. Системная химиотерапия для лечения рака полового члена может применяться после паховой лимфаденэктомии. При массивном поражении паховых лимфоузлов химиотерапия может применяться до операции для того, чтобы уменьшить объем опухоли и в последующем провести операцию по удалению лимфоузлов.
Стадии заболевания
Стадирование рака полового члена проводится согласно международной классификации TNM, где T – описание первичной опухоли, N – состояние регионарных лимфоузлов, M – отдаленные метастазы.
| Стадия | T | N | M |
| 0 | is – carcinoma in situ; a – неинвазивная веррукозная (бородавчатая) карцинома без деструктивного инфильтративного роста | 0 – пальпируемые или визуально увеличенные паховые лимфоузлы отсутствуют | 0 – отсутствие отдаленных метастазов |
| I | 1 – инвазия в субэпителиальную соединительную ткань | 0 – пальпируемые или визуально увеличенные паховые лимфоузлы отсутствуют | 0 – отсутствие отдаленных метастазов |
| II | 1-2 –инвазия в субэпителиальную соединительную ткань; врастание в губчатое тело с инвазией в уретру или без нее | 1 – определяется подвижный пальпируемый увеличенный паховый лимфоузел с одной стороны | 0 – отсутствие отдаленных метастазов |
| 2 – врастание в губчатое тело с инвазией в уретру или без нее | 0-1 – пальпируемые или визуально увеличенные паховые лимфоузлы отсутствуют; пальпируется подвижный пальпируемый увеличенный паховый лимфоузел с одной стороны | 0 – отсутствие отдаленных метастазов | |
| III | 1-3 – инвазия в субэпителиальную соединительную ткань; врастание в губчатое тело с инвазией в уретру или без нее; врастание в кавернозное тело с инвазией в уретру или без нее | 2 – подвижные пальпируемые паховые лимфоузлы с двух сторон или множественные | 0 – отсутствие отдаленных метастазов |
| 3 – врастание в кавернозное тело с инвазией в уретру или без нее | 0-2 – пальпируемые или визуально увеличенные паховые лимфоузлы отсутствуют; пальпируется подвижный пальпируемый увеличенный паховый лимфоузел с одной стороны; подвижные пальпируемые паховые лимфоузлы с двух сторон или множественные | 0 – отсутствие отдаленных метастазов | |
| IV | 4 – распространение опухоли на другие окружающие структуры | 0 – пальпируемые или визуально увеличенные паховые лимфоузлы отсутствуют | 0 – отсутствие отдаленных метастазов |
| 1-3 – инвазия в субэпителиальную соединительную ткань; врастание в губчатое тело с инвазией в уретру или без нее; врастание в кавернозное тело с инвазией в уретру или без нее | 3 – неподвижный конгломерат паховых лимфоузлов или увеличенные тазовые лимфоузлы с одной стороны или обеих сторон | 0 – отсутствие отдаленных метастазов | |
| 1 – есть отдаленные метастазы |
Для плоскоклеточного рака также указывается гистопатологическая степень дифференцировки (G):
- Gx – недостаточно данных для оценки гистологической дифференцировки;
- G1 – высокодифференцированная опухоль;
- G2 – умеренно дифференцированная опухоль;
- G3 – низкодифференцированная или недифференцированная опухоль.
Признаки рака пениса
Самый ранний симптом рака полового члена – изменение состояния кожи на головке или стволе пениса, которое поначалу может представлять из себя не бросающееся в глаза небольшое уплотнение. Участок измененной кожи может быть плоским или возвышающимся над ее поверхностью, иметь неизмененный цвет или быть пигментированным. Постепенно, по мере увеличения очага, уплотнение теряет подвижность, могут появиться волдыри, изъязвления. Уплотнения и язвы могут быть безболезненными либо доставлять определенный дискомфорт (зуд, жжение, боли).
Незамедлительно обратиться к врачу следует уже на этом этапе. Попытки самостоятельного лечения народными методами или по совету друзей могут привести к непоправимым последствиям.
По мере роста и развития новообразование инфильтрирует подлежащие ткани, проникает в пещеристое и/или губчатое тела. Первичная опухоль может кровоточить, иметь серозное отделяемое. Инфицирование распадающегося очага приводит к появлению неприятного запаха, появляется риск развития уретральных свищей, флегмоны мягких тканей, сепсиса. В запущенных случаях не исключена самоампутация полового члена.
В дальнейшем в процесс вовлекаются регионарные лимфоузлы, которые увеличиваются, спаиваются между собой, образуя конгломераты. Не исключено развитие инфекционного лимфаденита, гнойных свищей. В результате нарушения лимфооттока может развиться слоновость – сильная отечность одной или обеих ног.
Дальнейший рост опухоли и появление метастазов вызывают нарушение общего состояния. Пациенты отмечают слабость, утомляемость, потерю аппетита, теряют вес. Метастазы в отдаленных органах вызывают симптоматику, соответствующую поражению этих органов.
Диагностика
Самый точный метод диагностики рака полового члена — биопсия. Врач удаляет патологически измененную ткань целиком (эксцизионная биопсия) или ее фрагмент (инцизионная биопсия) и отправляет в лабораторию для исследования под микроскопом. Если в образце обнаружены раковые клетки, диагноз практически не оставляет сомнений.
Если обнаружены увеличенные лимфатические узлы, можно также провести биопсию. Материал для исследования получают с помощью иглы или удалив лимфоузлы хирургическим путем.
После того как диагностирован рак полового члена, врач может назначить УЗИ, компьютерную томографию, МРТ — эти исследования помогают оценить, насколько сильно опухоль вторглась в соседние ткани, распространилась в лимфоузлы.