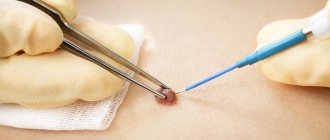
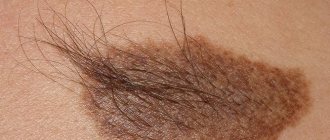
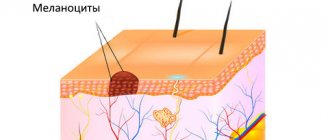
Голубой невус или синий невус Ядассона-Тиче (медицинское название) представляет собой доброкачественное новообразование плотной фактуры размером около 1 см. Внешне он выглядит как узелок темного синего или голубого цвета. Окраска образования обусловлена скоплением меланина в слоях кожи. Расцветка может быть неравномерной, более темной к центру. Образование эластичное и подвижное, имеет гладкую поверхность и не вызывает болезненных ощущений при пальпации, не сопровождается зудом.
Невус голубой, как правило, это единичное образование. Но в редких случаях у пациентов диагностируется множественная кожная патология. Новообразование не является врожденной аномалией. Появиться такая отметина может в любом возрасте. Наиболее частые места – лицо, ноги, кисти рук, шея и ягодицы. Однако анатомическое расположение не играет роли в прогнозе развития заболевания. Разве что из-за физиологической локации образование подвергается регулярному травмирующему механическому воздействию.
Почему появляется голубой невус?
Истинные причины появления этого меланоцитарного образования не изучены. Известно только, что природа кожной аномалии кроется, как уже сказано выше, в скоплении клеток, вырабатывающих меланин. Что касается предрасполагающих факторов появления, то к ним медики относят:
- гормональную перестройку (этот вид образований появляется в период полового созревания, голубой невус у ребенка диагностируется крайне редко);
- неблагоприятную экологическую ситуацию;
- чрезмерное солнечное излучение, частое посещение солярия.
Меланоцитарное образование, получившее название «доброкачественная меланома», ведет себя достаточно спокойно. Однако сегодня врачи рекомендуют не наблюдательную тактику, а удаление голубого невуса еще до появления первых признаков перерождения. Это позволяет предупредить рак кожи.
Удаление невуса Ядассона у лиц молодого возраста
Т. А. Гайдина (1, 2) , А. С. Дворников (1), П. А. Скрипкина (1), Г. Б. Арутюнян (1)
Актуальность удаления невуса ядассона у лиц молодого возраста
(1) Кафедра дерматовенерологии, лечебный факультет, Российский национальный исследовательский медицинский университет имени Н. И. Пирогова, Москва
(2) ООО “Компания Реднор”, Москва
Одним из доброкачественных образований кожи является себорейный невус Ядассона (NSJ) — гамартома,локализующаяся преимущественно на коже лица или волосистой части головы и одинаково часто встречающаяся у мужчин и женщин. Плюрипотентные первичные эпителиальные клетки, входящие в структуру NSJ, являются благоприятной средой для развития на его фоне как доброкачественных, так и злокачественных опухолей. Для исключения неопластической трансформации целесообразно удалять NSJ сразу после полового созревания. При невозможности хирургического вмешательства пациентам требуется постоянное динамическое наблюдение. В данной работе представлено два случая успешного удаления СО2-лазером NSJ у пациентов молодого возраста.
Ключевые слова: невус себорейный Ядассона, доброкачественные образования кожи, злокачественная трансформация невуса, удаление СО2-лазером
В 1895 г. немецкий дерматовенеролог Joseph Jadassohn впервые описал гамартому сальных желёз [1]. Невус сальных желёз Ядассона (син.: Nevus sebaceous Jadassohn, NSJ, невус сальных желёз, себорейный невус) — врожденный органоидный невус, локализующийся преимущественно на коже лица или волосистой части головы и одинаково часто встречающийся у лиц обоего пола (рис. 1). Развитие невуса обусловлено пролиферацией и мальформацией сальных желёз и является результатом дифференцировки плюрипотентных клеток в сторону зрелых сальных и апокриновых структур [2]. Клинически NSJ представлен бессимптомной солитарной слегка приподнятой над уровнем кожи бляшкой округлой или линейной формы размером до 10 см и имеет мелкие полушаровидные папулы розового, желтого или коричневого цвета с гладкой или папилломатозной поверхностью. Для NSJ характерны возрастные особенности, связанные с дифференцировкой сальных и потовых желёз [3]. У детей раннего возраста невус лишен волос, малозаметен и имеет гладкую или слабовыраженную сосочковую поверхность. В период полового созревания NSJ становится более выпуклым, покрывается тесно прилегающими друг к другу папулами, цвет которых варьирует от светло-желтого до темно-коричневого. При гистологическом исследовании NSJ у пациентов старшего возраста можно обнаружить неправильное формирование эпидермиса и долек зрелых сально-волосяных фолликулов, большое количество различных эпителиальных структур (расширенные апокриновые железы, абортивные волосяные фолликулы) [4]. У лиц подросткового возраста встречаются скопления недифференцированных клеток, напоминающие очаги базалиомы [2].
Рис.1
Себорейный невус Ядассона на коже щеки у женщины 35 лет.
В данной работе описаны два клинических случая удаления невуса сальных желёз Ядассона с использованием СО2-лазера.
Описание клинических случаев
Случай 1
Пациент К., мужчина, 18 лет, обратился в клинику с жалобами на образование, локализованное на коже левой половины спинки носа (рис. 2).
Рис.2
Пациент К., 18 лет. Себорейный невус Ядассона с кожным рогом на коже спинки носа. Вид сбоку
Анамнез: образование было у пациента с рождения. В период полового созревания он стал отмечать его незначительный рост и скудное отделяемое светло-жёлтого цвета, появляющееся при надавливании. Молодой человек неоднократно пытался самостоятельно выдавить и удалить раздражающее его образование. Год назад в центре образования появился вырост, который в течение последних 6 месяцев увеличился до 0,5 см (рис. 3).
Рис.3
Тот же пациент. Себорейный невус Ядассона с кожным рогом на коже спинки носа. Вид спереди
Status localis: кожный покров лица нормальной окраски, в Т-образной зоне наблюдается избыточное салоотделение, комедоны закрытого типа. На коже левой половины спинки носа папулы, сливающиеся в продолговато-овальную бляшку размером 0,5 × 0,8 см светло-розового цвета, имеющую дольчатое строение и незначительно возвышающуюся над уровнем кожи. В центре образования расположен вырост цилиндрической формы 0,1 × 0,1 см в основании и 0,5 см высотой. На верхушке выроста плотные слоистые роговые массы. При пальпации образование мягкое, безболезненное. Гистологическое исследование: выявлены папилломатозная эпидермальная гиперплазия и гиперплазия сальных желез. Клинический диагноз: D23.3, себорейный невус Ядассона,кожный рог. С учётом локализации и небольшого размера образования было принято решение об удалении образования СО2-лазером под местной анестезией. Осмотр через 2 недели после удаления показал формирование нормотрофического рубца (рис. 4)
Рис.4
Тот же пациент. Формирование нормотрофического рубца после удаления невуса Ядассона СО2-лазером
Случай 2
Пациенка А., женщина, 30 лет, обратилась в клинику с целью эстетической коррекции образования на коже лба (рис. 5).Анамнез: образование было у пациентки с рождения. В период полового созревания образование незначительноувеличилось в объеме, стало более выступающим надповерхностью кожи и приобрело более тёмный цвет. За последние десять лет никаких изменений пациентка не отмечала.
Рис.5
Пациентка А., 30 лет. Себорейный невус Ядассона на коже лба.
Status localis: кожный покров лица нормальной окраски. На коже лба имеются папулы, сливающиеся в продолговато-овальную бляшку размером 1,7 × 1,1 см светло-коричневого цвета с бугристой поверхностью. Образование характеризуется дольчатым строением и незначительно возвышается над уровнем кожи. При пальпации мягкое, безболезненное. Гистологическое исследование: выявлена субэпителиальная пролиферация сальных желез (рис. 6).
Рис.6
Фрагмент кожи с субэпителиальной пролиферацией сальных желёз. Окраска: гематоксилин-эозин; увеличение х40.
Клинический диагноз: D23.3, себорейный невус Ядассона. У пациентки под местной анестезией проведено удаление образования СО2-лазером. Осмотр через 2 недели после удаления показал формирование нормотрофического рубца (рис. 7).
Рис.7
Пациентка А., 30 лет. Формирование нормотрофического рубца после удаления СО2-лазером невуса Ядассона на коже лба
Обсуждение клинических случаев
Существуют разные мнения по поводу сроков и целесообразности удаления NSJ. До полового созревания NSJ, как правило, малозаметен. После полового созревания в NSJ происходит развитие вторичных доброкачественных новообразований с частотой 10–30% [5]. В литературе описаны различные доброкачественные опухоли, развившиеся в NSJ, из которых наиболее часто встречаются трихобластома и сирингоцистаденома [6]. Такая трансформация NSJ приносит пациентам дополнительный дискомфорт и требует эстетической коррекции. Развитие кожного рога на фоне NSJ — редкое явление [7, 8]. Точных статистических данных о частоте злокачественной трансформации NSJ нет. Редкость злокачественной трансформации отмечают отечественные исследователи [2] и некоторые зарубежные источники [9]. Другие авторы указывают на злокачественную трансформацию в 22% случаев [10], большинство из которых описаны у пациентов старше 50 лет [11, 12]. Доказано, что риск злокачественной трансформации увеличивается с возрастом [11]. Описаны случаи развития множественных новообразований в пределах одного и того же NSJ у лиц старше 50 лет [13]. Типичная локализация NSJ на коже лица и волосистой части головы также служит одним из факторов риска перерождения в злокачественный тип опухоли. Клеточная структура NSJ (плюрипотентные первичные эпителиальные клетки) служит благоприятной средой для развития на его фоне злокачественных новообразований [2, 4]. Учитывая, что риск злокачественной трансформации существует, а наличие самого невуса сопровождается у пациентов проблемами эстетического характера, авторы считают целесообразным производить удаление NSJ у пациентов после полового созревания. Выбор метода удаления у пациентов молодого возраста достаточно широкий: кюретаж, каутеризация, криотерапия, фотодинамическая терапия, лазерная аблация, хирургическое иссечение. Опыт успешного применения СО2-лазера с хорошим косметическим эффектом описан у детей [14]. Этот метод характеризуется высокой эффективностью, меньшим повреждением нормальных тканей и хорошим косметическим эффектом. У пациентов старше 50 лет удаление следует проводить радикальным хирургическим способом. В случае невозможности сделать это по каким-либо причинам показано постоянное динамическое наблюдение.
ВЫВОДЫ
Представленные клинические случаи демонстрируют хороший косметический эффект после удаления NSJ СО2-лазером. Данный метод может быть рекомендован как метод выбора удаления NSJ размером до 2–3 см2 у лиц молодого возраста.
Литература
1. Lantis S, Leyden J, Heaton C. Nevus sebaceous Jadassohn. Arch Dermatol 1968, 98: 117–23.
2. Молочков В. А., Марди Ш. К развитию базалиомы на фоне невуса сальных желёз Ядассона. Альманах клинической медицины. 2007; 15: 232–5.
3. Simi C, Rajalakshmi T, Correa M. Clinicopathologic analysis of 21 cases of nevus sebaceus: A retrospective study. Indian J Dermatol Venereol Leprol. 2008; 74 (6): 625–7.
4. Alessi E, Sala F. Nevus sebaceus. A clinicopathologic study of its evolution. Am J Dermatopathol. 1986; 8 (1): 27–31.
5. Liu Y, Valdebran M, Chen J, Elbendary A, Wu F, Xu M. Nevus sebaceous of Jadassohn with eight secondary tumors of follicular, sebaceous, and sweat gland differentiation. Am J Dermatopathol. 2016; 38 (11): 861–6.
6. Jaqueti G, Requena L, Sánchez Yus E. Trichoblastoma is the most common neoplasm developed in nevus sebaceus of Jadassohn. A clinicopathologic study of a series of 155 cases. Am J Dermatopathol. 2000; 22 (2): 108–18.
7. Pointdujour-Lim R, Marous MR, Satija CE, Douglass AM, Eagle RC, Shields CL. Cutaneous Horn of the Eyelid in 13 Cases. Ophthalmic Plastic and Reconstructive Surgery. 2017; 33 (4): 233–6.
8. Arvas L, Livaoglu M, Karacal N, Sozen E, Kara B. Giant cutaneous horn with naevus sebaceous. J Plast Reconstr Aesthet Surg. 2007; 60 (11): 1268–9.
9. Kamyab-Hesari K, Seirafi H, Jahan S, Aghzadeh N, Hejazi P, Azizpour A, et al. Nevus sebaceus: A clinicopathological study of 168 cases and review of the literature. Int J Dermatol. 2016; 55 (2): 193–200.
10. Westfried M, Mikhail GR. Multifocal Basal-Cell Carcinomas in a Nevus Sebaceus of Jadassohn. J Dermatol Surg Oncol. 1981; 7 (5): 420–2.
11. Idriss MH, Elston DM. Secondary neoplasms associated with nevus sebaceus of Jadassohn: A study of 707 cases. J Am Academ Dermatol. 2014; 70 (2): 332–7.
12. Jardim MML, Souza BC, Fraga RC. Rare desmoplastic trichilemmoma associated with sebaceous nevus. Anais Brasileiros de Dermatogia. 2017; 92 (6): 836–7.
13. Liu Y, Valdebran M, Chen J, Elberdary A, Wu F, Xu M. Nevus Sebaceous of Jadassohn wiht Eight Secondary Tumors of Follicular, Sebaceous, and Sweat Gland Differentiation. Am J Dermatopathol. 2016; 38 (11): 861–6.
14. Ashinoff R. Linear Nevus Sebaceus of Jadassohn Treated with the Carbon Dioxide Laser. Pediatr Dermatol. 1993; 10 (2):189–91.
ВЕСТНИК РГМУ | 3, 2022 | VESTNIKRGMU.RU
Виды голубого невуса
Голубой невус кожи классифицируется специалистами следующим образом:
- Простой (вульгарный) синий невус отличается гладкой поверхностью и наличием узелка в центре. При исследовании образования обнаруживаются фибробластоподобные клетки с разным содержанием меланина, сгруппировавшиеся в пучки неправильной формы. Соединения окружены фиброзной тканью и залегают на разных уровнях кожного покрова.
- Клеточный голубой невус имеет более темную окраску и шероховатую фактуру поверхности. При исследовании образование демонстрирует преобладание в строме «тяжей» веретеновидных клеток. Из-за этой особенности его часто путают со злокачественной опухолью кожи.
- Смешанный или комбинированный невус получил такое название за присутствие характерных черт двух перечисленных видов новообразования. Кожная аномалия имеет неровные края, может залегать как в поверхностных, так и подкожных слоях.
Для пациентов эта информация может быть полезна тем, что клеточный голубой невус и комбинированный вид образования чаще перерождаются. А определить форму патологии может только врач дерматолог во время комплексного обследования.
Симптомы синего невуса
Синий невус может появляться у людей любых возрастных групп, но чаще его впервые обнаруживают уже в среднем возрасте. Он обычно не доставляет пациентам никакого особенного дискомфорта (кроме косметологического дефекта, когда локализуется на лице и имеет крупные размеры). Синий невус обладает следующими клиническими характеристиками:
- внутрикожный узелок;
- круглая, веретенообразная или эллипсовидная форма;
- светло-серая, темно-синяя, сине-черная или голубая окраска;
- неравномерный цвет;
- четкие контуры;
- гладкая поверхность, лишенная волос;
- величина редко превышает сантиметр (хотя бывают синие невусы и больше 3 см);
- слегка выступает над кожей или совсем над ней не возвышается;
- консистенция эластичная и плотная;
- чаще локализуется на ягодицах и конечностях;
- может образовываться на слизистых ротовой полости, влагалища, шейки матки.
Голубой невус опасен?
Из-за внешнего вида и цвета образование часто сравнивают с меланомой. Подтвердить доброкачественность может:
- ровный окрас;
- симметричная форма;
- неповрежденная поверхность без трещин и язв;
- отсутствие дискомфорта, боли, зуда.
Опасен синий невус, если он начинает стремительно расти. Беспокойство может вызвать шелушение поверхности новообразования, изменение однородности цвета, появление новых узелков в «теле» невуса. Также ткани вокруг проблемной пигментной родинки могут покраснеть, опухнуть. Если вы обнаружили у себя эти симптомы, если при прикосновении к новообразованию и даже без него вы испытываете дискомфорт, боль, следует незамедлительно посетить кабинет дерматолога для диагностики патологии. Важно помнить, что меланома – агрессивный рак со стремительным течением. А факторами, провоцирующими перерождение, являются:
- частое механическое повреждение образования;
- ультрафиолетовое (солнечное) облучение;
- снижение иммунитета, стресс;
- гормональный сбой.
Ни один врач со 100% гарантией не может сказать, переродиться голубой невус кожи или нет. Поэтому его обязательно следует наблюдать, а лучше удалить, чтобы исключить опасность развития рака кожи.
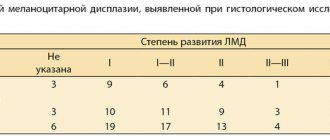
Насколько опасны диспластические невусы?
Здесь есть конкретные, доказанные цифры, с которыми лучше бы ознакомиться тем, кто разливает истерику по «интернетам».
- Ежегодный риск превращения диспластического невуса в меланому составляет 1 к 10 000. По мнению авторов [4], это очень мало.
- Около 70 % меланом развиваются не на фоне невусов, а на фоне не измененной кожи [5].
- Исследование с изучением генетического профиля атипичных невусов поставило под сомнение гипотезу о том, что они являются предшественниками меланомы [6].
- В двух исследованиях авторы длительно (до 17 лет) наблюдали за пациентами с не полностью удаленными, гистологически подтвержденными диспластическими невусами [8,9]. На основании этого сам тезис о повышенном риске развития меланомы из диспластического невуса можно подвергнуть серьезному сомнению.
Диагностика голубого невуса
Диагностика образования проводится с использованием специального оборудования. Практикуются такие диагностические методики как дерматоскопия, спектрофотометрический интракутанный анализ, гистологическое исследование, иногда УЗИ.
Они позволяют изучить границы и равномерность распределения меланина в пятне, глубину залегания опухоли, клеточную структуру. После проведения диагностики врач дает компетентные рекомендации по дальнейшему лечению кожной аномалии.
Врождённый меланоцитарный невус — симптомы и лечение
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45][46]. Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21][22]. После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23][24][25][26][27].
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Способы лечения голубого невуса
Современная медицина предлагает несколько эффективных способов удаления кожных новообразований:
- Лазерная хирургия предусматривает удаление патологических тканей высокоточным лазерным лучом. Технология позволяет избавиться от новообразования за несколько минут. Важно, что микрооперация может быть проведена на труднодоступных участках кожи. Благодаря настройке частоты и глубины воздействия импульсов лазер удаляет только аномальные ткани, не повреждая здоровую кожу.
- Хирургическое иссечение не так популярно, ведь после него на коже остаются шрамы. Скальпель захватывает не только сам невус, но и окружающие ткани. Это необходимо для предупреждения рецидива. В результате большая ранка долго заживает, требует длительной реабилитации.
- Электрокоагуляция предусматривает разрушение клеток голубого новообразования электрическим током. Метод достаточно болезненный.
- Заморозка тканей жидким азотом относится к нежелательным манипуляциям, когда есть риск развития рака. Ведь воздействовать точно при данной технологии затруднительно. Реабилитация после процедуры может занять несколько недель, так как отмирают не только патологические, но и окружающие здоровые ткани.
Лечение синего невуса
Как правило, доктора выбирают выжидательную тактику. Пациентам необходимо только регулярно приходить на осмотр к дерматологу или онкологу. Удаление синего невуса необходимо только при неудачной локализации, способствующей постоянной травме образования, и при появлении ряда тревожных признаков:
- значимом увеличении его величины;
- изменении окраски;
- размытости контуров;
- появлении зуда или болезненности.
Для удаления синего невуса используют:
- электрокоагуляцию
- криодеструкцию;
- лазер;
- радиоволновой метод;
- традиционное хирургическое иссечение (невус удаляют вместе с 5 – 8 мм неизмененной кожи,окружающей его, и подкожной жировой клетчаткой).
Голубой невус: удаление лазером
В Харькове на лазерное удаление голубого невуса вы можете записаться в медицинском центре диагностики родинок «Лазерсвіт». Клиника проводит диагностику, наблюдение и лечение различных кожных патологий у взрослых и детей. Мы используем современное лазерное оборудование, поэтому гарантируем нашим пациентам высокий результат.
Лазерное лечение родинок, невусов, иных новообразований кожи проводится безболезненно, бескровно, быстро. Так как луч лазера дезинфицирует ранку, риски инфицирования отсутствуют, реабилитационный период короткий. Голубой невус исчезает бесследно. Посмотрите фото наших пациентов до и после операции, чтобы лично в этом убедиться.
У нас работают лучшие специалисты региона и даже Украины, поэтому лечение проходит без осложнений. Подтверждением этого являются многочисленные благодарные отзывы наших пациентов. Узнать больше о меланоцитарных новообразованиях, рисках и методах лечения вы можете на консультации у квалифицированного дерматолога. Записывайтесь на прием на удобное для вас время.
Методы удаления и распространенные случаи
Для удаления невуса используют несколько традиционных и инновационных методик, решение по выбору конкретной из которых принимает врач-дерматолог на основании изучения результатов диагностики и общего состояния организма пациента:
широко распространено удаление пигментного невуса хирургическим путем. Этот надежный, многократно апробированный метод, оптимальный для ликвидации масштабных образований, «висячих» и иных опасных родинок. Недостатки – длительный период заживления и большая вероятность образования рубца, поэтому хирургическую процедуру используют чаще на постоянно закрытых одеждой участках тела;- сегодня вполне доступной стала стоимость лазерного удаления невуса на веке глаза, где кожа особо тонкая и нежная. Эффективен этот метод и в большинстве иных ситуаций, а недостатком считается сжигание тканей, что не позволяет выполнить гистологический анализ;
- криодеструкцию применяют только для удаления плоских, захвативших лишь верхние слои эпидермиса родинок. В иных ситуациях эта методика нередко приводит к рецидиву и озлокачествлению;
- удаление внутридермального невуса волосистой части головы выполняют преимущественно с помощью передовых методик — радионожа либо лазера, хотя возможно использование иных способов в зависимости от конкретных показаний;
- допустимы практически любые методы удаления невуса Ядассона (сального невуса) – хирургическим скальпелем, электрокоагуляцией, лазером и т.д. Выбор зависит от локации и размера патологического очага;
- нередко специалисты приходят к выводу об опасности перерождения меланоформной родинки в злокачественную опухоль. Цена удаления меланоформного невуса в Москве зависит от выбранной методики (возможно применение любой из ныне используемых), объема работ и их сложности, но всегда остается выгодной для клиентов клиники «МедБиоСпектр».
По мнению наших специалистов, лучшее решение в большинстве случаев – удаление пигментных и иных невусов Сургитроном. Радиоволновая технология имеет минимум противопоказаний, атравматична, обеспечивает быстрое заживление тканей.
Получить ответы на вопросы, дополнительную информацию и записаться на прием в МЦ «МедБиоСпектр» можно быстро и просто – прямо сейчас наберите номер нашего контактного телефона в Москве или в Раменском.