Почему у ребенка появляются врожденные родинки?
Врожденные меланоцитарные невусы (ВМН) — это доброкачественные пигментные опухоли, состоящие из невусных клеток, возникающие в результате нарушения дифференцировки меланобластов, в период между вторым и шестым месяцами внутриутробной жизни.
ВМН возникают у 1 % новорожденных европеоидной расы обоих полов.
Визуально у таких образований четкие границы, округлые или овальные очертания, а поверхность может быть бугристая, морщинистая или складчатая. Цвет варьируется от коричневого до синего или черного. Консистенция обычно как у здоровой кожи, а на поверхности могут расти волосы.
Причина их развития всегда генетическая. Они могут передаваться от родителей или появляться сами по себе, абсолютно случайно.
Время появления таких невусов неспецифично. Они закладываются в период внутриутробного развития, но не всегда заметны при рождении. В литературе можно встретить термины «поздний ВМН» или «с чертами врожденного» — такие образования ничем не отличаются от врожденных меланоцитарных, просто появляются позднее.
Обычно ВМН являются те элементы, которые развиваются в первые 2 года жизни. Важной отличительной особенностью является то, что родинки у ребенка растут вместе с ним самим, пропорционально росту малыша.
ВН нередко относят к меланомаопасным образованиям, но по последним данным такие родинки являются потенциальными предшественниками меланомы лишь в 0,7% случаях.
Немного информации о родинках
Родинки — родимые пятна — есть у всех без исключения жителей земного шара. Человек рождается с родинками и приобретает их в любом возрасте. Основная часть родинок появляются у человека впервые в 2-3 месяца отроду. Активным периодом появления новых родинок является также переходной возраст у подростков и период ожидания ребенка у женщин. Родимые пятна могут также трансформироваться, видоизменяться в течение жизни человека.
Согласно медицинской терминологии родинками называют пигментные невусы, которые классифицируются как дефекты кожных покровов, которые могут быть врожденными, или приобретенными. Состоит такой невус из клеток эпидермиса, или дермы и меланоцитов (клеток с пигментным меланином).
Не все родинки идентичны: есть нормальные родимые пятна, доброкачественные и есть патологические, которые представляют существенную опасность для здоровья и для самой жизни человека.
Какие бывают врожденные родинки у ребенка?
ВМН бывают различных размеров, и в зависимости от диаметра их подразделяют на:
- мелкие — до 1,5 см;
- средние — от 1,5 до 10 см;
- крупные — от 10 до 20 см;
- гигантские — более 20 см.
Одним из наиболее типичных симптомов ВН является гипертрихоз, то есть на поверхности образования присутствуют волосы, причем чаще всего плотные и черные. Стоит отметить, что внешний вид некоторых ВН формируется постепенно, характер окрашивания может становиться неоднородным, на поверхности могут появляться бугорки, а с течением времени начинают расти волосы.
Для ВН такие изменения — это вариант нормы, но они требуют контроля со стороны врача.
Меланомонеопасные невусы
Врожденнй меланоцитарный невус
Все врожденные невусы являются неопасными. Среди них выделяют мелкие, средние и гигантские образования:
1. Врожденный мелкий меланоцитарный невус (рис. 2).
Элементы сыпи. Пятно или приподнятая над кожей бляшка размерами до 1,5 см. Форма невуса округлая или овальная, границы — четкие или размытые. Поверхность невуса гладкая или морщинистая, бугристая, складчатая, дольчатая.
Цвет. Светло и темно-коричневый. В редких случаях отмечается депигментированный ободок.
Локализация. Любая.
Течение и прогноз. Риск развития меланомы до наступления половой зрелости практически отсутствует, в дальнейшей жизни он составляет от 1 до 5%.
Рис. 2. Врожденный мелкий меланоцитарный невус
2. Врожденный средний меланоцитарный невус (рис. 3).
Элементы сыпи. Приподнятая над кожей бляшка округлой или овальной формы от 1,% до 20 см. Поверхность образования гладкая или морщинистая, бугристая, складчатая, дольчатая, покрыта сосочками или полипами.
Цвет. Светло- или темно-коричневый, могут быть мелкие темные вкрапления на более светлом фоне.
Локализация. Любая.
Течение и прогноз. Риск наступления меланомы до наступления половой зрелости практически отсутствует. Средние врожденные невусы в течение жизни изменяются незначительно. За счет роста ребенка происходит пропорциональное увеличение образования. Целесообразно удаление невуса до достижения пубертатного периода.
Рис. 3. Врожденный средний меланоцитарный невус
3. Врожденный гигантский меланоцитарный невус (рис. 4).
Элементы сыпи. Бляшка, приподнятая над уровнем кожи размерами более 20 см в диаметре. Возможно наличие очагов — сателлтов по периферии основного очага. Характерно нарушение кожного рисунка. На поверхности образования — узлы, папулы и, как правило, грубые темные волосы. Границы могут быть как ровные, так и неровные.
Цвет. Темно-пигментированное образование.
Локализация. Любая.
Течение и прогноз. По данным различных источников риск трансформации врожденного гигантского меланоцитарного невуса в злокачественную меланому достигает 5%. Хирургическое иссечение образования с последующей пластической коррекцией необходимо проводить как можно раньше, однако, нередко, операция не представляется возможной из-за размера или расположения образования.
Рис. 4. Врожденный гигантский меланоцитарный невус
Приобретенный меланоцитарный невус
Приобретенный меланоцитарный невус может быть представлен пограничным (переходным) или сложным (смешанным) невусом. Переход из пограничного невуса в сложный, а затем в интрадемальный с течением времени демонстрирует нормальную эволюцию невогенеза.
1. Пограничный невус
Элементы сыпи. Круглое или овальное пятно, иногда незначительно возвышающееся над поверхностью кожи, размером до 1 см, с четкими ровными границами.
Цвет. Однородный (различные оттенки коричневого).
Локализация. Любая.
Течение и прогноз. Невус пограничный, который возник в раннем детстве, в результате пролиферации невусных клеток и продвижения их в дерму становится смешанным. Обычно это происходит в пубертатном периоде. После исчезновения пограничного компонента невус становится интрадермальным. Эта естественная трансформация обычно происходит в возрасте до 30 лет. В некоторых случаях обычные пограничные невусы остаются неизменными в течение всей жизни человека.
Рис. 5. Пограничный невус
2. Сложный невус
Элементы сыпи. Образование в виде папулы или узла размером, как правило, до 1 см. Поверхность гладкая, реже бородавчатая, часто с ростом щетинистых волос. По форме сложные невусы являются преимущественно равномерно возвышающимися над кожей образованиями.
Цвет. Как правило, однородный: темно-коричневый.
Локализация. Любая.
Рис. 6. Сложный невус
Дермальный (интрадермальный, «отдыхающий») невус
Элементы сыпи. Округлое, куполообразное образование размером, как правило, до 1 см, возвышающееся над поверхностью кожи. С течением времени у невуса может появиться ножка и он может приобрести вид бородавчатого (папилломатозного) невуса. Данное явление наиболее характерно для образований, локализованных в области туловища.
Цвет. Желто-коричневый, коричневый или с коричневыми вкраплениями, могут наблюдаться телеангиоэктазии.
Локализация. Наиболее частая – лицо, шея. Образования данной группы на туловище, конечностях встречаются реже.
Течение и прогноз. Лечение внутридермальных невусов в большинстве случаев не проводится. Показаниями для удаления образования являются: локализация, при которой отмечается постоянное травмирование очага поражения.
Рис. 7. Дермальный невус
Профилактикой возникновения приобретенных невомеланоцитарных невусов является снижение воздействия солнечных лучей (особенно в ранний период жизни человека). Это достигается за счет уменьшения времени пребывания на солнце (особенно в период наибольшего солнцестояния с 11 до 16 часов) и применения солнцезащитных очков.
Голубой невус
Голубой невус может быть как врожденным, так и приобретенным, чаще он появляется в детстве или подростковом периоде. Данные поражения кожи встречаются значительно реже, чем невусы эпидермального меланоцитарного происхождения. Развивается голубой невус из эктопированных меланоцитов дермы. Свойственная голубому невусу окраска обусловлена феноменом Тиндаля – рефракцией света глубоко расположенным в дерме пигментом клеток опухоли.
В настоящее время в нозологической форме «голубой невус» рассматривают несколько видов дермальных меланоцитарных невусов: простой голубой невус, клеточный, клеточный беспигментный, комбинированный и глубоко пенетрирующий.
Рис. 8. Голубой невус
1. Невус голубой простой (невус синий, невус Ядассона – Тиче
Элементы сыпи. Узелок, как правило, размером до 1 см, резко отграничен от окружающей кожи, округлой формы, полусферически выступающий над уровнем кожи, с гладкой поверхностью.
Цвет. Синий, голубой, темно – синий, серый, иссиня – черный.
Локализация. Возможна любая, но характерной локализацией для голубых невусов является тыльная поверхность кистей и стоп. Редкое расположение – мягкое и твердое небо.
Течение и прогноз. Данное образование растет достаточно медленно, нередко оставаясь незамеченным на протяжении нескольких лет. С течением времени голубой невус может приобретать более плоскую форму, терять пигмент. Трансформация голубого невуса в меланому наблюдается крайне редко.
2. Невус голубой клеточный (пролиферирующий)
Элементы сыпи. Развитие невуса начинается с образования пятна или уплотнения в дерме, которое затем трансфомируется в узел или бляшку размером до 2,5 см в диаметре.
Цвет. Синий.
Локализация. Возможна любая. Достаточно частая локализация невуса данной группы – ягодичная, пояснично – крестцовая области, реже на тыльная поверхность кистей и стопах. Описаны редкие локализации опухоли – коньюнктива и волосистая часть головы.
Диагноз ставится на основании клинических, гистологических признаков, необходимо проведение иммуногистохимического исследования.
Течение и прогноз. В зависимости от клинической картины, патоморфологических признаков, течения и прогноза процесса выделяют две формы голубого клеточного невуса: типичную (классическую) и атипичную с неопределенным биологическим потенциалом. Злокачественная трансформация происходит, как правило, через длительный период времени у лиц зрелого или пожилого возраста и проявляется быстрым ростом опухоли, изъязвлением и изменением цвета. При клеточном голубом невусе в регионарных лимфатических узлах могут наблюдаться клетки, аналогичные данному образованию. Этот процесс получил название «доброкачественное метастазирование». Лечение – хирургическое иссечение с патоморфологическим исследованием.
Шпиц – невус (атипичный веретеноклеточный, ювенильный, меланома доброкачественная юношеская)
Элементы сыпи. Небольшой одиночный куполообразный безволосый узел размером до 1 см в диаметре. Образование, как правило, единичная.
Цвет. Розово–красный при обильной васкуляризации, желто-коричневый, темно – коричневый, возможна неравномерная окраска.
Локализация. Возможна любая. У детей и подростков частой локализацией является волосистая кожа головы, лицо.
Диагноз ставится на основании гистологического исследования. Быстро выросшее куполообразное образование у ребенка позволяет заподозрить Шпиц – невус.
Течение и прогноз. Шпиц – невус характеризуется внезапным появлением. С момента появления образованию характерен быстрый рост, затем оно уплощается и сохраняется неизменным годами. Некоторые невусы могут претерпевать морфологическую трансформацию в дермальные меланоцитарные невусы, также возможна трансформация в меланому. Риск злокачественного перерождения опухоли наступает в пубертатном периоде. Злокачественное перерождение встречается редко, однако такие образования требуют тщательного наблюдения. Данное образование подлежит удалению до окончания пубертатного периода. Затем в послеоперационном периоде целесообразно динамическое наблюдение.
Рис. 9. Шпиц–невус
Гало–невус (невус Саттона)
Элементы сыпи. Незначительно возвышающийся над уровнем кожи и малоинфильтированный узелок красновато-коричневого цвета округлой или овальной формы, диаметром в среднем 4-5 мм. Гало–невус окружен венчиком депигментации. Диаметр ободка, как правило, в 2-3 раза превышает размеры гиперпигментированного узелка. Характерно множественное поражение кожи.
Локализация. Возможна любая, но наиболее частая – спина.
Течение и прогноз. В течении и разрешении гало-невуса выделяют несколько стадий:
- меланоцитарный невус с окружающим ободком,
- центральный элемент теряет пигментацию и приобретает розовую окраску,
- исчезновение центрального элемента,
- полная репигментация всего невуса в течение нескольких месяцев или лет.
Лечения не требуется.
Рис. 10. Гало-невус
Важные особенности врожденных меланоцитарных невусов
- ВМН маленьких размеров встречаются чаще и могут не проявляться до двухлетнего возраста.
- Маленькие и средние невусы растут медленнее, чем сам ребенок, и имеют тенденцию к потемнению и оволосению.
- Крупные и гигантские невусы обычно занимают часть анатомической области или ее всю, например всю конечность, шею, часть спины.
- Врожденные гигантские меланоцитарные невусы трансформируются в меланому в 6–10% случаев.
Гигантский ВН превышает по размеру 20 см, и такие образования иногда сравнивают с одеждой, называя по типу «рубашки», «купального костюма». По статистике они встречается редко, у 1 из 500 000 новорожденных.
Гигантские ВН диагностируются только при рождении. К сожалению, для их выявления не существует внутриутробного скрининга, и на УЗИ они не визуализируются.
Основная медицинская проблема при врожденном гигантском меланоцитарном невусе — это высокий риск развития меланомы, причем опухоль может появиться где и когда угодно. Что делать в таком случае? На данный момент основным методом является поэтапное иссечение.
У ребенка родинка растет. Что делать?
Приобретенные меланоцитарные невусы (ПМН) — это доброкачественные опухоли, которые возникли из мигрировавших в кожу меланоцитов. Появляются они обычно после шести месяцев жизни, а достигают максимальных размеров и числа в молодом возрасте. Впоследствии могут регрессировать либо вовсе исчезнуть.
Локализация приобретенных образований разнообразна. Они могут быть на коже волосистой части головы, ладоней, стоп, а также исходить из ногтевого матрикса, создавая сложности для диагностики и наблюдения.
Факторы, влияющие на появление невусов:
- генетическая предрасположенность;
- уровень ультрафиолетового облучение в детском возрасте;
- фенотипические особенности кожи ребенка (светлая кожа, глаза, светлые или рыжие волосы).
Классификация приобретенных невусов разнообразна и включает в себя типичные и атипичные формы. Также они классифицируются исходя из расположения меланоцитов.
ПМН характеризуются круглой или овальной формой, имеют четкие границы. В норме они симметричны по цвету, структурам и форме.
Большинство ПН — доброкачественные и не требуют никакого вмешательства, а только нуждаются в пожизненном наблюдении.
Частота злокачественных трансформаций при ПМН невысока, так как меланомы чаще всего развиваются на чистой коже, т.е. вне предшествующих меланоцитарных невусов. Поэтому их удаление в профилактических целях нецелесообразно.
Стоит отметить, что тактика ведения пациентов с меланоцитарными образованиями в детском возрасте может реализовываться тремя путями: хирургическое иссечение элемента, динамическое наблюдение за образованием и тактика нулевого вмешательства, когда дальнейшее наблюдение или хирургическое вмешательство не требуются. Врач принимает решение на основании анализа всех факторов, характеризующих образование: возраст ребенка, морфология, локализация, размер и меланомоопасность элемента.
Важным диагностическим моментом при осмотре кожных образований является проведение дерматоскопии.
Современные технологии позволили врачам и пациентам «следить» за образованием с помощью его картирования. Это процедура фиксирования родинок, которая дает возможность оценивать динамику изменения структур, размеров и появление новых образований.
Красные, висячие родинки — какие невусы могут напугать родителей?
Невус Шпица
Гистологическое исследование ВМН показывает, что данный невус составляет 1–2% от всех ВМН. Эта розово-красная или насыщенно-черная родинка имеет плоскую, полушаровидную форму. Границы четкие, ровные, очертания правильные.
Родинка растет, видоизменяется быстро, изначально появляется маленьким пятнышком, а мамы часто путают ее с грязью на коже ребенка.
Невус Шпица является доброкачественной структурой, но клинически и гистологически — это главный симулянт меланомы. Именно поэтому врачи рекомендуют сразу удалять его, либо брать под тотальный контроль и наблюдение.
Красные флаги при невусе Шпица:
- размер больше 8 мм;
- сильно возвышается над уровнем кожи, напоминает узел, висячую родинку;
- самостоятельное изъязвление, т.е. появление корочки на поверхности без какой-либо причины;
- выраженная клиническая или дерматоскопическая асимметрия.
Галоневус
Это приобретенный меланоцитарный невус, окруженный депигментированным ободком. Представлен узелком красно-коричневого цвета, который немного возвышается над уровнем кожи. Диаметр самого невуса невелик и составляет примерно 0,2–1,2 см, а вот белесоватый ободок вокруг превышает размеры самого узелка.
Опасности данное образование обычно не несет, лечения не требует, но рекомендовано динамическое наблюдение и картирование элемента.
Невус Рида
Родинка черного цвета с четкими гладкими краями. Имеет небольшие размеры, не более одного сантиметра, и является доброкачественным образованием.
Невусы Ото и Ито
Являются голубовато-серыми образованиями с нарушенной пигментацией, располагающимися на определенных участках. Для локализации невуса Ото характерен участок периорбитальной области (другими словами, эти родинки появляются на лице, вокруг глаз), а для Ита — кожа шеи, плеч.
Чаще всего данные образования нуждаются в постоянном наблюдении, возможно применение лазерного осветления из-за выраженного косметического дефекта.
Резюме или коротко о главном:
Если Ваша родинка увеличилась — погодите бить тревогу. Для начала ответьте на вопрос — увеличивается ли родинка быстрее, чем на 1-2 мм в год? Если скорость не выше указанной и других симптомов меланомы («географический» край, асимметрия по двум осям, кровоточивость без травмы и пр.) нет, то, скорее всего с родинкой всё хорошо. В то же время, если есть хоть малейшие сомнения в правильности Ваших выводов — последнее слово должен сказать онколог на очном осмотре.
Если у Вас остались вопросы — Вам поможет:
- Очный приём онколога
(Санкт-Петербург) - Удаление родинки
с гистологией(Санкт-Петербург) - Моя онлайн-консультация (из любой точки мира)
Что делать, если ребенок расчесал или содрал родинку?
В большинстве случаев невусы не являются поводом для волнений. Появление родинок у ребенка любого возраста — абсолютно нормальное явление. Они будут постепенно увеличиваться вместе с ростом самого ребенка, а расположение родинок может быть любым, в том числе на голове, подошвах и даже половых органах. Родинки у детей спокойно могут быть неправильной формы, иметь неровные границы, разнообразный характер окрашивания и крупный размер, особенно это касается врожденных невусов.
Также нормально, что родинки будут вызывать любопытство ребенка. Если ребенок расцарапал или даже сковырнул родинку, не стоит паниковать. Это лишь повод обратиться к дерматологу для проведения дерматоскопии и дальнейшего наблюдения. Так что ответ на вопрос, что делать, если малыш сорвал родинку, очень простой: не волноваться и записаться на прием к специалисту. ⠀
Родителям нужно насторожиться только в следующих случаях:
- быстрый, внезапный рост образования в объеме или диаметре;
- появление кровотечения или корочки на поверхности родинки без предшествующей травмы;
- редкая разновидность родинки;
- большое количество родинок (>50) или случаи меланомы в семье;
- положительный симптом «гадкого утенка» (одно образование сильно отличается от остальных родинок).
Если же вы или ваш ребенок просто задели родинку, беспокоиться не стоит.
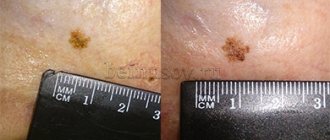
Как точно определить — растёт родинка или нет?
Иногда может казаться, что родинка, с которой мы ходим всю жизнь увеличилась. Иногда может казаться, что увеличилась сильно. К сожалению, слова «кажется увеличилась» не помогут врачу для установки диагноза. Необходимы точные данные. Есть простой способ их получить:
- Делаете хорошую фотографию родинки на фоне линейки с миллиметровыми делениями. Лучше на фотоаппарат со вспышкой в режиме макросъёмки. Фото должен делать другой человек.
- При малейших сомнениях насчёт размеров родинки нужно приложить к ней линейку и сравнить размер с тем, что на исходной фотографии.