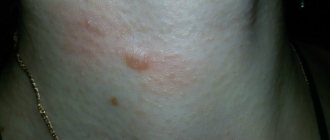
07.03.2018 Риск появления рубца после операции на коже существует. Чем меньше площадь и глубина повреждения, тем меньше вероятность его появления. Можно гарантировать, что рубец не появится или вылечить его полностью?
Об этом статья Михаила Гусарова, члена Европейской академии дерматологии и венерологии (EADV), Международного общества дерматоскопии (IDS), автора более 10 научных публикаций.
От чего зависит риск появления рубца?
Появление рубца и его характер зависит от ряда факторов:
- Глубины и площади повреждения: если они небольшие, рубец может не появиться вовсе.
- Способности ткани к заживлению.
- Наличия хронических заболеваний (например, сахарного диабета).
- Времени полного заживления раны (оно может увеличиваться, если рана была инфицирована).
Процесс полного заживления раны, длящийся в течение 21 суток, заканчивается патологическим рубцеванием лишь в 33 % случаев. Если процесс протекает более 21 суток – вероятность возрастает до 78 %.
Противопоказания для лазерного удаления
Лазерные процедуры не проводятся при следующих условиях:
- онкозаболевания любой локализации;
- ВИЧ, СМИД, вирусные гепатиты, сахарный диабет;
- беременность и период кормления ребенка;
- обострение хронических заболеваний;
- инфекционные или воспалительные заболевания;
- психические расстройства;
- тяжелые поражения сердца, легких;
- недостаточность органов;
- нарушения свертываемости крови;
- фоточувствительность кожи;
- аутоиммунные системные заболевания;
- воспалительные заболевания кожи, обострение герпетической инфекции.
При необходимости провести диагностику или удалить бородавку обращайтесь в медицинские . Операции проводятся на высоком профессиональном уровне с использование современной лазерной техники последнего поколения, что исключает риск развития осложнений или рецидива. Удаление бородавок лазером проводится в любое удобное время в амбулаторных условиях, что никак не повлияет на привычный образ жизни. Записаться на консультацию можно по телефонам центра или оставив заявку на сайте.
Как заживает рана?
Выделяют следующие фазы заживления раны:
- Воспаление. Начинается сразу после травмы и длится около 2–3 дней, во время этой фазы необходимо очистить рану и провести противоинфекционные мероприятия.
- Пролиферация. От 3 дней до 2 недель. Необходимо поддерживать отсутствие инфицирования и адекватное увлажнение.
- Появление рубца. От 2 недель до нескольких лет. Во время этой фазы проводят мероприятия по коррекции рубца в зависимости от его типа. [1, 2]
Рубец – повод идти в врачу?
Причины для визита к врачу:
- эстетическое недовольство;
- зуд и болезненные ощущения в области рубца;
- формирование деформаций и контрактур, что может привести к инвалидизации.
Если рубцовая ткань стала развиваться патологически и вызвала келоидный рубец, лучше обратиться к врачу.
Существуют факторы, которые повышают риск развития рубца:
- генетическая предрасположенность;
- раса (чернокожие пациенты более склонны к развитию келоидов);
- локализация травмы (при удалении новообразований в области груди, шеи и плеч вероятность появления келоидных рубцов выше);
- возраст (формирование келоидных рубцов характерно для молодого возраста). [3]
До и ПОСЛЕ. Как мы удаляем рубцы
Подготовка к процедуре
Перед лазерным удалением проводится тщательный осмотр и обследование новообразования, чтобы удостоверится в его доброкачественной природе. Если в опухоли есть злокачественные клетки, лазер использовать нельзя. Удаление бородавки будет проводиться с помощью классической операции с удалением новообразования и части здоровых тканей. Лазерная операция не проводится, если в процессе операции необходимо взять биологический материал для последующего исследования.
Помимо обследования родинки врач проводит опрос пациента на предмет возможных противопоказаний к проведению процедуры, а также проводится ряд исследований (анализы крови).
Как предотвратить появление келоидного рубца?
Есть несколько способов профилактики появления келоидного рубца.
- Если проводится хирургическое иссечение новообразования, во время наложения швов следует использовать техники, минимизирующие натяжение краев раны.
- Механическая стабилизация – использование специальных силиконовых пластин либо применение гелей на основе силикона.
- Применение различных медицинских препаратов, содержащих флавоноиды, – полученные естественным путем субстанции из различных растений (например, экстракт лука). Однако данные по эффективности этой группы препаратов противоречивы.
- Терапия давлением (компрессией) – в пределах 15–40 мм рт. ст. в течение 23 часов в сутки на протяжении 6 месяцев. Данные об эффективности этого метода также противоречивы.
- Глюкокортикостероиды (ГКС) – могут использоваться в качестве кремов или мазей на начальных этапах формирования рубца и для профилактики его формирования, а также в виде инъекций в рубцовую ткань. [4]
Удаление новообразований
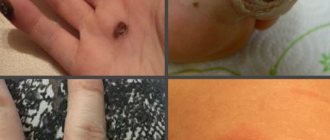
Бородавки способны исчезать сами. И при условии крепкого иммунитета. Но в нашей жизни крепкое здоровье скорее редкость. Сидеть и ждать их исчезновения может не каждый.
Методы избавления:
- мази и гели;
- лазерное удаление;
- хирургическое вмешательство;
- криодеструкция;
- химический метод;
- электрокоагуляция;
- термокоагуляция;
- мази на основе салициловой кислоты.
Обработка нароста специальным составом поможет избавиться от этого новообразования быстро и безболезненно.
Бородавка не всегда проходит бесследно. И чаще всего может оставить следы и шрамы даже после лазерного воздействия. Результат может быть не таким, который вы ожидали.
Помогает избежать рецидива на ближайшее время. Но и у данного метода есть существенный минус — появление рубцов и шрамов. Поэтому он не рекомендован в случаях удаления бугорков на лице и видимых местах.
Суть процедуры в воздействии низких температур на пораженные бородавками участки, как правило для криодеструкции используют жидкий азот. Но может потребуется несколько сеансов, чтобы добиться желаемого эффекта. И кожному покрову потребуется время на восстановление. Следы от новообразований остаются минимальные.
Используются специальные препараты, но следы от бородавок остаются заметными.
Воздействие электрическим током на бородавки. Для проведения процедуры используют прибор, который вырабатывает электричество высокой частоты.
Прижигание (коагуляция) поврежденного участка кожи специальным прибором — термокаутером, который имеет нагревательный металлический наконечник. Метод заключается в воздействии высокочастотных волн на пораженный участок.
Есть мнение, что такие препараты эффективны для шрамов от подошвенной бородавки. Но этот способ занимает несколько месяцев и результат будет непредсказуем. Что-то похожее на гадание по ромашке.
Если рубец появился?
Если рубцовая ткань сформировалась, полностью избавиться от нее, к сожалению, не получится. Все медицинские действия в таком случае будут направлены на минимизацию проявлений рубца. Для лечения сформировавшихся келоидов используют следующие методы:
- Инъекции ГКС – популярный и эффективный метод лечения келоидных и гипертрофических рубцов. 1–2 раза в месяц в рубцовую ткань вводят раствор ГКС, пока не появятся ожидаемые результаты. К сожалению, при избыточном использовании препарата в месте введения может развиться атрофия кожи, появиться телеангиэктазия или атрофический рубец. [4]
- Хирургическое иссечение рубца – не стоит прибегать к этому методу в качестве единственного средства, так как это всегда заканчивается рецидивом, превосходящим по своей площади имеющийся рубец. К этому методу можно прибегнуть после предшествующей длительной терапии, проводимой различными способами. [4]
- Криотерапия – лечение рубцов жидким азотом. Существуют различные методы его применения: спрей, контактный метод и внутриочаговый криозонд. Последний метод более эффективный. Кроме того, комбинация криотерапии с инъекциями ГКС дает наилучший результат по сравнению с другими. [4]
- Лазерное лечение – используются различные лазеры. Nd:YAG – лазер с длиной волны 1 064 нм используют для воздействия на сосуды рубцовой ткани. Кроме того, активно применяют СО2 и Er:YAG – лазеры во фракционном режиме. Но не рекомендуется использовать аблятивные лазеры (СО2 и Er:YAG ) в качестве единственного метода лечения, так как в этом случае высока вероятность рецидива. [5]
Также эффективным считается лазер на красителях (PDL) с длиной волны 585 нм. [6]
Есть данные об эффективном применении СО2 лазера во фракционном режиме во время проведения операции для улучшения косметического исхода заживления. [7]
- Мазь с 5-фторурацилом для лечения рубцов, но она не продается в России. [4]
- Ботулотоксин типа А – применяют для ослабления натяжения краев раны за счет снижения мышечной активности. Инъекции делают сразу после операции. [8]
- Крем с имиквимодом – рекомендуется использовать его после хирургического иссечения рубца для минимизации вероятности рецидива. [9]
- Другие методы – блеомицин, верапамил, TGF-β, интерферон, такролимус, сиролимус, тамоксифен, эпидермальный фактор роста, ретиноевая кислота, тамоксифен и другие препараты также считаются эффективными для лечения рубцов. [10]
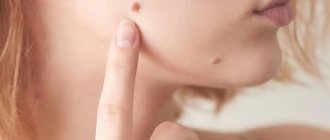
Ненужные отметины
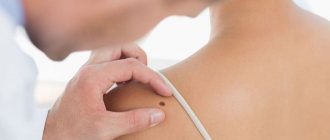
Удалению родинки (невуса) всегда должна предшествовать консультация дерматолога или онкодерматолога. А после операции крайне желательно провести гистологическое исследование удаленных тканей, поскольку некоторые родинки (особенно появившиеся недавно, неправильной формы, болезненные, растущие) могут переродиться в злокачественные опухоли. К тому же родинка часто залегает глубоко в тканях, и, удаленная не полностью, может снова «прорасти».
Способов как удалить родинки несколько: электрокоагуляция, лазерная хирургия, криодеструкция, хирургия.
Электрокоагуляция – применение высокочастотного тока для удаления родинки. После воздействия тока остаются небольшие и аккуратные рубцы.
При удалении родинок лазером происходит тромбирование мельчайших сосудов, что практически исключает кровопотерю. Кожа после такой операции быстро регенерируется, а косметический эффект достаточно высок. Но лазер может быть применим только к не вызывающим сомнения в доброкачественности родинкам. Анализ удаленных тканей в этом случае провести невозможно.
Традиционное хирургическое сечение – один из самых распространенных способов как избавиться от родинок, особенно плоских. Правда, иссекается не только невус, но и часть кожи вокруг. После операции придется снимать швы и решать, что делать с образовавшимся шрамом.
Криодеструкция (выжигание жидким азотом) не является оптимальным решением вопроса, как убрать родинки. Распространение холода в тканях сложно контролировать, поэтому легко травмировать прилегающие к родинке участки. В любом случае решать, какой метод применить, должен специалист.
Специалист по удалению бородавок, родинок, а также шрамов называется дерматокосметологом. Он обязательно должен иметь высшее медицинское образование и пройти специализацию по дерматологии и дерматокосметологии. Лучше всего, если место, куда вы обратитесь по поводу «дефекта кожи» будет известным институтом красоты или салоном с солидной репутацией.
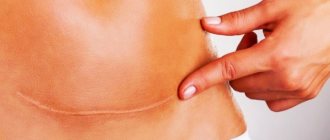
После удаления родинок и бородавок на коже остается шрам (рубец). Сложнее избавиться от послеоперационных и посттравматических рубцов. Полностью убрать рубец невозможно, но менее заметными их сделать возможно.
Если след очень большой – применяется так называемая W-пластика и Z-пластика. Рубец иссекается и перекрывается соседними тканями – остается только тонкая зигзагообразная линия.
Плоские шрамы, выделяющиеся только своей белизной, можно замаскировать косметическим путем с помощью микропигментации (она же татуаж). В специальном салоне в шрам вводят краску, по цвету совпадающую с кожей.
Сложнее с выпуклыми (келоидными) рубцами. У некоторых (чаще это люди со смуглой кожей) есть склонность к образованию келоидов: рубцы появляются в результате мельчайших царапин, а попытки избавиться от них зачастую приводят к рецидиву. В таких случаях обычные хирургические способы удаления дополняются рентгенотерапией, как в случае с опухолями. Внутрь рубцов вводятся гормоны, останавливающие их рост.
От не очень крупных шрамов спасет лазерная или механическая шлифовка. Правда, из-за высокой стоимости ее используют преимущественно для облагораживания лица. Лазер применяют под общим наркозом в течение 45-60 минут, шлифовальный резец (в сочетании с прижиганием) – под местным в течение 10-20 минут. Но результат получится оценить не сразу: в первую неделю придется избавляться от отека, а окончательно здоровый вид кожа приобретет только через полгода.
Куда чаще дерматохирургам приходится сталкиваться с поверхностными рубцами после угрей или «ветрянки». Это так называемые трофические («ямкообразные») рубцы. Они удаляются с помощью химического пилинга – шлифовки специальными кислотами. Больше хлопот с глубокими рубцами. В таких случаях дело может дойти до трансплантации ткани: удаляют рубец, а на его место пересаживают кусочек здоровой кожи, как правило, из-за уха.
Существуют и низкотравматичные способы избавиться от нежелательных отметин. Дно рубца можно «поднять», накачав под него наполнитель (имплантат). Препарат вводят в самую глубокую часть рубца, чтобы он сравнялся с поверхностью кожи. Результат моментальный, но недолговечный: процедуру придется повторить через полгода-год. В таких операциях обычно используют препараты на основе гиалуроновой кислоты, которые, в отличие от силиконовых, прекрасно совместимы с кожей и не вызывают отторжения и аллергических реакций.
Какой метод самый эффективный?
Самого эффективного средства лечения рубцов, к сожалению, нет. Наиболее результативной считается комбинация различных методов, которая всегда подбирается индивидуально. Доступным, эффективным и недорогим методом считают инъекции ГКС в гипертрофические или келоидные рубцы.
Отдельно выделяют атрофические рубцы: для их коррекции используют плоскостные абляционные лазеры, фракционные абляционные лазеры (CO2 и Er:YAG), различные комбинации лазеров (фракционные +PDL, Qsw+фракционные лазеры), коллаген, филлеры с гиалуроновой кислотой, PRP-терапию, микронидлинг, пилинг и ряд других методов [11, 12]
Раньше для коррекции атрофических рубцов применяли метод дермабразии, однако сейчас его практически не используют, так как он связан с риском появления побочных эффектов: бактериальных или вирусных осложнений, телеангиэктазии, гиперпигментации, длительного реабилитационного периода, а также гипертрофических или келоидных рубцов.
Преимущества лазерного удаления бородавок
Лазерное удаление имеет множество достоинств:
- Качественный результат. Во время операции новообразование удаляется полностью, отсутствует риск рецидива.
- Боль и неприятные ощущения минимальны или отсутствуют. Процедура выполняется под местной анестезией.
- Быстрота процедуры. Проведения лазерной деструкции бородавки занимает не более 5 минут.
- Минимально травмирующая процедура. Луч лазера действует только на клетки образования, не затрагивая рядом расположенные ткани.
- Отличный косметический эффект. После лазерного удаление не остается шрамов и рубцов.
- Универсальность. Благодаря точности действия лазера, данный метод можно использовать на любых частях тела, в том числе участках с тонкой и чувствительной кожей, слизистых оболочках, интимной зоне, коже век и т.д.
- Отсутствует реабилитационный период. Процедура проводится в амбулаторных условиях, после нее можно вести привычный образ жизни.
- Минимальный риск послеоперационного кровотечения. При действии лазера коагулируются кровеносные сосуды, что исключает риск развития кровотечения.
Как не надо лечить рубцы
Неверное лечение, помимо траты денег и времени, может привести к увеличению рубца. Что может стать причиной этого:
- несоблюдение рекомендаций врача после удаления или самолечение;
- травматизация и раздражение раны может привести к рецидиву;
- несоблюдение назначенных методов антисептики;
- удаление корки, которая сформировалась на месте удаления: под ней процесс восстановления проходит эффективнее.
Об эффективности народных средств в лечении рубцов в научных источниках не имеется достаточно сведений для оценки. Из своего опыта могу сказать, что не видел ни одного пациента, которому народные средства оказали сколько-нибудь значимые положительные изменения. И справедливости ради стоит сказать, что с применением народных средств в лечении рубцов сталкиваюсь редко.
Список литературы:
- J Am Acad Dermatol. 2016 Apr; 74(4): 607–25; quiz 625–6. doi: 10.1016/j. jaad. 2015.08.070. Wound healing and treating wounds: Chronic wound care and management. Powers JG, Higham C, Broussard K, Phillips TJ.
- J Am Acad Dermatol. 2016 Apr; 74(4): 589–605; quiz 605–6. doi: 10.1016/j. jaad. 2015.08.068. Wound healing and treating wounds: Differential diagnosis and evaluation of chronic wounds. Morton LM, Phillips TJ.
- Ann Hum Genet. 2022 Feb 27. doi: 10.1111/ahg.12245. Gene-based evaluation of low-frequency variation and genetically-predicted gene expression impacting risk of keloid formation. Hellwege JN, Russell SB, Williams SM, Edwards TL, Velez Edwards DR.
- Int. J. Mol. Sci. 2022, 19(3), 711; doi: 10.3390/ijms19030711. Recent Understandings of Biology, Prophylaxis and Treatment Strategies for Hypertrophic Scars and Keloids. Ho Jun Lee, Yong Ju Jang.
- Br J Dermatol. 2011 Nov; 165(5): 934-42. doi: 10.1111/j.1365-2133.2011.10492.x. Laser and intense pulsed light therapy for the treatment of hypertrophic scars: a systematic review. Vrijman C, van Drooge AM, Limpens J, Bos JD, van der Veen JP, Spuls PI, Wolkerstorfer A.
- Laser Ther. 2013 Dec 30; 22(4): 255–260. doi: 10.5978/islsm.13-OR-20 Laser Scar Management Technique. Takafumi Ohshiro, Toshio Ohshiro, and Katsumi Sasaki
- Arch Dermatol. 2011 Sep;147(9):1108-10. doi: 10.1001/archdermatol.2011.248. A randomized split-scar study of intraoperative treatment of surgical wound edges to minimize scarring. Ozog DM, Moy RL.
- Plast Reconstr Surg. 2022 Mar;141(3):646-650. doi: 10.1097/PRS.0000000000004110. Effects of Botulinum Toxin on Improving Facial Surgical Scars: A Prospective, Split-Scar, Double-Blind, Randomized Controlled Trial. Hu L, Zou Y, Chang SJ, Qiu Y, Chen H, Gang M, Jin Y, Lin X.
- Curr Pharm Des. 2017;23(15):2268-2275. doi: 10.2174/1381612822666161025144434. The Effectiveness of Topical Anti-scarring Agents and a Novel Combined Process on Cutaneous Scar Management. Fang QQ, Chen CY, Zhang MX, Huang CL, Wang XW, Xu JH, Wu LH, Zhang LY, Tan WQ.
- Dermatol Surg. 2022 Jan; 43 Suppl 1:S3-S18. doi: 10.1097/DSS.0000000000000819. Keloids and Hypertrophic Scars: Pathophysiology, Classification, and Treatment. Berman B, Maderal A, Raphael B.
- Clinical and Experimental Dermatology, June 1, 2013. Combination of intense pulsed light and fractional CO2 laser treatments for patients with acne with inflammatory and scarring lesions. B. Wang, Y. Wu.
- Skinmed. 2022 Aug 1; 15(4):271-276. eCollection 2022. Techniques for Optimizing Surgical Scars, Part 1: Wound Healing and Depressed/Atrophic Scars. Konda S, Potter K, Ren VZ, Wang AL, Srinivasan A, Chilukuri S.