Что представляет собой опоясывающий герпес?
Опоясывающий герпес, который также называют опоясывающим лишаем, — это инфекционное заболевание, вызываемое вирусом ветряной оспы. Это тот же вирус, который вызывает ветряную оспу. Опоясывающий герпес возникает только у тех лиц, которые ранее переболели ветряной оспой. Когда ветряная оспа проходит, вирус ветряной оспы остается в организме как неактивный. Это значит, что вы можете не чувствовать симптомов, но вирус в организме по-прежнему присутствует. Когда вирус ветряной оспы снова становится активным, он вызывает опоясывающий герпес.
Вернуться к началу
Опоясывающий герпес, симптомы и лечение заболевания
09.09.2021
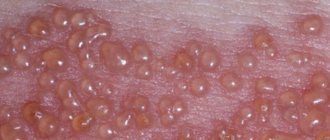
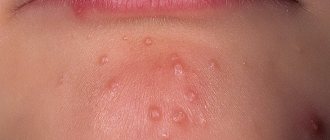
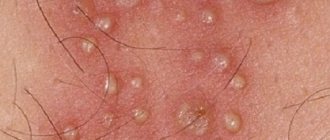
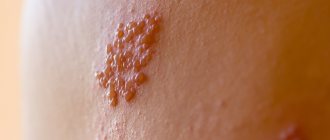
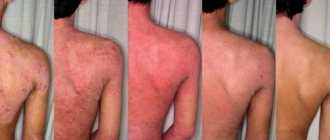
Герпес развивается быстро, проявляется на коже небольшими пузырьками. После окончания высыпаний формируются отдельные рубцы,
которые достаточно заметны на коже. Пузырьки развиваются группами, и степень появления оказывается на одной стадии, параллельно от
этого другая группа пузырьков имеет свое особенное развитие. Где образовываются пузырьки с болезнью: голова; тело; лицо; спина.
Заразен ли опоясывающий герпес?
Случаи инфицирования взрослого человека от больного не зарегистрированы, но у детей с ослабленным иммунитетом случаются болезни
ветряной оспы. Докторами было замечено трансплантарную передачу вируса от матери к плоду, что дало свои осложнения, и плод в результате погибал.
При беременности препараты от герпеса приведут к летальному исходу!
Да, герпес достаточно заразен и передается воздушно-капельным путем, при этом он может возникнуть даже у взрослого человека, если у того
ослабленный иммунитет.
У детей болезнь обычно возникает при совпадении определенных обстоятельств: попадание инфекции внутрь организма; ослабление иммунитета и его передача.
Источником инфицирования обычно становится: дети в старшем возрасте с лишаем или оспой; взрослые люди с болезнью; переносчики.
У детей до 10 лет болезнь встречается, но достаточно редко.
Можно и мыться при болезни?
Во время начала и обострения заболевания мытье категорически запрещено, делать это лучше тогда, когда болезнь полностью отступила и не проявляет
симптоматики. Процедуры с вхождением воды должны ограничится только необходимыми, но никак принятием ванной или душа.
Опоясывающий герпес, симптомы и лечение заболевания
Перед тем, как сыпь проявилась пациенту свойственно ощущать высокую чувствительность кожи и дикие боли. Начинается происхождение заболевания
из формирования небольших пузырьков, которые проявляют себя на слегка розоватой коже. Время формирования пузырьков зачастую составляет 2-3 дня.
В итоге пупырышки подвергаются вскрытию, выделяя прозрачного цвета жидкость, которая высыхает и покрывается коркой, ранка после этого затягивается.
К симптомам, которые зачастую проявляются относят: повышенную температуру тела; сильный зуб в области пузырьков.
Как происходит лечение
У больных с тяжелой формой проявления подлежат лечению в больнице. Устранение заболевания дома противопоказано.
В амбулаторных условиях лечение представляет собой: устранение симптомов; удаление болевого синдрома; предупреждение повторной локализации;
прием противовирусных средств. Препараты от герпеса применяются на протяжении всего периода заболевания до тех пор, пока высыпания не проявятся,
прорвутся и на них не появятся корочки.
Как предотвратить проявление заболевания?
Как известно, лучше предотвратить развитие болезни, чем вылечить ее, это касается и опоясывающего герпеса, поскольку заболевание достаточно
серьезное и трудно лечится. Чтобы не допустить появления болезни нужно любыми способами повышать иммунную систему, пить витаминные комплексы
или правильно питаться. Кроме того, стоит закалывать организм, как именно это делать – решать человеку индивидуально. В зрелом возрасте нужно
побольше гулять, заниматься физическими упражнениями и следить за здоровьем.
Опубликовано в Дерматология Премиум Клиник
Как распространяется опоясывающий герпес?
Опоясывающий герпес может распространяться через прикосновение к волдырям инфицированного человека. Диссеминированный опоясывающий герпес может распространяться через контакт с капельками жидкости из носа и горла инфицированного человека. Капельки, содержащие вирус, попадают в воздух, когда инфицированный человек кашляет или чихает. Их легко вдохнуть и заразиться инфекцией.
Если вы переболели ветряной оспой ранее, ваш вирус не станет активным в результате контакта с человеком, заболевшим опоясывающим герпесом. Тем не менее, если вы не болели ветряной оспой, вы можете заболеть ею после контакта с человеком, заболевшим опоясывающим герпесом.
Вернуться к началу
Продромальный период
Во время которого появляются боль и парастезии в области пораженного дерматома (реже — зуд,покалывание,жжение). Боли могут носить периодический или постоянный характер и сопровождаться гиперестезией кожи.Болевой синдром может симулировать плеврит,инфаркт миокарда,язвыдвенадцатиперстной кишки,холецистит,почечную или печеночную колику, аппендицит,пролапс межпозвоночных дисков,раннюю стадию глаукомы,что может приводить к трудностям диагностики и лечения.Боль в продромальном периоде может отсутствовать у пациентов в возрасте до 30 лет с нормальным иммунитетом.
Стадии развития сыпи при опоясывающем герпесе
| Эритематозно-папулезная стадия | |
| Заболевание начинается с появления сгруппированных эритематозных папул,распространяющихся по ходу 1-2 дерматомов.Высыпания при опоясывающем герпесе имеют короткую эритематозную фазу (часто она вообще отсутствует),после чего быстро появляются папулы. | |
| Везикулезная стадия | |
| В течение 1-2 дней папулы превращаются в везикулы,которые продолжают появляться в течение 3-4 дней.Элементы склонны к слиянию. Если период появления новых везикул длится более 1 недели,это указывает на возможность наличия у пациента иммунодефицитного состояния. | |
| Пустулезная стадия | |
| Пустулизация везикул начинается через неделю или раньше после появления первичных высыпаний. | |
| Стадия регресса | |
| Далее через 3-5 дней на месте везикул и пустул появляются эрозии и образуются корочки.Корочки обычно исчезают к концу 3-й или 4-й недели заболевания. Однако чешуйки,а также гипо- или гиперпигментация могут оставаться и после разрешения высыпаний опоясывающего герпеса. | |
Локализация опоясывающего герпеса по дерматомам
Особенностью высыпаний при опоясывающем герпесе являются расположение и распределение элементов сыпи,которые наблюдаются с одной стороны и ограничены областью иннервации одного сенсорного ганглия.
Наиболее часто поражаются области иннервации тройничного нерва,в особенности глазной ветви,а также кожа туловища T3-L2 сегментов. Поражение кожи в области грудной клетки наблюдается более чем в 50% случаев; реже всего сыпь появляется на коже дистальных отделов конечностей.Высыпания могут располагаться в области копчика. При этом развивается картина нейрогенного мочевого пузыря с нарушениями мочеиспускания и задержкой мочи (за счет миграции вируса на соседние автономные нервы); может ассоциироваться с опоясывающим герпесом сакральных дерматомов S2,S3 или S4.
Общие симптомы
Клиническая картина опоясывающего герпеса включает в себя кожные проявления и неврологические расстройства. У 20% больных отмечаются общие явления — повышение температуры,головная боль,плохое самочувствие,повышенная утомляемость,увеличение региональных лимфатических узлов,изменения ликвора (в виде лимфоцитоза и моноцитоза).Боли нередко предшествуют кожным изменениям и при соответствующей локализации могут симулировать инфаркт миокарда,аппендицит,почечную колику и т. п. Наиболее частой является локализация болей по ходу межреберных нервов.
Абортивный (стертый) опоясывающий герпес
| Характеризуется появлением в очагах гиперемии эритематозных бляшек и папул,но пузырьки не развиваются. |
Буллезный опоясывающий герпес
| Возникает при слиянии везикул.Характеризуется пузырями,эрозиями и корками с мелкофестончатыми очертаниями. |
Геморрагический опоясывающий герпес
| При геморрагической форме заболевания пузырьковые высыпания имеют кровянистое содержимое,процесс распространяется глубоко в дерму,корочки приобретают темно-коричневый цвет. |
Гангренозно-некротический опоясывающий герпес
| В некоторых случаях дно пузырьков некротизируется и развивается гангренозная форма,характеризующаяся образованием сгруппированных мелких струпов или сплошного черного струпа с мелкофестончатыми очертаниями. После заживления остаются соответствующие по размерам рубцы. Длительность течения обычного опоясывающего лишая — 2-4 недели,гангренозного — 2-3 месяца. Особо тяжелым течением отличается гангренозный опоясывающий лишай,развивающийся в области разветвления 1-й ветви тройничного нерва — на коже лба,век,носа и височной области. |
Генерализованный опоясывающий герпес
| У ряда больных (2-4%) наблюдается генерализованная форма опоясывающего лишая: помимо обычного очага поражения появляется более или менее распространенная сыпь,состоящая из везикул,напоминающих элементы ветряной оспы по всему кожному покрову наряду с высыпаниями по ходу нервного ствола. Повторного проявления инфекции в виде генерализованных высыпаний,как правило,не наблюдается. При наличии иммунной недостаточности (в том числе при ВИЧ-инфекции) кожные проявления могут появляться вдали от пораженного дерматома — диссеминированная форма.Вероятность появления и степень выраженности диссеминации высыпаний на коже повышаются с возрастом больного.Различают:
|
Опоясывающий герпес слизистой оболочки рта
| Поражение второй и третьей ветви тройничного нерва,а также других черепно-мозговых нервов может приводить к развитию высыпаний на слизистой оболочке полости рта (языке,твердом небе,деснах),глотки и гортани. |
Гиперкератический опоясывающий герпес
| Редкая форма заболевания,проявляющаяся в виде сплошных наслоений роговых масс или в виде фокально расположенных гиперкератических бляшек,папул,узлов,иногда напоминающих кожный рог и бородавки.Высыпания долго сохраняются в пределах одного или нескольких соседних дерматомов.Практически всегда наблюдается у ВИЧ инфицированных пациентов,но редко встречаются случаи и у ВИЧ-негативных.Еще называют бородавчатым опоясывающим лишаем (Verrucous Herpes Zoster). |
Офтальмогерпес
| Офтальмогерпес — герпетическое поражение любого ответвления глазного нерва. Поражение глазной ветви тройничного нерва наблюдается у 10-15% больных,высыпания при этом могут располагаться на коже от уровня глаза до теменной области,резко прерываясь по срединной линии лба. Поражение назоцилиарной ветви,иннервирующей глаз,кончик и боковые части носа,приводит к проникновению вируса в структуры органа зрения.При этом часто поражается роговица,приводя к возникновению кератита. Кроме того,поражаются другие части глазного яблока с развитием эписклерита,иридоциклита,воспаления радужной оболочки. Сетчатка редко вовлекается в патологический процесс (в виде кровоизлияний, эмболий),чаще поражается зрительный нерв,что приводит к невриту зрительного нерва с исходом в атрофию (возможно,вследствие перехода менингеального процесса на зрительный нерв). При опоясывающем герпесе с поражением глаз высыпания распространяются от уровня глаз до макушки,но не пересекают среднюю линию. |
Симптом Гетчинсона
| Наблюдаются сгруппированные везикулы,локализующиеся на крыльях или кончике носа.Ассоциируется с наиболее серьезными осложнениями офтальмогерпеса и является плохим прогностическим признаком. |
Синдром Ханта
| Ганглионит коленчатого узла (коленчатого ганглия лицевого нерва ),вызываемый вирусом опоясывающего герпеса и проявляющийся болью в узле ,часто с иррадиацией в лицо,затылок,шею,высыпаниями в области наружного слухового прохода ,барабанной перепонке ,иногда на языке и небе,параличом лицевых мышц и предверно-улиткового нерва с головокружением ,шумом в ухе и снижением слуха на стороне поражения. Для него характерны: боль в области наружного слухового прохода ,высыпания в области наружного слухового прохода ,паралич лицевых мышц ,снижение вкуса на передних двух третях языка . Болевой синдром имеет выраженную вегетативную окраску в виде жгучих,приступообразных,резких болей,усиливающихся в ночное время. В дальнейшем боли рецидивируют и беспокоят больного в течение многих месяцев и лет,вызывая потерю трудоспособности,нарушая сон,изменяя его психический и эмоциональный статус,формируя постоянный синдром — постгерпетической невралгии. Затяжной,тяжелый характер заболевания с длительным,выраженным алгическим синдромом способствует формированию личностных расстройств психики. |
Опоясывающий герпес у детей
| У новорожденных,матери которых перенесли во время беременности первичное инфицирование вирусом опоясывающего лишая,возможно внутриутробное заражение. У таких детей опоясывающий лишай развивается без предыдущего заболевания ветряной оспой. Младенческий опоясывающий лишай нередко приводит к временному парезу пораженных конечностей. Имеются единичные сообщения о заболевании детей раннего возраста опоясывающим герпесом. К факторам риска возникновения у детей относятся: ветряная оспа у матери во время беременности или первичная инфекция VZV в 1-й год жизни. Риск заболевания повышен у детей,которые переболели ветряной оспой в возрасте до 1 года.Опоясывающий герпес у детей протекает не так тяжело,как у пожилых пациентов,с меньшей выраженностью болевого синдрома; постгерпетические невралгии также развиваются редко. |
Опоясывающий герпес у больных ВИЧ-инфекцией
Риск развития заболевания у больных ВИЧ-инфекцией более высок,и у них чаще развиваются рецидивы заболевания. Возможно появление дополнительных симптомов за счет вовлечения двигательных нервов (в 5-15% случаев).Течение ОГ более длительное,нередко развиваются гангренозные и диссеминированные формы (25-50%),при этом у 10% больных данной категории выявляются тяжелые поражения внутренних органов (легких,печени,головного мозга). При ВИЧ-инфекции отмечаются частые рецидивы ОГв пределах как одного,так и нескольких смежных дерматомов.
Опоясывающий герпес у беременных
Заболевание у беременных может осложняться развитием пневмонии,энцефалита. Инфицирование VZV в I триместре беременности приводит к первичной плацентарной недостаточности и,как правило,сопровождается прерыванием беременности.Наличие инфекции должно служить основанием для проведения интенсивной профилактики последствий нарушения гемодинамики (плацентарной недостаточности,внутриутробной гипоксии,задержки внутриутробного развития плода).
Болевой синдром при опоясывающем герпесе
Боль является основным симптомом опоясывающего герпеса. Она часто предшествует развитию кожной сыпи и наблюдается после разрешения высыпаний (постгерпетическая невралгия). Боль при опоясывающем герпесе и постгерпетическая невралгия обусловлена различными механизмами. На ранних стадиях течения формируются анатомические и функциональные изменения,приводящие к развитию невралгии,что объясняет связь тяжести первичной боли с последующим развитием постгерпетической невралгии,а также причины неудач противовирусной терапии в ее профилактике.
Болевой синдром,ассоциированный с опоясывающим герпесом,имеет три фазы: острую,подострую и хроническую (постгерпетическая невралгия). Острая фаза болевого синдрома возникает в продромальный период и длится в течение 30 дней. Подострая фаза болевого синдрома следует за острой фазой и длится не более 120 дней. Болевой синдром,длящийся более 120 дней,определяется как постгерпетическая невралгия,которая может длиться в течение нескольких месяцев или лет,вызывая физическое страдание и значительно снижая качество жизни больных.
Непосредственными причинами продромальной боли являются субклиническая реактивация и репликация VZV в нервной ткани. Повреждение периферических нервов и нейронов в ганглиях является триггерным фактором афферентных болевых сигналов. У ряда больных болевой синдром сопровождается общими системными воспалительными проявлениями: лихорадкой,недомоганием,миалгиями,головной болью.
У большинства иммунокомпетентных пациентов (60-90%) сильная острая боль сопровождает появление кожной сыпи. Значительный выброс возбуждающих аминокислот и нейропептидов,вызванный блокадой афферентного импульса в продромальном периоде и острой стадии ОГ,может вызывать токсическое повреждение и гибель ингибирующих вставочных нейронов задних рогов спинного мозга. Выраженность острого болевого синдрома увеличивается с возрастом. Избыточная ноцицепторная активность и генерация эктопических импульсов могут приводить к увеличению и пролонгированию центральных ответов к обычным стимулам — аллодиния (боль и/или неприятное ощущение,вызванные стимулами,которые в норме не вызывают боли,например прикосновением одежды).
Предрасполагающими факторами к развитию остгерпетической невралгии являются: возраст старше 50 лет,женский пол,наличие продрома,массивные кожные высыпания,локализация высыпаний в области иннервации тройничного нерва или плечевого сплетения,сильная острая боль,наличие иммунодефицита.
При постгерпетической невралгии можно выделить три типа боли:
- постоянная,глубокая,тупая,давящая или жгучая боль;
- спонтанная,периодическая,колющая,стреляющая,похожая на удар током;
- аллодиния.
Болевой синдром,как правило,сопровождается нарушениями сна,потерей аппетита и снижением веса,хронической усталостью,депрессией,что приводит к социальной дезадаптации пациентов.
Осложнения опоясывающего герпеса
К осложнениям опоясывающего герпеса относятся: острый и хронический энцефалит,миелит,ретинит,быстро прогрессирующий герпетический некроз сетчатки,приводящий к слепоте в 75-80% случаев,офтальмогерпес с контралатеральным гемипарезом в отдаленные сроки,а также поражения желудочно-кишечного тракта и сердечно-сосудистой системы и др.
Изотопический ответ (феномен) Вольфа
Развитие нового кожного заболевания непосредственно на месте (анатомической области) регрессировавшего опоясывающего герпеса.Механизм полностью не изучен,предполагается,что герпетическая инфекция является триггером для местной иммунной регуляции — чрезмерного или дефектного иммунного ответа. Новый дерматоз может развиться в различные промежутки времени от нескольких дней до нескольких лет.Описанные дерматозы с изотопическим ответом:
|
|
Какие меры предосторожности принимаются в больнице, если у меня обнаруживается опоясывающий герпес?
Меры по изоляции — это мероприятия, которые мы проводим, чтобы предотвратить распространение инфекции среди пациентов. Если во время пребывания в больнице у вас диагностировали ветряную оспу, или вы подверглись риску заражения этим заболеванием:
- Вас поместят в отдельную палату.
- Дверь в вашу палату всегда должна быть закрытой.
- На вашей двери повесят табличку с информацией о том, что весь персонал и посетители должны вымыть руки с мылом или протереть их спиртосодержащим антисептиком для рук перед входом и после выхода из вашей палаты.
- Меры по изоляции, принимаемые в случае локализованного и диссеминированного опоясывающего герпеса, различны. При локализованном опоясывающем герпесе все посетители и персонал должны надевать желтый халат и перчатки во время пребывания в вашей палате. Они выдаются за пределами вашей палаты и могут быть утилизированы в вашей палате.
- При диссеминированном опоясывающем герпесе посетители и персонал должны надевать желтый халат, перчатки и респираторную маску во время пребывания в вашей палате. При соблюдении этих мер по изоляции вам запрещено ходить по отделению.
- кладовая для продуктов в вашем отделении;
Вы можете прекратить соблюдать эти меры предосторожности, когда подсохнут и покроются коркой все волдыри.
Вернуться к началу
Опоясывающий лишай
Опоясывающий лишай (herpes zoster) — распространенное заболевание человека, которое характеризуется общими инфекционными симптомами, кожными проявлениями и неврологическими нарушениями центральной и периферической нервной системы.
Заболевание вызывается вирусом Varicella zoster, который является одновременно возбудителем ветряной оспы. Вирус содержит ДНК, являясь нейродермотропным, поражает кожу, клетки центральной и периферической нервной системы. Вирус нестоек во внешней среде: быстро гибнет при нагревании, под воздействием ультрафиолетовых лучей и дезинфицирующих средств. Долго сохраняется при низких температурах.
Первично или после перенесенной ветряной оспы вирус через кожу и слизистые, далее лимфогенным и гематогенным путем проникает в межпозвоночные узлы и задние корешки спинного мозга, где долгое время может персистировать в латентном состоянии. При снижении иммунологической реактивности под влиянием различных факторов, таких как обострение хронических заболеваний, прием иммунодепрессантов, интоксикации, латентная инфекция, может активизироваться. Наиболее тяжело опоясывающий герпес протекает у больных онкологическими заболеваниями, ВИЧ-инфицированных, а также у лиц, получавших кортикостероиды или рентгенотерапию. Активация вируса сопровождается развитием ганглионеврита с поражением межпозвоночных ганглиев или ганглиев черепных нервов, а также задних корешков (Е. С. Белозеров, Ю. И. Буланьков, 2005). В тяжелых случаях в процесс могут вовлекаться передние и задние рога, белое вещество спинного мозга, головной мозг. Вирус также может поражать вегетативные ганглии, вызывая нарушения функции внутренних органов.
Патоморфологические изменения в головном мозге при поражениях ЦНС могут быть разнообразными. В легких случаях изменения происходят только в спинном мозге и корешковых ганглиях, в головном мозге регистрируются явления отека. В тяжелых случаях отмечают выраженную инфильтрацию подпаутинного пространства, явления отека мозга, геморрагии в белом веществе, базальных ганглиях и стволе мозга.
Инкубационный период при опоясывающем герпесе может составлять несколько лет от момента заражения. В клиническом течении основным является: продромальный период, период клинических проявлений и период остаточных явлений. Начинается все с повышения температуры, ощущения покалывания, жжения, зуда в месте высыпаний, головной боли. По ходу нервных стволов туловища, конечностей или головы появляются ограниченные розовые пятна до пяти сантиметров в диаметре. На вторые сутки появляются пузырьки размером 2–3 мм в диаметре, наполненные прозрачным содержимым. Количество очагов поражения может колебаться от одного до нескольких, тесно прилегающих друг к другу, образуя сплошную линию. С течением времени содержимое пузырьков мутнеет. Примерно на 8–10 день пузырьки подсыхают, образуются корочки, которые на 3–4 неделе отпадают. У многих больных неврологические проявления могут продолжаться несколько месяцев (до года).
Для типичных клинических проявлений опоясывающего герпеса характерна определенная последовательность кожных высыпаний. Высыпания носят сегментарный, односторонний характер и не переходят на другую сторону тела, в отличие от ветряной оспы.
Поражения нервной системы при опоясывающем герпесе занимают первое место среди осложнений этого заболевания. В структуре неврологических нарушений ведущее место занимают поражения периферической нервной системы [10]. Наиболее часто встречаются такие нарушения, как невралгии, невропатии черепных и периферических нервов, серозные менингиты и др. Наиболее частым проявлением является болевой синдром в зоне кожных высыпаний. Боли носят приступообразный характер, усиливающийся в ночное время. В дальнейшем боли могут усиливаться и беспокоить в течение нескольких месяцев и даже лет. Опоясывающий герпес может протекать также только с симптоматикой радикулярных болей, которым не предшествовал период высыпаний.
Чаще всего высыпания располагаются на коже туловища и конечностей. Локализация болей и появление специфической сыпи соответствуют пораженным нервам, чаще межреберным и носят опоясывающий характер. Интенсивность болей усиливается при малейшем прикосновении к коже, при движении, температурных перепадах. После того как пузырьки отпадают, эрозии эпителизируются, на коже может оставаться временная пигментация красного или красно-коричневого цвета. У некоторых больных может отсутствовать болевой синдром. А иногда опоясывающий герпес может проявляться только неврологической симптоматикой без отсутствия кожных проявлений.
Очень часто локализация болезни — кожа лица и головы, особенно ветви тройничного нерва. Проявления заболевания начинаются остро, с общих симптомов интоксикации и повышения температуры. У части больных может наблюдаться паралич лицевого нерва и невралгия тройничного нерва с продолжительностью до нескольких недель.
Могут быть проявления двигательных функций, которые происходят не только при локализации опоясывающего герпеса на участках кожи иннервируемыми черепными нервами, но и при вовлечении шейного, грудного и поясничного отделов спинного мозга, корешков и ганглиев. Почти у 5% больных при высыпаниях различной локализации наблюдаются парезы верхних и, чаще, нижних конечностей, которые свидетельствуют о явления очагового миелита.
Для понимания патогенеза herpes zoster важны данные патологоанатомических исследований, указывающие на связь участков высыпания с поражением соответствующих ганглиев. Хед и Кемпбелл (1900) на основании патогистологических исследований пришли к заключению, что как неврологические явления при herpes zoster, так и характеризующие их зоны кожных высыпаний возникают в результате развития патологического процесса в cпинальных узлах и их гомологах (гассеров узел и др.). Но уже Вольвиль (1924), изучив нервную систему больных, погибших от генерализованной формы опоясывающего лишая, пришел к выводу, что поражение межпозвоночных ганглиев при опоясывающем лишае не является обязательным. В воспалительный процесс часто вовлекается спинной мозг, причем поражаются не только задние рога, но и передние. Вольвилем и Шубаком (1924) описаны случаи, когда герпетические высыпания были первыми проявлениями полиневротического процесса, протекающего по типу паралича Ландри. Вольвиль считает, что воспалительный процесс поразил вначале чувствительные нейроны, а потом распространился на спинальные сегменты и периферические нервы. В случае, описанном Шубаком, при патологоанатомическом исследовании были обнаружены гнезда воспалительной инфильтрации в седалищных нервах, шейных симпатических узлах и соответствующих спинальных ганглиях, задних рогах спинного мозга.
Таким образом, в процесс вовлекаются не только спинальные и церебральные ганглии, которые поражаются чаще всего, но и вещество спинного (передние и особенно задние рога, белое вещество) и головного (продолговатый, варолиев мост, гипоталамическая область) мозга, а также оболочки мозга.
Патоморфологические и вирусологические исследования свидетельствуют о том, что вирус опоясывающего лишая широко диссеминирует по организму. Во время болезни его удается выделить из содержимого пузырьков, слюны, слезной жидкости и т. п. Это дает основание считать, что герпетические высыпания могут быть обусловлены не только оседанием вируса в чувствительных ганглиях и поражением находящихся в них парасимпатических эффекторных клеток, но и непосредственным внедрением его в кожу. Проникая в нервную систему, он локализуется не только в пределах периферического чувствительного нейрона (спинальные ганглии и др.), но и распространяется и на другие отделы ЦНС. При внедрении его в двигательные клетки и корешки возникает картина амиотрофического радикулоплексита; в серое вещество спинного мозга — миелитического синдрома; в ликворную систему — менингорадикулоневрита или серозного менингита и т. д.
Клиническая картина herpes zoster складывается из кожных проявлений и неврологических расстройств. Наряду с этим у большинства больных наблюдаются общеинфекционные симптомы: повышение температуры, увеличение гормональных лимфатических узлов, изменение (в виде лимфоцитоза и моноцитоза) и ликвора. Обычно на коже обнаруживаются эритематозные пятна круглой или неправильной формы, приподнятые, отечные, при проведении пальцем по которым ощущается некоторая шагреневидность кожи (мельчайшие папулы). Далее на этих участках последовательно возникают группы пузырьков, чаще различной величины. Пузырьки могут сливаться друг с другом, однако чаще всего они располагаются изолировано, хотя и близко один к другому — везикулярная форма herpes zoster. Иногда они имеют вид маленького пузыря, окруженного по периферии красным ободком. Так как высыпание происходит одновременно, элементы сыпи находятся на одном и том же этапе своего развития. Однако сыпь может появляться в течение 1–2 недель в виде отдельных групп. В последнем случае при осмотре больного можно обнаружить высыпания на различных стадиях эволюции. В типичных случаях пузырьки первое время бывают с прозрачным содержимым, скоро переходящим в мутное, а затем засыхают в виде корочки. Отклонение от описанного типа составляет более легкая абортивная форма herpes zoster. При этой форме в очагах гиперемии развиваются также папулы, которые, однако, не трансформируются в пузырьки, чем эта форма и отличается от везикулезной. Другой разновидностью является геморрагическая форма herpes zoster. Пузырьки имеют кровянистое содержимое, процесс глубоко распространяется в дерму, корочки становятся темно-коричневого цвета. В тяжелых случаях дно пузырьков некротизируется — гангренозная форма herpes zoster, после которой остаются рубцовые изменения. Интенсивность высыпаний при этом заболевании очень изменчива: от сливных форм, почти не оставляющих здоровой кожи на стороне поражения, до отдельных пузырьков, хотя в последнем случае боли могут быть резко выражены. Такие случаи дали повод к предположению, что может существовать и herpes zoster без кожного высыпания.
Кожные проявления соответствуют уровню поражения определенных вегетативных образований. По локализации выделяются поражения следующих ганглиев: гассерова, коленчатого, шейных, грудных, пояснично-крестцовых. Одним из ведущих симптомов заболевания являются неврологические расстройства, как правило, в виде болевого синдрома. Чаще всего он возникает за 1–2 дня до появления высыпаний. Боли, как правило, носят интенсивный жгучий характер, зона их распространения соответствует корешкам пораженного ганглия. Следует отметить, что болевой синдром усиливается в ночной период времени и под влиянием самых различных раздражителей (холодовых, тактильных, кинестетических, барометрических) и нередко сопровождается вегетососудистой дистонией по гипертоническому типу. Кроме того, у пациентов отмечаются объективные расстройства чувствительности: гиперестезии — больной с трудом переносит прикосновение белья, гипостезии и анестезии, причем одновременно с тактильной анестезией может существовать гипералгезия. Объективные расстройства чувствительности изменчивы по форме и интенсивности, они обычно ограничиваются временными расстройствами чувствительности в области высыпания или рубцов. Анестезии касаются всех видов чувствительности, но в некоторых случаях наблюдается диссоциированный тип расстройств; иногда в пределах одного вида чувствительности, например горячего и холодного. Изредка гиперестезии принимают характер раздражения в виде каузалгий. Не во всех случаях интенсивность болевого синдрома соответствует тяжести кожных проявлений. У некоторых больных, несмотря на тяжелую гангренозную форму заболевания, боли бывают незначительными и кратковременными. В противоположность этому, у ряда больных наблюдается длительный интенсивный болевой синдром при минимальных кожных проявлениях.
У части пациентов в острой фазе имеется диффузная цефалгия, усиливающаяся при изменении положения головы, что возможно связано с оболочечной реакцией на herpes zoster инфекцию. По мнению ряда авторов [11, 12], герпетические ганглиониты гассерова узла встречаются чаще, чем ганглиониты межпозвоночных узлов. У большинства больных с данной локализацией процесса наблюдается повышение температуры и отек лица на пораженной стороне, а также болезненность в точках выхода тройничного нерва.
Часто поражается роговица в форме кератита различного характера. Кроме того, поражаются другие части глазного яблока — эписклерит, иридоциклит, зостер радужки. Сетчатка очень редко вовлекается (кровоизлияния, эмболии), чаще изменения касаются зрительного нерва — неврит зрительного нерва с исходом в атрофию, возможно, вследствие перехода менингеального процесса на зрительный нерв. При офтальмогерпесе (ирите) может развиться глаукома; обычно же при зостере наблюдается гипотензия глазного яблока, которая обуславливается, по-видимому, поражением цилиарных нервов. Осложнения при зостере со стороны двигательных нервов встречаются довольно часто и располагаются в следующем порядке: III, IV, VI нервы. Из ветвей глазодвигательного нерва поражаются как наружные, так и внутренние веточки. Часто наблюдается птоз. Кожные высыпания при офтальмическом зостере часто протекают более тяжело, чем на других частях тела, возможно в зависимости от строения кожи в области глаза. Довольно часто наблюдается некроз пузырьков, тяжелые невралгии, сопровождающиеся слезотечением. Пузырьки высыпают не только на коже, но и на слизистых оболочках глаза. В результате процесса в роговице при офтальмическом зостере может развиться атрофия зрительного нерва и полная слепота. Кроме того, у некоторых больных отмечается выпадение бровей, ресниц на стороне поражения. Верхнечелюстные веточки тройничного нерва поражаются как в области кожи, так и в области слизистых (половина твердого и мягкого неба, небная занавеска, верхняя десна, внутренняя поверхность слизистой щеки, при этом слизистая носа может оставаться незатронутой). Веточки, снабжающие слизистые оболочки, могут быть поражены сильнее веточек кожных, и наоборот. Поражения нервов верхних и нижних челюстей не всегда остаются строго локализованными, так как боли иногда иррадиируют в область офтальмических и других ветвей.
При herpes zoster обычно поражается вегетативная нервная система. Однако клинические наблюдения показали, что в патологический процесс может вовлекаться и анимальная нервная система. Свидетельством этого является то, что у некоторых больных одновременно с поражением гассерова узла имелся периферический парез лицевого нерва на стороне герпетических высыпаний. При офтальмическом зостере парализуются как наружные, так и внутренние мышцы глаза. Параличи IV пары бывают редко. Глазодвигательные параличи чаще парциальные, нежели полные; чаще других мышц поражается m. levator palpebrae. Наблюдаются случаи офтальмического зостера с изолированным изменением формы и величины зрачка; односторонний симптом Арджила–Робертсона (Гильен). Эти параличи иногда частично или полностью самопроизвольно проходят без особого лечения.
Одновременное поражение лицевого, слухового и тройничного нерва впервые описал Франкль-Хохварт в 1895 г. Хант (1907) подробно описал четыре клинические формы этого заболевания, которое в дальнейшем стало называться синдромом Ханта, или herpes zoster oticus. На поражение коленчатого узла при этой форме herpes zoster впервые указал Нордал (1969). Обычно на ушной раковине или вокруг нее, а иногда в слуховом проходе и даже на барабанной перепонке появляются герпетические высыпания. Отмечается резкая болезненность в окружности ушной раковины. Нарушение функций лицевого, кохлеарного, вестибулярного нервов возникает в первые дни высыпаний или предшествует им. Боли в таких случаях локализуются в глубине слухового прохода и ушной раковине с иррадиацией в область сосцевидного отростка, аурикулярную и темпоропариетальную области.
Объективные расстройства чувствительности обнаруживаются сзади уха, в складке между ушной раковиной и сосцевидным отростком. Эта кожная область снабжается ушной веточкой Х пары, которая иннервирует задние стенки слухового прохода. Наконец, в случаях очень распространенного ушного зостера, последний захватывает не только наружный слуховой проход, ушную раковину, сосцевидный отросток, но и барабанную перепонку, которая иногда исключительно тяжело страдает. В таких случаях поражается область, иннервируемая V, VII и Х парами, причем поражение этих нервов сопровождается поражением ганглиев, соответственных черепных нервов или же анастомозов, связывающих конечные разветвления всех вышеперечисленных нервов.
Нередко одновременно с параличом VII пары наблюдается паралич мягкого неба, анестезия и парестезия в языке, часто расстройство вкуса в передних двух третях языка вследствие поражения. Поражение VIII пары обычно начинается шумом в ушах, который держится иногда долгое время после исчезновения других явлений. Гиперакузия при поражении VIII пары вызывается парезом n. stapeblii, хотя этот симптом может возникнуть также при изолированном и предшествовавшем поражении слухового нерва и представляет в таких случаях симптом раздражения. Гипоакузия может возникать независимо от поражения слухового нерва на почве местных поражений среднего уха, высыпания пузырьков на барабанной перепонке, закладывания наружного слухового прохода, вследствие припухания слизистой оболочки на почве высыпания зостера.
Вестибуляторные явления в противоположность кохлеарным обычно развиваются чрезвычайно медленно и выражаются различно: от легких субъективных симптомов головокружения до значительных расстройств статики.
Невралгия при ушном зостере в противоположность офтальмическому встречается редко. Отдаленные результаты не всегда благоприятны, так как может возникнуть стойкий парез лицевого нерва и глухота.
Вольвиль подчеркивает, что комбинация паралича VII и VIII пары, хотя и встречается особенно часто при зостере, тем не менее та же комбинация бывает при поражении гассерова узла, II, III, шейных ганглиев, и, наконец, все указанные выше участки могут поражаться одновременно.
Высыпания зостера описаны также в области иннервации IX пары; задней части мягкого неба, дужки, заднебоковых частях языка, части задней стенки глотки; эта же область иннервируется кроме IX также ветками Х пары: корень языка, гортани, надгортанника, базальная и задняя части стенки глотки. Хотя зостер преимущественно и даже элективно поражает чувствительные системы, тем не менее при нем иногда наблюдаются расстройства движений, особенно при локализации высыпаний в области головы, шеи, конечностей. Параличи при зостере носят корешковый характер, причем поражение задних корешков в этих случаях сопровождается явлениями со стороны соответствующих передних корешков.
Поражение шейных симпатических узлов часто сопровождается высыпаниями на коже шеи и волосистой части головы. Боли при этом наблюдаются не только в местах высыпаний, но и в области паравертебральных точек. Иногда могут возникнуть приступы, имитирующие лицевую симпаталгию.
При ганглионитах нижнешейной и верхнегрудной локализации наряду с обычными симптомами данного заболевания может наблюдаться синдром Стейнброкера. Доминирующими в картине указанного синдрома являются боли симпатического характера в виде жжения или давления, возникающие первоначально в кисти, а затем и во всей руке. Вскоре появляется и быстро нарастает отечность кисти, распространяющаяся на всю руку. Присоединяются трофические расстройства в виде цианоза и истончения кожных покровов, гипергидроза, ломкости ногтей. Движения пальцев кисти ограничены, болезненны. Часто боли и другие вегетативные расстройства держатся и после исчезновения высыпаний. Ганглиониты грудной локализации нередко симулируют клиническую картину инфаркта миокарда, что приводит к ошибкам в диагностике.
При герпетическом поражении ганглиев пояснично-крестцовой области чаще всего высыпания локализуются на коже поясницы, ягодиц и нижних конечностей; наряду с болями в местах высыпаний могут возникать болевые синдромы, симулирующие панкреатит, холецистит, почечную колику, аппендицит. Герпетические поражения пояснично-крестцовых ганглиев иногда сопровождаются вовлечением в процесс анимальной нервной системы, дающей картину ганглиорадикулитов (корешковый синдром Пори, Мацкевича, Вассермана).
Иногда наряду с высыпаниями по ходу нервного ствола появляются везикулярные высыпания по всему кожному покрову — генерализованная форма herpes zoster. Обычно заболевание не повторяется. Однако из литературы известно, что встречаются рецидивирующие формы заболевания на фоне соматической отягощенности: ВИЧ-инфекция, онкозаболевания, сахарный диабет, лимфогранулематоз и т. д.
Лечение. При лечении herpes zoster различной локализации и степени тяжести необходимо раннее назначение противовирусных препаратов. Известно, что в состав вируса входят белки, образующие его оболочку и несущие ферментативные функции, а также нуклеиновая кислота — носитель его генетических свойств. Проникая в клетки, вирусы освобождаются от белковой защитной оболочки. Показано, что в этот момент можно тормозить их размножение с помощью нуклеаз. Эти ферменты гидролизуют нуклеиновые кислоты вирусов, при этом не повреждают нуклеиновые кислоты самой клетки. Было установлено, что панкреатическая дезоксирибонуклеаза резко тормозит синтез ДНК-содержащих вирусов, таких как вирус герпеса, осповакцины, аденовирусы. Учитывая вышеизложенное, больным опоясывающим лишаем рекомендуется назначать дезоксирибонуклеазу внутримышечно 1–2 раза в сутки по 30–50 мг в течение 7 дней. Кроме того, у больных с высыпаниями на слизистой полости рта, конъюнктивы и роговицы препарат применяется местно в виде водного раствора. Назначение дезоксирибонуклеазы способствует быстрому регрессу кожных высыпаний и уменьшению болевого синдрома.
Хорошее действие при лечении опоясывающего герпеса оказывает препарат Изопринозин. Это иммуностимулирующее средство, обладающее противовирусным действием. Изопринозин блокирует размножение вирусных частиц путем повреждения его генетического аппарата, стимулирует активность макрофагов, пролиферацию лимфоцитов и образование цитокинов. Второй компонент повышает доступность Изопринозина для лимфоцитов. Уменьшает клинические проявления вирусных заболеваний, ускоряет реконвалесценцию, повышает резистентность организма.
Показания: вирусные инфекции у пациентов с нормальной и ослабленной иммунной системой (заболевания, вызванные вирусами herpes simplex типов 1 и 2, Varicella zoster, включая ветряную оспу, вирусами кори, паротита, цитомегаловируса (ЦМВ), вирусом Эпштейна–Барр); вирусный бронхит; острые и хронические вирусные гепатиты В и С; заболевания, вызванные вирусом папилломы человека; подострый склерозирующий панэнцефалит. Хронические инфекционные заболевания мочевыделительной и дыхательной систем; профилактика инфекций при стрессовых ситуациях; период реконвалесценции у послеоперационных больных и лиц, перенесших тяжелые заболевания; иммунодефицитные состояния. Изопринозин принимают внутрь, взрослым — 50 мг/кг/сут в 3–4 приема; для детей — 50–100 мг/кг/сут в 3–4 приема. Продолжительность лечения — 5–10 дней, в тяжелых случаях — до 15 дней. При заболеваниях, вызванных вирусами herpes simplex типов 1 и 2, лечение продолжают до исчезновения симптомов заболевания и еще два дня. При подостром склерозирующем панэнцефалите для взрослых и детей — 50–100 мг/кг/сутки в 6 приемов. При остром вирусном энцефалите для взрослых и детей — 100 мг/кг/сутки в 4–6 приемов в течение 7–10 дней. Затем следует перерыв в течение 8 дней, далее повторный курс в течение 7–10 дней. При необходимости дозы и длительность непрерывного курса могут быть увеличены при обязательном соблюдении перерыва в приеме препарата в течение 8 дней. Длительное лечение проводится под врачебным контролем. При остроконечной кондиломе в комплексной терапии с CO2-лазером — 50 мг/кг/сутки в 3 приема в течение 5 дней, далее с 3-кратным повторением указанного курса с интервалами в один месяц.
В последние годы для лечения опоясывающего лишая применяются противовирусные химиопрепараты из группы синтетических ациклических нуклеозидов. Наиболее хорошо изученным в настоящее время является ацикловир. Механизм действия ацикловира основан на взаимодействии синтетических нуклеозидов с репликационными ферментами герпес-вирусов. Тимидинкиназа герпес вируса в тысячи раз быстрее, чем клеточная, связывается с ацикловиром, поэтому препарат накапливается практически только в инфицированных клетках. Этим объясняется полное отсутствие у ацикловира цитотоксических, тератогенных и мутагенных свойств. Синтетический нуклеозид выстраивается в цепь строящихся ДНК для «дочерних» вирусных частиц, и этот процесс обрывается таким образом: прекращается репродукция вируса. Суточная доза ацикловира при опоясывающем лишае составляет 4 г, которые следует разделить на 5 разовых доз по 800 мг. Курс лечения составляет 7–10 дней. Наилучший терапевтический эффект достигается при раннем назначении препарата; сокращаются сроки высыпаний, происходит быстрое образование корок, уменьшается интоксикация и болевой синдром. Ацикловир второго поколения — валацикловир, сохранив все положительные стороны ацикловира, за счет увеличенной биодоступности позволяет уменьшить дозу до 3 г в сутки, а число приемов — до трех раз. Курс лечения составляет 7–10 дней. Фамцикловир применяют с 1994 г. Механизм действия такой же, как у ацикловира. Высокое сродство тимидинкиназы вируса к фамцикловиру (в 100 раз выше сродства к ацикловиру) обусловливает большую эффективность препарата при лечении опоясывающего лишая. Препарат назначают по 250 мг 3 раза в день в течение 7 дней.
Наряду с противовирусными препаратами для уменьшения болевого синдрома используют ганглиоблокаторы, такие как Ганглерон. Ганглерон применяют внутримышечно в виде 1,5% раствора по 1 мл 1 раз в сутки в течение 10–12 дней или 0,04 г в капсулах 2 раза в сутки в течение 10–15 дней в зависимости от степени выраженности болевого синдрома. Кроме того, неплохие результаты дает применение карбамазепина, особенно при поражении гассерова узла, препарат назначают с 0,1 г 2 раза в день, увеличивая дозу на 0,1 г в сутки, при необходимости до 0,6 г суточной дозы (в 3–4 приема). После уменьшения или исчезновения болей дозу постепенно понижают. Обычно эффект наступает через 3–5 дней после начала лечения.
При резко выраженном болевом синдроме назначают анальгетики и, в виде инъекций, рефлексотерапию. При рефлексотерапии обычно используют как точки общего действия, так и точки соответственно пораженному ганглию. Курс составляет 10–12 сеансов. Рекомендуют также назначение поливитаминов, в частности витаминов группы В. Местно можно использовать орошения интерфероном или мази с интерфероном, анилиновые красители, аэрозоль Эридин, мази Флореналь, Хелепин, Алпизарин. При гангренозных формах опоясывающего лишая применяют пасты и мази, содержащие антибиотик, а также Солкосерил.
Хорошие результаты дает орошение спреем Эпиген 4–5 раз в сутки в течение 7–10 дней с первых дней заболевания. При сочетании с терапией ацикловиром внутрь отмечается уменьшение болевого синдрома.
После разрешения кожных высыпаний лечение проводят невропатологи до исчезновения неврологической симптоматики.
Таким образом, лечение опоясывающего лишая должно быть комплексным и включать как этиологические, так и патогенетические средства.
Литература
- Баткаев Э. А., Кицак В. Я., Корсунская И. М., Липова Е. В. Вирусные заболевания кожи и слизистых. Учеб. пособие, РМАПО. М.: Пульс, 2001.
- Бутов Ю. С. Кожные болезни и инфекции, передающиеся половым путем.
- Картамышев А. И. Кожные и венерические болезни. Медгиз, 1954.
- Кожные и венерические болезни: Справочник. Под ред. О. Л. Иванова. М.: Медицина, 1997.
- Пальцев М. А., Потекаев Н. Н., Казанцева И. А. и соавт. Клинико-морфологическая диагностика заболеваний кожи (атлас). М.: Мед., 2004.
- Поспелов А. И. Краткий учебник кожных болезней. М., 1907.
- Скрипкин Ю. К., Кубанова А. А., Прохоренков В. И. и соавт. Дерматологическая синдромология. М. — Красноярск, 1998.
- Суколин Г. И. Клиническая дерматология. С.-Пб, 1997.
- Лезвинская Е. М., Пивень А. Л. Лабораторная диагностика: болезни кожи и инфекции, передающиеся половым путем. М.: Практическая медицина, 2005
- Ющук Н. Д., Степанченко А. В., Деконенко Е. П. 2005.
- Каламкарян А. А., Кочетков В. Д. 1973.
- Цукер М. Б. 1976.
И. М. Шаков, кандидат медицинских наук
ГОУ ДПО РМАПО, Москва
Контактная информация об авторе для переписки
gormed.su
Опоясывающий герпес, или лишай, возникает на фоне ослабления иммунитета как следствие активации вируса Herpesviridae. Наиболее подвержены заражению пожилые люди, а также пациенты с иммунодефицитом врожденного или приобретенного характера. Не редкость это заболевание и среди детей. Какие же типичные и атипичные симптомы известны современной медицине?
Что представляет собой опоясывающий герпес
Между первичным инфицированием и моментом появления симптомов может пройти несколько лет, поэтому заболевание характеризуется рекордным инкубационным периодом. Опоясывающий лишай «двигается» по нервам, постепенно добираясь до кожи, где и возникает внешне заметный воспалительный процесс. В зараженном участке усиливается боль и воспаляются лимфоузлы.
Типичные проявления
Заболевание начинается, как правило, с повышения температуры, головной боли, слабости, тошноты или рвоты. На фоне общего недомогания на пораженном участке больной ощущает зуд, боль и парестезию – расстройство чувствительности. Отек и эритема становятся заметны спустя 3-5 дней, а им на смену приходят папулы и пузырьки с серозным содержимым. На 7-10 день содержимое подсыхает и образуются корочки. Другое развитие событий – пузырьки лопаются и на их месте появляются болезненные ярко-красные эрозии.
Опоясывающий герпес может поражать слизистые оболочки носа и рта, конъюнктивы, влагалища, мочевого пузыря и прямой кишки. Не обойтись без консультации невролога, если проявления сопровождаются поражением нервов, расстройствами болевой и тактильной чувствительности, парезами. В тяжелых случаях в клинической картине присутствует поражение сердца, легких и желудочно-кишечного тракта.
К нетипичным формам заболевания относятся:
- Абортивная. Высыпания появляются только один раз, без повторных волн, и не сопровождаются нестерпимым зудом и болью. Спустя 3-4 дня болезнь идет на спад.
- Буллезная. Высыпания сливаются, образуя один сплошной пузырь. Последний постепенно подсыхает и оставляет после себя струп в виде большого пятна.
- Геморрагическая. Серозное содержимое окрашивается в красно-коричневый цвет спустя 3-5 дней.
- Гангренозная. Характеризуется тяжелым и продолжительным (более трех месяцев) протеканием, после чего на теле остаются рубцы.
Каков процент осложнений?
- Если опоясывающий герпес затрагивает тройничный нерв, с вероятностью в 30-60% возможно развитие конъюнктивита, кератита и неврита глазодвигательного и зрительного нервов. В этом случае консультации дерматолога уже недостаточно: нужно комплексное обследование у ряда специалистов.
- Дислокация кожных воспалений в районе шейно-грудного сегмента у 40-50% пациентов приводит к острой миопатии и парезам рук.
- Поражения пояснично-крестцовых участков сопровождаются в 10-15% случаев парезами ног, расстройствами мочеиспускания и кишечной непроходимостью.
- Иногда заболевание «добирается» до оболочек головного мозга, провоцируя развитие серозного менингита. Без осложнений такие формы протекают лишь у 20-25% пациентов.
- В 0,1-1% случаев следствием поражения головного мозга становится энцефалит.
Большинство пациентов благополучно выздоравливает, однако у некоторых неврологические симптомы сохраняются надолго. Поэтому лучше доверить лечение специалистам, особенно если развитие заболевания произошло на фоне ослабления иммунитета и справиться самостоятельно организму будет сложно.
Что важно знать о возбудителе заболевания и заражении им
Опоясывающий лишай вызывается вирусом ветряной оспы Varicella zoster. Его также называют вирусом герпеса 3 типа. Изначально, обычно еще в детском возрасте, этот вирус вызывает ветряную оспу (в народе — ветрянку), и лишь впоследствии, нередко спустя годы и даже десятилетия, при определенных условиях способен привести к опоясывающему герпесу.
Ниже на фотографии показан пример ветрянки у ребенка:
При попадании в организм, который раньше никогда с этой инфекцией не сталкивался, вирус через некоторое время проникает в кровь, с которой распространяется по всему телу, прежде всего поражая клетки кожи. В этих клетках происходит репликация вирусных частиц, клетки гибнут, что внешне проявляется в появлении множественных очагов воспаления — сыпи из мелких зудящих папул. Параллельно развиваются характерные симптомы интоксикации организма из-за гибели клеток, воспалительных и иммунных реакций.
Отдельные вирусные частицы проникают в отростки нервных клеток и по ним перемещаются к ядру нейрона, находящемуся в области спинного мозга. В итоге в ядро пораженного нейрона проникает вирусная ДНК, которая остаётся здесь до конца жизни клетки. Фактически, вирус сохраняется в организме до конца жизни человека.
На заметку: вирус ветряной оспы чаще всего поражает отростки нервных клеток, иннервирующих бока туловища, хотя в острый период болезни вирусные частицы присутствуют и на других участках тела. Далее мы увидим, как это связано со спецификой высыпаний при опоясывающем герпесе.
По мере развития ветрянки организм вырабатывает к её возбудителю иммунитет и постепенно уничтожает все вирусные частицы, находящиеся в клетках и межклеточном пространстве. Болезнь завершается, но ДНК вируса сохраняется в ядрах нервных клеток спинного мозга.
После этого на протяжении всей жизни человека зараженные клетки будут продолжать производить небольшое количество вирусных частиц. Эти вирионы периодически покидают нервные клетки для заражения окружающих тканей, но сталкиваются в межклеточном пространстве с антителами, макрофагами и другими агентами иммунной системы, которые уничтожают их.
Для человека такая активность вируса не заметна, поэтому инфекцию на этой стадии называют латентной, скрытой.
Здесь полезно учитывать следующие нюансы:
- Вирус ветряной оспы очень контагиозен (заразен). Заболеваемость им среди людей без специфического иммунитета (никогда раньше не встречавшихся конкретно с этим вирусом) составляет практически 100% – это уникальный показатель для вирусов вообще;
- При первом заражении вирусом Varicella zoster развивается только ветрянка;
- Чем старше заразившийся человек, тем тяжелее у него протекает болезнь. Дети переносят ветрянку легко, а взрослые, наоборот, болеют ею тяжело, что, однако, случается редко, так как большинство людей переболевают этой болезнью именно в детском возрасте;
- Если человек однажды переболел ветрянкой, то второй раз он ею уже не заболеет (благодаря пожизненному иммунитету). Исключение — тяжелые иммунодефициты у больного.
Именно эта специфика и определяет, почему непосредственно опоясывающим герпесом заразиться нельзя.
Способы снизить риск заражения
И без того невысокий риск заражения от больного с опоясывающим герпесом можно дополнительно снизить, если соблюдать элементарные правила инфекционной безопасности:
- Не контактировать с больным. Желательно вовсе не находиться с ним в одном помещении, а при такой необходимости следует избегать физического контакта;
- Не пользоваться вещами больного (например, полотенцем);
- Не садиться в кресло, в котором сидел больной, на диван или кровать;
- Самому больному имеет смысл максимально закрывать места высыпаний одеждой.
В то же время, излишне хлопотать о защите от такого заражения обычно не стоит. Для подавляющего большинства взрослых людей повторная встреча с вирусом ветряной оспы не страшна, а для детей — иногда даже желательна. Не зря во Франции и Германии распространена традиция обязательно навестить заболевшего ветрянкой ребенка знакомых или родственников — это гарантирует, что и здоровые дети из семьи гостей заразятся, переболеют и будут защищены от этой болезни во взрослом возрасте, когда она протекает гораздо более тяжело.
Резюмируем: опоясывающий лишай заразен, но в основном лишь для детей, причем при заражении разовьется ветряная оспа. И лишь затем, через очень длительный промежуток времени (обычно десятилетия) с весьма небольшой вероятностью может развиться и опоясывающий герпес (при ослаблении иммунитета). Если же человек ранее переболел ветрянкой, и у него нет иммунодефицита, то заражение от человека, больного опоясывающим герпесом, ему не грозит.