Общие сведения
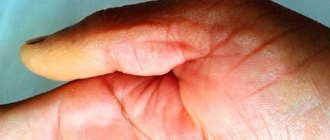
Термин «пиодермия» с древнегреческого языка означает «гнойная кожа». Это слово полностью характеризует заболевание. На кожном покрове возникают гнойнички, которые сливаются, образуя мокнущие экземы.
Если болезнь развилась впервые и протекает активно, речь идет об острой форме. Когда патология проявляется у ребенка периодически, врачи говорят о хроническом заболевании. Также существует разлитая (поражается 2 и более части тела) и локализованная (сыпь сосредоточена на небольшом участке) формы. В зависимости от глубины проникновения бактерий различают поверхностную и глубинную пиодермию. Каждая из перечисленных форм имеет свои симптомы.
Классификация
Возбудитель заболевания и особенности симптоматики позволяют выделить следующие специфические виды поражения:
- стафилодермии (провоцируются стафилококками): фурункулез, везикулопустулез, пузырчатка новорожденных, карбункулы и т.п.;
- стрептодермии: эрозивно-папулезная, интертригинозная, рожа, паронихия, импетиго.
Течение процесса может быть острым или хроническим, а наличие или отсутствие осложнений позволяет выделить осложненную и неосложненную формы, соответственно.
Симптомы пиодермии у ребенка
Внешние признаки детской пиодермии могут быть обманчивы, поскольку они сходны с симптомами многих дерматологических болезней. Еще сложнее идентифицировать возбудителя. Определить вид бактерии по внешнему виду высыпаний сложно: потребуются лабораторные анализы.
Но родители должны знать, как выглядит пиодермия. Эти сведения помогут вовремя заподозрить болезнь и обратиться к врачу. Отличительные особенности:
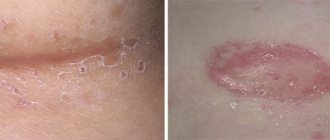
- на коже формируется ряд гнойников разного диаметра;
- сыпь распространяется по телу или остается на одном участке тела;
- одиночные высыпания или их группы мокнущие, влажные;
- чаще пиодермия у детей появляется на волосистой части головы.
Иногда по внешнему виду высыпаний можно предположить, какой возбудитель ее вызвал.
- Стафилококк. Излюбленным местом данных микроорганизмов остаются волосяные фолликулы. Стафилококковая инфекция обычно носит глубокий характер.
- Стрептококк. Поражает гладкую кожу, формируются наполненные жидкостью пузырьки. Они окружены воспалительной каймой. Пузырь разрывается при прикосновении, на его месте образуется сероватая корочка. Она безболезненно отпадает, не оставляя следов.
- Простой лишай. Это хроническая болезнь, вызываемая стрептококком. При разлитой форме у малыша поднимается температура до 37,8 градусов. У новорожденных лишай вызывает слабость, капризы, плач.
Чтобы подтвердить предположение, используют лабораторную диагностику кожных образцов.
Какие факторы приводят к появлению опрелостей подмышками у новорожденных?
- Слишком высокая температура и влажность воздуха;
- Одежда, подобранная не по погоде и не по размеру. Слишком жаркая, тесная одежда- не пропускает воздух, а также натирает кожу подмышечных впадин.
- Неправильно подобранные косметические средства для кожи новорожденного, а также их чрезмерное использование. Такие средства нарушают кислотный баланс и повышают чувствительность кожи. В этот пункт можно отнести и применение у детей средств-ирритантов для очищения кожи, к ним относятся мыла, детергенты, влажные салфетки с отдушкой/спиртом;
- Отсутствие или недостаточность применения воздушных ванн;
- Редкие купания ребенка, особенно в жаркое время года;
- Травмирование кожи: трение пеленок, чрезмерное мытье с усиленным очищением;
- Повышенная температура тела в следствие вирусных заболеваний.
Причины пиодермии
Возбудителями заболевания могут быть несколько видов бактерий. В основном это стрептококки и стафилококки, но встречается одновременное заражение обоими видами микроорганизмов.
Пиодермия может возникнуть на здоровой коже. Но для этого требуется наличие факторов риска:
- перегрев или переохлаждение;
- повреждения кожи (ожоги, ранки, трещины), через которые проникает инфекция;
- сопутствующие дерматологические болезни (дерматит, экзема);
- слабость иммунитета;
- болезни эндокринной системы, внутренних органов;
- заболевания нервной системы;
- склонность к аллергии, в частности гиперчувствительность к гноеродным бактериям и продуктам их жизнедеятельности;
- гиповитаминоз, неполноценное питание;
- несоблюдение гигиены.
Заражение происходит посредством контакта с больным человеком и его кожей. Поэтому в группе риска находятся дети, посещающие детский сад и школу.
Что такое абсцесс и механизм развития у ребенка
Воспаление сопровождается ограниченным скоплением экссудата в тканях и органах. Гнойники возникают у взрослых и детей.
Причина появления — патогенные микроорганизмы, которые проникают из других очагов инфекции или внешней среды. Вероятность появления абсцесса у ребенка зависит от патогенности микроорганизма, иммунной резистентности.
Иммунитет человека имеет основное значение в защите от инфекций. Его снижение увеличивает риск инфекционных заболеваний.
Внедрившиеся микроорганизмы несут на себе антигены, благодаря которым взаимодействие с клетками иммунной системы ребенка вызывает каскад биохимических реакций, провоцирующих воспаление. В результате появляется отек, боль, кожа становится красной, горячей. К месту инфицирования устремляются лейкоциты, микрофаги, иные клетки, которые уничтожают носителей антигена. Образуется содержимое абсцесса — смесь ферментов и тел микроорганизмов, иммунных клеток, омертвевших тканей.
В условиях воспаления, рефлекторного стаза и гипоксии начинается образование соединительной ткани – пиогенной оболочки, которая отделяет гной от здоровых тканей. Экссудат продолжает накапливаться, симптоматика — усиливаться. У ребенка появляется высокая температура, признаки интоксикации, размеры образования увеличиваются.
Яркие проявления у ребенка или взрослого характерны для поверхностного расположения. В случае локализации абсцесса глубоко в тканях симптоматика может быть сглаженной.
ЧИТАТЬ ТАКЖЕ: Разновидности лейкоплакии полости рта: симптомы и методы лечения
Лечение пиодермии
Консервативное лечение
Основу терапии при пиодермии составляют антибиотики. Их подбор осуществляется индивидуально на основе результатов бактериологического посева. Обычно рекомендуются антибактериальные медикаменты широкого спектра действия. Если пиодермия поверхностная и не представляет опасности для ребенка, рекомендуются антибактериальные мази местного действия. Внутрь антибиотики принимают при тяжелой форме болезни. Антибактериальная терапия продолжается в течение недели, реже — 14 суток, если симптомы не исчезают.
Лечение грудничков и детей до 3 лет при глубинной или осложненной форме пиодермии проводится в стационаре под наблюдением врачей. Детям проводят инъекции антибиотиков. Параллельно назначают и другие препараты:
- метаболические средства
- гепатопротекторы для защиты печени;
- витаминные комплексы;
- антисептическиие растворы (фукорцина, диоксидина, хлоргексидина, борной кислоты) для местной обработки воспалительных очагов.
Протирать спиртовыми растворами пораженные участки не рекомендуется, поскольку эти препараты не уничтожают возбудителей, но при этом раздражают кожу. Мыться мочалкой не разрешается, чтобы не распространять инфекцию по телу.
На время терапии ребенку показана диета, исключающая сладкие, жирные, соленые блюда. Нужно употреблять больше овощей и фруктов.
Хирургическое лечение
При тяжелых формах пиодермии из гнойников образуются фурункулы и карбункулы. Эти образования лечатся только хирургическим путем. Первым делом их вскрывают и санируют. После этого назначается комплексное лечение по вышеприведенной схеме.
Как лечить гнойный прыщ
Лечением абсцессов у детей занимается хирург. Сложностью для врача является поиск общего языка с маленьким пациентом, привлечение его внимания.
Первый этап лечения — диагностика. Нужно сдать кровь и мочу на анализы. После, учитывая самочувствие пациента, приступают к операции.
В случае расположения абсцесса во внутреннем органе требуется полостная операция. Подобное вмешательство тяжело переносится организмом. Были разработаны другие способы удаления. Используя УЗИ, вводят иглу в полость, удаляют гной. После вводят ферменты или антибиотики. Но такие операции проводятся редко, классический вариант дает результаты лучше.
ЧИТАТЬ ТАКЖЕ: Розеола детская заразна ли — 25 рекомендаций на
Наиболее безопасный в плане осложнений метод — иссечение в пределах здоровых тканей. Нет инфицированной раны, кожу обрабатывают антисептиками, вырезают абсцесс, не вскрывая пиогенной оболочки. После накладывают швы. Нет риска распространения инфекции, рана заживает быстрее, косметический дефект менее заметен. При использовании косметических швов шрамы практически незаметны.
Ткани организма ребенка пластичны, раны заживают быстрее.
После удаления гноя проводят общую терапию. Назначают препараты разных групп: антибиотики, витамины, кровезаменители.
В случае фурункулеза, когда образуются множественные абсцедирующие прыщи, рекомендуется иммуностимулирующая терапия. Этим занимается иммунолог. Перед лечением абсцессов проводится исследование иммунного статуса организма ребенка.
Прогноз и профилактика
Если заболевание протекает без осложнений, оно полностью излечивается, если родители выполняют рекомендации врача. При обширном поражении прогноз хуже.
Родителям стоит быть внимательными: при первых симптомах сыпи необходимо обращаться к врачу.
Снизить риск заражения помогут меры профилактики:
- обрабатывайте антисептиками раны и ссадины на коже малыша;
- одевайте ребенка по погоде;
- укрепляйте иммунитет закаливанием и физическими упражнениями;
- чаще гуляйте на свежем воздухе;
- следите за питанием ребенка;
- соблюдайте гигиену.
Важно помнить: пиодермия лечится и не оставляет после себя никакого следа, если вовремя обратиться к врачу. Опытные дерматологи ведут прием в клинике «СМ-Доктор». Записывайтесь на консультацию к врачу при наличии любых подозрительных высыпаний на коже ребенка.
Гнойничковые инфекции у детей
Серьезное отношение к гигиене ребенка – залог того, что многих проблем со здоровьем удается избежать. Это касается и заболеваний кожи – дерматитов, имеющих большое количество разновидностей. Наиболее распространенными из них у детей (в особенности у новорожденных) являются пиодермии. Пиодермией называют гнойное поражение кожи. Она представляет собой группу заболеваний, которые вызываются гноеродными микроорганизмами при внедрении их в кожу. Родителям важно знать, как передается пиодермия: это происходит при непосредственном контакте с больным и зараженными предметами.
Встречается заболевание наиболее часто у детей (особенно новорожденных) и имеет множество разновидностей. Считается, что пиодермия возникает в основном из-за неправильного питания и при плохом уходе за детьми. Однако это не всегда так. Вызывают данное заболевание кожи различные возбудители: стрептококки, стафилококки, пневмококки, синегнойные палочки, кишечные палочки и другие. Часто некоторые микроорганизмы мирно обитают в человеческом организме и не дают о себе знать. Но как только по каким-то причинам снижаются защитные функции организма и «открываются» ворота для инфекции, они начинают проявлять свои патогенные свойства.
Поскольку именно новорожденные и грудные дети имеют наиболее слабые защитные механизмы, то пиодермия встречается у них довольно часто с тяжелым течением, особенно при несвоевременном лечении и неправильном уходе. Дети до 2 месяцев не способны самостоятельно вырабатывать антитела. Поэтому очень важно в первые дни жизни малыша особенно тщательно следить за уходом кожи всего тела. Идеальными условиями для развития пиодермий являются испарения под пеленками с клеенкой, пот, слюна, моча, выделения из носа, которые несвоевременно вычищаются, ведь груднички имеют тонкий и рыхлый роговой слой кожи, который легко поразить возбудителю. Переохлаждение и перегревание организма также может быть причиной гнойного заболевания кожи. Провоцируют пиодермию и зудящие дерматозы: экзема, крапивница, чесотка, нейродермит и прочее.
К другим причинам появления пиодермии относят:
- укусы насекомых;
- заболевания внутренних органов и нарушения нервной системы;
- иммунодефицит;
- недостаток белка в рационе.
Как определить пиодермию?
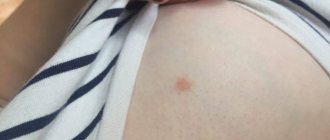
Не заметить ее на коже ребенка невозможно. Начинается все с небольших участков покраснения, которые со временем покрываются маленькими пузырьками, наполненными гноем. После «прорывания» пузырьков содержимое вытекает и на их месте, на коже, образуются сухие корочки. Обычно следов от отпавших корочек не остается. Однако если не устранять причину появления гнойничков, не лечить их, то на теле ребенка могут появиться фурункулы, в худшем случае могут иметь место абсцесс и флегмона. В итоге возникает ряд осложнений, ухудшается общее состояние ребенка. В крайне тяжелых случаях может развиться сепсис – общее заражение организма.
Гнойничковые заболевания кожи проявляются по-разному. Все зависит от возбудителя, от глубины поражения кожи, от самого течения болезни, от индивидуальных свойств организма, от состояния иммунной системы и так далее.
Формы пиодермии, которые встречаются в детском возрасте
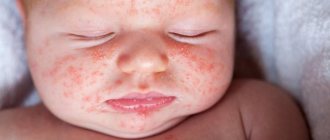
Везикулопустулез (перипорит). Развивается наиболее часто у грудничков. Предшествует перипориту потница, которая вызвана перегреванием. Сопровождается везикулопустулез множественными высыпаниями (прозрачные пузырьки) на туловище, в складках, на коже головы. При правильном уходе высыпания исчезают через несколько дней. Везикулопустулез относится к стафилококковой пиодермии.
Стрептококковое импетиго. Развивается вследствие расчесов при зудящих высыпаниях (укусы насекомых, чесотка, атопический дерматит, гнойный отит). Характеризуется появлением на лице гнойничков с гнойным содержимым, которые образуются в корочки и отпадают, оставляя нестойкие розовые пятна и мелкие рубцы. Наблюдается у детей первого года жизни
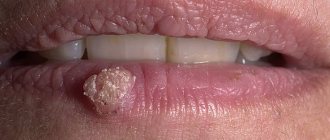
Щелевидное импетиго. Образуются пузырьки в углах рта, у наружных углов глаз, у крыльев носа. Они очень быстро вскрываются, оставляя после себя болезненные трещины. Заболевание часто носит хронический характер, особенно при наличии кариозных зубов, коньюктивита, ринита, гиповитаминоза В2 и В6.
Псевдофурункулез. Гнойный процесс развивается в толще кожи, в протоках экринных потовых желез. Часто наблюдаются рецидивы. Высыпания возникают в виде небольших узлов с отеком мягких тканей. Сопровождается данное заболевание нарушением общего состояния ребенка: повышается температура тела, ухудшается аппетит, снижается масса тела, появляется диспепсия.
Пиококковый пемфигоид (эпидемическая пузырчатка новорожденных). Характеризуется поверхностным гнойным поражением кожи. Высыпания проявляются в виде пузырей небольшого размера, которые после лопания не образуют корочки. Появляются на животе и конечностях, реже на слизистых оболочках. Иногда впоследствии может развиться септикопиемия (сепсис).
Эксфолиативный дерматит Риттера. Это заболевание считается злокачественной разновидностью пиококкового пемфигоида. Появляется оно уже в первую неделю жизни ребенка и является самым тяжелым заболеванием, которое вызывает стафилококк. Высыпания, сопровождающие течение болезни, напоминают раны при ожогах второй степени и поражают все тело ребенка. Течение болезни имеет ряд осложнений, в 50% наблюдается летальный исход. Связано заболевание с проникновением в организм новорожденного стафилококка фаговой группы 2. Этот микроорганизм вырабатывает особый токсин, который и провоцирует отслойку эпидермиса.
Это далеко не полный список форм пиодермии у детей. При любых подозрениях на данное заболевание нужно срочно обращаться к врачу. Своевременное лечение способно снизить ряд осложнений.
Лечение пиодермии проводится наружно или системно – в зависимости от формы и вида заболевания. Однако важно придерживаться 3 правил:
- Не мочить пораженные участки кожи.
- Состричь волосы в местах высыпаний.
- Соблюдать гигиену ребенка.
При пиодермии у новорожденных лечение, наоборот, подразумевает регулярные ванны с добавлением марганцовки. Для обнаружения возбудителя сдается бактериологический посев. Если площадь высыпаний небольшая и гнойнички слабо выражены, применяются наружно антибактериальные и противогрибковые мази, кремы, антисептические растворы (марганцовка, зеленка).
При обширных высыпаниях и ухудшениях самочувствия ребенка назначается антибактериальная терапия. Для усиления иммунитета прописываются поливитамины.
Применяется при легкой форме пиодермии лечение народными средствами в виде компрессов с соками алое, картофеля, отварами тысячелистника, корня лопуха, мази из вазелина и измельченных листьев сельдерея.
И, наконец, всегда помните о мерах профилактики. Тщательный уход, полноценное питание, соблюдение правил личной гигиены, внимательное отношение к лечению общих заболеваний, немедленная обработка появившихся микротравм – вот что сможет уберечь ваших детей от неприятного заболевания.
Заместитель главного врача
по медицинской части Елена Ивановна Раковская