О заболевании
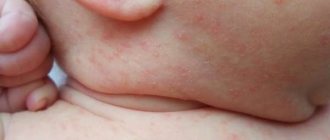
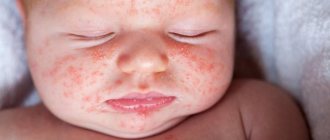
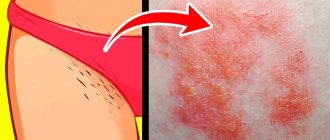
Опрелости – это раздражение нежной кожи малыша механическим трением или выделениями (мочой, фекалиями). Кожа чаще страдает в естественных складках (промежность и под мышками). Воспаление первично возникает без инфекции, особенно при смене питания, которое изменяет свойства кала. Однако в силу особенностей детской кожи может быстро присоединиться бактериальная или грибковая инфекция, требующая немедленного лечения.
Опрелости чаще возникают у девочек и мальчиков, находящихся на искусственном вскармливании, с превышением возрастной массы тела, имеющих расстройства пищеварения, склонных к аллергии, имеющих лактазную недостаточность, аномалии развития почек. Способствуют развитию опрелостей излишнее укутывание, высокая температура в помещении, несвоевременное купание, длительное пребывание в мокрых пеленках или подгузнике неподходящего размера.
Степени
Специалисты различают три степени развития опрелостей:
- Самый щадящий вариант, при котором наблюдается покраснение кожных покровов, но серьезных повреждений нет.
- Интенсивность цвета на данной стадии усиливается. На воспаленной коже образуются трещинки и гнойнички, возможна эрозия. Кожа на ощупь становится более грубой.
- Самая опасная стадия, при которой опрелость – мокнущая. На воспаленной поверхности имеются эрозии и язвочки (возможны кровянистые выделения). Малыш испытывает жжение, у него возникают проблемы со сном, ухудшается общее самочувствие.
Классификация опрелостей у ребенка
Специалисты выделяют несколько видов опрелостей кожи у детей, во многом определяющих выбор метода лечения патологии:
- дерматит пеленочный – покраснение и сыпь появляются только в тех местах, которые постоянно соприкасаются с мокрыми пеленками;
- кольцо аллергическое – возникает вокруг анального отверстия вследствие пищевой аллергии, которая развивается на новый продукт питания;
- экзема себорейная – кожа нижней части живота и гениталий огрубевает, отекает, жирная на ощупь, граница с нормальной кожей четкая, выглядит как гиперемированное (ярко-красное) огромное пятно;
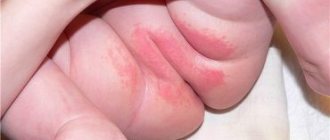
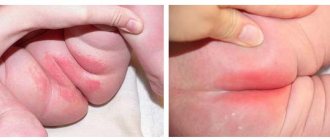
- интертриго – поражает естественные складки (ягодичные, локтевые, подколенные и остальные), на фоне покраснения образуются мокнущие трещины, провоцирует данное состояние повышенная влажность;
- кандидомикоз генитальный – возникает при присоединении грибковой инфекции, имеет вид красных пятнистых высыпаний;
- импетиго – возникает при попадании гноеродной инфекции, имеет вид вначале отдельных, а затем сливных гнойников небольшого размера, после высыхания образующих корочки. Импетиго у детей образуется на ягодицах.
Возможные осложнения
Опрелости первой стадии обычно легко излечиваются даже без медицинских препаратов. Однако, если болезнь долгое время игнорировалась, бороться с ней становится довольно трудно – требуется медикаментозное лечение, постоянное наблюдение за ходом заболевания со стороны специалиста, при том, что даже эти меры не всегда способны избавить маленького пациента от угрозы осложнений. Например, от грибковой инфекции, которая выражается в виде самой опасной формы опрелости — импетиго.
Присоединившаяся к основному заболеванию вторичная инфекция может стать причиной кожного сепсиса.
Степени и симптомы опрелостей у ребенка
Существует три степени тяжести опрелостей у детей, каждая из которых характеризуется специфическими симптомами:
- 1 степень: легкое поражение, при котором на коже обнаруживаются небольшие участки покраснения;
- 2 степень: поражение средней тяжести, характеризующееся появлением эрозий ярко-красного цвета с большим количеством мелких трещин, реже гнойничков;
- 3 степень: тяжелое и обширное поражение кожи с образованием постоянно мокнущих трещин, появлением пузырей, эрозий и язв; в этом случае велик риск инфекционных осложнений.
Поведение малыша при опрелости первой степени никак не изменяется, повреждение кожи обнаруживается при смене пеленок. При второй степени ребенка беспокоит жжение, боль и зуд, что проявляется плаксивостью, капризностью, беспокойством, плохим сном. Присоединение бактериальной инфекции проявляется повышением температуры тела, ухудшением аппетита и другими симптомами общего характера.
Виды инфекционной опрелости
При опрелости создаются оптимальные условия для инфицирования очагов поражения. Наиболее часто встречаются интертриго грибковой и стрептококковой природы. Стрептококковые опрелости чаще встречаются в складках за ушами, кандидозные и смешанной природы – в пахово-бедренных и межъягодичных складках, под грудными железами у женщин.
Кандидозная опрелость
Грибы рода Candida являются сапрофитами кожи, постоянными ее обитателями. На фоне воспаления в условиях повышенного потоотделения грибы приобретают патогенные свойства и начинают активно размножаться.Кандидозные опрелости часто регистрируются у лиц спониженной сопротивляемостью организма, в том числе при сахарном диабете. Очаги поражения локализуются в основном в складках под молочными железами, в паху и в складках живота у женщин, в пахово-мошоночной области и области заднего прохода у мужчин, в межпальцевых промежутках кистей и стоп.
В крупных складках вначале появляются мелкие везикулы, которые быстро вскрываются, на их месте появляются эрозии. Далее площадь эрозий за счет периферического роста увеличивается в размерах, образуя обширные участки поражения темно-красного цветас блестящей и влажной поверхностью и четкими границами. Форма очагов неправильная, по периферии образуется белая полоска отслаивающегося эпидермиса и очаги отсева. В глубине складок образуются болезненные трещины. Высыпания сопровождаются сильным зудом.
Из-за повышенной потливости стоп опрелость может развиться на ногах. Инфицирование дрожжеподобныеми грибамистоп составляют от 2 до 5%. Очаги поражения чаще всего локализуются в 3 и 4 межпальцевых складках.Кожа в этих местах мацерируется, отслаивается и приобретает белесоватую окраску. В глубине складок образуются трещины. Больных беспокоит жжение и зуд, при присоединении бактериальной флоры — болезненность. Течение заболевания упорное и склонно к рецидивам.
Рис. 14 и 15. Покраснение, неправильная форма очагов, наличие по периферии отслаивающегося эпидермиса в виде белой бахромки и очаги отсева – основные признаки кандидозного интертриго.
Рис. 18 и 19. На фото кандидозная опрелость в складках на животе у мужчины и женщины.
Рис. 20 и 21. На фото кандидозная опрелость в области ануса.
Рис. 16 и 17. Опрелости межпальцевых промежутков на кисти и стопе.По краям очага поражения видна бахрома из омертвевшего эпидермиса, под ним — покрасневшая кожа.
Кандидозная опрелость у мужчин
Особое место среди опрелостей занимает интертриго у мужчин. Кожные покровы в пахово-мошоночной области особо нежные и при повышенной влаге, трении и контакте с мочой быстро воспаляются. Этому способствует повышенная потливость, недостаточная вентиляция, обильное оволосенение и ношение одежды из синтетических тканей. При заболевании отмечается значительная инфильтрация кожи, появляется сильный зуд, а значительные расчесы приводят к образованию выраженных мокнущих повреждений.
Рис. 22 и 23. На фото дрожжевая опрелость в паху у мужчин.
Рис. 24 и 25. На фото опрелость кандидозная в паху у мужчин. Справа на фото по периферии отчетливо видны очаги отсева.
Стрептококковая опрелость
В ряде случаев опрелость осложняется бактериальной инфекцией. Основным возбудителем является бета-гемолитическими стрептококками группы А (БГСА, S.pyogenes). Наиболее часто заболевание регистрируется у больных сахарным диабетом.
Стрептококковое интертриго характеризуется появлением множества пузырьков на довольно обширных участках гиперемированной кожи. Очаги быстро вскрываются и образуется сплошная эрозированная поверхность. В глубине складок образуются глубокие болезненные трещины. Больных беспокоит зуд, жжение и боли. При длительном воздействии провоцирующих факторов болезнь приобретает длительное течение.
Рис. 26 и 27. Стрептококковая опрелость межъягодичной области.
Причины появления опрелостей у ребенка
Опрелости случаются практически у каждого малыша, даже при идеальном уходе. Так происходит потому, что кожа – наиболее уязвимая часть организма ребенка-грудничка. Детская кожа тонкая и рыхлая, защитная функция ее сформирована не в полной мере. Кожа у детей при пропитывании жидкостью набухает (мацерируется), что способствует повреждению даже при незначительном прикосновении.
У детей первого года жизни недостаточно сформирована так называемая водно-липидная мантия – первый кожный барьер, пленка на роговом слое эпидермиса. Все остальные барьеры – клеточный, гуморальный – также развиты недостаточно в силу возраста. Поэтому малыши подвержены местной бактериальной инфекции, которая быстро распространяется из первичного очага на подлежащую кожу.
Непосредственная причина – длительный контакт с влагой, которые образуются при расщеплении мочевины. В кале есть ферменты (протеаза и липаза), которые буквально разъедают кожу. При поносе опрелости могут развиваться в течение нескольких часов.
Кожа некоторых детей может реагировать на отдельные компоненты детской косметики, новую марку подгузников или другие гигиенические средства. Это не значит, что в детских товарах есть некачественные компоненты, просто у ребенка повышена индивидуальная чувствительность к некоторым веществам.
Как быстро вылечить народными средствами
Вариантов народного лечения опрелостей, пожалуй, еще больше, чем готовых фармацевтических средств, однако они требуют очень большой осторожности в применении и обязательного согласования с детским врачом – велик риск, что какие-то из них могут вызвать у ребенка аллергическую реакцию.
Вот что может помочь против опрелостей у малыша:
- картофельный крахмал (либо кукурузный) как заменитель присыпки;
- отвар дубовой коры или череды для целебных ванн;
- мазь, приготовленная из вазелина и настоя березовых почек;
- сок подорожника, которым можно мазать места воспалений;
- примочки из листьев фиалки, измельченных до состояния кашицы;
- отвар из тысячелистника для заживления микротрещин.
Лечение опрелостей у ребенка
Выбор метода лечения опрелостей у новорожденных детей зависит от степени, объема и локализации (в паху, на ногах и т.п.) поражения, а также индивидуальных особенностей организма ребенка. В большинстве случаев достаточно амбулаторной помощи и тщательного ухода за кожей.
Лечение опрелостей 1 степени у грудных детей, это, в первую очередь, пристальное внимание к ежедневным процедурам. Менять пеленки и подгузники желательно чаще, чтобы кожа малыша не была влажной. При пеленании желательно обмыть ягодицы и гениталии, особенно после дефекации, и дать коже высохнуть естественным образом. После этого нужно смазать проблемные места детским кремом. Хорошо, если малыш принимает воздушные ванны (некоторое время лежит голышом). После вечернего купания нужно подождать, пока ребенок полностью обсохнет, и только затем пеленать.
В лечении опрелостей 2 и 3 степени у детей используют такие медикаменты следующей направленности:
- подсушивающие;
- противоаллергические;
- противовоспалительные;
- ранозаживляющие;
- антисептические.
Сочетая тщательный уход и назначенные врачом лекарства местного действия, всегда удается справиться с опрелостью в короткий срок.
Список источников
- Рюмина И. И. Профилактика и лечение пеленочного дерматита в условиях неонатологического стационара /Вопросы современной педиатрии /2015/ ТОМ 14/ № 2.- с. 298-299.
- Гарина С. В., Солдатова О.Н., Тумаева Т. С., Балыкова Л. А. Современные представления о механизмах возникновения и подходах к лечению пеленочного дерматита// Лечащий врач. — 2014. -№ 5.
- Коваль Г.С. Профилактика и лечение пеленочного дерматита // Вопросы современной педиатрии, 2004, т.3, №5, с.60-64.
- Студеникин В.М., Студеникина Н.И. Пеленочный дерматит: профилактика, лечение, экстрадермальные аспекты/ Лечащий врач. — 2009. — №3.
- Заплатников А. Л. Профилактика и лечение пеленочного дерматита у детей // Актуальные вопросы развития детей. 2008.№ 4. С. 24.
Профилактика опрелостей у ребенка
Профилактические меры разнообразные, основываются на многовековом опыте ухода за младенцем. Все, что прикасается к нежной детской коже, должно быть натуральным, включая ткани и косметические средства. От синтетических вещей следует отказаться. Во время купания нужно тщательно промывать все складочки. После каждой дефекации малыша подмывают теплой водой, иногда несколько раз подряд, до полной чистоты. Один или два раза в неделю рекомендуется купать в слабом отваре череды или ромашки. Время от времени все пеленки и подгузники нужно снимать, давая малышу возможность двигать ручками и ножками свободно, а коже — «дышать».
Если на коже появились первые признаки воспаления, подозрительные места следует обрабатывать слабым (розовым) раствором марганца. После это не вытирать, а дать высохнуть. За младенцем надо внимательно наблюдать, и если воспаление не проходит в течение 1-2 дней – обращаться к педиатру.
Также следует внимательно отнестись к прикорму. Неизвестно, как малыш отреагирует на новый продукт. Первый фруктовый или овощной прикорм должен состоять только из одного овоща или фрукта. То же самое относится к кашам, молочным и мясным продуктам. Смешивать продукты можно только после того, как каждый в отдельности проверен на предмет переносимости. Новый продукт нужно давать первый раз небольшой порцией (примерно 1 чайная ложка), чтобы не навредить.
Присыпки и масла, используемые при уходе, тоже нужно пробовать по отдельности.
Детские врачи клиники «СМ-Доктор» имеют огромный практический опыт. Специалисты посоветуют оптимальные средства ухода и помогут быстро избавиться от опрелостей. Обращайтесь к квалифицированным педиатрам, чтобы ваш малыш жил активной и радостной жизнью!
Этапы развития опрелостей
Симптомы опрелости легко определить на глаз, они довольно специфичны. Легкая степень опрелости не должна вызывать паники, ведь при своевременном и должном уходе это раздражение на коже можно быстро устранить. А вот последующие стадии болезни способны вызвать впоследствии массу проблем, с которыми можно бороться годами. Опрелости на второй и третьей стадии развития относят к дерматологическим заболеваниям.
- Опрелость на первом этапе называется эритематозной. Кожа в месте поражения имеет небольшое покраснение. Если в этой зоне имеется повышенное выделение пота и кожного сала, кожа будет постоянно увлажнена. Важно на этой стадии исключить трение, это поможет остановить развитие проблемы и самостоятельно ее решить.
- На втором этапе к покраснению присоединяется раздражение между складками кожи. Если вовремя не заметить проблему, состояние кожи начнет стремительно ухудшаться. Усугублению проблемы будут способствовать потливость, усиленное выделение кожного сала и, конечно, трение. Кожа может тереться о кожу или об одежду, особенно опасна в этом смысле тесная одежда и ненатуральные ткани.
- На третьем этапе проблема выходит на уровень заболевания. На коже помимо раздражения и покраснения появляются трещины, которые превращаются в раны. Гипергидрация и трение дополняются присоединившейся инфекцией (ее возникновение более чем вероятно). Все это приводит к развитию серьезного поражения кожного покрова, справиться с которым самостоятельно без врачебной помощи просто невозможно.
Недержание мочи и кала также являются распространенной причиной появления опрелостей у пожилых женщин. При отсутствии своевременной гигиены повышенная влажность и специфический состав выделений оказывают на кожу крайне неблагоприятное воздействие и ведут к появлению раздражения.
Рекомендуем
«Перелом бедра у пожилых людей: симптомы, лечение и реабилитация» Подробнее
Что делать если потеет под грудью: профилактика неприятности
Чтобы предупредить появление опрелостей под молочными железами в жаркое время нужно соблюдать ряд простых правил:
- Носить удобное «дышащее» белье без жестких элементов.
- Использовать детские присыпки при обильном потении.
- Принимать душ 2 раза в день.
- Тщательно вытирать складки под грудью после купания.
- Не менять часто косметические средства.
- Менять белье после обильного потоотделения.
Эти простые советы помогут сделать маловероятными даже опрелости под грудями у пожилых женщин. Если заболевание всё же возникло и прогрессирует, то стоит немедленно обратиться к врачу.
Вы можете задать свой вопрос нашему автору:
Как избавиться от потницы под грудью?
Для избавления от легкой потницы под грудями достаточно 2-3 раза в день принимать душ. После активного потоотделения желательно обмыться дополнительно. Рекомендуются ванны с отварами череды, коры дуба, ромашки. После душа можно подсушивать кожу детскими присыпками, цинковыми эмульсиями или кремами «Бепантен», «Судокрем».
Для профилактики инфекционного процесса область под грудью нужно обрабатывать растворами хлорофиллипта или марганцовки. Противогрибковый фукорцин и метиленовый синий безвозвратно красят одежду, от чего применять их нужно осторожно.
При сильном зуде прописываются дополнительно антигистаминные или гормональные мази: супрастин, тавегил, кремген. При распространении воспаления на большую площадь возможно и внутреннее применение противоаллергических средств (при беременности только после консультации с гинекологом).
Если воняет под молочными железами, то это основание для назначения местных или системных антибиотиков, но применять эти препараты можно только после посещения доктора.
Вылечить потницу при адекватной терапии можно всегда, главное не заниматься самолечением при выраженных формах этого заболевания.
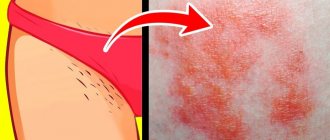
Механизм развития отклонения
Воспалительный процесс, приводящий к образованию опрелости в паху у женщин и мужчин любого возраста, начинается вследствие трения поверхности эпидермиса об одежду/постель, усиленного выделения пота, повышенной влажности, большого объема кожного сала, перегрева тела.
Наиболее подвержены дерматологическому расстройству:
- младенцы;
- пожилые люди;
- лежачие больные;
- тучные люди;
- неаккуратные люди, пренебрегающие уходом за собственным телом;
- люди, страдающие гипергидрозом.
При определенных условиях воспалительный процесс на коже может развиться в любом месте, где имеются кожные складки.