Экзема – это дерматологическое воспалительное заболевание кожи, которое внешне выражается в покраснении кожного покрова и высыпании заполненных жидкостью пузырьков. Именно из-за них болезнь и получила своё название, ведь в переводе с греческого ἔκζεμα является производным от слова «вскипать».
Действительно, покраснения и высыпания на коже не являются привлекательным зрелищем, и окружающие начинают обходить человека с экземой стороной. Кроме того, люди боятся заразиться – ведь не все знают, что экзема для них безопасна.
Что такое экзема?
Как отдельную болезнь экзему стали выделять только в XIX веке, но не потому, что раньше её не существовало. Просто внешние проявления экземы схожи с симптомами иных кожных заболеваний, и врачи не имели должных знаний и опыта, чтобы отличить их друг от друга.
Итак, что же такое экзема? Это хроническое воспаление наружных слоёв кожного покрова, чередующее острую фазу и период ремиссии (затухания заболевания). Наиболее часто экзема наблюдается на лице, руках и стопах ног, но развиться она может абсолютно на любой части тела.
Покраснение, отёк и высыпание пузырьков вызывают у пациента ощущение сильного зуда и жжения, поражённый участок кожи чешется, порой возникают болезненные ощущения.
Микробная экзема у беременных
Часто беременные женщины могут болеть дерматозом. Их организм претерпевает определенные изменения. Ослабляется иммунитет, нарушается гормональный фон. Особых рисков для плода и женщины нет. Но такие неприятные ощущения, как зуд и постоянное желание почесаться, создают определенный дискомфорт. При возникновение болезненных симптомов следует сразу посетить дерматолога.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Причины экземы
Истинные причины развития этого заболевания до сих пор не выяснены. Специалисты сходятся во мнении, что возникновение экземы имеет многофакторный характер.
Дерматологи считают, что экзема представляет собой аллергическую реакцию организма на нарушение в нём обменных процессов. Движущим фактором может стать и расстройство эндокринной и нервных систем, а также генетическая предрасположенность человека.
Иногда экзема возникает на месте длительно незаживающих ожогов и ран из-за развивающихся в ней микробов, провоцирующих воспалительный процесс.
Риск развития экземы увеличивается при наличии следующих факторов:
- недостаток в организме витаминов, микроэлементов и ненасыщенных жирных кислот;
- наличие паразитов в организме (глистов);
- аллергическая реакция на пищевые продукты, пыль, химические вещества, пыльцу и т.п.;
- нарушения деятельности пищеварительного тракта;
- воспаление желчного пузыря (холецистит);
- дисбактериоз;
- поражения почек;
- грибковые заболевания кожи;
- гормональные изменения в организме;
- хронические инфекционные заболевания;
- иммунодефицит (особенно наследственный);
- стрессы и переутомления;
- переохлаждение или перегрев организма.
Микробная экзема у детей
Младенцы в возрасте от двух месяцев и до полугода, а также дети – подростки могут заболеть микробной экземой. Болезненные признаки могут проявиться:
- По причинам наследственного характера;
- В связи со слабовыраженным иммунитетом;
- При сахарном диабете;
- У детей с нарушенной эндокринной системой;
- На фоне протекающих аллергических заболеваний.
Вышеуказанные причины связаны с колебаниями гормонального фона. Малышу, который питается материнским молоком, не страшна эта болезнь. Те, кто здоров, содержатся в чистоте, не страдают от дерматоза.
Виды экземы
Экзему подразделяют на несколько форм в зависимости от течения болезни и механизмов её развития.
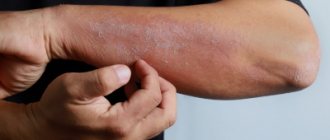
- Истинная экзема – она же идиопатическая. Наблюдается отёк кожного покрова и множественные высыпания пузырьков, которые, лопаясь, образуют мокнущие участки, со временем покрывающиеся жёсткой корочкой. Поражённая кожа шелушится, зудит, болезнь же, утихая, снова переходит в острую стадию.
- Микробная экзема – та, которая развивается на ранах и ожогах вследствие воспалений из-за размножения микроорганизмов. Без должного лечения микробная экзема может сильно увеличиться в размерах и перейти в истинную, хроническую форму.
- Микотическая экзема возникает при аллергической реакции организма на заражение грибками. Чтобы вылечить такую экзему, нужно в первую очередь избавиться от первопричины – микоза.
- Себорейная экзема развивается, как правило, у больных себореей (нарушением функции сальных желёз).
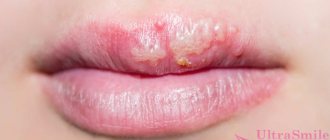
Кроме того, врачи часто выделяют в отдельные формы экзему губ (высыпание пузырьков на губах) и экзему груди у женщин (покраснения и пузырьки наблюдаются на сосках).
Как лечат экзему при беременности
Поскольку экзема во время беременности может иметь разный характер течения, способы коррекции симптомов подбирают индивидуально. Общий принцип лечения заключается в назначении мазей и других местных средств, которые будут оказывать минимальное влияние на организм женщины.
Возможно, кроме дерматолога и гинеколога потребуется консультация других узких специалистов, например, гастроэнтеролога, который исключит болезни желудка, или лора, который обнаружит воспаления ЛОР-органов. Это объясняется тем, что причиной обострения экземы может стать другое заболевание. С учетом этого, а также принимая во внимание срок гестации и симптомы, врач подбирает, как и чем лечить экзему при беременности.
Гормональные препараты
Использовать гормональные мази можно только по назначению врача. Такие препараты могут оказывать негативное влияние на плод. По этой причине их не используют в первом триместре беременности. Большинство гормональных мазей разрешены с 12-16 недель и при условии, что потенциальная польза для женщины выше риска для плода. Оценить это может только специалист, который учтет способность того или иного лекарства проникать через плаценту и его влияние на тонус матки.
Гормональные мази от экземы при беременности стараются назначать в крайних случаях, когда нормализация режима питания и негормональные средства не дали результатов. Другое правило — использовать такие серьезные препараты краткими курсами и только местно, т. е. для обработки кожи, а не приема внутрь.
Негормональные препараты
В большинстве случаев лечение экземы у беременных происходит с применением негормональных мазей, которые мягко влияют на организм женщины, помогая устранить воспаление и неприятные симптомы. Среди таких препаратов выделяют Бепантен, Элидел, Цинковую мазь.
В клинике «ПсорМак» для лечения используют негормональную мазь на основе растительных компонентов, разработанную по авторской методике доктора В. Ф. Мака, имеющего опыт в дерматологии более 25 лет. Уникальный способ лечения помог уже сотням пациентов, в чем можно убедиться, изучив их отзывы и результаты лечения. Растительная мазь не раздражает кожу и не усугубляет течение болезни, а мягко снимает покраснение, воспаление, зуд и другие неприятные симптомы экземы.
Диета и профилактика
Чтобы не провоцировать обострение экземы, женщине необходимо соблюдать диету. Полезно употреблять много овощей и фруктов, свежей зелени, круп, нежирного мяса, молочных продуктов. Избегать необходимо:
- выпечки,
- шоколада,
- цитрусовых,
- орехов,
- цельного коровьего молока,
- морепродуктов,
- красных овощей и фруктов,
- меда.
В доме не должно быть никаких аллергенов вроде перьевых подушек или ковров, в которых могут находиться клещи. Необходимо меньше контактировать с бытовой химией — проводить уборку и мыть посуду в перчатках. Одежда должна быть из мягких натуральных тканей с небольшим содержанием вискозы, без синтетики и шерсти.
Не менее важно соблюдать правильный режим дня, избегать стрессов, отдыхать и чаще бывать на свежем воздухе. И самое главное — не заниматься самолечением, а при первых неприятных симптомах сразу обращаться к врачу, чтобы не усугубить болезнь и быстрее с ней справиться за счет своевременно принятых мер. Если вы столкнулись с экземой при беременности — обратитесь в клинику «ПсорМак», где вы сможете пройти диагностику и получить правильное лечение.
5 ноября 2021
Автор статьи: врач-дерматолог Мак Владимир Федорович
Список литературы
- Ахтямов, С.Н. Практическая дерматокосметология / С.Н. Ахтямов, Ю.С. Бутов. М.: Медицина, 2003. — 391 с.
- Архангельская, Е.И. Материалы к клинике, этиологии и патогенезу диффузной стрептодермии и микробной экземы: автореф. дис. .д-ра мед. наук / Е.И. Архангельская. Л., 1973. — 38 с.
- Айзикович, JI.A. Тезисы научных работ VIII Всероссийского съезда дерматовенерологов / JI.A. Айзикович, Т.В. Соколова. 4.1. // Дерматология. — 2001.- С. 205.
- Бакстон, П. К. Дерматология / П. К. Бакстон. М.: Изд-во БИНОМ, 2005,- 175 с.
- Белоусова, Т.А. Нейрогенные факторы патогенеза экземы: автореф. дис. . канд. мед. наук/Т.А. Белоусова. М., 1984. — 18 с.
- Демидова, М.А. Эпидемиологические и фармакоэкономические аспекты применения антигистаминных препаратов в лечении больных экземой / М.А. Демидова, Е.В. Богданова // Рос. журн. кожных и венерических болезней. 2009. — №2. — С. 46-49.
- Кудрявцева, Е.В. Локоид и современные подходы к наружной терапии атопического дерматита / Е.В. Кудрявцева, A.B. Караулов // Иммунопатология, аллергология, инфектология. 2003. — №4. — С. 57-62.
- Михайленко, A.A. Аллергия и аллергические заболевания /A.A. Ми-хайлепко, Г.А. Базанов. М.: Мед. информ. агентство, 2009. — 304 с. 30.
- Прохоренков, В.И. Экзема / В.И. Прохоренков, Т.А. Яковлева 3-е изд. — Красноярск: ПИК «Офсет», 1994. — 255с.
Результаты
Экзема — острое или хроническое аллергическое рецидивирующее воспалительное заболевание кожи, вызываемое различными экзогенными и эндогенными факторами, характеризующееся полиморфной сыпью, обусловленной серозным воспалением кожи, поливалентной сенсибилизацией и сильным зудом [9, 10].
Классификация экзем
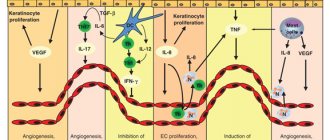
. Общепринятой классификации экзем не существует. По клиническим проявлениям отечественные дерматологи различают следующие формы экзем: истинную (пруригинозную, микробную, дисгидротическую), себорейную, роговую (тилотическую), детскую и профессиональную. Разновидностями М.Э. являются монетовидная (нуммулярная или бляшечная), паратравматическая, микотическая, варикозная, сикозиформная и экзема сосков и пигментного кружка у женщин [9, 10]. В соответствии с Федеральными клиническими рекомендациями по ведению больных экземой (2016) все они, независимо от формы, шифруются как L.30 [10]. Однако в этом разделе имеются только L.30.0 — монетовидная экзема; L.30.1 — дисгидроз; L.30.2 — кожная аутосенсибилизация; L.30.3 — инфекционный дерматит; L.30.4 — эритематозная опрелость; L.30.5 — питириаз белый; L.30.8 — другой уточненный дерматит; L.30.9 — дерматит не-уточненный. Это существенно затрудняет статистический учет встречаемости различных клинических вариантов экземы. Некоторые авторы МЭ обозначают «инфекционной экземой» [11], что по МКБ-10, вероятно, соответствует инфекционному дерматиту (L.30.3). Но в патогенезе экземы и дерматита есть существенные отличия. В зависимости от длительности заболевания выделяют острую (до 3 мес), подострую (3—6 мес) и хроническую (более 6 мес) стадии заболевания [12] (рис. 1).
Рис. 1. Стадии течения микробной экземы. а — острая; б — подострая; в — хроническая.
Зарубежные авторы истинную экзему отождествляют с атопическим дерматитом (атопическая экзема), хотя эти нозологические формы имеют четкие дифференциально-диагностические критерии. К экземам также относят нуммулярную, везикулезную ладонно-подошвенную экзему и аутосенсибилизирующий дерматит [13]. Первые два варианта экзем фактически соответствуют микробной и дисгидротической экземам. Возвращаясь к традициям отечественной дерматологии, в России все научные публикации по МЭ строятся с учетом клинических форм, принятых в нашей стране.
Патогенез микробной экземы
. Этиопатогенетические аспекты МЭ, по данным научных исследований, многоплановы. Однако механизмы развития иммунных отклонений в организме в целом и непосредственно в коже больных полностью не установлены, поэтому необходим комплексный подход к изучению патогенеза экземы [14—16]. Экзема, в том числе и МЭ, формируется под влиянием иммунологических, нейроэндокринных, метаболических, инфекционно-аллергических, вегетососудистых, наследственных и других факторов [9, 17—21]. Преимущественное значение тех или иных эндогенных и экзогенных влияний неоднозначно, поэтому принято считать МЭ полиэтиологическим заболеванием.
Роль кожного барьера в патогенезе микробной экземы.
Неповрежденная кожа защищает организм человека от проникновения инфекционных патогенов. Это обусловлено плотным сцеплением роговых чешуек, кислой рН (4,5—5,3), жирными кислотами кожного сала, синтезом в эпидермисе некоторых интерлейкинов, а также биологическим равнове-сием и антагонистическим взаимодействием патогенной, условно-патогенной и непатогенной микрофлоры [4]. Изменение структуры рогового слоя приводит к повышению проницаемости кожи для грибов и бактерий [22]. Сдвиг показателей pH эпидермиса в щелочную сторону приводит к усилению десквамации корнеоцитов, нарушению процессов формирования ламеллярных телец, вызывает истончение кожи и замедляет восстановление кожного барьера. В целом поствоспалительный дефицит эпидермального барьера может быть обусловлен дефицитом инволюкрина, приводящим к нарушению когезии корнеоцитов; недостатком натуральных увлажняющих факторов, способствующих дегидратации, и липидов рогового слоя; генетически детерминированным дефицитом филаггрина [23]. Микробные аллергены обладают выраженной антигенной активностью, вызывают и поддерживают иммунное воспаление. Нарушение целостности кожного покрова при его расчесывании вследствие зуда формирует входные ворота для инфекции. Экссудация, сопровождающая экзему, способствует концентрации белков на поверхности кожи и создает благоприятные условия для размножения вторичной инфекции [4].
Состояние микробиоты кожи у больных микробной экземой.
В последние годы все больше внимания уделяют изучению состояния микробиоты кожи у больных МЭ [21, 24—26]. У здорового человека микрофлора принимает участие в реализации защитной функции кожи путем подавления патогенных микроорганизмов непатогенными [27]. Видовые и количественные изменения состава нормальной микрофлоры кожи могут сопровождаться как развитием заболевания, так и манифестацией болезней, протекающих субклинически [28, 29].
В соскобах пораженного эпидермиса у больных МЭ в Москве в 80% случаев высевается Staphy-lococcus
aureus
, в 14% —
S. haemolyticus
, в 40,7% — нелипофильные дрожжевые грибы, преимущественно рода
Candida
spp. [24]. В исследовании, выполненном спустя 10 лет в Москве, также установлено преобладание грамположительной кокковой микробиоты, представленной в основном
Staphylococcus
spp. (64,3%) и
Streptococcus
spp
.
(33,3%) [21]. Авторы также установили наличие в носоглотке
S. aureus
(33,3%),
Klebsiella pneumoniae
(19,8%),
Proteus vulgaris
(16,7%). Инфекционные патогены с более низкой частотой высевались также в отделяемом урогенитального тракта и при исследовании кала на дисбактериоз. На преобладание кокковой микрофлоры в очагах поражения при МЭ свидетельствуют результаты исследований, выполненные в Самаре [25]. Стафилококки высеяны у 96,7% больных. Их видовой состав был представлен:
S. aureus
(65%),
S.epidermidis
(43,3%),
S.saprophytes
(3,3%). У 13,4% больных был высеян
Streptococcus pyogenes.
В единичных случаях верифицировались
Propionibacterium
,
Corinebacterium
(по 5%) и
E.coli,Proteus
,
Klebsiella
(по 3,3%). Существенно, что в 2/3 (66,7%) случаев зарегистрирован рост монокультуры, а в 1/3 (33,3%) — ассоциации 2—3 микроорганизмов. У больных МЭ, обследованных в Казани, в острой стадии заболевания и при обострении хронического процесса в очагах поражения преобладал
S. aureus (
1535,6±41,8 и 1682,2±52,6 КОЕ/мл соответственно). На внешне не измененной коже его популяция была значительно меньше (403,0±36,4 и 515,8±61,0 КОЕ/мл) [11].
Количественные отличия видового состава возбудителей микробиоты кожи у больных МЭ при остром и хроническом течении заболевания выявлены при сравнении со здоровыми людьми [26]. Уровень общей плотности микроорганизмов на воспаленных участках кожи при остром течении процесса был в 38 раз выше, чем на внешне не измененной коже (1562±14,9 КОЕ/см2 против 41,2±6,1 КОЕ/см2); при хроническом течении заболевания этот показатель отличался в 21 раз (1562±14,9 КОЕ/см2 против 75,2±8,2 КОЕ/см2). По сравнению со здоровыми лицами (3,6±0,5 КОЕ/см2) различия составляли уже в 434 и в 20,9 раза соответственно. В структуре микробиоты резко преобладали грамположительные микроорганизмы, плотность которых в очагах поражения при остром процессе была 10 раз выше, чем при хроническом (221,2±2,0 КОЕ/см2 против 22,0±4,1 КОЕ/см2) и достоверно выше, чем у этих же пациентов на неизмененной коже (132,1±1,4 и 14,7±0,2 КОЕ/см2 соответственно). А при сравнении со здоровыми людьми (0,7±0,1 КОЕ/см2) этот показатель отличался в 315,7 и 34,4 раза соответственно. Общая плотность возбудителей рода Staphylococcus
spp. при остром процессе на пораженных участках кожного покрова составляла 37,1±2,6 что было достоверно выше, чем на внешне не измененной коже (24,8±2,9 и 16,1±1,8 КОЕ/см2 соответственно). По сравнению со здоровыми лицами, при МЭ в очагах поражения эти показатели были в17,7 и 11,2 раза выше. В то же время плотность дрожжеподобных грибов рода
Candida
spp
.
была выше при хронической МЭ по сравнению с острой (5,7±0,4 КОЕ/см2 против 3,1±0,2 КОЕ/см2) и отличалась в 28,5 и 15,5 раза по сравнению с таковой у здоровых лиц (0,2±0,01 КОЕ/см2). При хроническом процессе обсемененность пораженных и внешне не измененных участков кожного покрова
Candida
spp. была практически идентичной.
Иммуноаллергическая концепция развития микробной экземы.
Ведущими в патогенезе МЭ являются инфекционные аллергены — бактериальные, вирусные, грибковые, протозойные и др. [12, 30—33]. Провоцировать заболевание могут также экзогенные раздражители — физические, механические и биологические. Иммуноаллергическая теория наглядно подтверждается эмпирически выявленной стадийностью течения М.Э. Первоначально заболевание развивается в виде экзематизации на месте неаллергических банальных пиодермитов, а затем через экзематиды и локализованные формы трансформируется в генерализованный процесс [34, 35]. Очаги М.Э. часто возникают на местах длительно персистирующей пиодермии (рис. 2) и вокруг гнойных ран (рис. 3, а, б, в), при расчесывании скабиозной лимфоплазии кожи (рис. 4) [34, 36—38]. МЭ является осложнением дерматофитий крупных складок и стоп (рис. 5), поверхностного кандидоза кожи (рис. 6), развивается на фоне варикозного симптомокомплекса [9, 39—41] (рис. 7). Первоначально сенсибилизация может носить моновалентный характер, но со временем становится поливалентной [3]. Схема патогенеза МЭ представлена на рис. 8.
Рис. 2. Микробная экзема на месте персистирующего стафилококкового импетиго.
Рис. 3. Паратравматическая микробная экзема. а — на месте внутримышечного введения хлористого кальция; б — на месте термического ожога; в — вокруг свищевого отверстия при остеомиелите.
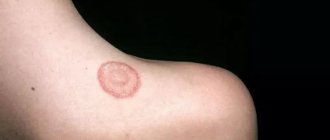
Рис. 4. Микробная экзема на месте скабиозной лимфоплазии кожи в области локтя.
Рис. 5. Микотическая экзема, осложнившая дерматофитию крупных складок и стоп.
Рис. 6. Микотическая экзема, осложнившая поверхностный кандидоз кожи (отсутствие эпонихия — диагностически значимый симптом).
Рис. 7. Варикозная экзема (а, б), сочетание варикозной и микотической экзем (в).
Рис. 8. Схема патогенеза микробной экземы.
В патогенезе МЭ решающая роль отведена бактериальной сенсибилизации при ведущей роли S. аureus
и
St.hemolyticus
[30, 41, 42]. Сенсибилизация к указанным аллергенам характеризуется возрастанием частоты и выраженности гиперергической реакции немедленного типа (ГНТ) и снижением этих показателей для гиперэргической реакции замедленного типа (ГЗТ). С одной стороны, не исключена возможность активации МЭ за счет персистенции бактериальной микрофлоры в очагах хронической инфекции в других органах и системах организма (носоглотка, миндалины, желудочно-кишечный тракт, гепатобилиарная система, репродуктивная система и т. д.). Очаги хронической инфекции имеют место у 65,3% больных МЭ [30]. С другой стороны, наличие у больных МЭ дефицита клеточного и гуморального звеньев иммунитета способствует формированию очагов хронической инфекции и персистенции на коже преимущественно патогенных микроорганизмов [43].
Полученные данные являются наглядным доказательством необходимости использования при МЭ топических препаратов, обладающих широким спектром антимикробной активности.
При комплексной оценке иммунологических нарушений при МЭ выявлено изменение многих показателей клеточного, гуморального и цитокинового звеньев иммунного ответа (табл. 1).
Таблица 1. Изменение показателей иммунного статуса у больных МЭ
У пациентов с МЭ развивается иммунологически обусловленный латентно протекающий синдром эндогенной интоксикации, проявляющийся клинически в виде комплекса неспецифических симптомов. Повышение концентрации циркулирующих иммунных комплексов (ЦИК) и величины лейкоцитарного индекса интоксикации (ЛИИ) прямо пропорционально напряженности иммунопатологических процессов. Клиническая форма МЭ, распространенность высыпаний, продолжительность обострения находятся в прямой зависимости от выраженности иммунологических сдвигов и эндотоксикоза. Ключевым показателем эндотоксикоза является содержание IgG, IgG2 в кровяном русле. Снижение экспрессии TLR2, TLR4 и TLR9 на клетках крови наблюдается по мере увеличения тяжести заболевания, что зачастую сопровождается развитием клинически тяжелых форм дерматоза. Снижение уровня антимикробных пептидов в сыворотке крови больных коррелирует с длительностью и тяжестью экзематозного процесса. При остром процессе происходит повышение уровня CD14+DR+ моноцитов, а в период обострения хронического процесса — их снижение. Повышение концентрации IL-2 свидетельствует об активном островоспалительном процессе. Повышение уровня IL-17 и γ-интерферона (IFN-γ) связано с развитием аллергического воспаления и защитой от инфекции. IFN-γ обеспечивает запуск цитокинового каскада, направленного на формирование очага воспаления с привлечением эффекторных клеток. Снижение уровня лактоферрина в сыворотке крови свидетельствует об активации бактериальной инфекции.
Данные исследования свидетельствуют, что для топической терапии МЭ следует использовать препараты с выраженным противовоспалительным эффектом. К этим препаратам относятся топические кортикостероиды (ТКС), которые заняли одно из ведущих мест в лечении стероидочувствительных заболеваний кожи. В настоящее время дерматологи назначают их в 3,9 раза чаще, чем врачи других специальностей. МЭ относится к группе дерматозов, при которых терапия ТКС патогенетически обоснована и используется в комплексе с препаратами других групп. ТКС — это этиотропная и патогенетическая терапия в случаях, когда основой заболевания является воспаление в коже, особенно иммуноопосредованное. ТКС обладают противовоспалительным, противоаллергическим, вазоконстрикторным и иммуносупрессивным эффектом. Они регулируют иммунный ответ путем снижения количества лимфоцитов, угнетения Т-лимфоцитов, усиления апоптоза Т- и В-лимфоцитов, торможения образования иммунных комплексов и снижения активности системы комплемента. Это приводит к торможению гиперреакции иммунной системы при контакте с антигеном. В то же время без локальной и контролируемой извне иммуносупрессии невозможно добиться необходимой эффективности препарата по отношению к гипериммунным аллергодерматозам. С другой стороны, наличие иммуносупрессивного действия исключает возможность применения однокомпонентных ТКС в терапии дерматозов, сочетающихся с инфекционными патологическими процессами. В сравнении с традиционными средствами для наружной терапии ТКС обладают существенными преимуществами и подавляют все основные компоненты аллергического воспаления. Инфекционный процесс следует купировать путем назначения комбинированных ТКС. С учетом биоритма продукции кортизола в организме и ритма эпидермальной пролиферации ТКС для усиления противовоспалительного эффекта следует применять в утренние часы, а для антипролиферативного эффекта — вечером [23].
Роль дрожжеподобных грибов рода
Candidaspp. в патогенезе микробной экземы.
Помимо бактериальных инфекций при аллергических заболеваниях причинно-значимыми аллергенами могут быть дрожжеподобные грибы рода
Candida
spp. [3, 45—47]. Широкое применение антибиотиков, кортикостероидов, гормональных контрацептивов способствовало трактовке кандидоза как одного из серьезных инфекционных осложнений медикаментозной терапии [48, 49]. При М.Э. антибиотики составляют основу традиционных схем лечения, нередко в виде повторных курсов [10, 50]. Поводами для назначения антибиотиков больным МЭ являются традиционные схемы лечения, санация очагов хронической бактериальной инфекции в различных органах и вторичной пиодермии на коже. Кандидоз кожи и слизистых оболочек как инфекционные осложнения антибактериальной терапии в нашей практике зарегистрированы у 85% больных МЭ [42]. Такая высокая частота обусловлена тем, что на консультативный прием к профессору обращались пациенты, которые длительное время получали традиционную терапию, в том числе неоднократные курсы антибиотикотерапии различными препаратами без антимикотической поддержки. Осложнения от применения антибиотиков многочисленны и влияют на течение МЭ [1].
Дрожжеподобные грибы рода Candida
spp. относятся к условно-патогенным микроорганизмам и могут индуцировать формирование ГНТ у 62,3—78% пациентов с МЭ [30, 33]. Методом постановки кожных аллергических проб показано, что у больных МЭ отмечается изменение кожной реактивности к
S.aureus,St.hemolyticus,C.albicans
. Возрастает частота и увеличение размеров волдыря при ГНТ и снижение частоты и средних размеров папулы при ГЗТ [30, 41]. Микромицеты
Candida
spp., являясь типичными возбудителями оппортунистических инфекций, проявляют свой патогенный потенциал при условии нарушений в системе антимикробной резистентности хозяина. Они осложняют основной патологический процесс, являясь причиной резистентности к терапии и лекарственной непереносимости [48].
Аллергизирующее действие S. аureus
и
C.albicans
при МЭ значительно усиливаются в условиях микст-инфекции. Клинически и экспериментально доказан синергизм бактериальной и дрожжевой микрофлоры при различных патологических состояниях и при МЭ [41, 51, 52]. Возбудители бактериальной микрофлоры при ассоциированной инфекции чаще характеризуются антибиотикорезистентностью, лизоцимной, адгезивной, гемолитической, лецителлазной, ДНК активностями [52]. Колонизация зева и носа одновременно
S.aureusиCandida
spp. при МЭ приводит к более тяжелому течению заболевания и хронизации процесса. Индекс оценки тяжести МЭ при наличии кандидоза достоверно выше, чем при его отсутствии (23,4±7,7 балла против 13,1±4,4 балла). Непрерывное течение заболевания регистрируется в 2,2 раза чаще, нередко (23%) появляются кандидамикиды [42]. Антительный ответ в виде специфических IgM-антител и IgG-антител на
C.albicans
регистрируется у 81,2% больных. Отсутствие в сыворотке крови больных МЭ антигена маннана — основного белка клеточной станки
C.albicans
— является прямым доказательством наличия неинвазивного кандидоза и обосновывает целесообразность использования топических антимикотиков [33].
Полученные данные указывают на целесообразность при рецидивирующем и непрерывном течении МЭ проводить обследование больных на наличие дрожжеподобных грибов рода Candida
spp., используя для этой цели клинические и лабораторные данные (рис. 9). При обнаружении
Candida
spp. следует проводить специфическую терапию c использованием комбинированных препаратов с антимикотиками, а при их отсутствии — курс профилактической терапии.
Рис. 9. Схема обследования больного микробной экземой для выявления поверхностного кандидоза кожи и/или слизистых оболочек
Диагностика МЭ основывается на данных анамнеза и клинической картины заболевания. По показаниям и с целью проведения дифференциальной диагностики назначают лабораторные исследования. Наиболее значимы клинический анализ крови, иммуноферментный анализ (ИФА) для определения антител к антигенам дрожжеподобных грибов рода Candida
spp.
,
лямблий, аскарид, описторхий, токсокар и других. При подозрении на кандидоз первоначально проводят бактериоскопическое исследование отделяемого зева, носа и гениталий на наличие псевдомицелия. Его наличие — ключевой механизм патогенеза кандидоза. Желательно проводить культуральное исследование отделяемого соскобов с очагов поражения на коже, отделяемого зева, носа, гениталий для идентификации бактериальной микрофлоры, дрожжевой микрофлоры и определения ее чувствительности к антибактериальным и антимикотическим препаратам.
Профилактика
Для профилактики применяют два типа средств для ухода.
- Увлажняющие продукты с мощными эмолентами, такими как мочевина и глицерин, смягчают и не дают покровам тела пересушиваться за счет того, что распределяясь в наружных слоях эпидермиса, притягивают влагу. Их наносят в течении дня по мере необходимости.
- Натуральные масла, воски и силиконы создают защитный барьер на поверхности кожного покрова, препятствуя испарению влаги. Их лучше применять после душа и наносить на влажную область тела.