Что такое аллергия на холод?
Сама по себе аллергия является специфической реакцией организма на действие разных раздражителей (аллергенов). Она может быть вызвана разными факторами, в том числе и холодом.
Крапивница, образующаяся на коже под влиянием низких температур, в медицинской терминологии называется холодовым дерматитом. Подробнее о причинах его появления расскажет Лариса Прохорова, врач-аллерголог медицинского ]«ОН Клиник Харьков»[/anchor]:
«Ошибочно считается, что холодовая крапивница возникает исключительно зимой при низкой температуре воздуха. Однако на самом деле это состояние может быть вызвано купанием в холодной воде, употреблением холодных напитков или пребыванием в кондиционированной комнате. Правда, в последнем случае речь идет скорее о промышленных помещениях, ведь для появления реакции температура окружающей среды обычно должна опуститься по меньшей мере до 4°С».
Часто можно услышать мнение, что холодовый дерматит не является аллергией в ее типичном проявлении. Однако последние исследования показали, что организм реагирует на мороз так же, как и на другие аллергены, повышенной выработкой гистамина. Именно он и влечет за собой появление симптомов аллергии.
Крапивница от жары: что это?
Тепловая крапивница представляет собой зудящие высыпания (волдыри), которые появляются в результате воздействия на кожу высокой температуры. Определить наличие этой формы аллергии можно при помощи специальных тестов. Но есть и более доступные и простые способы диагностики.
Например, достаточно приложить к коже предплечья горячий предмет всего на 5-7 минут. Если в течение 15-20 минут на коже появятся покраснения, зуд или отек – диагноз «тепловая крапивница» можно считать подтвержденным. У детей и взрослых эта аллергическая реакция может также проявляться в форме жара.
Симптомы холодовой крапивницы
Этот тип аллергии может проявляться по-разному. Чаще всего он сопровождается чрезмерной сухостью и высыпанием на коже. Среди других симптомов холодового дерматита выделяют:
- ощущение жжения на пораженной коже при ее согревании;
- припухлость и зуд в месте сыпи;
- повышение температуры тела;
- головная боль и беспричинная усталость;
- боли в суставах.
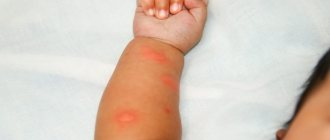
Сильнее всего от патологии страдают открытые части тела. Да, стоит только выйти на улицу без перчаток, и вы вероятнее всего заметите появление аллергии на холод на руках. Как именно мороз оказывает влияние на кожу, расскажет Елена Каспрук, врач-дерматолог медицинского ]«ОН Клиник Мариуполь»[/anchor]:
«Холодный воздух и резкий зимний ветер выводят из кожи влагу. В результате этого она становится сухой и может чесаться. Кроме сухости (ксероза), холодовая аллергия может вызвать шелушение, покраснение, трескание, раздражение, покалывание, жжение и огрубение эпидермиса. Симптомы ксероза варьируются от легких до тяжелых в зависимости от остроты реакции организма и чувствительности кожи. Облегчить их проявление можно с помощью увлажняющих кремов, однако выбирать оптимальное средство следует после консультации с врачом».
Также на мороз сильно реагирует тонкая кожа губ. Причина та же — повышенный синтез гистамина в организме и нехватка влаги. Кроме неэстетичного вида, сухие губы наносят значительный дискомфорт: они могут трескаться и болеть во время разговора и еды. Кроме того, на месте трещин могут образовываться открытые кровоточащие ранки, что чревато их инфицированием.
Возможно, вы также замечали, что зимой волосы также становятся сухими и ломкими. Почему это происходит, расскажет Наталья Рожкова, врач-трихолог медицинского ]«ОН Клиник Сумы»[/anchor]:
«Причиной сухости и ломкости волос может стать то, что они не получают или не содержат достаточное количество влаги. От этого пряди теряют блеск и становятся тусклыми. Среди других, несезонных факторов, вызвать такую ситуацию может низкая или, наоборот, слишком высокая температура воздуха, поэтому наши волосы нуждаются в особом уходе и дополнительном питании. И хотя сухость прядей связана с влиянием холода, такая реакция в организме не аллергическая и характерна даже для людей, не склонных к холодовому дерматиту».
Парадоксально, но факт! Если холодный воздух отрицательно влияет на состояние волос, то прохладный душ наоборот. Доказано, что холодная вода, в отличие от горячей, не сушит слой кожного сала, выступающий защитным барьером для кожи головы. К тому же, она «запечатывает» и укрепляет кутикулы волос, вследствие чего они становятся крепче и здоровее.
Как проявляется холодовая аллергия?
Эту форму аллергии человек может приобрести как по наследству, так и в течение жизни. Приобретенная холодовая крапивница может появиться в подростковом возрасте и полностью исчезнуть к 20-25 годам. Но случается и так, что заболевание возникает у взрослых женщин старше 30 лет и протекает в острой форме.
Для диагностики аллергической реакции (крапивницы) на холод, придется сделать специальные температурные пробы: приложить к коже предплечья кубик льда на 2-4 минуты. А затем в течение 15-20 минут оценить результаты:
- если появились волдыри, отеки и покраснения в течение 10 минут – это первичная/вторичная холодовая крапивница;
- все аналогичные симптомы проявились только через 20-30 минут – это апатичная аллергия на холод;
- если реакция отсутствует, но на участке кожи появилась сыпь – это рефлекторная холодовая крапивница.
Когда пора обратиться к врачу?
Мы вряд ли ошибемся, если скажем, что большинство людей с симптомами холодовой крапивницы ни разу не обращались к врачу. А зря, ведь эта аллергия может быть не менее опасной, чем, скажем, из-за укуса пчелы.
Дело в том, что острая реакция на холод, как и любая острая аллергическая реакция, может иметь серьезные последствия, вплоть до анафилактического шока. Именно поэтому при первых признаках холодового дерматита лучше обратиться к врачу. Он назначит необходимые анализы, чтобы исключить патологии с похожей симптоматикой и может провести тест с кубиком льда, чтобы отследить реакцию организма на холод. После этого специалист скорее всего порекомендует вам антигистаминные препараты и средства по уходу за кожей, чтобы облегчить проявления аллергии.
Если после пребывания на холодном воздухе у вас возникли проблемы с дыханием, снизилось артериальное давление, ускорилось сердцебиение, появился отек горла или языка, следует срочно вызвать скорую.
Общие замечания по терапии
Цели лечения
- регресс высыпаний;
- отсутствие рецидивов.
Диета.
- В случае доказанной пищевой аллергии рекомендуется избегать употребления в пищу продуктов, провоцирующих развитие заболевания .Устранение из пищевого рациона выявленных аллергенов приводит к улучшению состояния кожи через 24-48 часов.
- У пациентов с ежедневной или почти ежедневной крапивницей рекомендуется включение гипоаллергенной диеты в план расширенного обследования. В случае псевдоаллергической реакции улучшение на фоне гипоаллергенной диеты наступает через 3 недели.
Фармакологические препараты
.
- Неседативные Н1-гистаминоблокаторы 2 поколения рекомендованы в качестве базовой терапии первой линии при острой и при хронической крапивнице.
- Назначение Н1-гистаминоблокаторов 1 поколения в настоящее время ограничено из-за их низкой эффективности и риска побочных эффектов(седация, антихолинергичекие эффекты, расстройства сна и др.) и показано только в ряде исключительных случаев.
- Не рекомендуется лечение острой крапивницы глюкокортикостероидными препаратами. Показаниями к применению глюкококртикостероидных средств системного действия являются:отсутствие эффекта при терапии блокаторами Н1- рецепторов, замедленная крапивница вследствие давления, ангионевротический отек.
- Не рекомендуется использовать, ввиду очень низкой доказанности эффективности: блокаторы Н2-рецепторов (как монотерапия так и в комбинации с Н1-гистаминоблокаторами), монтелукаст, зафирлукаст,транексамовую кислоту, кромогликат натрия, топические ГКС, колхицин,индометацин, нифедипин.
Показания к госпитализации
в дерматологический стационар: распространенная крапивница, сопровождающаяся интенсивным зудом и нарушением общего состояния, а также отсутствие эффекта на амбулаторном этапе терапии.в отделение интенсивной терапии: сопутствующий ангионевротический отек в области гортани, анафилактические реакции
Требования к результатам лечения
- прекращение появления свежих высыпаний;
- полное разрешение существующих высыпаний;
- отсутствие субъективных проявлений заболевания.
Профилактика
Профилактика крапивницы заключается в тщательном анализе аллергологического анамнеза перед назначением медикаментозного лечения.Особое внимание следует обращать на проявления атопии у больных крапивницей.С превентивной целью рекомендуют применение Н1-гистаминоблокаторы 2-го поколения [8]. Пациентам с хронической крапивницей важно санировать очаги хронической инфекции, проводить терапию сопутствующей патологии, а также ограничивать действие потенциальных аллергенов.
Острая крапивница
- Исключить воздействие триггерных факторов.
- Провести медикаментозную терапию, направленную на купирование симптомов заболевания:
- лечение блокаторами Н1-гистаминовых рецепторов;
- при отсутствии эффекта — лечение системными глюкокортикостероидными препаратами;
- неотложные мероприятия для купирования ангионевротического отека.
Хроническая крапивница
- Исключение воздействияфакторов,вызывающих обострение заболевания (по возможности).
- Гипоаллергенная диета с исключением предполагаемых аллергенов и/или облигатных аллергенов. При исключении из рациона пищевого аллергена состояние улучшается через 1-2 дня. При исчезновении высыпаний начинают поэтапное введение исключенных или новых продуктов по одному через день, пока не появятся новые высыпания.Неэффективность элиминационной диеты в течение 1 месяца свидетельствует об отсутствии связи крапивницы с пищевыми продуктами и служит показанием к отмене элиминационной диеты.
- Медикаментозная терапия, направленная на уменьшение симптомов заболевания .
Алгоритм медикаментозного лечения пациентов с хронической крапивницей.
| Первая линия терапии: | Н1-гистаминоблокаторы 2-го поколения |
| Симптомы сохраняются в течение 2-х недель | |
| Вторая линия терапии: | Повышение дозы Н1-гистаминоблокаторов 2-го поколения в 4 раза* |
| Симптомы сохраняются в течение 1-4 недель | |
| Третья линия терапии: | Омализумаб |
| Короткий (максимум 10-14 дней) курс глюкокортикостероидных препаратов может быть проведен в любое время. Показание — тяжесть обострения | |
* требуется обосновать назначение в дозах, превышающих указанные в инструкциях к применению лекарственных препаратов, предложить пациенту или его законному представителю подписать информированное согласие, объяснив пользу и риски такого назначения, утвердить назначение врачебной комиссией.
Н1-гистаминоблокаторы 2-го поколения эффективны у 40-60% пациентов с хронической спонтанной (идиопатической) крапивницей. При отсутствии эффекта от лечения ими в течение 2 недель возможно 4-х кратное увеличение дозы препаратов. Увеличение дозы блокаторов Н1-гистаминовых рецепторов позволяет ограничить назначение глюкокортикостероидных препаратов и, таким образом, избежать побочных эффектов терапии и стероидорезистентности .
Особенности лечения отдельных форм крапивницы
- Холодовая крапивница
. Больные должны избегать внезапного воздействия низких температур. Могут применяться антигистаминные препараты 2 поколения(рупатадин). Системные глюкокортикостероидные препараты неэффективны. - Замедленная крапивница от давления
. Следует избегать давления на кожу. При тяжелой замедленной крапивнице от давления наиболее эффективны системные глюкокортикостероидные препараты, которые назначают на короткий срок с постепенным снижением дозы. Блокаторы Н1-гистаминовых рецепторов обычно неэффективны. - Солнечная крапивница
. Эффективны антигистаминные средства и облучение ультрафиолетовым светом в постепенно нарастающих дозах(индукция толерантности). Важна адекватная фотопротекция (UVA+UVB). - Уртикарный дермографизм
. Лечение не требуется, за исключением тех случаев, когда пациент постоянно реагирует на минимальную травму. Эффективны блокаторы Н1-гистаминовых рецепторов 1-го поколения. В некоторых случаях отмечается тяжелое течение заболевания и требуется назначение постоянной терапии антигистаминными препаратами 2-го поколения. - Холинергическая крапивница
. Больным следует избегать интенсивной физической нагрузки. Применяются блокаторы Н1-гистаминовых рецепторов1-го и 2-го поколения. В лечении холинергической крапивницы показаны к использованию белладонны алкалоиды/фенобарбитал/эрготамин и радобелин/фенобарбитал/эрготамин. - Контактная крапивница.
Избегать контакта с провоцирующими факторами. Эффективными методами терапии являются антигистаминные средства. Допустимо превентивное назначение H1 гистаминоблокаторов 2го поколения в случаях возможного контакта с триггерными факторами(например, укусы насекомых). Могут назначаться топические глюкокортикостероидные препараты. При тяжелых проявлениях заболевания используются системные глюкокортикостероидные препараты. - Тепловая, аквагенная, вибрационная крапивница.
Антигистаминные средства не всегда эффективны. - Ангионевротический отек
.При развитии ангионевротического отека парентерально вводят эпинефрин (внутривенно, внутримышечно или подкожно в зависимости от тяжести и локализации поражения) и блокаторы Н1-гистаминовых рецепторов (внутривенно или внутримышечно). При неэффективности данной терапии и в случаях развития тяжелого ангионевротического отека с нарушением общего состояния используют системные глюкокортикостероидные препараты. В случаях затруднения дыхания применяют аминофиллин. - Адренергическая крапивница.
Избегать контакта с провоцирующими факторами,перорально пропранолол.Неспецифическая терапия, включая транквилизаторы и антигистаминные препараты.
Схемы лечения
1. Блокаторы Н1-гистаминовых рецепторов 2 поколения
- лоратадин 10 мг перорально 1 раз в сутки до исчезновения высыпаний и 4 недели после исчезновения высыпаний
- дезлоратадин 5 мг перорально 1 раз в сутки до исчезновения высыпаний и 4 недели после исчезновения высыпаний
- фексофенадин 180 мг перорально 1 раз в сутки до исчезновения высыпаний и 4 недели после исчезновения высыпаний
- цетиризин 10 мг перорально 1 раз в сутки или 5 мг перорально 2 раза в сутки до исчезновения высыпаний и 4 недели после исчезновения высыпаний
- левоцетиризин 5 мг перорально 1 раз в сутки до исчезновения высыпаний и 4 недели после исчезновения высыпаний
- эбастин 10-20 мг перорально 1 раз в сутки (в зависимости от выраженности симптоматики) до исчезновения высыпаний и 4 недели после исчезновения высыпаний
- рупатадин 10 мг перорально 1 раз в сутки до исчезновения высыпаний и 4 недели после исчезновения высыпаний.
2. Блокаторы Н1-гистаминовых рецепторов первого поколения
- дифенгидрамин 25-50 мг перорально 4-6 раз в сутки или 20-50 мг внутримышечно 1-2 раза в сутки в течение 7-10 дней
- клемастин 1 мг перорально 2 раза в сутки или 2 мг внутримышечно 2 раза в сутки в течение 7-10 дней хлоропирамин 25 мг перорально 1-2 раза в сутки или 20-40 мг внутримышечно 1-3 раза в сутки в течение 7-10 дней
- ципрогептадин 2-4 мг перорально 3-4 раза в сутки в течение 7-10 дней
3. Глюкокортикостероидные препараты
- бетаметазон 1-2 мл внутримышечно с интервалом 7-10 суток, 1-2 введения
- дексаметазон 4-16 мг в сутки внутривенно или внутримышечно до наступления выраженного клинического улучшения с дальнейшим переходом на пероральное применение(кроме лечения ангионевротического отека)
- дексаметазон 1,5-4,5 мг в сутки перорально до наступления выраженного клинического улучшения с дальнейшим постепенным снижением дозы по 0,125-0,25 мг 1 раз в неделю до полной отмены
- преднизолон 30-100 мг в сутки внутривенно или внутримышечно до наступления выраженного клинического улучшения с дальнейшим переходом на пероральное применение (кроме лечения ангионевротического отека)
- преднизолон 10-30 мг в сутки перорально до наступления выраженного клинического улучшения с дальнейшим постепенным снижением дозы по 2,5-5 мг 1 раз в неделю до полной отмены.
4. Адреномиметики
При тяжелой крапивнице и/или ангионевротическом отеке (отек гортани, анафилаксия, индуцированная физической нагрузкой, тяжелая холодовая аллергия) вводят эпинефрин, раствор 0,1% (от 0,1 до 0,3 мл)подкожно или внутримышечно, при необходимости введение повторяютчерез 10-20 минут до 3 раз .
5. Омализумаб
Препарат показан для лечения хронической идиопатической крапивницы, резистентной к терапии блокаторами H1-гистаминовых рецепторов, у пациентов в возрасте 12 лет и старше.Рекомендуемая доза препарата при хронической идиопатической крапивнице составляет 300 мг подкожно каждые 4 недели. Рекомендуется периодическая оценка лечащим врачом необходимости продолжения лечения. Эффект омализумаба, как правило, может отмечаться уже в первые сутки, с его последующим нарастанием в течение ряда недель. По данным клинических исследований и реальной клинической практики эффективность омализумаба достигает 90%.
Лечение ангиоотека (отека Квинке)
- эпинефрин, раствор 0,1%: 0,1-0,5 мл внутривенно или внутримышечно,или подкожно однократно;
- хлоропирамин, или клемастин, или дифенгидрамин 1-2 мл внутривенно или внутримышечно однократно;
- преднизолон 60-100 мг внутривенно или внутримышечно или дексаметазон 8-16 мг внутривенно или внутримышечно до выраженного клинического улучшения;
- аминофиллин 10 мл 2,4% раствора внутривенно медленно однократно.
Сопутствующие методы лечения
В лечении крапивницы в качестве сопутствующей терапии используют средства, влияющие на центральную нервную систему: анксиолитики (транквилизаторы) и антидепрессанты.
1. Анксиолитики (транквилизаторы) при холинергической крапивнице:
- гидроксизин 25 мг перорально 4 раза в сутки во время еды в течение 7-10 дней
- белладонны алкалоиды/фенобарбитал/эрготамин 1 драже перорально 2-3 раза в сутки в течение 1 месяца
- радобелин/фенобарбитал/эрготамин 1 таблетка перорально 3 раза в сутки- не менее 1 месяца.
2. Антидепрессанты в качестве сопутствующей терапии больных крапивницей при наличии депрессии, тревоги.
- амитриптилин 25-50 мг перорально 1 раз в сутки- не менее 1 месяца.
3. Средства наружной терапии. Для уменьшения зуда и жжения используют теплые душ и ванны, лосьоны, взбалтываемые взвеси с ментолом,анестезином, не содержащие глюкокортикостероидные препараты.
Открытые рекомендации
- Накоплен определенный опыт применения циклоспорина А в сочетании с Н1 гистаминоблокаторами 2-го поколения при хронической крапивнице .
- Имеются немногочисленные исследования, показывающие эффективность при хронической крапивнице аутоиммунного генеза плазмафереза.
- В последних согласительных документах по терапии крапивницы рекомендуются также блокаторы лейкотриеновых рецепторов, Н1 гистаминоблокаторы 2 поколения в сочетании с омализумабом, кетотифен,дапсон, сульфасалазин, оксатамид, нифедипин, варфарин, внутривенный гаммаглобулин, аутологичная плазма, монтелукаст. Однако данная терапия имеет доказательства низкого качества, отсутствуют данные по эффективности в высококачественных рандомизированных клинических исследованиях (C-D) [26-29, 34-43].
Лечение беременных и в период лактации
При ведении беременных и кормящих следует придерживаться правил, аналогичных таковым при ведении детей. Важно избегать использованиял юбого системного препарата при беременности, особенно — в первом триместре, однако следует обеспечить максимально эффективное лечение.Имеются указания на повышение уровня гистамина у беременных, что определяет необходимость использования антигистаминных средств.Назначение Н1-гистаминовых блокаторов 2-го поколения во время беременности следует только в случае необходимости, когда предполагаемая польза для матери превышает возможный риск для плода. В первом триместре следует избегать приема препаратов.
В течение короткого времени может применяться низкая доза лоратадина. Использование H1-гистаминоблокаторов 1-го поколения непосредственно перед родами может привести к угнетению дыхания и другим побочным эффектам у новорожденных.
К настоящему моменту в мире не существует ни одного указания на врожденную патологию у детей, родившихся от женщин, принимавших H1-гистаминоблокаторы 2 поколения (цетиризин, лоратадин) во время беременности. Беременным с крапивницей желательно назначать лоратадин,рекомендации по поводу лоратадина могут быть экстраполированы на дезлоратадин. Последние клинические наблюдения показали, что наиболее безопасными препаратами во время беременности являются лоратадин, а в период лактации лоратадин и цетиризин [45].
Лечение в период лактации.
Необходимо избегать приема препаратов во время грудного вскармливания. При необходимости возможно использование лоратадина и цетиризина.
Лечение детей
У детей чаще регистрируется острая крапивница, которая может проявляться как аллергическая реакция, например, на продукты питания.Заболевание, как правило, развивается в течение часа после употребленияпищи и разрешается в течение 24 часов. Хроническая крапивница является менее распространенным заболеванием среди детей, чем среди взрослых. В детском возрасте наиболее часто регистрируются крапивница вследствие давления и холодовая крапивница, которые часто сочетаются с дермографической или холинергической крапивницей. В большинстве случаев положительный эффект терапии достигается приемом антигистаминных препаратов и устранением триггерных факторов. Для детей рекомендуется 1-я линия терапии, аналогичная таковой для взрослых лиц. Важно учитывать возрастные ограничения и возрастные дозировки каждого из H1- гистаминоблокаторов:
- лоратадин: детям в возрасте от 2 до 12 лет при массе тела менее 30 кг — 5мг 1 раз в сутки, детям в возрасте старше 12 лет, а также при массе тела более 30 кг — 10 мг 1 раз в сутки;
- левоцетиризин: детям в возрасте от 2 до 6 лет — 2,5 мг в сутки, детям в возрасте старше 6 лет -5 мг в сутки;
- цетиризин: детям в возрасте старше 6 лет (с массой тела более 30 кг) — по 1 таблетке 1 раз в сутки.
Дезлоратадин, фексофенадин, рупатадин разрешены для использования у детей в возрасте от 12 лет и старше.У младенцев и детей младше 2 лет допускается назначение блокаторов Н1-гистаминовых рецепторов первого поколения.В редких случаях допускается использование системных глюкокортикостероидных препаратов (в течение 3-5 дней) .