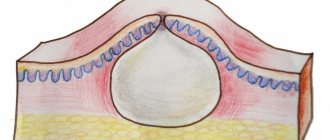
Гиперкератоз стопы
— Подошвенный гиперкератоз и утолщение эпидермиса. Гиперкератоз стоп характеризуется грубой и сухой кожей, хрустящими, болезненными и кровоточащими трещинами. Диагноз гиперкератоза ставится на основании внешнего осмотра стопы, проводимого дерматологом, подологом или ортопедом; результат биопсии кожи с последующим гистологическим исследованием вещества. Лечение гиперкератоза стоп сложное: для этого эффективны ванночки для ног, чехлы для ног, аппаратный лечебный педикюр и использование специальной косметики.
Общая информация
Гиперкератоз стопы (твердый роговой слой, сокращенно жировая ткань) — это патологическое разрастание рогового слоя эпидермиса, которое достигает толщины более одного сантиметра. Осложнения гиперкератоза могут включать незначительное пятнистое кровотечение (кровотечение), мягкий (между пальцами, ногтями) и твердый (корень) налет, а также язвы, вызванные повышенным давлением стопы. Кровотечение и струпья, как правило, не вредны для здоровья, но являются недостатком красоты и вызывают дискомфорт при ходьбе.
Их необходимо удалить с помощью специальных процедур. Язвы стопы часто встречаются у больных сахарным диабетом. Помимо косметических методов, им также приходится лечить серьезные заболевания.
Растрескивание стоп часто возникает на фоне затвердевания рогового слоя, доставляя большой дискомфорт. Однако их развитие не всегда напрямую связано с гиперкератозом, также они могут быть результатом неправильного ухода за кожей стоп.
Гиперкератоз стопы
Причины гиперкератоза стопы
В случае гиперкератоза выделяют две группы факторов:
Внешняя причина (внешняя)
В этом случае причиной гиперкератоза является повышенная нагрузка и удлинение определенных участков стопы. Под воздействием стресса клетки роста кожи начинают быстро размножаться. В нормальных условиях верхние клетки эпидермиса постепенно отваливаются, уступая место новообразованным. Чрезмерное деление клеток приводит к тому, что верхний слой опадает слишком поздно, утолщая роговой слой. Гиперкератоз.
Одна из самых частых внешних причин гиперкератоза — неподходящая обувь. Ношение узкой и тесной обуви не только слишком сильно давит на ноги, но также коварная и изношенная обувь или обувь большего размера. Носите слишком свободную обувь, ноги не пристегнуты, и они могут двигаться во время ходьбы, что может вызвать давление и трение на ступнях и вызвать болезнь.
Еще одна причина чрезмерного давления стопы — это состав тела: прибавка в весе и высокий рост. Кроме того,
различные деформации стопы, в том числе врожденные (плоскостопие или бедренные стопы) и приобретенные жизнью (в результате травмы или хирургического вмешательства), также могут вызывать гиперкератоз. В этом случае нагрузка на определенные участки стопы в несколько раз превышает физиологическую норму, и эти участки подвергаются чрезмерному давлению.
Внутренняя причина (внутренняя)
В основном это эндокринные и кожные заболевания. У вас диабет, нарушение углеводного обмена в организме. Это, в свою очередь, может привести к изменению боли в нижних конечностях и прикосновениям, нарушению кровообращения и питания тканей, сухости кожи, язвенным поражениям и другим факторам риска развития гиперкератоза.
Гиперкератоз также может быть вызван различными кожными заболеваниями, включая псориаз, ладонно-подошвенный кератоз, ихтиоз и врожденные нарушения синтеза кератина.
Сочетание нескольких факторов (эндогенных и экзогенных) увеличивает риск развития и развития гиперкератоза. Например, у пациентов с диабетом ношение тесной обуви может иметь самые неблагоприятные последствия для развития железных яичников.
Лечение гиперкератоза стоп
Семейная терапия
Чрезмерный кератоз стопы без салонной хирургии требует тщательного домашнего ухода.
Враги гиперкератоза — регулярные гигиенические процедуры и смягчающие средства. В качестве «семейного врача» рекомендуется использовать препараты лаванды, горной сосны, розмарина и другие эфирные масла. Наилучшие результаты достигаются при полноценном уходе за кожей стоп, включая использование основного препарата на ночь, специальных тоников или лосьонов утром и ванн для ног 1-2 раза в неделю.
Уход за ногами в домашних условиях должен включать механическое удаление огрубевшей кожи с разной твердостью пемзы. Ежедневное использование пемзы позволяет своевременно удалить отросшую кожу. Для предотвращения гиперкератоза достаточно всего нескольких движений пемзой по всей поверхности стопы. Перед использованием пемзы необходимо сначала вымыть ноги, но не сушить их, потому что пемза «любит» влажные поверхности кожи.
Соблюдая эти простые правила домашнего ухода за ногами, вы можете предотвратить развитие гиперкератоза или значительно облегчить его.
Лечение в кабинете педиатра
Лечением гиперкератоза стопы занимается врач-ортопед с медицинским образованием. План лечения основан на многолетнем опыте и включает в себя несколько этапов: смягчение огрубевшей кожи стоп, удаление твердого рогового слоя и регенерация кожи.
Есть несколько способов смягчить твердый роговой слой. Классический метод предполагает использование воды в качестве смягчителя и иногда добавление соли или специй — это экономично и весело. В современной косметологии все чаще используются химические смягчающие средства в виде растворов, гелей или пенообразователей. Их неоспоримые преимущества — хороший дезинфицирующий эффект, экономичность и эффективность.
Удаление железной руды одноразовыми инструментами: скальпелем и съемным лезвием различных размеров.
Области гиперкератоза на подошвах подошв, пальцев ног или плюснефаланговых суставах напоминают узкие полоски или зерна риса. Используйте полый нож, чтобы успешно удалить твердую кожу в этих областях.
Ортопед очень аккуратно удаляет затвердевший слой кожи со строгим зрением, что еще хуже для молодой розовой кожи. При выполнении технически правильных процедур без нарушения целостности мягких тканей твердый роговой слой удаляется бесследно.
Последний шаг в лечении подиатрии гиперкератоза — омоложение кожи. Это можно сделать традиционными напильниками и аппаратными методами с использованием одноразовых керамических насадок. Технология технического педикюра имеет преимущества с точки зрения скорости, гигиены и большей эффективности.
Классификация, причины
Кератоз бывает разных типов. Наиболее распространенные:
- фолликулярный;
- актинический;
- себорейный.
Причины некоторых кератозов не всегда ясны и не до конца изучены, но выявлены факторы, способствующие их развитию. Толчком к формированию фолликулярного кератоза у ребенка и взрослого являются:
- влияние холода на кожу;
- нехватка витаминов А, С и D;
- длительный прием гормональных препаратов;
- неправильный режим труда, отдыха, сна, питания;
- регулярные стрессы и нервное истощение.
Актинический кератоз еще называют солнечным кератозом или сенильной акантомой. Его причина – действие прямых солнечных лучей.
Выдвигаются теории, что толчком к развитию себорейного кератоза выступают такие факторы:
- вирус папилломы человека;
- действие ультрафиолетовых лучей;
- отягощенная наследственность – заболевание чаще встречается в семье, где у кого-то из членов семьи уже наблюдалось описываемая патология.
Себорейный кератоз в основном наблюдается в пожилом возрасте.
Разновидности гиперкератоза и причины его появления
В зависимости от происхождения заболевание подразделяется на приобретенное и наследственное. По характеру проявления выделяют следующие формы гиперкератоза:
- фолликулярный;
- себорейный;
- диффузный;
- лентикулярный;
- бородавчатый;
- диссеминированный;
- многоморфный;
- гиперкератоз стоп.
К внешним факторам развития гиперкератоза относят ношение тесной и сдавливающей одежды и обуви, частые контакты с химическими веществами (издержки профессии), несоблюдение правил личной гигиены. Внутренние причины развития гиперкератоза включают в себя различные заболевания кожи, среди которых:
- ихтиоз;
- себорейный дерматит;
- лишай;
- псориаз;
- грибок стоп;
- нарушение выработки кератина;
- кератодермия.
К отдельным причинам возникновения болезни относят эндокринные заболевания, включая сахарный диабет, избыточную массу тела, авитаминоз и эритродермию.
Симптомы
Признаком фолликулярного кератоза является состояние кожи, которое можно охарактеризовать как «куриная кожа». Образуются небольшие жесткие неровности светлого оттенка. Они могут возникать на верхней части рук, бедрах, реже – на лице.
Актинический кератоз проявляется в виде пятен на голове, шее или руках. Их характеристики:
- по цвету – красные, коричневые, телесного цвета;
- по размеру – в основном 1-3 мм в диаметре;
- по текстуре – шероховатые;
- окруженные красной кожей.
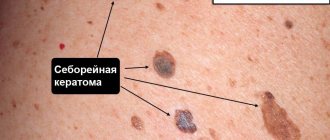
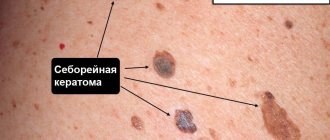
Себорейный кератоз (в том числе кератоз лица) проявляется в виде наростов на коже:
- круглых или овальных;
- плоских или слегка выступающих над поверхностью кожи;
- по размеру – от 0,2 до 2,5 см в диаметре;
- по цвету – от светло-коричневых до черных.
По каким причинам возникают приобретенные кератозы?
Основной причиной почти всех кератозов называют хроническое воздействие ультрафиолетовых лучей. В литературе все изменения, связанные с воздействием солнца, часто сгруппированы под термином dermatoheliosis. Так, повреждающее действие может затрагивать эпидермис (сенильный, актинический кератоз), дерму (солнечный эластоз) кровеносные сосуды (телеангиэктазии), сальные железы (порокератоз) и меланоциты (дисхромии).
Последствия солнечного повреждения кожи постепенно накапливаются, поскольку общее количество времени, проведенное под воздействием ультрафиолета, увеличивается из года в год. Это приводит к тому, что пик заболеваемости данной нозологией приходится на возраст 50 лет и старше.
Тем не менее, в настоящее время, актинический кератоз стал гораздо чаще встречаться у людей молодого возраста. Как правило, это люди первого и второго фототипа (со светлой кожей, светлыми или рыжими волосами, и голубыми, зелеными или серыми глазами). Высокая вероятность развития кератоза у молодых людей, пребывающих под воздействием солнечных лучей в течение длительного времени.
Заболеваемость у мужчин несколько выше, потому что они, как правило, практически не используют защиту от солнца. Клиническими исследованиями подсчитано, что около 60 процентов предрасположенных лиц к сорока годам имеют, по крайней мере, один элемент актинического кератоза. Некоторые эксперты полагают, что почти каждый в возрасте старше 80 лет страдает той или иной формой кератоза.
Кроме того, лица, чья иммунная защита ослаблена химиотерапией, обширным воздействием рентгеновских лучей или ряда промышленных химикатов, больные СПИДом, пациенты, перенесшие трансплантацию органов, больные с нарушениями нервной и эндокринной систем и т.п. в меньшей степени способны бороться с последствиями излучения и, следовательно, более склонны к развитию кератозов.
Кератоз: диагностика
Кератоз выявляют, основываясь на осмотре кожи, при этом используя лупу и источник света. Важным является анамнез (история заболевания) – врач уточняет такие нюансы патологии:
- наличие в роду болевших кератозом;
- связь с солнечным облучением;
- режим работы и отдыха.
Также учитывается возраст пациента – это касается диагностики себорейного (старческого) кератоза.
Дополнительные методы исследования (инструментальные и лабораторные) требуются, если необходимо провести дифференциальную диагностику кератоза от других заболеваний – например, от рака кожи, когда необходимо привлечь биопсию (забор фрагментов кожи с последующим изучением под микроскопом).
Диагностика и лечение заболевания
При появлении характерных проблем с кожей необходимо как можно скорее обратиться к врачу-дерматологу. Специалист производит осмотр кожных покровов и собирает жалобы пациента. Важно дифференцировать гиперкератоз от других кожных заболеваний, например, псориаза или лишаев, при которых тоже наблюдается шелушение кожи. Если диагноз находится под сомнением, может проводиться биопсия подозрительных кожных участков.
Для лечения заболевания применяются мази с топическими кортикостероидами, при помощи которых обрабатываются поврежденные участки. Это могут быть преднизолоновая или гидрокортизоновая мазь, составы на основе флуацинолона, а также клобетазол. Кроме того, назначаются препараты-глюкокортикоиды, оказывающие отшелушивающее и противовоспалительное действие, хорошо очищая и дезинфицируя кожу.
Больным гиперкератозом любой формы показаны теплые ванны с добавлением соли, пищевой соды или крахмалом и дальнейшим увлажнением косметическими кремами.
При выявлении гиперкератоза противопоказан механический пилинг, который способен усугубить состояние больного. Допускается проведение исключительно кислотного (химического) пилинга на основе кремов с мягким воздействием. Это средства, состоящие из салициловой, молочной, лимонной и других кислот. Также перорально прописываются витамины А и C.
Подошвенный гиперкератоз лечится при помощи противогрибковых мазей, а также требует устранения всех патологических факторов заболевания. Необходимы замена обуви на более удобную, а также получение ортопедической помощи в случае наличия плоскостопия или косолапости. Кроме того, полезными становятся солевые ванночки, механическое шлифование с использованием жесткой мочалки и пемзы в домашних условиях. После этого стопы смазываются увлажняющим и питательным кремом.
Что касается возможных осложнений заболевания, они могут наблюдаться при подошвенном гиперкератозе, когда возникают трещины, натоптыши, и начинает развиваться вторичная грибковая инфекция. Фолликулярный гиперкератоз в некоторых случаях вызывает пиодермии. Образования при бородавчатой форме иногда перерастают в злокачественную опухоль. Прогноз при своевременном и качественном лечении гиперкератоза благоприятный, хотя в некоторых случаях борьба с заболеванием может продолжаться всю жизнь с чередованием стадий обострения и ремиссии.
Кератоз: лечение
Признаки фолликулярного кератоза нередко исчезают самостоятельно. Если этого не происходит, врач назначает средства, которые способствуют удалению омертвевших клеток кожи. В них содержатся:
- альфа-гидроксильные кислоты;
- молочная кислота;
- ретиноиды.
Оставляет ли следы на коже фолликулярный кератоз? Лечение включает применение увлажняющих кремов – для улучшения внешнего вида пораженных участков.
При развитии актинического кератоза врач рекомендует исключение действия солнечных лучей.
Из всех кератозов наиболее опасен именно актинический кератоз: лечение может требовать хирургического удаления пораженных участков кожи, так как эта разновидность склонна к превращению в рак. Такие участки ликвидируют разными методами – это может быть:
- криотерапия – воздействие жидким азотом;
- кюретаж – очистка кожи путем соскабливания кюреткой (ложкой с острыми краями);
- лазерная шлифовка.
Менее опасен себорейный кератоз – лечение включает обработку такими веществами:
- лактат аммония;
- трихлоруксусная кислота;
- некоторые кремы с абразивным (соскабливающим) действием.
Мнение доктора Комаровского
Прежде чем приступать к лечению недуга, необходимо выяснить, почему он появился, и только после этого предпринимать какие-либо действия.
В некоторых случаях заболевание проходит самостоятельно, однако, иногда ребенку все же требуется адекватная терапия.
Заниматься самолечением нельзя, так как детская кожа весьма чувствительная к воздействию многих лекарственных препаратов, которые могут вызвать серьезное раздражение. Поэтому терапию должен назначать только врач.
Профилактика
Специальных методов профилактики фолликулярного кератоза нет. Для уменьшения риска его возникновения актуальны:
- купирование раздражения кожи;
- повышение иммунных сил организма.
Если соблюдать меры предосторожности, лечение кератоза в случае его возникновения будет более успешным.
Методом профилактики актинического кератоза является избегание воздействия прямых солнечных лучей. Риск развития себорейного кератоза можно снизить, если всю жизнь правильно ухаживать за кожей – благодаря этому процессы старения кожи наступят позже.
Общими рекомендациями при развитии любого вида кератоза являются соблюдение здорового способа жизни и избегание длительного воздействия УФ-лучей на кожу.
На нашем сайте Добробут.ком можно получить более подробную информацию о том, как возникает кератоз, что это такое, как его лечить.
Локализация поражения
Характерные проявления фолликулярного кератоза могут возникать практически на любых участках тела, где имеется волосяной покров (волосяные фолликулы).
Так, узелковые образования могут поражать область лица и рук (это происходит чаще всего), а также бедра, ягодицы и ноги, область между лопатками и грудь.
На внутренней стороне ладони и на коже стоп данные изменения практически не встречаются (за исключением некоторых форм недуга), так как на этих участках отсутствуют волосяные мешочки.
Возможны ли осложнения и последствия?
Фолликулярный кератоз, не сопровождающийся другими заболеваниями, не представляет никакой угрозы для здоровья ребенка. Патология доставляет только психологический дискомфорт из-за своих внешних проявлений.
Болезнь протекает без осложнений и на внутренние органы ребенка негативного влияния не оказывает.
Риск заключается в расчесывании пораженных участков и механическом повреждении кожи при возникновении зуда. Через образовавшиеся ранки может произойти присоединение бактериальной инфекции, что приведет к образованию очагов гнойных воспалений различной тяжести.
Что за заболевание – фолликулярный кератоз?
Фолликулярный кератоз – это распространенное дерматологическое заболевание, связанное с нарушением нормального протекания процессов в верхних слоях эпидермиса.
Оно носит сезонный характер, поскольку его симптомы чаще всего проявляются в зимний период, что большинство специалистов связывает с дефицитом витамина D в холодное время года.
Признаки заболевания зачастую возникают в детском возрасте и выражаются только во внешних проявлениях. В большинстве случаев после полового созревания симптоматика проходит самостоятельно без какой-либо дополнительной терапии.