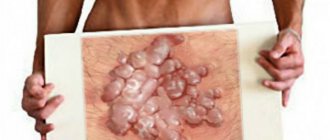
Микропапилломатоз – довольно редкое заболевание кожи половых губ женщин, встречаемость которого составляет около пяти процентов.
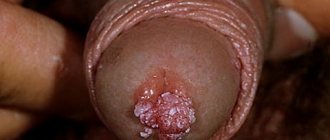
Микропапилломатоз у женщин является дерматологическим заболеванием, которое проявляется в форме множественных эпителиальных новообразований доброкачественной природы происхождения. По внешнему виду микропапилломатоз напоминает большое скопление кожных узелков.
Патология в большинстве случаев не вызывает серьезного дискомфорта и серьезных последствий, однако при диагностировании рекомендуется проводить лечение.
Кроме того, нередко в таких случаях присутствует угроза для организма, связанная с непосредственными причинами возникновения новообразований на половых губах.
Описание заболевания
Микропапилломатоз представляет собой совокупность высыпаний, формирующихся на внутренних и наружных участках малых половых губ женщин. На больших губах практически не встречается, не диагностируется также и у мужчин.
Выделяют также вестибулярный микропапилломатоз (микропапилломатоз вульвы) располагающийся в преддверии влагалища. Сыпь локализуется на слизистой малых половых губ и может быть незамеченной глазу.
Чаще всего возникновение высыпаний не доставляет серьезного дискомфорта, однако явление представляет собой косметический дефект и в редких случаях вызывает болезненные ощущения.
Кроме того, при обнаружении подобных дерматологических проблем важно установить причину их возникновения и сделать прогноз относительно прогрессирования микропапилломатоза и возможных последствий.
Важно! К папилломавирусу заболевание не имеет отношения и не передается при непосредственном контакте.
Злокачественные новообразования
Наружная часть женских половых органов подвергается появлению рака. У молодых женщин диагностируется папиллома, которая, чаще всего, перерастает в злокачественное новообразование. Проникая на клеточный уровень, возбудитель вызывает генные изменения. Это приводит к аномальному выбросу белка и ускоренному размножения клеток.
Известны различные факторы развития рака вульвы:
1. Возрастные изменения. Более половины женщин старше 70 лет имеют данный диагноз.
2. Вредные привычки. Курение оказывает пагубное влияние на сосуды. Повышает риск развития онкологических заболеваний.
3. ВИЧ. Инфекция ослабляет иммунодефицит женщины. Повышается риск заболевания папилломовирусом.
4. Неоплазия вульвы. Предраковое состояние. Аномальное количество эпителиальных клеток находятся в подкожных слоях, затем трансформируется в онкологию.
5. Рак шейки матки. Онкология имеет переходящий характер на вульву.
Появление злокачественных опухолей обусловлены возникновением аденома карциномами. Они находятся в толще половых губ. Опухоли ошибочно путают с кистой. Аденокарцинома может возникать в бартолиновых железах и клетках потовых желез вульвы. В этой области иногда встречается базальноклеточная карцинома. Меланомы возникают из клеток, которые вырабатывают меланин. Она, чаще всего, возникает на участках кожи, куда воздействуют солнечные лучи.
Рак вульвы разделяют на 4 стадии:
1. Первая стадия опухоли обусловлена ростом опухоли в пределах вульвы. Она не поражает лимфатические узлы и соседние органы.
2. Опухоль второй стадии прорастает в рядом находящиеся органы. Это может быть влагалище, анус и мочеиспускательный канал.
3. Новообразования на третьей стадии поражают лимфатические узлы.
4. Последняя стадия характеризуется повреждением лимфы, влагалища, мочевого пузыря, тазовых костей. Метастазы проникают в отдаленные области.
Стадия новообразования определяет дальнейший прогноз жизнедеятельности и лечения пациентки. Прорастание опухоли вглубь вызывает проявления, до этого никаких предпосылок может не проявляться. Цвет кожного покрова существенно отличается от здоровых тканей, преобладает розовый или красный оттенок. Проявляется кожное уплотнение, это может быть бородавка, папиллома, язва. Возникновение болевых ощущений, появляется жжение и зуд.
Многие женщины встречаются с кровавыми выделениями вне менструального цикла. Данные симптомы свидетельствуют о наличии злокачественного новообразования вульвы. Аденокарцинома находится в глубине больших половых губ и прощупывается, создавая ощущение инородного тела.
Виды микропапилломатоза
Высыпания на малых половых губах женщины могут возникать по истечении инкубационного периода или же внезапно без видимых на то причин.
В зависимости от природы формирования выделяют следующие разновидности микропапилломатоза:
- Волдыри (как правило, лечения не требуют и исчезают сами собой, дискомфорта не доставляют);
- Бляшки (высыпания формируются в небольшие скопления на половых губах, пузырьки имеют сравнительно маленькие размеры);
- Эритема (представляет собой небольшой выпуклый гиперемированный участок кожи, папулу);
- Шанкр (анормальное пятнышко на половых губах красного цвета, имеющее изъявленное гнездо и твердые края);
- Узлы (плотные, формирующиеся в слоях дермы высыпания);
- Пузырьки (микропапилломатоз, формирующийся одиночно или группами, заполненный жидкостью и со временем преобразующийся в язвы);
- Гнойнички (часто возникают как осложнение других видов сыпи и содержат желтое или зеленоватое гнойное отделяемое);
- Кондиломы (уплотнения коричневого или телесного оттенка, являются исключением).
Каждая разновидность сыпи имеет свою природу, причины возникновения и возможные последствия.
Будьте осторожны
Папилломы и бородавки в любой момент могут стать меланомой — раком кожи, который 89% случаев за первые 2 года приводит к смерти!
Причем, в большинстве случаев, все начинается с безобидных папиллом и бородавок, которые никак не мешают в повседневной жизни.
Чем больше папиллом и бородавок на вашем теле, тем больше вероятности, что какая-нибудь из них перерастет в недоброкачественную опухоль. Особенно опасно, распространение папиллом подмышками и в паховой области.
Инфекции
Некоторые виды инфекций, передающихся половым путем, обладают природными свойствами маскироваться под микропапилломатоз. На первых этапах развития инфекционного заболевания наблюдаются только внешние симптомы поражения кожного покрова половых губ.
В дальнейшем признаки ухудшаются и кроме мелких доброкачественных новообразований присоединяется острый воспалительный процесс с поражением слизистой оболочки влагалища.
Диагностические процедуры
Вульва осматривается на гинекологическом осмотре. Гинеколог проводит влагалищные исследования. Назначается трансвагинальное УЗИ. По необходимости вульвоскопия и кольпоскопия. Бактериозный мазок исследуется с целью исключения инфекционных заболеваний. Уточнение природы новообразования с помощью гистологического исследования. Для биологического анализа берутся соскобы и пункции опухолей.
Удаление новообразование часто вызывает появление нового нароста. Удаление папиллом требует длительно лечения. Операции и послеоперационный период может протекать с осложнениями. Могут образоваться гематомы, нарушиться мочевая система, сильные кровотечения.
Причины возникновения
К возникновению и прогрессированию микропапилломатоза в преддверии влагалища могу привести следующие причины и факторы риска:
- Нарушение гормонального фона. Прежде всего это относится непосредственно к половым гормонам. Резкое изменение их уровня ведет к дерматологическим проблемам в интимной области.
- Некачественное белье. Синтетическое или слишком тесное нижнее белье раздражает кожный покров половых губ и может привести к возникновению микропапилломатоза. В этом случае терапия должна начинаться с устранения основного источника проблемы.
- Прием анаболических стероидов. Препараты данного типа влияют на состояние гормонального фона и здоровья, поэтому могут вызвать и микропапилломатоз.
- Противозачаточные средства для приема внутрь. Чаще всего правильно подобранные контрацептивы положительно влияют на состояние женского организма. Если же медикаменты подбираются неверно, возможно образование патологической сыпи.
- Инфекционные заболевания. Некоторые разновидности вирусных, грибковых и бактериальных инфекций способны вызвать воспалительные процессы на слизистой оболочке и области малых половых губ.
- Механическое повреждение тканей. Может возникнуть при половом контакте из-за недостатка природной смазки.
Микропапилломатоз может развиться в период менопаузы или полового созревания.
Важно! Прогрессирование микропапилломатоза, изменение внешнего вида сыпи и возникновение боли могут свидетельствовать о том, что явление патологично и требует медицинской коррекции.
2.Причины
Этиопатогенез, т.е. причины и триггерные (пусковые) факторы, механизмы и закономерности развития микропапилломатоза в настоящее время неизвестны. Сходство с папилломами и остроконечными кондиломами, – не говоря уже о типичной для последних локализации, – настолько очевидно, что вирусная гипотеза напрашивается сама собой и представляется чуть ли не единственным разумным объяснением, тем более что и в названии отчетливо слышится «папиллома». И тем не менее, существуют серьезные гистологические и физикальные отличия, на которых и базируется дифференциальная диагностика (см. ниже).
Возможно, диагноз следовало бы изменить на микропапулез или псевдопапулез, от «папула» – узелок, пупырышек. Однако есть явно венерическое заболевание под названием «бовеноидный папулез», в отношении которого доказана папилломавирусная этиология, и клиника этого заболевания тоже не совпадает с картиной микропапилломатоза.
Конкурирующей гипотезой является предположение о том, что микропапилломатоз обусловлен колебаниями и дисбалансами гормональной формулы. Однако и эта гипотеза пока не дает удовлетворительного ответа на вопрос о том, почему именно такие пупырышки появляются именно в данной зоне и именно у невезучих 1-5% женщин, тогда как у остальных с большой частотой встречаются какие угодно высыпания, полипы, неоплазии, везикулы, папулы, папилломы, кондиломы (или не наблюдается ничего подобного), но только не микропапилломатоз.
Возможно, это не главный и не самый острый вопрос для современной гинекологии, но пока он остается открытым, и исследования продолжаются.
Посетите нашу страницу Гинекология
Сопутствующая симптоматика
Возникновение небольших образований редко приносит дискомфорт. Однако в некоторых случаях возможно возникновение раздражения, боли, зуда. Кроме того, пациентки, страдающие микропапилломатозом, нередко испытывают психологические проблемы и неуверенность в себе.
Для самих же высыпаний характерны следующие симптомы и признаки:
- Умеренная плотность образований на половых губах;
- Отсутствие болевого синдрома или его возникновение вследствие дополнительного раздражителя;
- Бледно-розовый или телесный оттенок;
- Симметричное формирование наростов.
Даже если обнаруженные выросты на внутренних половых губах не приносят никаких неприятных ощущений и не влияют на самочувствие, рекомендуется пройти диагностику у квалифицированного врача, чтобы исключить возможные более серьезные болезни
Виды оперативного вмешательства
По характеристике опухоли назначается ее лечение. Оперативные вмешательства по устранению данного заболевания:
- Криодиструкция. Проводится воздействие азотом. Замораживание тканей останавливает развитие клеток. По ходе операции на кондилому наносится жидкий азот низкой температуры. Операция делается без анестетика. Не болезненная. Операция переносится хорошо. Удаление новообразований жидким азотом специальная технология, не каждая клиника выполняет данные манипуляции. Операция имеет минимальные осложнения. Может остаться небольшой рубец или ожог.
- Иссечение радиоволновое. Направленный поток низких частот рассекает опухоль. Радиоволна самый бережный метод по отношению к соседним тканям. Болевые ощущения отсутствуют. Отсутствует риск развития рубцов, кровотечений, нагноений, некроза. Заживление происходит в кротчайшие сроки.
- Лазер. Направленный лазер испаряет пучковые наросты. Лазерное удаление применяется к иссечению устойчивых кондилом. Кожа не травмируется, а под воздействием лазера клетки эпителия разрастаются. Глубина воздействия лазера контролируется. Не оставляет рубцов. Никаких контактов с тканями не происходит.
- Электрическая коагуляция. Электрическим током прижигают поврежденную область. Удаленный материал отправляется на гистологический анализ. Процесс имеет ряд противопоказаний. Например, герпес, онкология, гемостаз, воспаление новообразований. Встречаются случаи рецидива. Может остаться небольшой рубец на поверхности вульвы.
- Химическое воздействие. Метод деструкции заключается в нанесении специального препарата на пораженный участок. Специальный состав с органическими и неорганическими кислотами, нитратами, вызывает выжигание и отмирание клеток кондилом. Не сопровождается болевым синдромом, применяется без обезболивания.
- Плазменная коагуляция. Дуговой разряд, содержащий газ, проникает в ткани и выпаривает участки с наростами. Прижигает кровеносные сосуды. Метод имеет высокий уровень эффективности. Термальное поражение тканей происходит на минимальной глубине, это способствует быстрому заживлению. Рубцы не образовываются, болевые ощущения минимальны.
Микропапилломатоз и вирус папилломы
В отличие от вируса папилломы (ВПЧ), микропапилломатоз не представляет опасности для здоровья. Однако в некоторых случаях отличить оба нарушения на половых губах бывает трудно. Прогрессирование ВПЧ сопровождается образованием остроконечных аногенитальных бородавок-отростков.
Отличить заболевания возможно по следующим признакам:
- Кондиломы располагаются на половых губах в хаотичном порядке, в то время как микропапилломы формируются симметрично и ровными рядами;
- Кондиломы малых половых губ в обычном состоянии окрашиваются в белый или красный оттенок, а во время теста с использованием уксусной кислоты бледнеют;
- Папилломы имеют более плотную структуру, чем микропапилломатозные выросты;
- Сыпь не передается при контакте и половым путем, ВЧП возможно заразиться.
Папилломы на половых губах также нередко проходят без какого-либо медицинского воздействия. Однако вероятность неприятных последствий прогрессирования папилломатоза намного выше, чем у других дерматологических проблем.
Вестибулярный микропапилломатоз на следует отличать от аногенитальных бородавок, который вызывает папилломавирус.
Они также локализуются в преддверии влагалища на слизистой, однако не представляет опасности и не вызывает серьезных проблем. Микропапилломатоз вульвы чаще всего обладает розовым оттенком и не бледнеет, располагается симметрично.
Новообразования вульвы
Новообразования вульвы – опухоли доброкачественной и злокачественной природы в области наружных женских половых органов. Опухоль возникает в том случае, когда нарушается процесс дифференцировки клеток. Здоровая иммунная система выявляет такие клетки и уничтожает. При ослабленном иммунитете они начинают расти и размножаться, не подчиняясь организму.
К вульве относят:
- лобковую зону;
- область клитора;
- наружные и малые половые губы;
- вход во влагалище.
Опухоли вульвы могут распространяться:
- Кзади – на промежность, заднюю спайку половых губ, прямую кишку.
- Кпереди – на отверстие мочеиспускательного канала, мочевой пузырь.
- Вверх на влагалище, шейку матки, матку. Границей между наружными и внутренними половыми органами у девочек является девственная плева.
Функция вульвы – участие в половом акте. При тактильных раздражениях рецепторов вульвы стимулируется выработка секрета, увлажняющего вход во влагалище.
Симптомы при новообразованиях вульвы
Если развивается опухолевый процесс в области наружных половых органов, женщину могут беспокоить такие симптомы:
- боль;
- ощущение инородного тела;
- дискомфорт при движениях, ходьбе, во время половых отношений;
- выделения с примесями крови, гноя;
- нарушения менструального цикла;
- общая слабость, температура;
- увеличение паховых лимфатических узлов;
- расстройства мочеиспускания – частые болезненные позывы, патологические примеси в моче;
- боли в промежности, расстройства дефекации.
Заболевание желательно выявить как можно раньше. Это облегчит процесс лечения, избавит от неприятных симптомов, снизит риск развития осложнений. Поэтому при первых подозрительных ощущениях со стороны половой системы необходимо обратиться к врачу гинекологу.
Среди осложнений, к которым могут привести опухоли вульвы:
- Анемия из-за хронических потерь крови.
- Проблемы с зачатием.
- Отказ от половой жизни из-за болей при контакте с тканями наружных женских половых органов.
- Перерождение доброкачественной опухоли в злокачественную.
- Сдавление соседних органов – уретры, мочевого пузыря, прямой кишки.
Диагностика
Женщину осматривает врач на гинекологическом кресле. Оценивает размеры, форму, симметричность, цвет наружных половых органов, далее переходит к обследованию влагалища, шейки матки. Опухоли маленьких размеров в глубине тканей могут быть не видны при осмотре. Если они от 1–2 см, заметно выпирание тканей в этом месте. Цвет кожи может быть красноватый, синюшный, обычный.
Для прицельного осмотра используют кольпоскоп. Нанесение на кожу наружных половых органов раствора уксусной кислоты или толуидинового синего делает участки с новообразованиями более заметными на фоне здоровых тканей.
Кондиломы имеют вид остроконечных пирамидок темного цвета, они безболезненные, мягкие на ощупь, располагаются по одной или группами.
При пальпации врач уточняет консистенцию опухоли (мягкая, плотная), границы, спаян ли очаг с окружающими тканями, болезненность. Также обязательно проверяет региональные лимфатические узлы. Они могут быть увеличены, болезненны, плотные.
Берут мазки на цитологию, это позволит изучить ткани под микроскопом и поставить точный диагноз. Иногда из подозрительного участка отщипывают кусочек ткани для гистологического исследования.
Для оценки состояния внутренних половых органов проводят влагалищное исследование, кольпоскопию, трансвагинальное УЗИ.
При необходимости назначают дополнительные методы исследования:
- МРТ, КТ, рентген органов малого таза.
- Общий анализ крови, мочи, биохимическое исследование.
Ввиду того, что женские половые органы расположены рядом с прямой кишкой и мочевым пузырем, при опухолях вульвы процесс часто распространяется и на соседние органы. Могут возникнуть расстройства мочеиспускания, дефекации, ложные и болезненные позывы, боли в промежности. Для обследования мочевого пузыря назначают:
- общий и специальные анализы мочи;
- УЗИ;
- рентген с контрастом;
- эндоскопическое исследование мочевого пузыря.
Чтобы детально обследовать кишку, женщине назначают:
- Ректороманоскопию – осмотр слизистой оболочки при помощи оптического инструмента.
- Консультацию проктолога, пальцевое исследование.
- Рентген с контрастом.
Лимфатические узлы оценивают по УЗИ, снимкам МРТ, КТ, методом пальпации. Метод ПЭТ-сканирования хорошо выявляет метастазы. Чтобы обнаружить метастазы в груди, достаточно сделать контрастную маммографию.
Виды доброкачественных заболеваний вульвы
К доброкачественным опухолям относят новообразования, которые не агрессивны по отношению к соседним клеткам и тканям. Они растут, отодвигая здоровые ткани, а не вторгаясь в них. Они не дают метастазов, не поражают лимфатическую систему и другие органы, не распространяются по организму. Клетки, из которых состоит доброкачественная опухоль, не сильно отличаются от нормальных.
Однако это не значит, что их можно игнорировать и что они совсем не опасны. Опухоли могут сдавливать соседние клетки, вызывать ишемию, воспаление, некроз тканей. Некоторые виды опухолей могут перерождаться в злокачественные, поэтому их нужно своевременно удалять.
Если новообразование не причиняет дискомфорта, случайно обнаружено при осмотре, имеет небольшие размеры, медленно растет, за ним наблюдают. Если начинается активный рост, появляются симптомы, которые мешают женщине, его необходимо удалить хирургическим путем.
В зависимости от того, из каких клеток состоит опухоль, все доброкачественные новообразования вульвы подразделяют:
- На миому – она развивается из мышечной ткани. Если из гладких мышц, ее называют лейомиомой, если из поперечнополосатых – рабдомиомой. Опухоль похожа на подвижный плотный шарик, чаще обнаруживается на поверхности больших половых губ.
- Фиброму – состоит из волокон соединительной ткани. Опухоль эластичная на ощупь, с четкими контурами, может иметь ножку или располагается в глубине тканей. Наиболее частая локализации – большие половые губы, вход во влагалище.
- Кондиломы, папилломы – поверхностные образования из наслоения эпителиальных клеток. Имеют вид бугорка, нередко с сосочковыми выростами на поверхности. В их развитии большую роль играют вирусы папилломатоза человека (ВПЧ). Имеют высокий риск малигнизации, особенно если процесс распространяется во внутренние половые органы женщины. По цвету часто отличаются от окружающих тканей – коричневые или беловатые. У кондиломы широкое основание, у папилломы – узкая ножка, которая соединяет опухоль с органом. Возможны единичные образования, но чаще – множественные. Они располагаются на половых губах, при входе в вагину, на лобковой зоне.
- Аденому – состоит из эпителиальных клеток слизистой оболочки вульвы.
- Ангиому – опухоль из сосудистой ткани. Бывает лимфангиома, она мягкая, имеет синий оттенок, состоит из лимфатических сосудов, заполненных жидкостью. Гемангиома – разрастание мелких кровеносных сосудов. Может с наружных половых органов распространяться во влагалище, на шейку матки. Узелки красноватого или синего цвета выступают над поверхностью вульвы, при травмировании сильно кровоточат.
- Липому, или жировик. Не представляет опасности, мягкая на ощупь, округлая. Обнаруживают на лобке, наружных половых губах.
- Миксому – образование имеет капсулу, внутри заполнено желтоватой жидкостью.
- Опухоли из смешанных тканей – фибролипому, фибромиому (имеет в своем составе видоизмененные клетки соединительной и мышечной ткани).
- Гидроаденому – из потовых желез в области вульвы. Узелки имеют небольшие размеры, множественные, обычно коричневого, розового или желтого оттенков. Встречаются на лобке и в области половых губ, часто расположены симметрично.
- Кисту бартолиновой железы – находится в одной из половых губ, заполнена жидкостью, безболезненна.
Особенности лечения доброкачественных опухолей
Нужно ли удалять доброкачественное образование, решает врач. Это зависит от возраста женщины, скорости роста и типа опухоли, выраженности симптомов. Если нужно удалять образование, это делают в пределах здоровых тканей:
- Если опухоль на ножке, ее перерезают.
- Если в глубине тканей, кожу или слизистую оболочку разрезают, тупым путем вылущивают опухоль, останавливают кровотечение, зашивают ткани.
После операции необходимо наблюдение, смена повязок с антисептическими мазями и растворами. Местно назначают лекарства, которые ускоряют заживление. Иногда внутрь или в инъекциях антибиотики.
Для удаления поверхностных доброкачественных образований применяют не только скальпель, но и более щадящие методы:
- Криодеструкция – под действием азота опухолевые клетки замораживают, они погибают. Операция применяется при кондиломах, не требует обезболивания. Переносится женщинами легко.
- Радиоволновая терапия предполагает разъединение тканей направленным потоком радиоволн низкой частоты. Процедура не вызывает боли, не сопровождается кровотечениями. Ткани заживают практически без рубцов. Реабилитационный период минимальный, как и риск развития осложнений.
- Лазерное удаление новообразований также характеризуется бережным отношением к здоровым тканям. Клетки кондиломы выпариваются из-за высокой температуры, которая создается направленным пучком света.
- Электрокоагуляция – метод более грубый, на опухоль воздействуют электрическим током. Впоследствии в зоне лечения может остаться рубец, деформирующий вульву.
- Плазменная коагуляция – выпаривание опухоли путем воздействия плазменного разряда. Как правило, рубцы небольшие, а болевых ощущений женщина не испытывает.
- Прижигание химически активными веществами, например кислотами, солкодермом. Наиболее часто используется азотная кислота, она вызывает коагуляцию опухолевых клеток. Обезболивать не нужно, ткани хорошо заживают без больших рубцов.
- Склеротерапия применяется при лечении гемангиом – внутрь сосудов вводится вещество, приводящее к склерозированию тканей, склеиванию и опустеванию сосудов.
Все эти методы можно использовать, если в зоне опухолевого роста нет признаков воспаления, малигнизации, у женщины нет герпесвирусной инфекции половых органов, проблемы со свертыванием крови. После удаления ткани отправляют для гистологического изучения. Если при этом будут выявлены злокачественные клетки, лечение дополнят химиотерапией или лучевым воздействием.
Папилломы имеют склонность рецидивировать. Поэтому после оперативного удаления необходимо пройти курс противовирусного лечения.
Виды злокачественных новообразований вульвы
Больше опасности представляют злокачественные заболевания, но и они успешно излечиваются, если выявлены на ранних стадиях. Около 80% всех случаев рака вульвы диагностируют у женщин старше 55 лет. Виды злокачественных опухолей наружных половых органов:
- Плоскоклеточная карцинома (90% из всех случаев рака) – злокачественное образование из эпителиальных клеток. Часто ее обнаруживают в толще больших половых губ. Женщина при этом жалуется на чувство инородного тела, нерегулярные выделения с кровяными примесями. Возможны жжение, зуд, боли. Кожа в области образования меняет цвет на красный или синюшный, бывают язвы, уплотнения. Язвы длительно не заживают, имеют неприятный запах, при контакте возникает кровотечение. Карциноме часто предшествует доброкачественная папиллома, которая растет из клеток потовых или бартолиниевых желез.
- Меланома – состоит из пигментных клеток. Настороженность должна возникнуть, если родинка начала интенсивно расти, изменился ее цвет, форма, вокруг нее появилась краснота, отек кожи, возникли зуд, боли.
- Реже встречаются саркома, рак Педжета, базальноклеточный рак, аденокарцинома.
Как лечить злокачественные опухоли?
Основные методы лечения злокачественных новообразований:
- Хирургический – удаляют очаг и прилежащие ткани, чтобы в организме не осталось опухолевых клеток. Если поражены лимфатические узлы, их тоже удаляют вместе с клетчаткой. При наличии метастазов в другие органы объем операции еще больше увеличивается. Поэтому все заинтересованы, чтобы выявить болезнь на максимально ранних стадиях.
- Химиотерапия – назначают цитостатики, которые тормозят процессы роста и деления клеток в опухолях. Нередко ее назначают до или после операции, что позволяет уменьшить первичный очаг и снизить риск рецидивов.
- Лучевая терапия – облучение зон опухолевого роста тормозит развитие новообразования, облегчает его хирургическое удаление.
В зависимости от гистологического строения опухоли эти методы комбинируют, чтобы добиться наилучшего эффекта.
В развитии злокачественных опухолей наружных женских половых органов условно выделяют 4 стадии. Это необходимо для выбора схемы лечения:
- Предрак – болезнь, которая часто переходит в злокачественную опухоль. К предраковым заболеваниям относят папиллому, остроконечную кондилому (вызывают ВПЧ), лейкоплакию (усиленное ороговение эпидермиса), крауроз вульвы (склероз и деформация, атрофические изменения наружных женских половых органов), внутриэпителиальную неоплазию.
- Первая – очаг до 2 см, находится в пределах одной анатомической зоны.
- Вторая – опухоль захватывает более 2 см, но не выходит за пределы вульвы.
- Третья – характерно распространение на лимфатические узлы, близлежащие органы – анус, уретру, влагалище.
- Четвертая – в опухолевый процесс вовлечены отдаленные органы, например кости, печень, легкие, мозг. О метастазах могут свидетельствовать боли в костях, истощение, быстрая потеря массы тела, нездоровый оттенок кожных покровов.
На ранних стадиях возможно проведение органосохраняющих операций, внешний вид и форма вульвы при этом сохраняется. Если опухоль захватила больше тканей, может потребоваться удаление части или всей вульвы. В таких случаях женщине могут предложить реконструктивную операцию, после которой наружные половые органы будут сформированы из других мягких тканей пациентки. Это позволит вести ей нормальную половую жизнь, не чувствовать психологического дискомфорта.
Если поражены отдаленные органы, операцию не всегда можно провести. В запущенных случаях назначают паллиативное лечение, направленное на облегчение страданий женщины. При болях назначают анальгетики внутрь или в виде инъекций. Если опухоль распространяется на уретру, к операциям привлекают уролога, прямую кишку – проктолога.
Меры профилактики новообразований вульвы
На 100% предотвратить появление образований невозможно. Однако если соблюдать ряд правил, можно уменьшить риск развития опухоли:
- Лечить острые и хронические болезни женской половой системы. Трихомонады, хламидии, возбудитель гонореи, грибы рода Кандида, вирус герпеса вызывают вульвит, вульвовагинит. Несмотря на хроническое течение, жалобы могут практически отсутствовать. Без лечения нарастают фиброзные изменения в органах, нарушается их форма, функция, ослабляется местный иммунитет.
- Вести половую жизнь с одним партнером. При нежелании беременеть нужно использовать методы контрацепции, чтобы не прибегать к абортам.
- Раз в год посещать гинеколога в профилактических целях. Даже при отсутствии симптомов возможно выявление опухоли.
- Подвижный образ жизни, прогулки, зарядки уменьшат застой крови в малом тазу.
- Предотвратить заражение ВПЧ можно при помощи вакцины, контактных методов контрацепции, ограничения количества половых партнеров. ВИЧ ослабляет иммунную защиту организма. На фоне этого заболевания легче происходит заражение ВПЧ. Вирус проникает в ядро клетки, приводит к изменениям в генетическом аппарате, вызывает размножение атипичных мутировавших клеток. Так, ВПЧ приводит к развитию не только рака вульвы, но и рака шейки матки – одной из наиболее частых патологий у женщин.
- Отказ от вредных привычек – переедания, курения, алкоголя, сладкого.
- Гигиена половых органов.
- Следует избегать травм наружных половых органов. Чаще это бывает при стремительных родах, во время занятия спортом, при падениях, во время интимных отношений.
Пройти обследование у гинеколога можно в нашей клинике. Прием осуществляется по записи. На месте можно сдать все необходимые анализы, сделать УЗИ, рентген и применить другие методы визуализации. Чем старше женщина, тем выше риск развития опухолевых болезней.
Вовремя выявить начинающуюся проблему помогут опытные врачи. Персонал внимательно относится к каждой пациентке. Лечение можно получить в полном объеме, включая операцию, при необходимости химиотерапию, облучение. В клинике широко используют щадящие методы лечения. После них восстановление женщины происходит быстрее, не беспокоят боли. По возможности всегда выбирают органосохраняющие операции.
Автор
Радлевич Наталья Вадимовна
акушер-гинеколог, узи диагностика
Врач высшей категории, кандидат медицинских наук
Стаж 25 лет
+7
Диагностика заболевания
Любые виды высыпаний на половых органах должны становиться поводом для похода к врачу, поскольку их наличие не всегда означает образование безобидной сыпи.
Для определения типа и причин возникновения микропапилломатоза на половых губах проводится дифференциальная диагностика, которую реализует врач-гинеколог. Для точной постановки диагноза внешнего осмотра обычно бывает недостаточно.
Поэтому в ходе обследования также проводится анализ мазка и крови. В процессе также определяются:
- Клеточная структура образований;
- Наличие возбудителя;
- Тип и природа аномальных процессов;
- Повреждения клеток.
Также важными в диагностике являются анамнез и сбор информации об истории болезни. Дополнительно могут быть проведены тесты на наличие папилломатоза
Диагностика и отличия от других болезней
Диагностику этого состояния проводят для того, чтобы отличить признаки микропапилломатоза от кондилом или папиллом, начальный стадий сифилиса, воспалений, злокачественных новообразований и других опасных болезней. Основные отличия безвредных высыпаний от заражения ВПЧ включают в себя такие особенности:
- половые бородавки, возникающие при ВПЧ, располагаются хаотично по всей поверхности вульвы или на одной её стороне, в то время как микропапилломы выстраиваются в симметричные ряды;
- кондиломы по структуре твёрдые и плотные, сыпь при микропапилломатозе гораздо мягче и напоминает скорее кожные возвышения, чем бородавки;
- при контакте с уксусной кислотой бородавки от ВПЧ меняют цвет на более бледный, в то время как микропапилломы никак не реагируют на такое воздействие.
Несмотря на очевидные различия, внешнего осмотра недостаточно для того, чтобы поставить точный диагноз. Отличить безвредные новообразования от опасных под силу только специалисту. Он должен провести осмотр пациентки, а затем взять с поражённого участка мазок, чтобы проанализировать его клеточную структуру и определить, было ли высыпание вызвано воздействием вируса.
Для ВПЧ характерны довольно специфические повреждения клеток (койлоцитоз), поэтому отличить патологии друг от друга обычно не составляет труда.
В случае необходимости более точные результаты покажет такой метод, как полимеразная цепная реакция. Для уточнения диагноза пациентке также назначают серологический анализ крови.
Лечение микропапилломатоза
Несмотря на то, что микропапилломатоз типа редко представляет опасность для здоровья, ее рекомендуется устранять как косметический дефект для улучшения психологического состояния женщины.
Кроме того, за микропапилломами могут скрываться такие серьезные причины поражений, как нарушение гормонального фона и инфекционные патологии. Обретение гнойничковой формы сыпи также является предпосылкой к обязательной терапии.
Важно: Хирургическое устранение разрастаний является наименее эффективным методом лечения. Это связано с небольшими масштабами поражений и высокой вероятностью длительного заживления тканей и осложнений.
Терапия с использованием лазерного аппарата
Без осложнений сыпь возможно удалить при помощи лазерного луча. Его основным преимуществом является безболезненное и быстрое иссечение аномальных тканей, не требующее проведения реабилитации.
Как правило, для достижения наилучшего эффекта проводится не более двух сеансов, при которых кожа становится максимально гладкой. Неплотные мелкие структуры устраняются за один короткий сеанс.
Криодеструкция
Разрастания в области малых половых губ возможно прижигать при помощи жидкого азота. После нанесения средства на пораженные кожные покровы микропапилломы отпадают без вероятности появления рецидива.
Для полной и качественной обработки кожных покровов обычно достаточно одной процедуры
При соблюдении всех рекомендаций врача криодеструкция практически не оставляет рубцов и не вызывает неприятных ощущений впоследствии.
Электрокоагуляция
Прижигание микропапилломатоза также возможно проводить при помощи электрокоагуляции – точечного воздействия высокочастотного электрического тока.
Процедура проводится с местным обезболиванием, поскольку в противном случае может принести боли и дискомфорт.
Применение медикаментов
Непосредственное воздействие на наросты малой половой губы медикаментами для наружного и внутреннего применения не проводится.
Однако лекарственные препараты часто необходимы для восстановления гормонального фона пациенток, а также устранения основных причин возникновения болезни.
При возникновении гнойничков также возможна антисептическая обработка пораженных микропапилломатозом участков кожного покрова половой губы.
Средства народной медицины
В домашних условиях возможно безопасное лечение микропапилломатоза с использованием лекарственных растений.
В этом случае для применения эффективны следующие народные средства:
- Отвар чистотела. Горсть сухой или свежей травы залить литром воды и прокипятить состав в течение пяти минут. Отвар остудить и процедить. Использовать средство для ежедневного подмывания один-два раза в сутки.
- Отвар ромашки. Состав готовится более концентрированным, чем отвар чистотела. При этом возможно использование обычной аптечной ромашки. Подмываться при помощи средства рекомендуется не менее двух недель при регулярном применении один-два раза в день. Состав обладает противовоспалительным и антисептическим воздействием. Таким же образом также можно приготовить и отвар коры дуба.
- Травяной сбор. Для приготовления необходимо смешать в равных количествах мяту, липу, ромашку. Приготовить отвар из сбора необходимо таким же способом, как и из ромашки.
Перед применением рецептов народной медицины рекомендуется проконсультироваться с гинекологом и терапевтом. Реакция организма на домашнее лечение не всегда бывает положительной и зависит от причины поражения кожи.
Важно: Отвары ромашки, мяты и липы полезно также принимать внутрь как противовоспалительные и обезболивающие средства при отсутствии противопоказаний.
4.Лечение
Следует повторить, что микропапилломатоз, – если доказательно исключены все прочие симптоматически схожие заболевания, – в лечении не нуждается. Это объективно.
Субъективно же такая сыпь может, как показано выше, представлять собой серьезную проблему, требующую психологической коррекции и устранения причин.
На сегодняшний день эта проблема, к счастью, решается достаточно просто и безопасно, безболезненно и бескровно, в амбулаторном режиме, без общего наркоза и длительной реабилитации. Широкое распространение получили, в основном, три метода удаления микропапилломатозной сыпи: криодеструкция, электрокоагуляция и лазерная терапия. Последний подход является наиболее популярным.
Прогноз и возможные осложнения
Болезнь редко вызывает какие-либо осложнения и легко поддается лечению. При этом вероятность рецидивов образований минимальна и незначительна.
Однако в большинстве случаев женщины просто не обращают внимания на сыпь на половых губах из-за того, что она не приносит какого-либо дискомфорта.
В ряде ситуаций высыпания рассматриваются как вариант нормы, не требующей лечения. Однако выбор остается за пациентками. Если микропапилломатоз вызывает физический и психологический дискомфорт, сыпь следует удалять одним из предложенных способов.
Симптомы и признаки
Как правило, высыпания развиваются очень быстро, без каких-либо предшествующих признаков и сопутствующих симптомов. Обычно они обнаруживаются случайно самой женщиной или гинекологом во время профилактического осмотра. Признаки воспалений при микропапилломатозе следующие:
- высыпания очень мелкие, располагаются симметрично относительно друг друга, выстраиваясь в ряды или линии;
- на ощупь поражённые участки шероховатые, мягкие или умеренно плотные;
- воспалительные процессы, выделение гноя, жжение, зуд и прочие неприятные симптомы отсутствуют — болезнь можно выявить только по внешним признакам;
- болевых ощущений нет как в состоянии покоя, так и в случае прикосновения или надавливания на высыпания;
- высыпания не причиняют дискомфорта при сидении, ходьбе, половом контакте, занятиях спортом и т. д. ;
- цвет новообразований — от сливающегося с основным тоном кожи до бледно-розового;
- с течением времени высыпания не изменяют форму и не растут, а также не перерождаются в язвы или раковые клетки.
Микропапилломатоз не доставляет женщине физического дискомфорта и никак не влияет на её способность работать, заниматься любой деятельностью, жить полноценной половой жизнью, а также вынашивать и рожать детей. Но у многих представительниц прекрасного пола эта патология вызывает смущение, стыд и отвращение, поэтому они стремятся от неё избавиться, восстановив естественный вид половых органов.
Профилактические меры
Для того, чтобы свести к минимуму вероятность возникновения микропапилломатоза на половых губах, рекомендуется придерживаться основных правил профилактики:
- Ежедневно проводить гигиенические процедуры;
- Носить только мягкое дышащее белье с минимальным количеством синтетических волокон в составе;
- Следить за состоянием эндокринной системы и своевременно устранять заболевания, связанные с изменением уровня выработки гормонов;
- Систематически посещать кабинет гинеколога (не реже двух раз в год);
- Применять для гигиенических процедур только рН-нейтральные средства мягкого воздействия;
- Своевременно устранять инфекционные нарушения;
- Использовать средства для контрацепции для предупреждения половых инфекций.
Диагностика
Рак диагностируют с помощью биопсии. Высокая точность исследования помогает отличить злокачественную опухоль от доброкачественной. Гинеколог осматривает женщину с помощью кольпоскопа. Кожа обрабатывается специальным раствором, который проявляет очаги более выражено. При распространении опухоли за пределы вульвы выполняют следующие действия:
- Исследования мочеполовой системы и прямой кишки.
- Обнаружение роста опухоли и проникновение в лимфатические узлы и органы с помощью КТ или МРТ.
- Поиск метастазов с помощью рентгенографии.