В последние годы увеличивается заболеваемость папилломавирусной инфекцией. По данным ВОЗ, ежегодно в мире около 250 000 женщин с ВПЧ-инфекцией умирает от рака шейки матки. На этом фоне поиск эффективных методов лечения этой инфекции становится чрезвычайно важным. Проблема ее диагностики и лечения привлекает внимание врачей различных специальностей: дерматологов, гинекологов, урологов, онкологов, иммунологов, вирусологов, патоморфологов. На данный момент большинство ученых пришли к единому мнению – с проявлениями вируса папилломы человека можно бороться при помощи применения иммуномодуляторов с противовирусной активностью.
- Что такое иммуномодуляторы
- Список препаратов
- Противовирусные при ВПЧ
- Можно ли применять ВИФЕРОН Свечи вагинально?
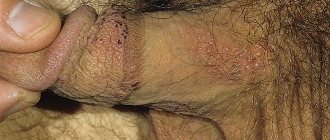
- Лечение слизистой у мужчин
- Альтернативные методы лечения
Что такое папилломавирус
Под названием Human Papillomavirus (HPV) объединена группа мелких вирусов, содержащих ДНК. Эти вирусы вызывают патологии эпителиальной ткани. Основным способом передачи инфекции служит незащищенный половой контакт. Ученые обнаружили более 200 штаммов ВПЧ, из которых 29 штаммов являются онкогенными. Опасные штаммы вызывают злокачественное перерождение клеток эпителия.
Взаимосвязь между заражением ВПЧ и развитием злокачественных опухолей научно доказана. Папилломавирус встраивается в геном человека, что приводит к сбою программы, заложенной в ДНК. При делении эпителиальных клеток пораженный геном передается новым клеткам. Так вирус проникает в глубокие слои тканей.
Заражение проходит бессимптомно, пока клетки с измененным геномом не начнут воспроизводить раковые клетки. ВПЧ вызывает онкологию:
- шейки матки;
- вульвы и влагалища;
- полового члена;
- анального канала;
- горла и гортани;
- шеи и кожи головы;
- желудка и пищевода.
Возможен и рост доброкачественных опухолей: папиллом, кондилом, аногенитальных бородавок. В число осложнений входит рецидивирующий респираторный папилломатоз (у взрослых и детей). Эта болезнь приводит к затруднению процесса дыхания, непроходимости дыхательных путей.
Классификация вирусных штаммов
Все штаммы ВПЧ делятся на кожные и мукозотропные. Кожные вирусы приводят к образованию доброкачественных опухолей на коже. Мукозотропные провоцируют появление новообразований на слизистых.
Кожные штаммы провоцируют развитие папиллом разных типов:
- Плоские. Округлые узелки диаметром до 10 мм. Не перерождаются в рак.
- Остроконечные. По форме похожи на петушиный гребень. Это образования розового цвета, покрытые роговыми клетками.
- Нитевидные. Округлые папилломы на тонкой ножке. Диаметр до 7 мм.
Мукозотропные штаммы вызывают следующие заболевания:
- Бовеноидный папуллез. Возникновение пятен и бляшек на половых органах.
- Дисплазия. Патологическое перерождение тканей шейки матки.
- Паховые кондиломы. Опухоли в форме шариков на ножке.
При появлении доброкачественных опухолей следует обратиться к врачу. Дерматовенеролог установит вид папилломавируса и степень его опасности, назначит схему лечения инфекции.
Удаление папиллом
Схема лечения включает и удаление папилломатозных очагов. Крупные и/или воспалившиеся новообразования удаляют хирургическим путем. Эффективным методом избавления от папиллом считается электрокоагуляция. Процедура не требует особой подготовки и практически безболезненна (используются поверхностные анестетики). Метод безопасен, после его применения не остается рубцов. После электрокоагуляции образуется корочка, с отшелушиванием которой на коже некоторое время остается депигментированное пятнышко.
Современный щадящий метод, после которого не остается никаких следов, – это удаление папилломы лазером. Во время сеанса параллельно с прижиганием доброкачественного новообразования происходит запаивание кровеносных сосудов, поэтому процедура бескровная. Проводится она с использованием местного анестетика. Риск повреждения соседних тканей сведен к нулю. На месте удаленной папилломы какое-то время остается красный след, исчезающий самостоятельно или после применения назначенных врачом гелей/мазей. Выполнять процедуру удаления следует не в косметическом кабинете, а в профильном медицинском учреждении и только после консультации с дерматологом или дерматологом-онкологом.
Стадии развития ВПЧ
После заражения начинается латентная стадия заболевания. Вирус уже присутствует в организме и локализуется в эпителиальных клетках. Но пока нет симптомов, по которым можно заподозрить папилломавирусную инфекцию. Когда вирус находится в стадии покоя, лабораторные анализы могут показывать отрицательный результат. Латентная стадия длится от пары недель до десятков лет.
Папилломавирус размножается в клетках эпителия. Число пораженных клеток растет, и болезнь переходит в субклиническую стадию. Возникают первые небольшие патологии тканей, пока не видимые невооруженным глазом. Определить наличие папилломавируса можно лабораторным путем. Пораженный эпителий становится более чувствительным к бактериальному и химическому воздействию.
На клинической стадии появляются образования на коже. Чтобы остановить распространение инфекции, не допустить осложнений, следует вовремя обратиться к врачу.
Степени онкогенности штаммов
- Неонкогенные. Провоцируют развитие доброкачественных опухолей. ДНК этих вирусов не склонна к мутациям, которые вызывают рак.
- Низкая степень онкогенности. Могут привести к образованию раковой опухоли в сочетании с другими факторами риска (наследственность, слабый иммунитет, вредные привычки).
- Высокая степень онкогенности. Напрямую провоцируют рост злокачественных опухолей.
Можно ли применять ВИФЕРОН Свечи при ВПЧ вагинально?
Противовирусные суппозитории ВИФЕРОН выпускаются только для ректального использования. Вагинальное использование не предусмотрено в инструкции к лекарству. Применение в комплексной терапии препарата направлено на повышение уровня иммунной защиты организма в целом. Поэтому введение свечей непосредственно в очаг инфекции не требуется.
В прямой кишке присутствует множество кровеносных сосудов, всасывающих лекарство, непосредственно введенное в полость прямой кишки. Кровь от прямой кишки, минуя печень, непосредственно попадает в большой круг кровообращения. Таким образом обеспечивается системное действие препарата. Более того, печень не претерпевает дополнительной нагрузки, что является неоспоримым преимуществом препаратов с ректальным способом введения.
Симптомы заражения вирусом
На клинической стадии проявляются видимые признаки заражения. Симптомокомплекс зависит от штамма вируса и локализации пораженной зоны. В число возможных симптомов входят:
- возникновение бородавок и папиллом на различных участках тела;
- у женщин: ощущение дискомфорта во влагалище, болезненный половой акт, кровянистые выделения из шейки матки вне менструального цикла;
- обильные выделения с нехарактерным для них запахом;
- образование доброкачественных опухолей на половых органах, в зоне ануса, в уретре;
- сопутствующие заболевания: воспаление шейки матки (цервицит), бактериальный вагиноз, дисплазия эпителия шейки матки.
Косвенными симптомами болезни являются хроническая усталость, проблемы с концентрацией внимания, физическая слабость, увеличение размера лимфатических узлов.
Виды и симптомы
Новообразования, обусловленные инфицированием ВПЧ, могут образовываться на коже и слизистых оболочках различных участков тела, в том числе на лице, шее и зоне декольте. Также они могут формироваться на руках, ногах, спине, половых органах, в том числе промежности, малых и больших половых губах, вульве, влагалище, шейке матки, половом члене, особенно по венечной борозде и на уздечке. Не исключено поражение слизистой оболочки ротовой полости, языка, носоглотки, пищевода, мочевого пузыря, конъюнктивы глаза, трахеи и других внутренних органов.
Вирус папилломы человека может приводить к появлению новообразований разного характера. В целом их можно разделить на 3 группы, хотя во всех случаях причина их появления едина – инфицирование вирусом папилломы человека.
- Папилломы – доброкачественные новообразования розового, белого, жемчужного или светло-коричневого цвета, чаще всего формирующиеся на веках, губах, груди, в подмышечных впадинах, на шее. Они располагаются поодиночке и обычно не склонны сливаться даже при множественном поражении. Папилломы обычно округлые или бугристые, напоминают головку цветной капусты, чаще имеют ножку.
- Кондиломы – доброкачественные образования грязно-коричневого или более бледного цвета в виде петушиного гребня или множества ворсинок, объединенных общим основанием. Чаще всего они обнаруживаются в области половых органов, ануса и около рта. Они склонны сливаться друг с другом и в результате покрывать большие по площади участки тела. Их появление обусловлено инфицированием ВПЧ 6 и 11 типов. Различают остроконечные, плоские и внутриэпителиальные кондиломы.
- Бородавки – неровные светлые доброкачественные опухолевидные образования в виде бляшки или небольшого узелка на поверхности кожи рук, у ногтей, стоп, лица, передней части тела. Бородавки могут быть похожи на папилломы, но отличаются от них широким основанием. Они обычно возникают при инфицировании ВПЧ 1—5, 7—10, 12, 14, 15, 17, 19—24 типов.
Подобные опухолевидные образования могут иметь разные размеры от нескольких миллиметров до крупных разрастаний, покрывающих большие участки кожи или слизистых оболочек.
Также новообразования могут отличаться по внешнему виду, что напрямую зависит от типа ВПЧ, который попал в организм. Чаще других встречаются:
- Вульгарные или обычные – плотные по консистенции выпячивания с диаметром более 1 мм. Они склонны сливаться и располагаться группами.
- Подошвенные бородавки – выступающие над поверхностью кожи, часто болезненные шишечки с блестящей поверхностью и ободком. Характерной особенностью является отсутствие кожного рисунка. Провоцируют их образование ВПЧ 1, 2, 4 типа.
- Плоские папилломы – мягкие, гладкие, плоские, обычно округлые наросты, имеющие обычный кожный цвет или слегка желтоватый, розоватый. Они могут провоцировать зуд, поэтому часто травмируются, болям и воспаляются. Причиной их образования выступают штаммы ВПЧ 3 и 10.
- Нитевидные (акрохорды) – одни из наиболее распространенных папиллом, особенно среди пожилых пациентов. Чаще всего обнаруживаются на лице, вокруг глаз, в паху, подмышечных впадинах, на шее. Они имеют желтоватый цвет и склонны постепенно увеличиваться, превращаясь в шишечки с плотной, но эластичной консистенцией.
- Остроконечные кондиломы в области промежности, половых органов.
Папилломы могут быть видны невооруженным глазом или располагаться в толще кожи или слизистых. В последнем случае их называют эндофитными и одним из их проявлений является дисплазия шейки матки. На поражение женских внутренних половых органов папилломатозом могут указывать:
- зуд, жжение, мокнутие в области промежности;
- обильные бели;
- кровянистые выделения, в частности, возникающие после половых контактов;
- дискомфорт во время интимной близости.
Иногда папилломатоз может провоцировать появление болей в спине и тазу, слабость, отеки ног и беспричинную потерю веса. Подобные признаки являются одними из наиболее тревожных, так как могут свидетельствовать о развитии осложнений инфицирования ВПЧ.
Причины заражения ВПЧ и развития болезни
Заражение папилломавирусом может произойти на этапе рождения ребенка, пока он проходит через родовые пути. Возможна передача вируса контактно-бытовым путем в первые годы жизни. У взрослых большинство случаев заражения происходит половым путем.
К факторам риска относятся:
- Болезнь одного из родителей или членов семьи.
- Частая смена половых партнеров, незащищенные контакты.
- Гинекологические манипуляции: установка спирали, аборт.
- Долгий прием гормональных таблеток-контрацептивов.
- Гормональный дисбаланс, вызванный другими причинами.
- Беременность и послеродовой период у женщин.
- Различные заболевания органов репродуктивной системы.
- Переохлаждение органов малого таза.
- Курение, употребление алкоголя и наркотических препаратов.
- Хронические стрессы, заболевания нервной системы.
Не всегда заражение вирусом приводит к развитию болезни. Папилломавирусная инфекция может быть подавлена сильным иммунитетом человека. Поэтому схема лечения ВПЧ иногда включает прием таблеток-иммуномодуляторов.
Как передается папилломавирус, риски
Папилломавирус попадает в организм человека разными путями, вероятность заражения — 60%. Получить инфекцию можно следующими способами:
- Половым путем, независимо от вида сексуальных отношений — оральным, генитальным и анальным. Наличие остроконечных кондилом у партнера гарантирует заражение на 98-100%.
- Контактно-бытовым – в случае использования общего полотенца, мочалок и т.д. Вирус также способен передаваться через слюну при поцелуе.
- Через ранки — нарушение целостности кожи и слизистой — открытые ворота в организм.
- Заражение ребёнка при прохождении родовых путей – дети болеют редкими формами, папилломы растут в носоглотке, пазухах носа. Последние исследования показали, что дети, рожденные кесаревым сечением, тоже заражаются – это может свидетельствовать о том, что вирус способен проникать и через плаценту.
Инфицирование не всегда гарантирует развитие болезни. ВПЧ вызывает заболевание организма в 50% случаев, остальные ограничиваются носительством инфекции: крепкая иммунная система может удерживать вирус в численности неопасной для организма. Инкубационный период колеблется от года до 20 лет, в среднем – 3-5 лет.
Провоцируют развитие болезни нарушение гормонального фона, иммунодефицитные состояния, половые инфекции (ЗППП, ИППП). Повышают риски любые состояния, снижающие иммунитет — беременность, вредные привычки, хронические заболевания, стрессы и т.д.
Следует понимать, что инфицирование эпителиальных клеток необходимый, но недостаточный фактор для развития онкологии. По мнению профессора В.А. Молочкова — известного и уважаемого в мире медицине ученого — для развития необратимой неоплазии необходимы ещё ряд факторов:
- активная экспрессия генов Е6, Е7 высокоонкогенных типов hpv16 и hpv18;
- индукция метаболизма эстрадиола в 16-ОН;
- множественные повреждения хромосомной ДНК в инфицированной клетке.
Первая стадия неоплазии CIN I выражается активным копированием вируса и его бессимптомным течением. Развитие опухоли стимулирует взаимодействии папилломавируса с цитомегаловирусами, trachomatis, микоплазмами, уреаплазмами, вирусом простого герпеса 2 типа.
Диагностика инфекции в клинике «Частная практика»
Для постановки диагноза ВПЧ необходимо провести несколько исследований. Анализы в нашей современной лаборатории делаются быстро с помощью высокоточных методов. Вы узнаете результат в день сдачи мазка.
Полимеразная цепная реакция
ПЦР определяет наличие или отсутствие ДНК вируса в биоматериале. Для анализа берется мазок со слизистых оболочек и непосредственно с самих новообразований, папиллом, кондилом и эрозий. Место взятия мазка зависит от локализации кожных новообразований. ПЦР выявляет типы вирусных штаммов в организме. Стоимость анализа начинается от 300 руб.
Цитологический анализ. ПАП-диагностика
Тест Папаниколау — исследование мазка под микроскопом. Мазок берется с пораженной зоны и наносится тончайшим слоем на лабораторное стекло. Препарат окрашивается для улучшения видимости клеток.
Исследуя препарат под микроскопом, диагност обращает внимание на размер и форму клеток. Цитологическое исследование выявляет наличие атипичных клеток, дисплазии, злокачественных мутаций. Обнаруженному вирусу присваивается класс по шкале Папаниколау.
Кольпоскопия у женщин
Осмотр и исследование шейки матки. Процедура проводится в гинекологическом кресле. Для диагностики шейка окрашивается безопасным раствором Люголя. Если она поражена вирусом, участок с инфицированными клетками отличается по цвету. После положительной кольпоскопии проводится биопсия. Она необходима для уточнения степени онкогенности вируса. Обзорная кольпоскопия в нашей клинике входит в стоимость приема врача-гинеколога.
Биопсия
Биопсия применяется для точного определения клеточного состава ткани. Это достоверный метод диагностики онкологических заболеваний. Биопсия назначается, когда у врача есть подозрение, что злокачественное перерождение эпителиальной ткани уже началось. Стоимость диагностики начинается от 1500 руб.
ВПЧ: лечится или нет?
Бывает, что папилломавирус выводится из организма в течение двух лет после заражения. Но это характерно в основном для детей и молодых людей. Правда, поскольку распространенность вируса высока, существует риск повторного заражения (рецидива). Иммунитет после болезни формируется не на всю жизнь, а на 1–3 года. Именно этот факт лежит в основе утверждения, что ВПЧ не лечится.
В большинстве случаев у взрослых людей папилломавирус не покидает организм сам, а встраивается в геном, провоцируя развитие опухолей, в том числе раковых. Мы советуем не полагаться на удачу, а начать лечение при первых симптомах заболевания. Папилломавирусная инфекция успешно лечится средствами современной медицины. Новообразования на коже удаляются деструктивными методами.
Эффективное лечение возможно только по схеме, предложенной лечащим врачом. Назначая терапию, врач-дерматовенеролог учитывает штамм ВПЧ, степень онкогенности, состояние иммунитета пациента. Самостоятельный подбор лекарственных препаратов с большой вероятностью не даст нужного результата. После терапии нужно сдавать анализы на ВПЧ каждые 2 года, чтобы избежать рецидива болезни.
Иммуномодуляторы при ВПЧ: список препаратов
Препараты, которые являются синтетическими комплексными производными пурина
Эта группа иммуномодуляторов, применяющихся при лечении проявлений вируса папилломы человека, обладают иммуностимулирующей активностью и неспецифическим противовирусным действием. Они восстанавливают активность лимфоцитов, которые являются главными клетками иммунной системы. Клинически доказано, что именно низкая активность лимфоцитов является предрасполагающим фактором к яркому развитию клинических проявлений ВПЧ. Также этот вид препаратов повышает функционирование натуральных киллеров и так называемыхТ-хелперов – T-лимфоцитов, главной функцией которых является координация иммунного ответа.
Некоторые из препаратов этой группы имеют обширный список побочных действий, включающих проблемы с работой ЖКТ, печени и желчевыводящих путей. Также возможны побочные реакции в виде головной боли, сонливости, бессонницы, зуда и болей в суставах. Среди противопоказаний – детский возраст до 3 лет, беременность, заболевания почек и повышенная чувствительность к компонентам препарата.
Препараты с действующим веществом глюкозаминилмурамилдипептид (ГМДП)
ГМДП – это фрагмент оболочки патогенных бактерий, вызывающих инфекционно-воспалительные заболевания различных органов и систем. При попадании этого фрагмента в организм иммунная система воспринимает его как чужеродный патогенный агент и сразу же начинает выработку антител. Благодаря этому происходит общая активация всей иммунной системы, что способствует выздоровлению или же снижению частоты рецидивов вирусных инфекций, в том числе ВПЧ.
Среди побочных эффектов – повышение температуры тела до субфебрильных и фебрильных значений, также возможна диарея. Препараты этой группы противопоказаны при нарушениях обмена веществ и женщинам в период беременности и грудного вскармливания.
Препараты, содержащие в качестве активных компонентов натуральное растительное сырье
Эта группа препаратов была создана на основе открытия лауреата Нобелевской премии Н.Н. Семенова о мощных иммуностимулирующих свойствах биологически активных веществ, содержащихся в клетках растений. Экстракты из растений и вспомогательные компоненты усиливают неспецифическое звено иммунитета, что повышает устойчивость организма человека к различным вирусным и некоторым бактериальным инфекциям. Иммуномодулирующий эффект активизирует лейкоциты, что особенно важно при борьбе с хроническими и затяжными воспалительными процессами.
При применении этих препаратов возможны аллергические реакции. Среди противопоказаний к применению – заболевания выделительной системы, беременность, период лактации и детский возраст до 18 лет.
Медикаментозное лечение ВПЧ в клинике «Частная практика»
Для лечения папилломавирусной инфекции доктора нашей клиники «Частная практика» назначают комплексную терапию. Медикаментозные препараты снижают концентрацию вируса в тканях, укрепляют иммунитет организма. Лекарства устраняют симптомы заболевания и улучшают самочувствие человека.
Внимание! Самолечение может быть опасно для вашего здоровья. Препараты для лечения ВПЧ у женщин и мужчин должен подбирать врач-дерматовенеролог.
Противовирусные таблетки
Лавомакс обладает комбинированным действием. Это лекарство подавляет вирус, останавливает его размножение и стимулирует иммунитет. Принимать по одной таблетке, содержащей 125 грамм действующего вещества, один раз в сутки через день. Не уменьшайте интервал между приемами лекарства, чтобы не навредить здоровью. Лечебный курс включает двадцать таблеток.
Изопринозин — универсальный препарат. Назначается для борьбы с новообразованиями на коже, в гортани, на половых органах. Это лекарство подавляет жизнедеятельность вируса, стимулирует развитие иммунитета. Режим приема назначается индивидуально. Схема терапии может включать прием от шести до восьми таблеток в сутки. Курс длится от пяти дней до нескольких месяцев.
Ликопид усиливает защиту организма от инфекций. Активирует наследственный иммунитет, помогает сформировать приобретенный иммунный ответ. Принимать по одной таблетке (10 мг) один раз в сутки (за полчаса до приема пищи). Лечебный курс длится от десяти дней.
Гепон относится к иммуномодуляторам. Препарат активирует иммунные реакции организма. Обладает противовоспалительным и антивирусным эффектом. Принимать по таблетке (10 мг) в сутки. Продолжительность лечения зависит от индивидуальной реакции на препарат.
К сожалению, все перечисленные таблетированные препараты обладают очень низкой эффективностью для лечения ВПЧ. Мы наблюдали во многих случаях, когда у пациентов, проходящих терапию папилломавирусной инфекции только таблетками, наблюдался рост папиллом и кондилом прямо во время приема этих лекарств.
Вагинальные свечи
Суппозитории (свечи) назначаются гинекологами нашей клиники для лечения влагалища и шейки матки. Лекарства для лечения папилломавирусной инфекции у женщин:
- Генферон. Препарат двойного действия. В его состав входит интерферон, подавляющий развитие вируса. Свечи устраняют неприятные симптомы заболевания: боль и жжение. Для лечения вводить две свечи в день: утром и вечером. Лечебный курс длится десять дней;
- Виферон. Комбинированные свечи. Ингибируют размножение вируса, устраняют симптомы заболевания, стимулируют иммунитет. Применять свечи дважды в день, утром и вечером, в течение пяти дней.
Внутримышечные инъекции
Для лечения папилломавируса врач-дерматовенеролог может назначить внутримышечные инъекции. Популярный препарат для инъекций — Ферровир. Следует вводить по 5 миллилитров лекарства дважды в день. Длительность лечебного курса: две недели.
Циклоферон используется как для внутримышечного, так и для внутривенного введения по специальной методике. Усиливает выработку интерферона в пораженных вирусом и иммунных клетках, что препятствует его активному размножению.
Внутривенные инъекции
Наиболее эффективные препараты вводятся внутривенно капельно курсами. Обычно применяются полиоксидоний, панавир, циклоферон, которые подавляют репликацию вируса путем активизации соответствующих механизмов противовирусной защиты.
Курсы лечения длительные, хорошо сочетаются с общей внутривенной озонотерапией.
Цитостатические препараты
Для борьбы с дефектами на коже применяются цитостатики и коагулянты. Это лекарства местного воздействия. Они не подавляют развитие вируса, а устраняют внешние симптомы инфекции. Они назначаются как элемент комплексной терапии. Лекарственные вещества содержатся в растворе, который наносится на кожу.
Подофиллин. Хорошо удаляет остроконечные кондиломы. Прожигает клетки кожных образований, вызывая некротизацию. Раствор наносится на кондилому дважды в день, с интервалом 12 часов. Длительность лечебного курса — три дня. Препарат не должен попадать на здоровую кожу.
Солкодерм. Используется для удаления доброкачественных опухолей. Это сильнодействующий препарат. Не советуем применять его без контроля врача. Для удаления папилломы, бородавки или кондиломы достаточно нанести его один раз. Кожное образование будет некротизироваться и темнеть, а затем отпадет.
Антибиотики
ВПЧ не лечат с помощью антибиотиков. Они действуют на бактерии, а не на вирусы. Антибиотики назначаются, если по результатам диагностики обнаружены сопутствующие болезни (например, бактериальный вагиноз).
Противовирусные препараты против ВПЧ
После заражения клетки вирус может пребывать в свободном виде или проникает в геном клетки. В любом случае вирус изменяет нормальные клеточные процессы. И вместо того, чтобы производить все необходимое для своей жизнедеятельности, клетка обеспечивает механизмы синтеза вирусных молекул ДНК, которые в дальнейшем будут использоваться для создания новых вирусных частиц. Но не всегда вирусы способны вызывать заболевание. При адекватном иммунном ответе организм самостоятельно избавляется от вируса. При неэффективном иммунном ответе организма возможно долгое носительство вируса, что может привести к доброкачественным или злокачественным, в зависимости от типа вируса, проявлениям болезни.
Чтобы разорвать цепь бесконечного размножения вируса и последующего развития заболевания, признана необходимость лечения ВПЧ-инфекции иммуномодуляторами с противовирусной активностью, т.к. на сегодняшний день не разработано ни одного противовирусного от ВПЧ, действующего прицельно на вирус папилломы человека.
ВИФЕРОН при ВПЧ
Существуют ли препараты, которые борются с вирусами и одновременно способствуют восстановлению иммунной системы? Безусловно, такие препараты есть. Одним из таких препаратов, способствующих восстановлению иммунной системы и обладающих широким спектром противовирусной активности, является препарат ВИФЕРОН.
Рекомбинантный интерферон альфа-2b, который входит в состав этого препарата, препятствует синтезу вирусных ДНК и блокирует размножение вируса, способствует восстановлению иммунной системы, а также обладает антипролиферативными свойствами. Он идентичен человеческому интерферону альфа-2b, но производится с помощью современных технологий без использования донорской крови.
Препарат, который выпускается в виде свечей, геля и мази, разработан в результате фундаментальных исследований в области иммунологии, доказавших, что в присутствии антиоксидантов (витамины С, Е) усиливается противовирусное действие интерферона.
Способ применения и дозировки свечей ВИФЕРОН при ВПЧ
ВИФЕРОН Свечи производятся в виде ректальных суппозиториев пулевидной формы бело-желтого или желтого цвета. В процессе лечения препарат подавляет активность вирусов и повышает эффективность собственного иммунного ответа организма на патогенные микроорганизмы.
Препарат в виде Свечей (суппозиториев) можно применять при беременности (с 14-й недели), а также в период грудного вскармливания и при лечении детей.
Рекомендуемая доза для взрослых – ВИФЕРОН 500 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5-10 суток. По клиническим показаниям терапия может быть продолжена.
Беременным со II триместра беременности (начиная с 14-й недели гестации) назначают ВИФЕРОН 500 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 10 суток, затем в течение 9 дней 3 раза с интервалом в 3 дня (на четвертый день) по 1 суппозиторию 2 раза/сут через 12 ч.. Далее каждые 4 недели до родоразрешения – препарат в дозировке 150 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток. При необходимости назначают перед родоразрешением (с 38-й недели гестации) препарат в дозировке 500000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 10 суток.
Деструктивные и хирургические методы лечения
Для быстрого устранения бородавок, кондилом, папиллом используются деструктивные методики. В отличие от консервативного лечения, они позволяют не ждать, пока опухоль некротизируется и отпадет сама. В кабинете дерматовенеролога можно устранить кожные дефекты за один визит. Удаление патологий в труднодоступных местах проводится только хирургическими методами.
Электрокоагуляция
При электрокоагуляции дефекты удаляются электроножом. Он генерирует электрические волны, которые отсекают кожные наросты, разрушают патологические ткани. Электроволны прижигают мелкие сосуды, после операции нет кровотечения. Удаление одного дефекта занимает от нескольких секунд до пяти минут. Удаление мелких папиллом на коже при количестве более 20 шт. стоит 200 руб. за 1 единицу. Крупные новообразования удаляются под местной анестезией по цене 1000–1500 руб.
Криодеструкция
Для криодеструкции применяется жидкий азот. Температура вещества составляет -190 градусов. При попадании жидкого азота на дефекты возникает некроз. Экстремально низкая температура вызывает разрушение клеток, блокировку доступа кислорода, закупорку сосудов. Формируется термический ожог, и ткани отмирают. Операция проходит под контролем опытного врача, который следит, чтобы вещество не попало на здоровую кожу. Эффект от процедуры наступает не сразу, а через 5–10 дней, когда некротизированная ткань папилломы отторгнется окончательно. Стоимость криодеструкции обычно составляет от 500 до 1500 руб. за элемент.
Радиоволновая хирургия
Для операции применяется аппарат, излучающий радиоволны на высокой частоте. Радиоволны разрушают кожные дефекты с помощью тепловой энергии. Управляет аппаратом опытный врач. Он направляет радиоволны, сосредотачивая поток на наросте, избегая прикосновений к здоровой коже. Это самый оптимальный по эффективности и цене метод удаления папилломавирусных новообразований на коже и слизистых оболочек. Стоимость процедуры от 300 руб. при деструкции множественных мелких папиллом, до 1500 -2000 руб, при удалении крупных новообразований.
Удаление дефектов лазером
Направленный пучок лазерных лучей удаляет кожные дефекты. Под воздействием лазера клетки испаряются. На месте удаленного нароста формируется защитная корочка. Разрушение дефекта занимает от 5 секунд двух минут. Под роговой корочкой формируется здоровая кожа. Примерно через неделю после вмешательства корочка отпадает. Стоимость лазерного удаления крупных папиллом от 1000 руб.
Удаление пораженных тканей
Инвазивные методики вмешательства применяются при глубоком поражении ткани, когда процесс злокачественного перерождения уже начался. Для удаления патологических участков эпителия применяется ножевая конизация. При запущенном ВПЧ и начале развития онкологии прибегают к удалению шейки матки с помощью скальпеля.
Нашими врачами применяется комплексный подход в лечении ВПЧ, который обеспечивает близкий к 100% эффект от проводимой терапии. Он включает комбинацию инъекционных, таблетированных иммунных, противовирусных лекарств и препаратов для наружного применения. Удаление новообразований проводится выбранным методом на фоне медикаментозного лечения, что позволяет полностью избавиться от папиллом и кондилом и других проявлений ВПЧ, профилактировать рецидивирование инфекции.
Современные подходы к лечению папилломавирусной инфекции урогенитального тракта
В последние годы в России, как и во многих странах мира, увеличивается заболеваемость папилломавирусной инфекцией. Проблема ее диагностики и лечения привлекает внимание врачей различных специальностей: дерматологов, гинекологов, урологов, онкологов, патоморфологов, иммунологов, вирусологов. Это объясняется высокой контагиозностью и тенденцией к росту частоты данного заболевания, а также способностью некоторых разновидностей вируса папилломы человека (ВПЧ) инициировать злокачественные процессы. Последнее большей частью касается генитальных проявлений папилломавирусной инфекции.
Папилломавирус человека (ПВЧ) является эпителиотропным и обнаруживается в кожном покрове, слизистой оболочке рта, конъюнктиве, пищеводе, бронхах, прямой кишке.
В литературе имеются сведения о том, что внедрение ПВЧ-инфекции происходит на уровне незрелых клеток эпителия кожи и слизистых оболочек (базальный слой). Результатом этого внедрения является пролиферация клеток, но без продукции вирусных частиц, поскольку пролиферирующие клетки эпителия не способны поддерживать жизненный цикл вирусов. Полная репликация ПВЧ происходит только в высокоспециализированных клетках многослойного плоского эпителия: зернистых, шиповатых клетах кожи, поверхностных эпителиоцитах слизистой шейки матки. В настоящее время описано порядка 100 типов папилломавирусов. Следует отметить их ткане- и видоспецифичность. Различные типы ПВЧ связаны с различными видами поражений. Установлено, что с урогенитальной областью ассоциированы определенные типы ПВЧ. Выделяются разновидности:
- низкого онкологического риска;
- среднего онкологического риска;
- высокого онкологического риска.
Структура вирусного генома
Вирусы папиллом относятся к семейству паповавирусов (Papovaviridae), поражающих крупный рогатый скот, птиц, а также человека и способных инфицировать базальные клетки кожи и плоского эпителия. Папилломавирусы — эта одна из наиболее гетерогенных групп вирусов, критерием дифференциации которой является степень генетического родства вирусов по данным молекулярной гибридизации: она колеблется от 10 до 85%. Диаметр вирусных частиц составляет 55 нм. Вирус не имеет внешней оболочки. Капсид вируса состоит из 72 капсомеров. Детальный анализ молекулы ДНК ВПЧ стал возможен после разработки методики расщепления ДНК с использованием эндонуклеаз и анализа этих фрагментов с помощью гель-электрофореза.
При изучении препаратов, окрашенных по Папаниколау, определен специфический комплекс признаков, характеризующих ядро и цитоплазму эпителиальных клеток (койлоцитарная атипия клеток), обусловленных цитопатическим действием вирусов папиллом.
Специфической клеткой для этой инфекции является койлоцит, представляющий собой оксифилтноокрашенную клетку эпителия с четкими границами и ясно выраженной перинуклеарной зоной просветления и многочисленными вакуолями в цитоплазме.
Термин «койлоцитарная дисплазия» введен H. S. Stegner в 1981 г. Предполагается, что эти изменения являются следствием репродукции вируса, вызывающего нарушение метаболизма клеток, приводящие к их частичному некрозу с образованием баллоноподобных клеток.
Цитологическое исследование очагов, вызванных ПВЧ-инфекцией, показало, что в клеточном материале находятся большей частью безъядерные, или ортокератотические, клетки. Около 20% чешуек содержат ядра — т. наз. «паракератотические клетки».
Следует помнить, что для выявления ПВЧ одной морфологии недостаточно. В этой связи целесообразно использовать метод полимеразной цепной реакции (ПЦР), гибридизацию in situ. В литературе все чаще появляются сообщения об определении ПВЧ-инфекции в моче с помощью ПЦР как альтернативном методе тестирования образцов из шейки матки. Наряду с этим используется гнездовая ПЦР в одной пробирке и типоспецифическая гибридизация нуклеотидов.
Метод ПЦР используется при малосимптомных или асимптомных формах заболевания, вызванного ПВЧ-инфекцией.
Иммунохимическими методами удается выявить антигены ПВЧ в тканях остроконечных кондилом в 71,4% случаев, методом гибридизации — в 96,5% и с помощью ПЦР — в 10% случаев.
Эффективность ДНК-гибридизации не превышает эффективности гистологического исследования, но позволяет выявить пациентов с высокой степенью этой инфекции.
Клиника ПВЧ-инфекции
Клинические проявления ПВЧ-инфекции гениталий очень вариабельны. В настоящее время они подразделяются на остроконечные кондиломы, папиллярные разновидности кондилом (с выраженным экзофитным ростом), а также плоские и инвертированные (внутриэпителиальные) с эндофитным ростом. Последний вариант, известный также под названием «субклиническая ПВЧ-инфекция», наиболее сложен в диагностическом плане, поскольку отсутствуют четкие микроскопические изменения эпителия. В этом случае для определения четких границ поражения требуются специальные скрининговые приемы.
Своеобразным вариантом остроконечных кондилом является бовеноидный папуллез и гигантская кондилома Бушке — Левенштейна. Остроконечные кондиломы (ОК) представляют собой фиброэпителиальное образование на поверхности кожи и слизистых, с тонкой ножкой или широким основанием в виде единичного узелка или множественных эпителиальных выростов, напоминающих по своему виду петушиные гребни или цветную капусту. Диагностика крупных кондилом затруднений не вызывает. Генитальные кондиломы локализуются в основном в местах мацерации: малые половые губы, влагалище, шейка матки, устье уретры, область ануса, кожные покровы. У мужчин ОК располагаются в области крайней плоти, на головке полового члена, перинатальной области, реже эндоуретально. Инкубационный период колеблется от одного до 12 месяцев (в среднем 3-6 месяцев).
Исследования последних десятилетий свидетельствуют о том, что 85% пациенток с типичным ОК вульвы и промежности имеют дополнительные очаги ПВЧ-инфекции во влагалище или шейке матки, и почти у каждой четвертой из них выявляются ассоциированные ПВЧ-инфекцией заболевания — цервикальные интраэпителиальные неоплазии (ЦВН) различной степени тяжести. Одной из клинических разновидностей заболеваний, вызываемых ПВЧ-инфекцией, являются боуэноидные папулы, связанные с ПЧ 16, иногда пигментированные на коже и слизистых оболочках представителей обоих полов, чаще напоминающие обычные бородавки или себорейный кератоз. В противоположность болезни Боуэна, боуэноидные папулы доброкачественные и спонтанно регрессируют, хотя изредка могут озлокачествляться. Течение бессимптомное.
Некоторые авторы к этой группе заболеваний относят верруциформную эпидермодисплазию Левандовского — Лютца. В основе этого заболевания лежат локальные и генетические нарушения, ассоциирующиеся с хронической ПВЧ-инфекцией.
J. M. Handley и W. J. Dinsmore (1994) на основании литературных данных, а также своих собственных исследований предложили классификацию клинических форм ПВЧ-инфекции и ассоциированных с ней заболеваний (табл.1).
В подавляющем большинстве случаев манифестные формы ПВЧ-инфекции сочетаются с другими заболеваниями, передающимися половым путем. По данным Бернарда К. и Муги К. (1996), манифестные формы ПВЧ-инфекции возникают, как правило, в результате действия ряда факторов:
- социальных;
- инфекционных, связанных с ассоциациями заболеваний, передающихся половым путем (ЗППП);
- связанных с изменением иммунного статуса.
Наиболее существенным является влияние ассоциированных с ПВЧ-поражениями инфекций урогенитального тракта: урогенитального хламидиоза, микоплазмоза, цитомегаловирусной и герпетической инфекции, дисбиотических состояний. Результатом их влияния на течение ПВЧ-инфекции является хронизация процесса, формирование стойких, как правило уже неспецифических воспалительных изменений со стороны мочеполовой сферы и значительные трудности в проведении терапевтических мероприятий.
Значимость наличия сопутствующей инфекции для лечения кондиломатоза объясняется следующими обстоятельствами.
- Наличие ЗППП, ассоциированных с ПВЧ-инфекцией, удлиняет срок лечения последних в среднем в три раза.
- В большинстве случаев рецидивы связаны с вышеуказанной причиной.
- Эпителизация эрозий шейки матки после разрушения кондилом может быть достигнута только при наличии предварительного сканирования по поводу сопутствующих ЗППП и бактериального вагиноза.
В течение многих лет обсуждалась возможность существования взаимосвязи между неоплазиями шейки матки с венерическими заболеваниями. В группе женщин, страдающих инвазивным раком шейки матки (РШМ), отмечена более высокая частота выявления неспецифической микрофлоры, включая трихомонадные и гарднереловые инфекции. Примеры такого влияния обсуждались в отношении Treponema pallidum, Neisseria gonorrhoeae, Chlamidia trachomatis, вируса простого герпеса типа 2, цитомегаловируса, вируса папилломы человека. Эпидемиологические исследования убедительно показали, что неоспоримым фактором риска возникновения предраковых изменений и рака шейки матки является генитальная ПВЧ-инфекция.
Принципы лечения ПВЧ-инфекции
Учитывая тот факт, что специфические противовирусные препараты и вакцины, действующие на ПВЧ, пока отсутствуют, принято считать, что полного устранения вируса из организма достичь невозможно. Задача терапии — устранение клинических и субклинических форм ВПЧ-инфекции.
На сегодняшний день в арсенале практикующих врачей имеется множество методов удаления аногенитальных бородавок. Эффективность их варьирует от 30 до 90%, но ни один из методов не является панацеей, так как частота рецидивов достаточно высока при любом способе лечения. Лечение должно быть строго индивидуальным: необходимо подбирать наиболее оптимальное решение в каждом конкретном случае, иногда учитывая пожелания самого пациента. Проблема рецидивов не зависит от выбора терапии. Рецидивы аногенитальных бородавок связаны чаще всего не с реинфекцией от полового партнера, а с реактивацией инфекции. Существуют три пути развития событий при отсутствии лечения:
- бородавки могут разрешаться самостоятельно;
- оставаться без изменений;
- прогрессировать.
При этом всегда нужно принимать во внимание возможность персистенции вируса при отсутствии каких-либо клинических проявлений.
Выбирая наиболее оптимальный в каждом конкретном случае метод, необходимо руководствоваться четырьмя основными характеристиками:
- эффективность при данной патологии;
- частота рецидивов после лечения;
- переносимость (минимум побочных эффектов);
- простота выполнения процедур.
Помимо удаления аногенитальных бородавок необходимо решать следующие немаловажные задачи:
1. Выявлять и лечить у больных с аногенитальными бородавками (и их половых партнеров) другие заболевания, передающиеся половым путем (ЗППП).
2. Проводить скрининг всех женщин с бородавками аногенитальной области на цервикальную внутриэпителиальную неоплазию (ЦВН) с применением цитологического исследования и кольпоскопии.
3. Поддерживать дальнейшее наблюдение за очагами ЦВН на ранних стадиях для своевременного выявления их прогрессирования или развития микроинвазивной карциномы.
4. Проводить активное лечение аногенитальных бородавок, неоплазий на ранних стадиях, протекающих с развернутой клинической картиной, неоплазий на поздних стадиях и плоскоклеточной карциномы.
5. Давать больным рекомендации по использованию презервативов и ограничению случайных половых контактов для предотвращения инфицирования (и реинфицирования) ВПЧ-инфекцией и другими ЗППП.
По сути, лечение аногенитальных ВПЧ-поражений направлено либо на разрушение папилломатозных очагов тем или иным методом, либо на стимуляцию противовирусного иммунного ответа, возможно сочетание этих подходов.
Деструктивные методы
Физические деструктивные методы
Хирургическое иссечение. В настоящее время применяется нечасто, в основном используется при лечении злокачественных новообразований, когда необходимо широкое иссечение. Данный метод может потребовать госпитализации в связи с тем, что при проведении иссечения может возникнуть достаточно сильное кровотечение, а длительный послеоперационный период потребует специальной терапии.
Электрохирургические методы. К ним относят электрокоагуляцию, электроакустику, фульгацию, электрохирургическое иссечение (электроэксцизия) с использованием электроножа. Не так давно в медицине стали использовать плазму. Нашими учеными был разработан оригинальный плазменный коагулятор (плазмаскин) ЭКХ-1, не имеющий зарубежных аналогов. Измерения температуры в плазме показали, что она может достигать 2000-2500°С. Такие высокие значения температуры, в свою очередь, обеспечивают возможность работать в бесконтактном режиме, существенно снижается время операции и тем самым уменьшается зона некроза. Кроме того, при таком воздействии в большинстве случаев не превышается болевой порог. Данный температурный режим обеспечивает практически полное сжигание новообразований.
Достоинства данного метода:
- доступность;
- дешевизна;
- достаточно высокая эффективность;
- возможность применения в амбулаторных условиях;
- снижена опасность кровотечений.
Недостатки:
- необходимость обезболивания
- при использовании данного метода происходит выделение инфекционной ДНК ВПЧ вместе с образующимся дымом, поэтому необходимо создание адекватных условий для работы — вакуум-экстракция дыма, применение защитных масок.
Лазерное иссечение. Достаточно эффективным и безопасным методом является иссечение бородавок с помощью лазера. В практике применяют неодимовый и СО-лазеры. При использовании СО-лазера меньше повреждаются окружающие ткани, а неодимовый лазер дает лучший гемостатический эффект. Помимо того что лазер физически удаляет поражения, исследования показали, что лазерное излучение оказывает на ВПЧ токсическое действие. Для выполнения процедур требуется хорошо обученный персонал. При использовании лазеров необходимо обезболивание — чаще достаточно местной или локальной анестезии, что позволяет проводить процедуры в амбулаторных условиях. Лазерное иссечение и хирургические методы примерно одинаково эффективны. Лазеротерапию можно успешно применять для лечения распространенных, устойчивых к другой терапии кондилом. Она позволяет прекратить рецидивирование примерно у 40% больных. Исследования показали, что столь малоэффективный результат связан с тем, что СО-лазер неэффективен, когда речь идет об устранении генома из поражений, устойчивых к лечению (по данным метода ПЦР, молекулярно-биологическое излечение наступает у 26% больных).
Использование СО-лазера представляет собой метод выбора при лечении ЦВН. Применяют лазерную конизацию шейки матки. Рецидивы наблюдаются у 2% больных. Мягким методом лазеротерапии является вапоризация, не вызывающая практически никаких осложнений. Лазерная вапоризация успешно применяется при лечении ЦВН низкой степени. Рецидивы наблюдаются у 4% больных.
Лазеротерапия успешно используется для лечения остроконечных кандилом у беременных. Имеются сообщения о лечении беременных на 28–35-й неделе беременности. У большинства пациенток излечение наступало после первого сеанса. Каких-либо осложнений в родах или у новорожденных не выявлено.
Из побочных эффектов следует отметить изъязвление, кровотечение, вторичное инфицирование, рубцевание. Как и при использовании электрохирургических методов, происходит выделение ДНК ВПЧ с дымом, что также требует мер предосторожности.
Лазеротерапия не используется достаточно широко в связи с высокой стоимостью оборудования и необходимостью подготовки опытного персонала.
Криотерапия. Достаточно эффективный и безопасный метод, предполагающий использование в качестве хладагента жидкого азота, оксида азота и диоксида углерода. При этом происходит быстрое замораживание как внутри-, так и внеклеточной жидкости, приводящее к лизису и гибели клеток при оттаивании. Проведение криотерапии обычно не требует обезболивания, хотя при необходимости можно использовать местные анестетики. Криотерапию можно применять при лечении не очень больших бородавок различной локализации. Если же бородавки множественные, то удаление должно проводиться в несколько этапов. Для данного метода характерны следующие побочные явления: развитие местного покраснения, припухлости с последующим образованием пузырей и их изъязвлением. Для уменьшения повреждения окружающих тканей перед процедурой поверхность бородавок обрабатывают KY-гелем, который при замораживании дает возможность осторожно приподнять и отделить очаг поражения от подлежащего эпителия.
Метод может быть использован в гинекологической практике.
Чрезвычайно перспективным нам представляется сочетанное применение криодеструкции и плазменной коагуляции, позволяющее избежать недостатков, присущих вышеописанным методам в отдельности.
Химические деструктивные методы. Данная группа средств включает в себя растворы кислот, щелочей, солей. Среди них можно упомянуть ферезол, пероксид водорода, растворы акрихина и хингамина, препараты ртути и мышьяка, висмута, препараты на основе салициловой и молочной кислот, уксусную и азотную кислоты, соки туи и чистотела. Все эти средства легко доступны, однако обладают невысокой, плохо прогнозируемой эффективностью, дают многочисленные побочные эффекты.
Изопринозин следует применять в сочетании с местнодеструктивными методами лечения.
Эффективность комбинированного лечения ИП, по литературным данным, составляет от 38 до 96%.
Комбинированные методы лечения. Для лечения проявлений ПВЧ-инфекции предлагаются различные методики, основанные на использовании иммунных препаратов в сочетании с лазерным, электрохирургическим и криодеструктивным воздействием.
Сочетанное применение вышеуказанных методов позволяет уменьшить число рецидивов и тем самым повысить эффективность лечения.
Получены хорошие результаты при использовании комбинированного метода лечения кондилом, включающего разрушение очагов с помощью криодеструкции (температура воздействия от –160 до –180°С, экспозиция 40–120 с, двукратно) в сочетании со стимуляцией иммунитета. Для стимуляции местного иммунитета область поражения обрабатывали эмульсией, содержащей интерферон (ИФ), а для стимуляции иммунной системы всего организма назначали препарат кемантан по 0,2 г три раза в день внутрь в течение 10 дней.
Возможно сочетание различных деструктивных методов. При наличии проявлений ПВЧ-инфекции на коже и слизистых оболочках предварительно производят криораспыление в течение 10–30 с, позволяющее четко выявить границы поражения за счет характерной сосочковой поверхности поражений, которая при этом белеет. Затем область поражения подвергается воздействию плазмы (с помощью аппарата плазмаскин).
Ряд исследователей лучшим способом лечения аногенитальных бородавок признают хирургическое удаление всех видимых поражений с последующим местным введением ИФ. В некоторых случаях целесообразно общее и местное применение ИФ перед хирургическим иссечением обширных кондилом.
Терапевтический эффект от применения ИФ отсутствует, если заболевание длится более одного года, а также при иммунодефиците.
В настоящее время существует не так много средств, которые можно использовать после применения деструктивных методов. В частности, сейчас появился препарат импран для местного применения в области очагов поражения после деструктивного воздействия.
Специфическая противовирусная терапия
В настоящее время не существует препаратов, оказывающих специфическое действие на ВПЧ. Известные средства, подавляющие репликацию вируса простого герпеса (ацикловир, ганцикловир), оказались неэффективны при лечении аногенитальной ВПЧ-инфекции.
Теоретически вакцинация представляет собой идеальный метод лечения и профилактики аногенитальных бородавок.
Есть сообщения об эффективном применении индукторов ИФ. Представляет интерес местное применение низкомолекулярного производного имиквидахинолинамина — имиквимода, который является индуктором цитокинов и, в частности, Л-ИФ. Его используют в виде 5%-ного крема три раза в неделю либо ежедневно на ночь до полного исчезновения высыпаний (но не более 4 месяцев). Полное исчезновение кондилом наблюдается в 13–56% случаев. При ежедневном применении чаще развивались местные побочные эффекты: покраснение, отечность, эрозии. Крем особенно показан для лечения субклинической ВПЧ-инфекции. Возможно применение виразола.
Эффект от использования монотерапии ИФ все-таки недостаточно изучен и не очень высок, кроме того, необходимо принимать во внимание высокую стоимость такого лечения. В связи с этим данный метод не получил широкого распространения в практике.
Изопринозин. В последние годы пристальное внимание иммунологов привлек новый иммуномодулятор изопринозин, представляющий собой комплекс инозина и соли N,N-диметиламина-2-пропанола и Р-ацетаминобензойной кислоты. Препарат может применяться в виде таблеток либо раствора для парентерального инъецирования. Активным веществом в этом комплексе, по-видимому, является инозин, а соль аминоспирта стимулирует его проникновение через мембрану лимфоцитов и других клеток.
Изопринозин обладает мощным и широким иммуномодулирующим действием. Многочисленные данные и обширная литература свидетельствуют о том, что in vitro препарат существенно усиливает пролиферацию Т-лимфоцитов, индуцированную митогенами или специфическими антигенами, а также дифференцировку пре-Т-лимфоцитов в более зрелые Т-лимфоциты, сопровождающуюся появлением на их поверхности соответствующих антигенов. ИП также стимулирует индуцированную митогеном пролиферацию В-лимфоцитов. Доказано стимулирующее действие изопринолина на активность натуральных киллерных клеток (НК-клеток) у здоровых людей и функциональную способность цитотоксических Т-лимфоцитов. Препарат улучшает соотношение CD4+/CD8+; повышает выработку Т-лимфоцитами ИЛ-2; содействует созреванию и пролиферации Т-клеток; активизирует синтез ИЛ-1 макрофагами. ИП обладает противовирусным действием и препятствует использованию рибосомальной РНК для размножения вируса. Следует отметить, что в случае применения изопринолина с другими иммунокорректорами он существенно усиливал противовирусное действие последних.
Приняты различные схемы лечения с применением изопринолина в зависимости от размеров кондилом, их локализации и степени малигнизации.
Схема 1: лечение мелких, множественных остроконечных кандилом с низкой степенью малигнизации.
Препарат принимают по 2 табл. три раза в день в течение 14–28 дней.
Схема 2: лечение множественных кондилом с отдельными крупными кондиломами или плоской кондиломы шейки матки.
Среди применяемых в нашей стране и за рубежом химических препаратов, оказывающих деструктивное действие, можно выделить ТХУ и азотную кислоту, а также комбинированный кислотный препарат — солкодерм.
ТХУ и азотная кислота. ТХУ применяется в 80-90%-ной концентрации и вызывает образование локального коагуляционного некроза. Аналогичное действие оказывает раствор азотной кислоты. В силу своей дешевизны и доступности оба метода достаточно широко распространены и по сей день. Кислоты эффективны для лечения кондилом вульвы, препуциального мешка, венечной борозды, головки полового члена, особенно в тех случаях, когда противопоказано применение ПФ и ПФГ. Прижигания проводят один раз в неделю в течение 5-6 недель. Эффективность применения ТХУ и азотной кислоты составляет примерно 70-80%. В некоторых случаях может развиться местная реакция в виде мокнутия и изъязвления.
Солкодерм. Солкодерм — водный раствор, в качестве активной составляющей которого выступают продукты взаимодействия органических кислот (уксусной, щавелевой и молочной) и ионов металлов с азотной
кислотой. Раствор содержит нитриты в количестве 0,02 мг/мл.
Ниже перечислены свойства и механизм действия солкодерма, которые выделяют его среди других препаратов этой группы, использующихся в рамках деструктивных методов:
- при местном применении солкодерм вызывает немедленную прижизненную фиксацию ткани, на которую он наносится;
- действие препарата строго ограничивается местом применения;
- признаком немедленного эффекта является изменение окраски обрабатываемого участка;
- девитализированная ткань высыхает и темнеет (эффект мумификации);
- «мумифицированный» струп отторгается самостоятельно;
- процесс заживления непродолжителен, а осложнения (вторичная инфекция или рубцевание) редки.
Общая характеристика лечения солкодермом:
- препарат оказывает точно ограниченное местное действие на патологически измененную ткань, на которую он наносится, окружающая ткань при этом не повреждается;
- метод пригоден для лечения различных новообразований кожи;
- лечение безболезненно;
- быстрое заживление, отсутствие осложнений;
- лечение проводится амбулаторно и не требует специальной аппаратуры;
- отсутствие каких-либо ограничений для больного.
Показания к применению солкодерма: простые бородавки, подошвенные бородавки, аногенитальные бородавки (остроконечные кондиломы), себорейные кератозы, актинокератозы, базально-клеточные эпителиомы (базалиомы).
Солкодерм очень удобен в применении и достаточно эффективен для лечения кондилом любой локализации. В большинстве случаев достаточно однократного применения.
Цитотоксические препараты
Подофиллин (ПФ). Пофиллин — смола, полученная из растений P.pelatum и P.emodi, растущих в Северной Америке и Гималаях. Для лечения бородавок аногенитальной области применяют 10-25%-ный раствор ПФ в этаноле или настойке бензоина. Он связывается с аппаратом микротрубочек клетки и ингибирует митозы, а также подавляет транспорт нуклеиновых кислот, в результате чего происходит ингибирование синтеза ДНК и клеточного деления.
Применение ПФ является простым, доступным, достаточно безопасным методом лечения, который может быть использован в амбулаторных условиях, а также самостоятельно пациентами. Препарат наносят один-два раза в неделю в течение максимум 5 недель в количестве не более 0,5 мл за одну процедуру. Больному необходимо следить, чтобы вода не попадала на обработанное место в течение 4-6 часов после процедуры. ПФ не рекомендуется применять при вагинальных, цервикальных и внутриэпителиальных бородавках. По сведениям ряда авторов, частота рецидивирования варьирует от 0 до 67%.
Примерно у 10-15% больных развиваются местные побочные реакции в виде мокнущего контактного дерматита. Особенно тяжелые осложнения в виде множественных изъязвлений возникают при неправильном самостоятельном применении. В результате длительного или неправильного применения ПФ у больных могут возникать различные побочные реакции, такие как тошнота, рвота, боли в животе, диарея, симптомы поражения почек, миокарда, печени, ЦНС и костного мозга.
Применение ПФ противопоказано при беременности, т. к. были отмечены случаи тератогенного действия на плод и внутриутробной гибели плода.
Многие исследователи считают ПФ недостаточно изученным и грубоочищенным растительным экстрактом, в связи с чем рекомендуют использовать только высокоочищенные подофиллотоксины, причем самостоятельное применение препарата самими больными нежелательно в силу вышеуказанных осложнений.
Подофиллотоксин (ПФТ) (кондилин). ПФТ — наиболее активная в терапевтическом отношении фракция ПФ. Выпускается в виде растворов 0,25, 0,3 и 0,5%, а также в виде крема 0,15, 0,3 и 0,5%.
Обычно его назначают два раза в день в течение трех дней в неделю подряд на протяжении 4-5 недель.
Несмотря на то что ПФТ лучше очищен по сравнению с ПФ, сообщается о большой частоте побочных явлений при использовании ПФТ, особенно его 0,5%-ного раствора. Наиболее часто в результате применения ПФТ наблюдаются следующие побочные эффекты: местные воспалительные реакции (эритема, жжение, болезненность, зуд, мокнутие и эрозии в области аппликации). Хотя в литературе не описано системных побочных эффектов, рекомендуется ограничивать применение ПФТ дозой 0,2 мл за одну процедуру.
Недостатками ПФТ являются его высокая стоимость и большая длительность лечения.
5-фторурацил (5-ФУ). 5-фторурацил (5-ФУ) является антагонистом пиримидина и обладает способностью нарушать синтез как клеточной, так и вирусной ДНК. Для лечения бородавок аногенитальной области его назначают в виде 5%-ного крема. При лечении интравагинальных бородавок препарат назначается один раз на ночь в течение недели или один раз в неделю в течение 10 недель. Степень эффективности препарата, по мнению различных исследователей, составляет 85-90%. При применении 5-ФУ могут возникнуть мокнущие эрозии на слизистой влагалища, вплоть до развития тяжелого мокнущего контактного дерматита. При лечении бородавок терминальной части уретры крем вводится сразу после мочеиспускания на ночь в течение 3-8 дней. Полное излечение внутриуретральных бородавок наблюдается у 90-95% мужчин. Однако при лечении наблюдается множество побочных эффектов: стеноз и стриктуры уретры, дизурия, изъязвления. Препарат противопоказан при беременности.
Иммунологические методы
Интерферон. Поскольку вирус папилломы человека сохраняется в эпителиальных клетках и использование деструктивных методов не гарантирует от рецидивов, перспективным в этом плане является применение ИФ как в качестве монотерапии, так и в сочетании с другими методами лечения.
ИФ являются эндогенными цитокинами, обладающими противовирусными, антипролиферативными и иммуномодулирующими свойствами. Существуют три основных класса ИФ: лейкоцитарный (Л-ИФ), фибробластный (Ф-ИФ) и Т-лимфоцитарный (Т-ИФ). ИФ можно применять местно, внутриочагово и системно (подкожно, в/м или в/в). Установлено, что при использовании ИФ у пациентов в очагах поражения снижается количество вирусной ДНК (по данным ПЦР), что коррелирует с клиническим улучшением или исчезновением поражения.
Имеются данные, касающиеся использования для лечения кондилом отечественного ИФ — человеческого лейкоцитарного интерферона (ЧЛИ). Его применяли внутриочагово (под папиллому) в дозе 100 000-500 000 МЕ, на курс 3-6 процедур в сочетании с нанесением на поражения интерфероновой мази с активностью 40 МЕ. ЧЛИ можно назначать системно и при лечении распространенных поражений в сочетании с деструктивными методами.
Наиболее эффективным препаратом при различных способах, схемах и дозах введения можно считать Л-ИФ. При системном применении Л-ИФ полное исчезновение бородавок наблюдали у 11–100% пациентов. Эффективность применения Ф-ИФ составила 45–82%. Эффективность Т-ИФ, показанная в разных исследованиях, гораздо ниже, чем у Л-ИФ и Ф-ИФ, и варьирует от 7 до 57%.
Следует помнить, что бессистемное использование различных методов лечения приводит к высокому проценту рецидивов, однако разработка определенных алгоритмов, учитывающих пол больных, локализацию и количество высыпаний, позволяет существенно снизить количество рецидивов.
Таблица 1. Аногенитальная ВПЧ-инфекция и ассоциированные с ВПЧ заболевания
ВПЧ-инфекция
Развернутые клинические формы (видимые невооруженным глазом или не видимые, но определяющиеся при наличии соответствующей симптоматики):
- бородавки (остроконечные кондиломы, плоские кондиломы, вульгарные бородавки)
- симптоматические внутриэпителиальные неоплазии на ранних стадиях — койлоцитоз, дискератоз при отсутствии дисплазии (плоские кондиломы)
Субклинические формы (не видимые вооруженным глазом и бессимптомные, выявляемые только при кольпоскопии и/или цитологическом или гистологическом исследовании
- бессимптомные внутриэпителиальные неоплазии (ВН) на ранних стадиях — койлоцитоз, дискератоз при отсутствии дисплазии (плоские бородавки)
Латентные формы (отсутствие морфологических или гистологических изменений при обнаружении ДНК ВПЧ)
назад
Таблица 2. Заболевания, ассоциированные с ВПЧ
Клинические и субклинические формы:
- ВН на ранних стадиях — слабовыраженная дисплазия, /+-/ койлоцитоз, дискератоз (ВН 1 стадия)
- ВН на поздних стадиях — выраженная дисплазия, /+-/ койлоцитоз, дискератоз (ВН 2 стадия)
- ВН на поздних стадиях — тяжелая дисплазия или карцинома in situ /+-/ койлоцитоз, дискератоз (ВН 3 стадия, или CIS)
Микроинвазивная сквамозноклеточная карцинома:
- клинически видимые или невидимые, но при наличии соответствующей симптоматики
- субклинические, не видимые невооруженным глазом и бессимптомные, выявляющиеся только при цитологическом и гистологическом исследовании
- латентные — отсутствие морфологических и гистологических изменений при обнаружении ДНК ПВЧ-инфекции методом молекулярной гибридизации
- внутриэпителиальная неоплазия
Таблица 3. Классификация методов лечения аногенитальных бородавок
Деструктивные методы
- физические
- хирургическое иссечение
- электрохирургические методы
- криотерапия
- лазеротерапия
- химические
- азотная кислота
- трихлоруксусная кислота (ТХУ)
- солкодерм
Цитотоксические методы
- подофиллин (ПФ)
- подофиллотоксин (ПФТ)
- 5-фторурацил
Иммунологические методы
- интерфероны
- изопринозин
Комбинированные методы
- сочетанное применение различных методов
Лечение ВПЧ народными средствами
Можно ли вылечить ВПЧ только народными средствами? С точки зрения официальной медицины нельзя. Народные рецепты помогают укрепить иммунитет, устранить внешние симптомы болезни. Но они не подавляют развитие вируса, как медикаментозные препараты.
Рецепты для чистоты кожи
Не наносите действующие вещества голыми руками. Используйте перчатки и ватные палочки для обработки пораженного участка.
- Смазывают бородавку, папиллому, кондилому 70%-й уксусной эссенцией. Повторяйте обработку два-три раза в день. Опухоль покроется белой корочкой, а затем отвалится. Часто бывают осложнения в виде глубоких незаживающих язв.
- Обрабатывают кожные дефекты раствором йода. Наносить йод два раза в день в течение двух недель. За это время дефект должен высохнуть и отпасть.
- Измельчают чистотел и смешивают его с медицинским спиртом в пропорции 2:1 или покупают готовую настойку в аптеке. Обрабатывают дефект трижды в день. Чистотел действует не сразу. Курс лечения может продолжаться до трех недель.
- Эфирные масла облепихи, туи, чайного дерева помогают очистить кожу. Они размягчают клетки опухоли, что способствует ее отмиранию. Смешайте одно из перечисленных масел с касторовым маслом 1:1. Обрабатывайте дефекты дважды в сутки. Длительность курса не ограничена.
Применяя народные средства только по рекомендации и под контролем врача, дождитесь полной некротизации дефекта. Не отрывайте опухоль, пока она не отпадет сама, иначе вы можете спровоцировать кровотечение, занести инфекцию в ранку. Действующее вещество должно выжечь бородавку, папиллому, кондилому до корней. Иначе возможен повторный рост опухоли на том же месте.
Рецепты для активизации иммунитета
Заготовьте или купите травы: хвощ, крапиву, подорожник и мелиссу. Если вы заготавливаете травы самостоятельно, высушите их и истолките в порошок. Для рецепта понадобится по столовой ложке каждой травы. Смешайте травы в кастрюле и залейте их 200 мл кипятка (примерно три стакана). Отвар должен настаиваться три часа. Принимать отвар неделю по 50 мл в день.
Для второго рецепта понадобятся две столовые ложки еловой или сосновой хвои. Добавьте 100 мл воды (примерно стакан с четвертью). Доведите смесь до кипения. Когда вода закипит, убавьте огонь. Держите отвар на минимальном огне полчаса. Столько же времени его нужно настаивать. Употреблять по две столовые ложки отвара трижды в сутки. Пить его следует одну-две недели.
Внимание! Мы не рекомендуем лечиться народными методами без предварительной консультации врача во избежание возможных нежелательных последствий.
Методы профилактики ВПЧ
Для развития заболевания достаточно, чтобы в организм попало несколько мелких вирусов. Не допустить заражения или рецидива болезни помогут методы профилактики:
- Использовать барьерную контрацепцию при половом акте.
- Избегать общественных бассейнов, бани, сауны.
- Укреплять иммунную систему организма.
- Избегать стрессов и нервной перегрузки.
- Тепло одеваться, не допускать переохлаждения.
Мы советуем женщинам не реже 1 раза в год проходить гинекологическое обследование и сдавать анализы на инфекции. Это поможет сохранить здоровье репродуктивной системы.
Возможные осложнения
Папилломавирусная инфекция может вызвать тяжелые или легкие осложнения. Самым тяжелым из возможных осложнений является развитие злокачественных опухолей. Онкогенные штаммы вируса вызывают клеточные мутации, которые способствуют перерождению доброкачественных опухолей в злокачественные.
Дисплазия шейки матки предшествует возникновению рака. Папилломы на гортани разрастаются и вызывают приступы удушья. ВПЧ повышает вероятность появления рака желудка, кишечника, органов дыхательной системы.
Доброкачественные образования на кожных покровах кажутся менее опасными, чем онкология. Но мы не советуем откладывать их лечение. Кондиломы, папилломы и бородавки могут случайно отрываться. На их месте образуется кровоточащая ранка, в которую легко проникают патогенные микроорганизмы. Большие дефекты могут оставить некрасивые рубцы, если удаление проводится не в кабинете дерматовенеролога.
Внутриуретральные кондиломы могут сопровождаться воспалением и кровотечением из мочеиспускательного канала.
Насколько опасны папилломы на теле: почему их нужно удалять
Папилломы безобидны только с виду. Эти новообразования, при отсутствии своевременного адекватного лечения быстро распространяются по телу на здоровые ткани. Этот процесс называется аутоинакуляцией. Результат размножения новообразований — как минимум множественная бородавчатость.
Конечно бородавки — папилломы на теле — это очень некрасиво, но это не единственная проблема. Хороший дерматолог расскажет, чем опасны папилломы на теле — такие новообразования подвержены мелингизации — злокачественному перерождению опухоли. Насколько быстро будет протекать процесс и начнется ли он вообще зависит от места расположения папилломы и типа ВПЧ. Особенно опасны остроконечные кондиломы, растущие на шейке матки. Перерождение таких образований в рак происходит в каждом втором случае.
Структуры, образующиеся на коже в результате поражения вирусом папилломы, обычно не сопровождаются болезненностью, зудом или жжением, что часто становиться причиной халатного отношения со стороны пациента. Но так как папилломы почти всегда соприкасаются с одеждой, велик риск их повреждения. Результатом станет сильное кровотечение, занесение инфекции и образование некрасивых шрамов на коже. Из всего этого вытекает ответ на вопрос нужно ли удалять папилломы на теле — конечно нужно!
Когда нужно обратиться к врачу
Универсального способа, как избавиться от вируса папилломы в организме, не существует. Схему терапии назначает врач-дерматовенеролог после знакомства с результатами анализов и анамнезом пациента. Когда следует посетить дерматовенеролога:
- с детства на вашей коже много бородавок, папиллом, кондилом;
- кожные дефекты начали массово появляться в последнее время;
- вы заметили странные выделения из половых органов;
- вы начали чувствовать зуд и жжение в промежности;
- появились неприятные ощущения при половом контакте;
- вы начали самостоятельное лечение ВПЧ, но не получили результатов;
- вы планируете рождение ребенка (тогда проверяться стоит обоим партнерам);
- больше года вы не сдавали анализы на инфекции, передающиеся половым путем.
Мы советуем регулярно сдавать анализы на ВПЧ, даже если у вас нет симптомов болезни, и вы не планируете беременность. Иногда латентная стадия болезни может длиться годами. Вирус может присутствовать в организме, но никак себя не проявлять. Диагностика на раннем этапе поможет избежать развития осложнений.
Диагностика
При образовании папиллом на теле, лице или половых органах следует обратиться к дерматологу. Это позволит не только на ранних этапах диагностировать папилломавирусную инфекцию, но и принять меры для профилактики образования новых элементов, а также наблюдать за изменениями уже существующих.
Особенно важно не медлить с посещением врача при появлении признаков роста, изменения цвета папилломы, неприятного запаха или болевых ощущений в области ее локализации.
В первую очередь врач проведет дерматоскопию, т. е. осмотр новообразований с помощью специального увеличительного прибора. Это позволит определить их природу, а также заметить опасные признаки, указывающие на высокую вероятность перерождения доброкачественного образования в злокачественное, не говоря уже о сформировавшейся раковой опухоли. При обнаружении на ранней стадии развития они успешно поддаются лечению и имеют благоприятные прогноз в дальнейшем.
Обязательно пациентам рекомендуют сдать анализы на наличие ЗППП, особенно при обнаружении кондилом в области половых органов. Также в таких ситуациях женщинам показано получение консультации гинеколога, а мужчинам – уролога. Это важно диагностики наличия поражения вирусом папилломы человека шейки матки, уретры и т. д. и при необходимости назначения соответствующего лечения.
Для подтверждения папилломатозной инфекции пациентам, как правило, назначается ПЦР-анализ. С его помощью удается не только подтвердить или опровергнуть инфицирование вирусом папилломы человека, но и точно определить штаммы.
Преимущества клиники «Частная практика»
- Сертификация по всем направлениям работы.
- Прием ведут опытные дерматовенерологи и врачи-гинекологи.
- Новейшие методики лечения заболеваний.
- Возможность удаления папиллом и кондилом всеми известными на данный момент современными методами без боли и серьезных рубцов.
- Результаты экспресс-анализов в день обращения.
- Индивидуальный подход к каждому пациенту.
- Вежливый и приветливый персонал.
- Пройти диагностику и лечение можно анонимно.
- Удобное расположение клиники в центре Москвы и ЮАО.
- Парковка для посетителей медицинского центра.