- 3 главных фактора почему появляется аллергия после родов
- Как проявляется послеродовая аллергия?
- Аллергия после родов у мамы: что делать?
- Как облегчить состояние и вылечиться быстрее?
Роды – не только естественный физиологический процесс для любой женщины, но и серьезное испытание для ее организма. Еще во время беременности организм кардинально перестраивается, что сказывается на всех системах и внутренних органах. Иммунитет – не исключение, у беременных женщин он особенно чувствительный и уязвимый.
Неудивительно, что именно во время вынашивания малыша многие будущие мамы сталкиваются с аллергией. И еще чаще аллергические реакции появляются уже после родов. Можно ли это как-то предотвратить или хотя бы облегчить состояние? Чтобы ответить на эти вопросы, важно понимать, какие механизмы запускают аллергию сразу после родов.
Почему после родов появляется сыпь?
Многие мамы, после родов, считая, что все сложности позади, глубоко ошибаются, забывая о послеродовых осложнениях. Счастье материнства, любовь, забота о новорожденном, переводят все внимание на здоровье малыша, а собственное остается без присмотра.
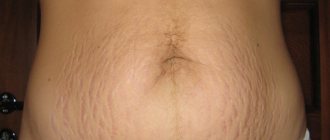
И ослабленный, вынашиванием плода и родами, организм дает о себе знать. Появляется послеродовая сыпь на лице, животе, ягодицах, шее. Обычно она проявляется в виде угревых высыпаний, крапивницы, шелушения. Которые поражая участки дермы на животе, причиняют болезненные ощущения, вызывая неприятное чувство дискомфорта. Присутствие воспалительных процессов на участках кожи, требует серьезного лечения, иногда затягивающегося на месяцы.
Сыпь после родов не имеет одной общей причины, они разные. Неправильное питание, гормональные сбой, плохой уход за кожей, присутствие инфекции, экологическое воздействие, аллергия на продукты или вещества – наиболее вероятные причины высыпаний. Одни могут пройти сами, другим, потребуется длительное лечение.
Как записаться к врачу
Гормональная сыпь лечения не требует, но наблюдать за состоянием малыша лишним не будет. В случае атипичного развития общей картины может потребоваться терапия. АО «Медицина» (клиника академика Ройтберга) расположена в центре Москвы: 2-й Тверской-Ямской переулок, дом 10. Рядом находятся станции метро «Маяковская», «Новослободская», «Белорусская», «Тверская», «Чеховская». Записаться на прием к педиатру можно по телефону. Доступна опция обратной связи на сайте клиники. В специальной форме нужно ввести свои сведения (имя и номер телефона), после чего администратор перезвонит для уточнения информации о предполагаемом приеме. В клинике принимают доктора разных узких специальностей. Это не только педиатры, но и дерматолог, кардиолог, психолог, иммунолог, аллерголог, невролог, логопед и другие врачи. Маленьким пациентам в клинике уделяют внимание, заботятся об эмоциональном комфорте и применяют передовые технологии для диагностики и инновационные методики лечения.
Крапивница после родов
Крапивница относится к аллергическому типу высыпаний, которые проявляются на любом участке тела. В начальной стадии заболевание напоминает обычную сыпь, но потом формат симптомов видоизменяется: покраснения и пятна, расширяясь, объединяются, и на пораженных участках кожи появляются отеки. Причина послеродовой крапивницы в аллергической реакции на резкий всплеск гормонов при родовых схватках. Это основная, но не единственная предпосылка.
Появление крапивницы возможно из-за:
- сбоя в работе ЦНС;
- стресса;
- контакта с любым из химических веществ;
- продуктов питания;
- нарушений в работе органов ЖКТ;
- солнечных лучей;
- резких перепадов климатических условий.
Если брать более условную градацию, то крапивница бывает:
- Спонтанная – комплимент-индуцированные заболевания, узелковый васкулит, аутоиммунный сбой.
- Особая – высыпания холинергические и пищевые, аквагенные (аллергия на воздействие воды), на фоне физических перегрузок, на воздействие солнечных лучей, побочное действие на лекарственные препараты.
- Физическая (климатическая) – на фоне переохлаждения, при контакте с теплом, вибрационная.
Первый симптом заболевания – появление ярко-розовой сыпи, с размытыми контурами. Пораженные мелкоточечной сыпью участки начинают чесаться и зудеть, создавая неприятное ощущение. Через несколько часов симптомы частично исчезают, но потом снова проявляются.
Недавно родившие мамы должны использовать принцип, который сложно назвать научным. Он больше напоминает элементарный перебор, в самой научной среде называемый «методом научного тыка». Для этого нужно поочередно отказываться от подозрительных продуктов. Менять температуру и влажность в помещениях, где больше всего проводит женщина. Выходить на прогулку под солнце в разное время. Все это должно делаться с одной целью – узнать причину крапивницы.
Если дело не в гормональных нарушениях или болезни, первопричина высыпаний быстро обнаружится. Или – к врачу.
Угревая сыпь после родов
Высыпание прыщей и угрей также могут проявляться на фоне аллергической реакции, особенно при гормональных сбоях и всплесках. Но основные причины в:
- сбоях циркуляции крови при снижении физической активности;
- неправильном или несвоевременном уходе за кожей;
- потливости, сальной коже;
- нервах;
- неправильном питании.
Если не запускать процедурного лечения, угревая сыпь быстро покинет участки локализации на коже: лица, носа, подбородка, плеч и спины.
Как проявляется послеродовая аллергия?
Если после родов появилась холодовая аллергия или аллергия реакция другого типа, женщина легко определит заболевание по характерным симптомам – отек, зуд, высыпания. Но эти симптомы – базовые. Различные аллергические реакции сопровождаются и другими симптомами:
- обильные слизистые выделения из носа (ринит);
- конъюнктивит, красные и слезящиеся глаза;
- затрудненное дыхание, одышка и бронхоспазм.
К послеродовой аллергии не следует относиться легкомысленно. Важно как можно быстрее обратиться к врачу. Особенно, если симптомы отмечаются и у мамы, и у ребенка. Отсутствие правильного и своевременного лечения провоцирует опасные осложнения – отек Квинке и анафилактический шок. Ослабленные организмы мамы и малыша не могут справиться с этим без медицинской помощи.
Гормональные послеродовые высыпания
Избыточный или усеченный выброс гормонов в кровь, всплеск ферментативного синтеза, нарушение количественных или качественных соотношений биологически активных веществ, ведут к нарушению стабильного гормонального фона. Это нормально для женщины в период беременности и лактации. Ее организм перестраивается, сначала под вынашивание ребенка, потом под послеродовое восстановление, и наконец, под кормление малыша грудью.
Но не все органы поспевают за такой пертурбацией, поэтому иногда это отражается на внешних проявлениях, например, гормональной сыпью. Положение усложняется, если есть:
- предрасположенность генетического характера;
- послеродовые сбои эндокринной системы;
- побочные действия лекарственных препаратов;
- реакция на инфекционные заболевания;
- послеродовый стресс;
- избыточный вес.
В таком состоянии у женщин может наблюдаться временная депрессия, раздражительность, отсутствие аппетита, плохой сон.
Аллергическая сыпь
Нарушение гормонального баланса, наблюдаемое во время родов, может вызвать реакцию отторжения, которая проявляется в виде аллергических высыпаний. Факторы вызывающие аллергическую сыпь могут отличаться, но проявления схожи: на коже появляются пятна, отеки, прыщи.
Основные аллергены:
- вещества химического происхождения: моющие средства, стиральные порошки, освежители воздуха, обеззараживающая химия в бассейне и т.д.;
- контактные раздражители (подгузники, нижнее белье);
- пищевые продукты (например, детская смесь, мандарины, алкоголь);
- климатические перепады: жара, мороз;
- витамины;
- реакция на предметы быта: запах или пыльца растений, шерсть животных, пыль.
Первые признаки аллергии – появление розовых пятен, сыпи или прыщей, которые со временем формируют отечности. Дополнительными симптомы: насморк, слезливость, чихание, кашель, тяжелое дыхание.
Гормональная сыпь у грудничка и причины возникновения
В первые недели после рождения у 30-35% младенцев появляются симптомы характерных высыпаний. Неонатальный цефалический пустулез называют еще нежным определением «цветение новорожденных». Молодые родители могут услышать еще такие варианты: акне или угри младенца, милия, трехнедельная сыпь. Это все названия одного и того же диагноза. Гормональная сыпь преимущественно возникает в конце первой недели жизни, но типичные временные рамки могут быть раздвинуты до 3 месяцев. Основные причины возникновения:
- повышенное содержание эстрогенов в крови;
- активизация работы сальных желез;
- закупорка фолликулов;
- размножение дрожжеподобных грибов.
Механизм развития в организме
Гормональная сыпь у ребенка напрямую зависит от гормонов матери. Накопленные в организме эстрогены в избыточном количестве после рождения должны вывестись из организма, а гормональный фон нормализироваться. Под воздействием этого же фактора, включая андрогены надпочечников, происходит активизация работы сальных желез. Они активно продуцируют излишний подкожный жир. Кожный покров и поры не успевают справляться с поступающим количеством. Это приводит к закупорке пор и фолликулов. А размножение дрожжеподобных грибов способствует развитию воспалительного процесса. В 52% случаев в мазках определялся вид Malassezia. Все процессы тесно взаимосвязаны между собой.
Места локализации высыпаний
Высыпания после родов могут поражать все зоны кожи, доставляя женщинам значительный дискомфорт. В одних случаях это проявляется во время кормления ребенка грудью, в других вызывают раздражение неудобное место расположения. Основные зоны послеродовой сыпи:
- участки живота, плечи, спина;
- лицо и шея;
- конечности и зоны вблизи их расположения: паховая, подмышечная.
Реже появляется сыпь и прыщи на ягодицах, в районе гениталий или в других местах, где их расположение может причинять неудобство в передвижении.
Сыпь на теле после родов
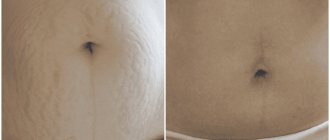
Локализацией послеродовой сыпи часто становятся живот, плечи, бедра и другие участки тела. Высыпания могут располагаться как отдельно друг от друга, так и охватывая большие зоны. Появиться сразу после родов или на 2-5 день, когда уже точно ясно, что произошел какой-то сбой.
Телесная сыпь имеет разные проявления:
- небольшие пятна, имеющие нечеткие границы;
- в формате коросты, корок, ороговелостей, пузырьков с жидкостью, в виде чешуи;
- крупные, слитые друг с другом пигментные пятна;
- разниться по цвету: белесые, ярко-розовые, темно-красные.
Природа появления сыпи также различна:
- гормональный сбой;
- заболевания кожи;
- аллергия;
- присутствие инфекции;
- неправильный уход за кожей.
Самая частая причина высыпаний на участке живота, ягодицах, спины и плеч становится крапивница, заболевание гормонально-аллергического характера. Родовые схватки и сами роды вызывают резкий выброс гормонов, провоцирующий ответную реакцию. Обычно она наступает через несколько дней после появления новорожденного и не всегда с ней удается справиться быстро.
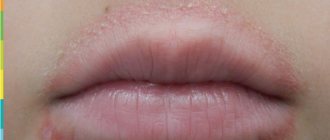
Сыпь на лице после родов
Для молодых мам самая неприятная зона расположения послеродовой сыпи – участки кожи на шее и лице. Она вызывает переживания, беспокойство, нервное напряжение, что усугубляет другие проблемы: плохой сон, снижение аппетита и лактации.
Причина высыпаний на лице после родов все та же – буйство гормонов. Меньше: аллергия, проблемы с циркуляцией крови, сложная адаптация на новом месте к климатическим изменениям. Иногда вместо сыпи на лице появляются прыщи и угри, из-за нарушений работы эндокринной системы и проблем с сальными железами. Последние купируют поры, нарушают снабжение клеток кожи кислородом.
Стоит обратить внимание и на косметическую химию. Применяемая в уходе за кожей, она может спровоцировать обратный эффект – появление на лице прыщей и угрей.
Сыпь на руках (ногах) после родов
Послеродовые высыпания на руках: запястьях, ладонях, пальцах, локтях и ногах: икрах, ступнях, бедрах, коленях, чаще всего происходят из-за аллергии. Они могут проявляться в формате мелких прыщей, шелушения, в виде пятен розового или темно-розового оттенка, с четкими границами пораженных участков. Реже предпосылкой сыпи на конечностях становятся:
- авитаминоз;
- бактериальные инфекции;
- послеродовая депрессия;
- сложные заболевания, типа гепатита, сахарного диабета;
- грибковые заболевания.
Летняя сыпь на руках и ногах возникает и из-за укусов насекомых, которые вызывают сильное раздражение и отеки, а после расчесывания, могут привести к осложнениям.
Как облегчить состояние и вылечиться быстрее?
Помогут простые рекомендации:
- Беременная женщина и молодая мама должна тщательно следить за питанием и состоянием пищеварительной системы. Не стоит экспериментировать с рационом. Лучше отказаться от чего-то непривычного – это позволит минимизировать риск появления послеродовой аллергии и других проблем.
- Важно ограничить контакты с возможными аллергенами. Не гуляйте в душном городе вблизи цветущих растений, регулярно проводите влажную уборку дома экологичными и гипоаллергенными средствами, носите одежду из натуральных тканей, откажитесь от декоративной косметики, ежедневно принимайте душ.
- Высыпайтесь и избегайте стрессов, помните о посильной физической нагрузке. Пешие прогулки, йога для беременных, ежедневная зарядка, небольшой отпуск на море или в горах позволят легче перенести беременность и сократить риск возникновения послеродовой аллергии и у молодой мамы, и у ее малыша.
Серьезное отношение к организму во время беременности, соблюдение рекомендаций врачей, использование безопасных антигистаминных препаратов, таких как Фенкарол, и осознанная профилактика – лучшие помощники в борьбе с аллергией после родов. Помните об этом и будьте здоровы!
Методы диагностики
При первых признаках высыпаний специалисты советуют непосредственно обращаться к аллергологам, категории врачей которые быстрее всех распознают тип проявления. Алергопробы помогают быстро установить причины и факторы, спровоцировавшие сыпь. Для этого нужно сдать кровь на анализ. Это надежная, но медленная диагностическая процедура, иногда важно быстрее начать лечение
Часто причина прыщей в инфекционных заболеваниях, поэтому желательно провести исследование кожных провокационных проб. Способ, практически сразу, выясняющий присутствие возбудителей сыпи.
Лечение крапивницы при грудном вскармливании
Если причина заболевания и сам тип высыпания установлен, нужно немедленно приступать к лечению крапивницы. Фактор, вызывающий реакцию отторжения нужно немедленно исключить. Это может быть:
- косметика и средства парфюмерии;
- чистящие и моющие вещества;
- фрукты или соки;
- лекарства;
- синтетические вещи или одежда изготовленные из ненатурального материала;
- контакта с домашними животными.
При аллергической реакции на представителей растительного мира в период их цветения, нужно исключить прогулки в местах их скопления.
Меры
Для лечения крапивницы пользуются:
- примочками;
- ванночками;
- протираниями;
- масками;
- лекарственными препаратами;
- народными средствами.
Все лечащие вещества и процедуры выполняются под присмотром специалиста, с собой осторожностью. В случае усиления сыпи лечащее вещество исключают из списка применяемых лекарств.
Процедуры
Одни процедуры (по укреплению иммунной системы), усиливают сопротивляемость организма, а при хронических болезнях, увеличивают период ремиссии. Другие, снижают негативную симптоматику: снимают зуд, отечность, боль.
В физиотерапии послеродовых изъявлений на коже, применяются
- слабые токи (дарсонвализация);
- обработка ультрафиолетом;
- ванны из радона и сульфида;
- УВЧ-облучение;
- электрофорез с лекарственными растворами.
Лекарства
Крапивница не опасное заболевание, но сопровождающие ее симптомы, могут принести значительный вред. Особенно ослабленной родами женщине. Поэтому надо быть во всеоружии, знать и уметь пользоваться препаратами первой помощи:
- Адреналин (сосудорасширяющее средство), колется внутримышечно, однократно, при слабом эффекте повторяют через 10-15 минут.
- Преднизолон (стероидный препарат), ставится внутривенно как вещество для подавления острой аллергической реакции (каждые 4 часа).
- Димедрол (антигистамин), лекарство второй линии воздействия, вводится внутримышечно с перерывом 4-6 часа.
В случае продолжительного лечения применяют:
- Уколы. Фенкароп, применяют для снятия отечности и уменьшения аллергии. Супрастин, усиливает сопротивляемость, замедляет механику развития аллергической реакции.
- Таблетки. Трексил, Зиртек, Тавегил, Кларитин.
- Антибиотики. Пенициллин, Бисептол.
- Витамины. Магний, Бета-каротин, РР, В12, С.
- Сорбенты. Полисорб, активированный уголь.
- Селективные иммунодепрессанты. Ксолар.
- Мази. Акридерм, Адвантан, мази местного действия. Гистан-Н, Флуцинар, Лоринден-С относятся к препаратам гормонального воздействия. Цинковая мазь, ла-кри, Фенистил, Бепантен, салицилово-цинковая мазь, Незулин – препараты негормонального действия.
Соблюдение диеты
Рацион, который назначается при крапивнице, обязателен в соблюдении для всех категорий больных.
Продукты питания, которые должны исключиться из меню частично, или полностью:
- Продукты питания с большим содержанием соли: соленые орешки, сухарики, соления в виде рыбы, консервов.
- Временный запрет на домашние запасы в виде консервированных фруктов, овощей.
- Продукты питания с консервантами, пищевыми красителями, эмульгаторами, разрыхлителями.
- Овощи и фрукты желтого, оранжевого, красного цветов.
- Уменьшить традиционные аллергены: яйца, молоко, мед, морепродукты.
- Запрет на экзотические продукты питания: моллюски, фрукты, мясо.
Для лечения аллергических заболеваний, желательно использовать элиминационный тип питания, применяемый для больных, которые в силу обстоятельств не могут сдать необходимые анализы. Этот тип диеты проповедует щадящее питание и строгий отказ от нежелательных продуктов.
Независимо от выбранного типа питания, пользу принесут:
- способ приготовления продуктов (все продукты проходят термическую обработку);
- метод разделения продуктов (отдельно белковые, углеводные, жирные);
- питание строго по графику.
При диетическом питании некоторые из продуктов одной категории могут быть запрещены, например:
- из кисломолочных разрешены только обезжиренные или те, у которых малый процент жирности: сыр, йогурт, кефир;
- из круп разрешены злаковые культуры: овес, кукуруза, пшено;
- из фруктов разрешаются зеленые сорта груш, яблок, белая смородина;
- овощи разрешаются в запеченном виде: картофель, кабачки, брокколи, морковь;
- нежирные, диетические сорта мяса и рыбы.
На период диеты надо употреблять как можно больше воды, исключая временно крепкий чай, кофе, соки из фруктов. Желательно исключить выпечку, кремы, блюда с повышенным содержанием сахара, масла, животного жира.