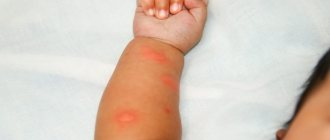
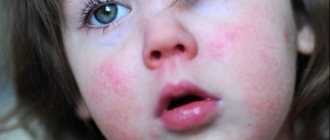
Симптомы стрептодермии у детей
Начальные признаки стрептодермии у детей нередко бывают довольно тяжелыми:
- повышение температуры до 39°С;
- общая интоксикация;
- увеличение лимфатических узлов и их болезненность.
Состояние кожного покрова отличается в зависимости от формы заболевания.
- Поверхностная (стрептококковое импетиго). Сначала на коже появляются красные пятна. Через 2-3 дня они трансформируются в пузыри с мутной жидкостью внутри. Волдыри увеличиваются до 2 см в диаметре, затем лопаются. На их месте формируются желтые корочки. Впоследствии кожа в этом месте заживает, а заболевание распространяется дальше.
- Сухая (простой лишай). Эта форма чаще встречается у мальчиков. На коже образуются белые и розовые пятна диаметром до 5 см. Они располагаются на лице, шее, ушах, руках и ногах, постепенно покрываются струпом. После заживления могут остаться шрамы. Эти участки остаются осветленными, не загорают под солнцем.
- Стрептококковая заеда (щелевидное импетиго). Заболевание поражает уголки рта, встречается при нехватке витамина В. На коже появляются микротрещины, которые болят и кровоточат. Затем они преобразуются в гнойнички, покрывающиеся корочкой. Ребенку больно открывать рот, прием пищи становится затруднительным. Реже стрептококковые заеды возникают в уголках носа или глаз.
- Панариций. Если стрептококком поражаются околоногтевые валики, возникает панариций. Чаще встречается у малышей, привыкших грызть ногти. Со временем гнойники вскрываются.
- Стрептококковые опрелости. Эта форма болезни характерна для грудничков. Пузырьки формируются в складках кожи. Постепенно сливаются. Если их вскрыть, обнажаются розовые мокнущие поверхности.
- Глубокая (вульгарная эктима). Развивается у ослабленных детей при плохом уходе за кожей. Область поражения обычно располагается на голенях, бедрах, пояснице, ягодицах. На начальных стадиях на коже появляются пузырьки, но после их вскрытия формируются глубокие язвы, причиняющие малышу сильную боль. Элементы рубцуются лишь через 2-4 недели, и на их месте остаются глубокие шрамы.
Зная, как начинается стрептодермия у детей, родители смогут вовремя обратиться к дерматологу и начать лечение. Если затянуть с походом к доктору, заболевание становится хроническим, и добиться полного излечения становится очень сложно.
Клиническая картина дисгидроза
Дисгидроз считается хроническим заболеванием кожи. Обострение происходит весной и осенью. Патология обычно появляется неожиданно, но с завидной регулярностью. Для дисгидроза характерны одиночные или групповые мелкие подкожные высыпания размером от 1 до 4 мм. Со временем они могут увеличиваться до размера горошины и сливаться в один большой волдырь. Пузырьки имеют плотную оболочку и наполнены серозной жидкостью. Считается, что они являются следствием закупорки протоков потовых желез.
Дисгидроз также называют дисгидротической экземой. В народе патология известна как водяница.
Высыпания локализуются в основном на ладонях и стопах, реже на пальцах и тыльных частях конечностей. Зачастую их сопровождает повышенная потливость. Обычно больной обнаруживает новый пузырек случайно: только почесав зудящее место, он нащупывает бугорок на поверхности кожи. Клиническую картину дополняют сильный зуд, покраснение, отечность и небольшое жжение.
Дисгидроз не заразен, но выглядит неэстетично и причиняет дискомфорт больному. Он диагностируется у человека в любом возрасте, в том числе у детей. Чаще встречается у женщин. Заболевание носит самостоятельный характер, так и выступает в качестве одного из симптомов некоторых дерматозов, например микозов и токсикодермии.
Причины возникновения стрептодермии у детей
Возбудителем болезни является стрептококк группы А. Бактерия поражает поверхность кожного покрова. Но не всякая встреча с микроорганизмом приводит к развитию заболевания. Инфекция проявляется в том случае, если имеются отягощающие факторы:
- порезы, ссадины, трещины и другие повреждения на коже, в которые легко проникают патогены;
- несоблюдение правил гигиены;
- слабый иммунитет;
- эндокринные патологии;
- сопутствующие дерматологические болезни;
- стрессы;
- авитаминоз;
- слишком частое мытье кожи, в результате чего смывается защитная пленка;
- интенсивное воздействие низких или высоких температур;
- интоксикация;
- нарушение кровотока.
Если присутствует хотя бы одна из перечисленных причин, вероятность развития патологии повышается в разы.
Отчего появляются волдыри на пальцах рук, ног и между пальцами? Что делать: лечение и профилактика
С таким явлением как волдыри на руках на пальцах или между пальцами ног сталкивались практически все. Иногда они появляются на руках вследствие непривычного для человека физического труда или ношения новой обуви.
Часто такие пузырьки проходят сами собой и когда их один или несколько, то особого внимания на них никто не обращает.
Но, к сожалению, появление волдырей и увеличение их размеров и количества является симптомом одного из многих дерматологических заболеваний.
Весьма важно следить даже за самыми незначительными изменениями на своем теле, в том числе за состоянием кожи на пальцах рук и ног, ведь это в первую очередь поможет вовремя диагностировать заболевание и увеличит шансы на успешное выздоровление.
Для того чтобы суметь распознать причину появления волдырей, необходимо знать, какие симптомы указывают на то, что эти пузырьки являются следствием более серьезного заболевания.
Кроме болезненных ощущений и дискомфорта волдыри могут доставлять более серьезные проблемы с организмом, такие как аллергия, экзема и другие. Разберемся что представляют собой волдыри, от чего возникают и что делать если они появились.
Волдырь – это небольшой пузырек образованный из верхнего слоя кожи и наполненный водянистой жидкостью. Имеет четкие и ровные контуры, хотя и может отличаться по форме, размерам и происхождению.
Если провести пальцем по такому пузырьку, то можно почувствовать плотную небольшую выпуклость, которая появляется внезапно по разным причинам. Продолжительность жизни волдырей может варьироваться от нескольких часов до пяти-семи дней. После исчезновения пузырьков никаких следов в виде шрамов не остается.
Размер волдырей также может сильно варьироваться и составлять от нескольких миллиметров до 10 и больше сантиметров в диаметре, все зависит от чего произошло появление волдыря.
Бывают случаи, когда несколько волдырей локализуется на определенном участке кожи. Тогда есть вероятность, что они сольются в один большой пузырек.
По цвету они ничем не отличаются от цвета кожи человека, но в связи с водянистой жидкостью, которой заполнена образовавшаяся капсула, они имеют несколько бледноватый оттенок, а иногда даже с розоватым контуром.
Если водянистые образования не связаны с какой-то другой болезнью, а произошли вследствие механических повреждений, то они, как правило, единичны и не должны вызывать беспокойство.
В противном случае, на пальцах рук, ног, на области между пальцами появляются небольшие мелкие пузырьки, которые сильно чешутся и доставляют дискомфорт.
Если случайно повредить такой пузырек, то водянистая жидкость, заполняемая его, может изменить свой цвет и даже консистенцию, превратившись в гнойные выделения.
Если своевременно не обратиться к доктору и не начать лечение, то болезнь начнет прогрессировать, пузырьки начнут лопаться, жидкость будет понемногу подтекать, провоцируя развитие эрозии в местах локализации волдырей.
При несвоевременном обращении к врачу, пузырьки начинают пересыхать, лопаться, содержимое подтекать, что сопровождается ощущением сильного зуда.
В таких случаях необходимо воздержаться от того, чтобы почесать поврежденное место пальцев, поскольку даже самое незначительное повреждение может привести к заражению грибковой и другими видами инфекции, что в свою очередь усложнит процесс лечения и продлит срок восстановления.
Как правило, в таких случаях доктор назначает мази кортикостероидные, болтушки, снимающие зуд, крема или травяные ванночки при легком течении заболевания. Но эти средства не являются основными препаратами в лечении волдырей.
Применять их нужно в комплексе с другими медикаментами, действие которых будет направлено на устранение основного заболевания, вызвавшего высыпания на коже.
Чаще всего волдыри могут появляться на разных участках тела в жаркое время года. Именно при высокой температуре воздуха тело потеет, создавая благоприятную среду для развития болезнетворной микрофлоры, которая провоцирует появление различных аллергических и инфекционных заболеваний.
Процесс образования волдырей на пальцах является своеобразным защитным фактором организма от всех внешних раздражителей. Также в летнюю пору волдыри являются аллергической реакцией организма на укус комаров и других насекомых. Укус сопровождается сильным зудом, но если его не расчесывать, то волдырь довольно быстро проходит.
Тоже касается и волдырей, которые вызваны прямым контактом с некоторыми растениями, например, крапивой.
Волдыри, которые наполнены прозрачной жидкостью, могут быть следствием длительного нахождения под прямыми солнечными лучами. Такие волдыри являются ожоговыми и их образование на коже можно избежать, если до и после пребывания под солнцем использовать специальные косметические крема, гели и спреи.
Но часто пузырьки могут появляться без каких-либо оснований, очень долго не исчезают и даже разрастаются, их количество увеличивается. Это уже серьезный повод сходить на консультацию к врачу, поскольку такие волдыри могут быть симптомом серьезного заболевания.
Причин появления волдырей на руках и ногах может быть много и определить их может только доктор. Но чаще всего встречаются следующие:
- реакция на укус насекомых;
- аллергия;
- инфекционные болезни;
- аутоиммунные заболевания;
- механические повреждения;
- ожоги и другие.
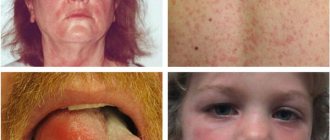
Волдыри при инфекционном заболевании
Волдырь при ожоге
При укусе насекомого
Механическое повреждение пальца
Аутоимунное заболевание: системная волчанка
Многие часто не придают волдырям огромного значения и пытаются справиться с таким досаждающим образованием самостоятельно с помощью подручных средств. Независимо от природы происхождения пузырьков на пальцах, они должны быть обработаны и продезинфицированы.
Если место локализации волдырей не будет чистым, то есть большая вероятность занесения инфекции и заражения. Поврежденный участок необходимо вымыть тщательно с мылом и смазывать кожу косметическим или вазелиновым маслом, чтобы смягчить верхний слой кожи и снизить трение.
Если есть возможность, то во избежание механических повреждений и случайного вскрытия пузырька лучше заклеить место лейкопластырем или забинтовать. Такая повязка должна регулярно (2-3 раза в день) меняться. Бинт или лейкопластырь не должен быть наложен на сухую поверхность.
Перед этой процедурой поверхность волдыря лучше смазать маслом календулы или соком алоэ. Ни в коем случае нельзя обрабатывать волдыри средствами, содержащими спирт, поскольку кожа пересушиться и начнет лопаться.
Но при возможности и отсутствии риска повреждений волдыря лучше отказаться от повязки, ведь каждая ранка и сыпь быстрее проходит, когда кожа может свободно дышать.
При сильном зуде можно сделать ванночки из трав. Хорошо подойдет ромашка, череда, календула. Не менее эффективно снимает зуд и носовой платок или салфетка, смоченная в холодной воде.
Бывают случаи, когда пузырек лопается, и тогда необходимо место обработать антисептическими средствами и заклеить это место пластырем.
Прежде, чем назначить лечение, врач должен установить истинную причину появления волдырей, и только потом назначать необходимые препараты. В зависимости от происхождения сыпи на пальцах ног и рук схема лечения может меняться.
Например, когда сыпь аллергического характера, доктор назначает антигистаминные препараты, такие как супрастин, тавегил, цитрин, цетиризин, лоратадин и другие.
Если же появление волдырей вызвано подкожным клещом или паразитами, то в таком случае назначаются еще антипаразитарные средства.
Как правило, курс лечения проводится комплексно. В зависимости от характера сыпи и причины ее появления назначаются седативные, десенсибилизирующие и провоаллергические препараты.
Помимо оральных медикаментозных средств, доктор назначает и средства наружного применения, которые снимают зуд, покраснение, воспаление и смягчают кожу. Это могут быть мази, специальные рецепты болтушек, кремы, компрессы и другие.
При этом пациент обязательно должен следить за гигиеной рук и ног, обрабатывать регулярно поврежденный участок антисептиками и менять повязки. Очень часто в комплекс терапии входит соблюдение режима дня и диеты (если появление волдырей спровоцировано каким-то продуктом питания).
Если состояние ухудшилось, следует:
- Избегать стрессовых ситуаций;
- Употреблять только полезные продукты питания;
- Хорошо высыпаться;
- Использовать кортикостероидные (гормональные) крема и мази;
- Регулярно мыть руки с мылом и обрабатывать дезинфицирующим средством (если необходимо надевать резиновые перчатки, чтобы избежать контакта поврежденного участка кожи с различными химическими компонентами);
- Не забывать пользоваться вазелином или жирным кремом для рук, содержащим глицерин;
- Принимать витамины групп Е, А, В (синтетические или натуральные), пить много жидкости (вода и мочегонные чаи);
- Использовать специальные влажные антисептические повязки;
- Не стараться отрывать лопнувшую кожу волдыря самостоятельно и нестерильными инструментами, лучше, если это сделает доктор в условиях стационара.
Доп. информация доступна на нашем сайте:
Если волдыри не сильно досаждают и не вызывают особого беспокойства, а их количество не увеличивается, то можно их вылечить и с помощью разных средств народной медицины. Как правило, с этой целью используют следующие травы:
- ромашку;
- чистотел;
- календулу;
- череду;
- подорожник и другие.
Кроме настоев трав, из которых делают ванночки и компрессы, используют и различные масла. Например, масло чайного дерева, облепиховое масло. Они смягчают кожу и обладают отличным бактерицидным действием.
Важно понимать, что для лечения волдырей можно использовать только настои трав, которые не содержат спирта.
Травы обладают отличными заживляющими, антибактериальными и антисептическими свойствами, а также хорошо снимают зуд и предотвращают развитие воспалительных процессов.
В зависимости от того, где появились волдыри, можно выделить разные причины их появления.
Появление сыпи на пальцах ног может быть следствием:
- Укусов комаров, блох, москитов;
- Аллергических болезней, таких как крапивница, контактный дерматит и другие;
- Инфекционных заболеваний (ветрянка, лишай, скарлатина, герпес);
- Аутоиммунных болезней (красная волчанка, себорейный дерматит и другие);
- Повышенной потливости;
- Мозолей.
Волдыри на пальцах руки могут быть вследствие следующих факторов:
- Механических повреждений;
- Ожогов (химических и термических);
- Аллергических реакций;
- Инфекционных заболеваний.
Волдыри между пальцами рук или ног могут быть следствием грибковой инфекции или механических повреждений.
На начальной стадии в основном применяются только наружные лекарственные средства, но если такое лечение не дает нужного результата, то в таком случае необходимо консервативное комплексное лечение, назначить которое может только врач.
Крайне не рекомендуется самостоятельно вскрывать пузырьки, поскольку это может привести к не желаемым последствиям, таким как рубцы, воспаление, нагноение, инфицирование. Весьма нежелательно обрабатывать место появления волдырей спиртовыми и другими жгучими растворами, которые агрессивно воздействуют на поврежденную кожу.
Мало кто считает появление волдырей на пальцах ног или рук весомой причиной для обращения к доктору, тем более если волдыри маленькие. Часто такие высыпания можно вылечить самостоятельно, применяя различные целебные ванночки, компрессы и пластыри. Но бывают случаи, когда такое лечение может только усугубить ситуацию.
К доктору стоит обратиться, если:
- волдыри появились внезапно;
- они трескаются, подтекают, выделяется гной;
- количество пузырьков увеличивается;
- волдырь поврежден;
- в пораженном месте есть признаки воспаления.
Если появившаяся сыпь не мозоли, не укус комара и долго не проходит, то это может свидетельствовать о более глубокой и серьезной причине ее появления. Поэтому очень важно своевременно обратиться в поликлинику к дерматологу, который проведет необходимое обследование и назначит курс лечения.
С целью профилактики волдырей, которые являются следствием химических и термических ожогов, необходимо использовать специальные смягчающие защитные кремы и масла, а при контакте со средствами бытовой химии, лучше использовать перчатки.
Чтобы предотвратить аллергическую сыпь в виде пузырьков, необходимо исключить употребление продуктов с большим содержанием аллергенов, носить только качественные вещи из натуральных тканей. То же касается и обуви. Она должна быть удобной, подходить по размеру и «дышать», предотвращая повышенную потливость.
Меры профилактики могут отличаться в зависимости от причины появления волдырей. Но основным общим правилом является соблюдение гигиены рук и ног. Конечно, не всегда это спасает, но в большинстве случаев может предотвратить появление сыпи на пальцах.
Появился волдырь – это неприятный фактор, который может быть симптомом других заболеваний. И только дерматолог может точно определить природу происхождения сыпи и назначить соответствующий курс лечения.
Самолечение может привести к усугублению ситуации и усложнить процесс выздоровления. Поэтому при малейших признаках появления пузырьков стоит обратиться к специалисту.
Смотрите на видео: что делать при аллергическом дерматите.
Появление пузырьков на пальцах рук может свидетельствовать о разных нарушениях. Они наполнены прозрачной жидкостью или напоминают мелкие прыщики белого, телесного цвета. Локализуются на руках и ногах. Подобное патологическое состояние обнаруживается у ребенка и взрослого. Появившиеся водяные пузырьки на пальцах распространяются на ладони. Иногда они исчезают самостоятельно, если исключить фактор, который спровоцировал появление сыпи.
Прозрачные пузырьки на пальцах рук — следствие воздействия негативных агентов, которые проникают в организм. Чаще всего так появляется контактный дерматит.
Аллергия такого типа может развиться в результате соприкосновения с агрессивными веществами. Обычно это косметические средства, бытовая химия, лекарственные препараты.
Могут быть и другие причины появления пузырьков на коже рук, например отравляющие вещества типа инсектицидов, пестицидов.
Если раздражающие факторы периодически возникают, развивается хроническая аллергия. При этом пузыри с жидкостью на руке образуются в большом количестве. Часто они сливаются друг с другом. Иногда могут появляться довольно крупные волдыри на пальцах рук. Они чешутся, что приводит к их деформации. В результате руки становятся непривлекательными, но хуже всего то, что кожные покровы начинают шелушиться.
Открытые раны на конечностях (ступнях, кистях) представляют собой своеобразные ворота для проникновения вторичных инфекций. В результате развивается воспалительный процесс, а лечение существенно затрудняется. По этой причине рекомендуется своевременно избавиться от маленьких пузырьков на пальцах рук. Тогда можно избежать появления неприятных последствий.
В тяжелых случаях развиваются осложнения, например дисгидротическая экзема. Обостряется такое состояние в определенные сезоны: весной, осенью. Другие распространенные причины появления водяных пузырьков на пальцах рук: недостаток полезных веществ в организме (авитаминоз), переезд, смена климата, сильные стрессы. Как результат, появляется сыпь в виде пузырьков.
Образования под кожей на пальцах рук — следствие развития чесоточного клеща. В результате его паразитирования появляются пузырьки между пальцами. Образования локализуются на разных участках. Подкожные вредители прогрызают в глубоких слоях эпидермиса незаметные ходы. Клещи также откладывают яйца микроскопического размера, поэтому увидеть их невозможно. На коже появляется раздражение, наружные покровы шелушатся.
Появившиеся симптомы говорят о заражении организма паразитами. Они могут обитать на разных участках тела. Когда клещ откладывает яйца, снаружи на кожных покровах образуются пузыри небольшого размера. Они могут чесаться.
Если пытаться убрать только мелкие водянистые пузырьки на руках или других участках тела, ничего не получится, так как подкожные клещи продолжат свое существование.
Сыпь чешется более интенсивно вечером и ночью. Чтобы диагностировать заболевание, вызванное подкожным клещом, исследуют биоматериал зараженного человека (частицы эпидермиса). Такие паразиты обитают у большинства людей на планете. Однако при ослаблении иммунитета они начинают активно размножаться. В результате появляются водянистые пузырьки на пальцах рук. Подкожный клещ проникает в организм разными способами: соприкосновение с источником паразитарного заболевания, при контакте с дверными ручками, в общественных местах, с вещами зараженного человека и чешущимися пузырьками на его коже.
Если интересны причины появления высыпаний на пальцах рук, следует рассматривать и внутренние факторы. К таковым относят:
- гормональные изменения;
- поражение печени вирусом гепатита разных видов;
- появление мелких водянистых пузырьков на пальцах рук может быть следствием нарушения работы эндокринной системы;
- патологические процессы в пищеварительном тракте;
- нарушения обмена веществ;
- мелкие пузырьки на пальцах рук возникают и при сильных стрессах, когда человек испытывает постоянный страх или находится в депрессии;
- зудящие красные волдыри на пальце рук и стопах — один из симптомов отравления, когда в организм проникли агрессивные вещества (химикаты, пища);
- нарушение работы потовыводящих желез;
- грибковые заболевания.
При обнаружении сыпи, которая напоминает мелкие пузыри, необходимо исключить вероятные факторы. Делать это должен специалист, так как для удаления прыщиков назначают лечение того или иного органа. Сначала оценивают общее состояние организма, обращают внимание на другие симптомы, при необходимости проводится обследование, включая и лабораторные исследования, что позволит узнать, почему появились пузырьки между пальцами рук, на стопах.
Если периодически у ребенка появляются волдыри на руках, чешутся при этом, наиболее вероятный фактор — нарушение работы потовыводящих желез. При таком диагнозе развивается раздражение наружных покровов, к чему приводит закупорка протоков. Если забитых потовыводящих желез мало, прыщиков с прозрачной серединкой будет меньше. Характерный признак таких образований — жидкость внутри. Дело в том, что у ребенка вероятность нарушения работы органов ниже, чем у взрослых, поэтому сначала рассматривают возможность закупорки протоков.
В том случае когда появившиеся пузырьки на пальцах рук чешутся, хочется как можно быстрее избавиться от дискомфорта. Однако самостоятельно нельзя пытаться вылечить заболевание. У этой патологии могут быть разные причины. Если стремиться убрать следствие, не устранив фактор, спровоцировавший образование пузырьков, результата не будет.
Сыпь на пальцах рук в данном случае убирают постепенно, для чего врач может назначить антигистаминный препарат. Однако у ребенка может сильно зудеть кожа, поэтому используют специальные средства — болтушки.
Если решается вопрос, как лечить сыпь, возникшую при аллергии, следует помнить, что организм детей быстрее реагирует на антигистаминные препараты, значит, дозировка должна быть небольшой.
Убрать сильный зуд могут мази с кортикостероидами, однако для лечения сыпи у ребенка их не назначают. При аллергии рекомендованы сорбенты, с помощью которых можно вывести токсины из организма. Если этого не делать, аллергию придется лечить дольше. Кроме того, очень важно определить причину ее развития. Чем быстрее будет устранен аллерген, тем скорее подействуют антигистаминные препараты. Если причину аллергии не удалось найти, назначают аллергопробы.
В обоих случаях рекомендуется применять препараты разных типов. Противогрибковые средства представлены в виде геля, мази, крема и раствора, а также таблеток. Что именно подействует на прыщики лучше, решает врач в каждой конкретной ситуации. Чтобы подтвердить или исключить грибок, берут биоматериал для анализа (частицы пораженного эпидермиса). Пузырьки на руках могут трансформироваться в нечто иное: они лопаются, кожа начинает облезать.
Если подозревают развитие подкожных паразитов, для их устранения применяют универсальное средство — бензилбензоат. Еще один эффективный препарат — Спрегаль. С помощью подобных лекарств проводится обработка наружных покровов, которые поражены. Однако этого недостаточно для полного выздоровления. Потребуется еще дезинфекция постельного белья, личных вещей, одежды.
Выше рассматривались причины появления кожных прыщиков на руках. Большинство факторов дают серьезные осложнения, поэтому пузырьки на наружных покровах — это не самое страшное. Однако устранить патологию все же необходимо. На основании результатов обследований назначают лечение органа или системы, давшей сбой. Единой схемы при этом нет.
Если организм поразил вирус, назначают противовирусную терапию в комплексе с иммуномодулирующими препаратами. В случае когда сыпь спровоцировал стресс, рекомендуется принимать успокоительные средства, в особых ситуациях — антидепрессанты. Важно также исключить причину развития невроза. При этом лечение имеет накопительный характер, значит, нужный результат наступит не сразу. В большинстве случаев рекомендуется диета, особенно если поражена пищеварительная система.
Кожные заболевания часто лечат с помощью отваров лекарственных трав. Избавиться от высыпаний на руках можно, делая ванночки с ромашкой, чередой, календулой. Если прыщики сильно беспокоят, мокнут, рекомендуется подсушивать их посредством раствора марганцовки или Фукорцина. Для очистки кожи рук следует делать ванночки общеукрепляющего действия, с применением противовоспалительных средств.
В период лечения необходимо исключить риск деформации образований. Если прыщик лопнет, может появиться ранка, в результате увеличивается вероятность присоединения вторичной инфекции. На период лечения желательно перестать выполнять физическую работу по дому. Если происходит закупорка потовыводящих протоков, необходимо соблюдать правила гигиены. Руки моют чаще, после чего их нужно вытирать чистым полотенцем, которое меняется ежедневно. Если появились подкожные паразиты, предметы гигиены рекомендуется обрабатывать.
Лечение стрептодермии у детей
Стрептодермия у детей требует комплексного и, зачастую, длительного лечения, которое зависит от причины инфицирования, степени выраженности основных симптомов и признаков, а также общего состояния здоровья ребенка.
Первый шаг — перевод малыша на лечебную диету с ограничением сладкого, жирного и соленого. Курс терапии предполагает отказ от купания: водные процедуры способствуют распространению болезни. Здоровые участки рекомендуется промывать ромашковым отваром, а воспаленные ни в коем случае не затрагивать.
Для больного ребенка важно подобрать правильную одежду. Следует исключить из гардероба вещи из синтетики и шерсти. Эти ткани вызывают неприятные ощущения и способствуют распространению болезни.
Если на коже образуются корки, их обрабатывают антибактериальными гелями или мазями.
В тяжелых случаях назначают ряд других препаратов для приема внутрь:
- антибиотики;
- противоаллергенные медикаменты;
- иммуностимуляторы;
- витаминные комплексы;
- жаропонижающие препараты.
Список лекарств обязательно нужно согласовывать с врачом. Только специалист знает, как лечить стрептодермию у детей правильно. Самолечение может спровоцировать переход патологии в хроническую форму. При адекватном курсе терапии симптомы проходят через 7 дней, но после излечения глубокой формы патологии остаются шрамы на коже. Поэтому к врачу необходимо обращаться как можно раньше.
Лечение дисгидроза
Лечебная терапия недуга назначается после определения причины его появления. Она требует комплексного подхода, поскольку направлена не только на устранение внешних проявлений дисгидроза и дискомфорта, но и на укрепление иммунитета. В первом случае наружно назначаются гормональные мази, содержащие кортикостероиды, а внутрь – мочегонные и противоаллергические средства. В случае инфицирования пузырьков прописываются антибактериальные препараты. Лечение проводится дома, но обязательно под контролем дерматолога.
Использование гормональных мазей ускоряет созревание пузырьков. Чем они крупнее, тем больнее и дольше заживают. После созревания пузырьки лопаются, и дисгидроз переходит в регрессирующую стадию. Она сопровождается шелушением и огрубением кожного покрова, образованием корочек и неглубоких трещинок. Формирование новых высыпаний при этом не наблюдается. Пораженный участок кисти постепенно начинает покрываться обновленным слоем эпидермиса.
Когда причиной дисгидроза становятся стресс и эмоциональные потрясения, основной упор в лечении делают на восстановление нервной системы. Для этого врач включает в терапию прием успокоительных препаратов – адаптогенов и ноотропов.
Зачастую схема лечения дополняется адсорбентами, среди которых активированный уголь, полифепан, сорбекс и т. д. Данные средства позволяют очистить организм от токсинов.
В список вспомогательных мероприятий, способных повлиять на результат лечения дисгидроза, входят:
- регулярные прогулки на свежем воздухе;
- изменение режима питания;
- закаливание;
- использование перчаток при контакте с бытовой химией.
Дисгидроз сложно вылечить полностью: спустя некоторое время после выздоровления заболевание рецидивирует.
В лечении дисгидроза кистей рук широко применяются нетрадиционные методы: иглоукалывание, гирудотерапия, апитерапия. Также допустимо использование народных средств. Дерматологи ничего не имеют против ванночек для рук на основе лекарственных трав, например череды, шалфея, зверобоя, коры дуба или ромашки. В отличие от медикаментозного лечения, народная медицина не столь эффективна, но уменьшить дискомфорт в виде зуда ей вполне по силам.
Профилактика стрептодермии
Чтобы снизить вероятность развития стрептодермии у ребенка, придерживайтесь правил профилактики:
- соблюдайте правила гигиены;
- обрабатывайте повреждения на коже антисептиками;
- укрепляйте иммунитет витаминными комплексами, полноценным питанием;
- не мойте ребенка мылом слишком часто;
- при первых симптомах любых заболеваний проконсультируйтесь с врачом.
Стрептодермия — излечимое заболевание, но нужно вовремя обратиться к врачу. Чем быстрее начато лечение, тем легче избежать осложнений и перехода в хроническую форму. Пройти качественное обследование состояния кожи можно в клинике «СМ-Доктор». Квалифицированные детские дерматологи установят правильный диагноз и назначат корректное лечение.
Причины дисгидроза кистей рук
Дисгидроз как самостоятельное заболевания был изучен и подробно описан еще в 1873 году. Однако его патогенез и этиология по сей день до конца не установлены. Известно лишь то, что причин у этого недуга много.
Ученые считают, что развитию дисгидроза способствуют:
- нарушение обмена веществ;
- снижение иммунитета;
- нервный стресс;
- эмоциональная нестабильность;
- аутоиммунные состояния;
- предрасположенность к аллергии;
- заболевания внутренних органов;
- умственное и физическое переутомление;
- прием некоторых лекарственных препаратов, чаще антибиотиков;
- частый контакт с бытовой химией.
В ряде случаев проблематично выявить истинные причины дисгидроза. Тогда заболевание принимает хроническую форму, обостряясь время от времени. К такому исходу также приводит затягивание визита к дерматологу и самостоятельное назначение лечебных препаратов.