Как ухаживать за ушами?
Наша кожа – первый барьер, защищающий организм от вредного воздействия окружающей среды. Негативные процессы, происходящие в организме, также сказываются на состоянии кожных покровов. Кожа может покраснеть, шелушиться, покрыться сыпью и волдырями.
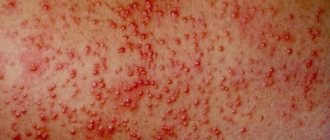
Волдыри, пожалуй, самое неприятное явление из всех вышеперечисленных. Они не просто портят эстетический вид, но причиняют дискомфорт в виде зуда, и даже могут вызвать болевые ощущения.
Особенно неприятно, когда появляется волдырь на ухе, ушной раковине или на тонкой коже за ними. В этом случае даже прикосновение к подушке может вызвать боль и неприятные ощущения.
Лечение герпеса во рту
Может ли герпес быть во рту? Может! Герпес во рту требует такого же ответственного подхода и грамотного лечения, как и другие заболевания ротовой полости. Несмотря на то, что зачастую инфекция протекает в лёгкой форме и проходит естественным путём, всё же присутствуют риски серьёзных осложнений, а также сохраняется вероятность заражения других людей. Множество факторов влияет на степень развития патологии и на наличие возможных опасностей для больного. Полноценная диагностика и комплексное лечение способны полностью купировать проявления инфекции, хотя полное избавление от вируса считается невозможным.
Герпес — вирусное заболевание, многимизвестное как «простуда на губах», часто воспринимается как незначительное явление, не требующее лечения. Оно характеризуется возникновением умеренно болезненной пузырьковой сыпи, однако не многие знают, что данное заболевание не ограничивается проявлением только на губах, а может развиваться также и на слизистой полости рта. Болезнь нередко сопровождается слабостью, общим недомоганием и сильным зудом, а в некоторых случаях может вызывать осложнения. На период активной фазы вируса больной может легко заразить им окружающих через предметы обихода, близкий контакт или воздушно-капельным путем.
Причины появления волдырей на ухе и за ним
Волдыри на ушах могут быть как самостоятельными образованиями на коже, так и симптомами серьезных заболеваний. Причинами появления волдырей (единичных или множественных) могут выступить:
- аллергическая реакция организма;
- укусы насекомых;
- ожоги ( в том числе и солнечные);
- прием индивидуально не подходящих лекарственных препаратов или несоблюдение их дозировки;
- несоблюдение правил личной гигиены;
- грибок кожи;
- вирусная инфекция;
- воспалительные процессы в организме.
Волдыри от солнечных ожогов или укусов насекомых не несут в себе особой угрозы, кроме того, что в редких случаях могут привести к кожным инфекциям.
Пузыри, появляющиеся вследствие заражения вирусами или образования очага воспаления в организме, несут в себе куда большую опасность и нуждаются в особом внимании со стороны заболевшего.
Появление волдырей так же, как и любого другого новообразования на теле, – это повод обратиться за медицинской помощью, особенно в тех случаях, когда определить причину их возникновения самостоятельно невозможно.
Если вы точно знаете, что вас не могло укусить какое-либо насекомое или вы не съели ничего из того, что могло бы вызвать аллергию,
Можно ли чесать волдыри
При желании почесать зудящий волдырь стоит помнить о том, что такое механическое воздействие на пузырь, может привести к его разрыву. В этом случае может остаться шрам после исцеления, а в худшем – можно занести в образовавшуюся рану инфекцию или запустить процесс гноения.
Что делать при обнаружении волдыря на ухе
Первым делом стоит обратиться к квалифицированному врачу-дерматологу для выяснения причин появления образования и назначения лечения. Заниматься самолечением, особенно, если дело касается ребенка, не рекомендуются.
Если возможности сходить к врачу нет, а болевые ощущения от волдыря не дают покоя, можно облегчить состояние, выполнив следующие шаги:
- Промыть пораженный участок кожи теплой водой с использованием мыла.
- Дезинфицировать область с волдырем спиртом или йодом.
- Используя простерилизованную иглу, сделать проколы по краям пузыря и таким образом вскрыть его.
- Полностью удалить жидкость из волдыря.
- Наложить повязку с антибактериальной мазью.
Что нельзя делать с волдырями на ухе и за ним
Какова бы ни была первопричина появления волдыря, его ни в коем случае нельзя:
- давить;
- растирать;
- позволять влаге (поту) скапливаться за ухом, тем самым создавая там благоприятные условия для развития патогенных бактерий.
Профилактика – лучшее лечение
Чтобы избежать повторного появления волдырей на ухе, необходимо:
- следить за своим питанием;
- соблюдать здоровый образ жизни;
- соблюдать температурный режим (не перегреваться и не переохлаждаться);
- избегать незащищенных половых контактов (в случае герпеса);
- своевременно и полностью лечить вирусные заболевания.
Как избавиться от грибка, чтобы не появились волдыри, расскажет это видео:
И не стоит забывать про соблюдение правил личной гигиены
- мыть уши каждый день;
- при принятии душа или мытье головы не забывать промывать и уши, зону за ушами;
- избавиться от привычки ковыряться в ушах грязными руками и предметами, для этого не предназначенных (спички, шпильки, булавки);
- при использовании ватных палочек для прочистки уха соблюдать осторожность, чтобы не повредить барабанную перепонку и стенки уха.
Конечно, соблюдение гигиены не предупредит появление волдырей, являющихся симптомами аллергии или вирусных и инфекционных заболеваний, таких как ветряная оспа, рожа, опоясывающий лишай или герпес и другие
Предотвратить появление прыщей на ушных раковинах, в ушах и за ними гигиена вполне способна.
Симптомы герпеса на слизистой рта
Симптомы герпеса индивидуальны, имеют разную степень проявления, могут возникнуть на разных участках полости рта. Для большинства случаев есть ряд признаков, которые говорят о возникновении герпеса:
- Регулярная головная боль;
- Повышенная температура;
- Человек быстро устает;
- Дискомфорт при приеме пищи и питье;
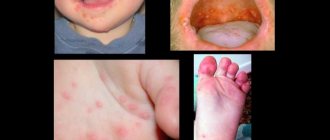
- Появление водяных пузырьков, наполненных прозрачным экссудатом белого или желтоватого цвета, диаметром до 3 мм;
- Появление язвочек на месте лопнувших пузырьков;
- Воспаление мягких тканей полости рта, покраснение, зуд, жжение, отёчность очага поражения.
По данным клинических исследований, волдыри во рту могут образовываться на разных участках: на нёбе, на внутренней стороне щек, на языке, на десне, на миндалинах.
Симптомы отита гнойной формы
Отличительным признаком болезни, который отличает его от негнойного отита у взрослого и ребёнка, являются выделения из уха гнойного экссудата. Этот признак присутствует не всегда. Гноетечение возможно лишь тогда, когда гной прорывает барабанную перепонку. Если барабанная перепонка не прорвалась, гнойные скопления не могут покинуть своё местоположение, что грозит возможными осложнениями.
Ещё один признак гнойного среднего отита — боль в ухе. Она может быть как терпимой и неинтенсивной, так и просто невыносимой.
В период воспаления может подняться температура тела, хотя это не обязательный признак.
Также больные отмечают ухудшение слуха, заложенность в ухе и головные боли.
Понять, что у малыша развился отит сложнее, так как дети не могут доступно объяснить, что и как у них болит. У грудничков диагностика ещё более затруднена. Но по его поведению можно заподозрить ушное воспаление: малыш капризничает, стал плаксивым, отказывается от молока.
Заболевание протекает поэтапно: воспаление проходит несколько стадий. Эти стадии отита отличаются друг от друга симптоматикой.
Стадии развития герпеса в полости рта
Заболевание развивается последовательно, включая в себя прохождение через несколько явных стадий:
- По началу пациент может испытывать сонливость, недомогание, присутствуют ощущения покалывания или зуда слизистой. Иногда незначительно повышается температура тела;
- Далее наступает покраснение и отёчность очага поражения, возникает незначительная боль из-за появления герпеса на языке или на губе;
- Появляются волдыри в полости рта, наполненные прозрачным содержимым. В этот период пациент наиболее заразен, меняются показатели крови;
- Пузырьки мутнеют и вскрываются, на их месте образуются желтоватые неглубокие болезненные язвочки;
- Формируется твёрдая, фрагментарная корка на язвочках, повреждение которой вызывает кровотечения. Через несколько дней корочки отпадают.
В лучшем случае заболевание проходит естественным образом в течение двух недель и без лечения. Все ранки заживают быстро и без рубцов.
Но бывают и осложнение, которые приводят к заражению внутренних органов. Возникают нагноения на месте ранок, повышается температура до 40 С. Может начаться воспаление лимфоузлов в области челюсти и шеи.
Как лечить, если появления волдыря избежать все-таки не удалось
Для правильного лечения волдыря нужно знать его происхождение. Поэтому, если причина возникновения образования неизвестна, уместнее говорить об облегчении боли, снятии зуда и отека.
На помощь заболевшим приходят современные аптечные средства и рецепты народной медицины.
Медицинские препараты в борьбе с недугом
Такие противомикробные мази широкого спектра действия, как Тетрациклиновая, Эритромициновая, мазь Левомеколь первопричина появления волдыря неизвестна, т.к. они действуют практически на любые группы бактерий.
Обеззаразить поверхность кожи поможет раствор Фурацилина.
Лечение волдырей, вызванных вирусом герпеса
При лечении волдырей, вызванных вирусом герпеса, используются противовирусные мази. Они действуют точечно, быстрее достигают очага воспаления, многие из них обладают заживляющим свойством.
Чаще всего назначаются Оксолиновая мазь, Виферон, Зовиракс, Циклоферон.
Лечение волдырей-признаков аллергии
При аллергической реакции возможно применение таблеток Супрастин, Зодак и других антигистаминных препаратов. Для местного применения обычно назначается гель Фенистил, так же подойдет крем Гистан на растительной основе.
Помощь при волдырях, образовавшихся на месте ожога
В лечении волдырей от ожогов хорошо себя зарекомендовала крем-пена Пантенол, у нее легкая текстура, позволяющая нанести средство, избегая усиленного трения поврежденной кожи.
Всем известный бальзам Спасатель из натуральных компонентов способствует ускоренному восстановлению защитных свойств обожженного участка кожи.
Так же эффективны гели ОжоговНет и Апполо, они не просто обладают антисептическим свойством, но и оказывают ранозаживляющее и обезболивающее действие.
Как правильно следить за ушами, смотрите в этом видео:
Лечение волдырей-симптомов грибкового заболевания уха
Чтобы избавиться от волдыря, образовавшегося на фоне грибка уха, надо в первую очередь вылечить сам грибок. Если грибок вызван приемом антибиотиков или гормональных препаратов, следует прекратить их применение.
Витаминотерапия поможет в поднятии иммунитета, снижение которого также могло привести к образованию грибка уха и, как следствие, волдыря.
Противогрибковые средства должен назначить лор-специалист в зависимости от вида грибка (дрожжеподобный, плесневый, особо патогенный). Обычно назначаются Нитрофунгин, Эконазол.
Само назначение антибиотических препаратов для внутреннего применения при лечении любого из недугов категорически запрещен. Помните, антибиотики может назначить только лечащий врач. Занимаясь самолечением, вы можете нанести серьезный вред своему здоровью.
Народная медицина спешит на помощь
Если травить свой организм медицинскими препаратами не хочется, можно обратиться к средствам народной медицины. Рецептов избавиться от различных видов волдырей в ней множество.
Череда – натуральное антигистаминное средство
Отличными антибактериальными и ранозаживляющими свойствами обладает череда. К тому же это растение с давних времен известно как натуральное антигистаминное средство.
Чтобы снять зуд и отёк от волдыря необходимо несколько раз в течение дня аккуратно протирать пораженный участок ватным диском, смоченным в настое череды. Эффективны и примочки, сделанные из концентрированного настоя травы.
При аллергии употреблять череду можно и внутрь. На стакан кипятка заварить 1 ложку высушенной травы, настоять 20 минут и выпить теплым. Но такой настой не следует употреблять более 2-3 раз в сутки.
Ромашка – отличное противовоспалительное средство
По истине, чудесный цветок, обладающий целым комплексом полезных свойств. Настой из ромашки оказывает противовоспалительное, противовирусное и антимикробное воздействие.
Полезно делать при волдырях на ушах примочки из ромашкового настоя.Такая примочка еще и облегчит болевые ощущения за счет успокаивающих свойств ромашки. Такой же эффект даст приложенный к волдырю растертый лист алоэ вера.
Яблочный уксус – недорогое средство из холодильника
Антибактериальное средство, доступное каждому. С помощью ватной палочки, смоченной в водном растворе яблочного уксуса (1:1), нужно протирать пораженный волдырем участок кожи.
Он так же полезен при ожогах: разведенной холодной водой, уксус будет забирать тепло от ожога, тем самым облегчая боль и жжение.
Причины поражения полости рта герпесом
Герпес, поражающий полость рта, развивается при инфицировании вирусом простого герпеса первого типа, который не только провоцирует появление пузырьковой сыпи, но и способен вызывать осложнения в 10% случаев. Вирус герпеса второго типа (генитальный) также является причиной появления сыпи во рту, однако не вызывает серьёзных нарушений работы организма и отличается способом передачи (через сексуальный контакт).
Чаще всего первичное инфицирование герпесвирусом происходит еще в детстве, после чего он внедряется в геном и сохраняется в неактивной форме на всю жизнь.
Основные пути заражения вирусным агентом – это тесный разговор, телесный контакт, поцелуи, использование общих средств гигиены или посуды. Однако попадание вирусных частиц в организм еще не гарантирует, что болезнь разовьется, поскольку иммунитет способен подавлять действие патогена. При этом ситуации, ухудшающие общее здоровье организма, наоборот, провоцируют яркое проявление инфекции:
- хирургические вмешательства;
- эмоциональные и физические стрессы;
- дефицит сна, переутомление;
- простудные заболевания;
- хронические патологии;
- длительный приём антибиотиков;
- периоды менструации, беременности или лактации;
- авитаминозы;
- СПИД;
- злоупотребление никотином или алкоголем;
- появление микротравм от чрезмерного пребывания на солнце или морозе.
2.Причины
Абсцедирующее нагноение в области наружного уха – инфекционная патология. В абсолютном большинстве случаев патогеном выступают бактериальные культуры, чаще всего пиогенные (гноеродные) стафилококки.
К наиболее существенным факторам риска относятся:
- неверное лечение и недостаточный санитарный уход за слуховым проходом при гнойных отитах;
- пользование общим бельем (полотенцами, подушками и т.п.) с членом семьи, страдающим пиодермией в той или иной форме;
- расчесы, использование для очищения слухового прохода не предназначенных для этого (и нестерильных) предметов, как то спички, шпильки и т.п.;
- нарушения метаболизма, в частности, углеводного (напр., при сахарном диабете);
- ослабленный иммунитет;
- гиповитаминозы (особенно А, В и С);
- ототравмы.
Посетите нашу страницу Отоларингология (ЛОР)
Диагностика и лечение герпетической инфекции
Лечение герпеса во рту лучше начинать на более ранних стадиях развития, чтобы снизить риск осложнений и уменьшить вероятность заражения других людей. Для того чтобы выявить заболевание, специалисты проводят диагностические мероприятия:
- собирают анамнез;
- проводят осмотр, определяют места локализации сыпи и её характер;
- берут мазок для выявления герпесвируса и определения его типа;
- назначают лабораторные анализы.
Современные методы выявления возбудителя – это исследование крови пациента для обнаружения антител к патогену и ПЦР-исследование тканей, направленное на поиск ДНК вирусной частицы. Большое значение имеет дифференциальная диагностика, поскольку герпетическую инфекцию необходимо отличать от других схожих заболеваний: стоматита (не герпетического), ангины и др.
Чем лечить герпес на губе, на языке или на десне? Терапия герпеса основана на комплексном подходе, сочетающем в себе:
- Применение местных противовирусных средств, позволяющих остановить процесс размножения и распространения возбудителя;
- Назначение противовирусных лекарств для внутреннего применения (обычно показано тем, у кого симптомы возникают часто и остро, или страдающим иммуносупрессией);
- Использование антисептических лекарственных средств для обработки пузырьков и язвочек, проведения полосканий;
- Использование обезболивающих гелей для местного применения;
- Назначение нестероидных противовоспалительных препаратов для облегчения общего самочувствия;
- Укрепление иммунной системы приёмом витаминов и иммуномодуляторов.
Для устранения симптоматики также используют такие прогрессивные технологии, как лазерное излучение. Методика позволяет быстро и безболезненно разрушать частицы вирусов, не причиняя вред клеткам слизистой и эффективно заживляя поврежденные ткани. В большинстве случаев достаточно проведение нескольких коротких процедур для полного исчезновения симптомов через 2-4 дня.
Осложнения острого гнойного отита
При запоздалом или неправильном лечении заболевания острое воспаление может хронизоваться. Хронический гнойный отит – наиболее распространённое осложнение острой формы. Выделяют две формы хронического гнойного среднего отита – мезотимпанит и эпитимпанит.
Также болезнь может привести к:
- лабиринтиту – воспалению внутреннего уха;
- к распространению гнойного воспаления на оболочки мозга (менингиту, абсцессу головного мозга);
- сепсису;
- парезу лицевого нерва, когда лицо становится ассиметричным, и поражённая сторона теряет свою подвижность;
- мастоидиту – воспалению сосцевидного отростка височной кости;
- тугоухости или полной потере слуха.
Лечение отита
Если у Вас отит, лечение может назначить только врач-отоларинголог. Лечение отита зависит от стадии заболевания и состояния больного.
При остром евстахиите лечение отита направлено на восстановление функций слуховой трубы. Проводится санация околоносовых пазух, носа и носоглотки с целью устранения инфекции — ринита, синуита или др.).
Назначаются сосудосуживающие капли в нос (отривин, називин и т.д.), при обильном слизистом отделяемом из носа – препараты с вяжущим эффектом (колларгол, протаргол). Проводится катетеризация слуховой трубы с помощью водных растворов кортикостероидов, пневмомассаж барабанных перепонок.
В стадии острого катарального среднего отита катетеризация слуховой трубы проводится с введением в полость среднего уха водных растворов кортикостероидов и антибиотиков (пенициллины, цефалоспорины). Назначается местное обезболивание (капли отипакс, анауран, отинум). Проводится внутриушной эндауральный микрокомпресс по Цытовичу: в наружный слуховой проход вводят ватную или марлевую турунду, пропитанную препаратом с обезболивающим и дегидратирующим эффектом. Также назначают обезболивающие с жаропонижающим эффектом (нурофен, солпадеин и др). При отсутствии эффекта от симптоматической терапии в течение 48-72 часов назначается антибактериальная терапия.
Гнойный отит в до перфоративной острой стадии требует проведения такого же комплекса процедур, как и во второй стадии, однако дополненного следующими мерами:
- назначение антибиотиков пенициллинового ряда (амоксициллин и др.), цефалоспоринов или макролидов;
- парацентез (разрез барабанной перепонки) при появлении выбухания барабанной перепонки.
Важно не допустить на этой стадии осложнения заболевания. После самопроизвольного вскрытия барабанной перепонки или проведения парацентеза заболевание переходит в следующую стадию.
Постперфоративная стадия острого гнойного среднего отита предполагает следующую схему лечения:
- продолжается начатая антибактериальная терапия;
- проводится катетеризации слуховой трубы с введением кортикостероидов и антибиотиков;
- ежедневно проводится тщательный туалет наружного слухового прохода — очистка его от гнойного содержимого;
- назначается транстимпанальное вливание капель с антибактериальным и противоотечным эффектом (капли на спиртовой основе (отипакс, 3% раствор борной кислоты) в данном случае не применяются).
В стадии рубцевания ОСО происходит самопроизвольное восстановление целостности перепонки, а также полностью восстанавливаются все функции уха. Однако этот период требует обязательного наблюдения у врача-отоларинголога: существует опасность хронизации воспаления в среднем ухе, перехода его в гнойную форму или развития адгезивного рубцового процесса в барабанной полости. Возможно также развитие мастоидита.
1 Аудиометрия в МедикСити
2 Аудиометрия в МедикСити
3 Аудиометрия в МедикСити
При остром среднем отите очень важно своевременное обращение к врачу-оториноларингологу. Единственной мерой профилактики осложнений являются правильные и своевременные диагностические и лечебные мероприятия при отите. Иногда последствиями острого среднего отита становятся спаечный процесс в барабанной полости (адгезивный средний отит), сухая перфорация в барабанной перепонке (сухой перфоративный средний отит), гнойная перфорация (хронический гнойный средний отит) и др. Кроме того, ОСО может привести к таким осложнениям, как мастоидит, лабиринтит, петрозит, менингит, сепсис, тромбоз венозного синуса, абсцесс мозга и другим угрожающим жизни пациента заболеваниям.
Что делать, если чешется, чесать или терпеть?
Никаких расчесов, как бы не чесалась кожа, пораженная волдырем. Серьезная опасность инфицирования возникает из-за специфики расположения раздражения.
Постоянное трение волосами, головными уборами способствует занесению в микроранки вредоносных бактерий, даже крохотная царапинка заживает здесь очень медленно, а уж дерматит лечить придется не меньше недели.
При поражении грибком, инфекционном заболевании в разы возрастает риск распространения болезни с жидкостью, содержащейся в волдыре, так по всему телу можно «разнести» герпес, грибок, лишай.
Физиотерапия при остром гнойном отите
Важным этапом лечения заболевания, который усиливает действие медикаментозной терапии и ускоряет процесс выздоровления, являются физиотерапевтические процедуры.
При остром гнойном отите эффективны следующие виды физиотерапии:
- инфракрасная лазерная терапия (уменьшает воспалительный процесс и снимает отёчность тканей);
- виброакустическая терапия (улучшает кровоток и лимфоток, оказывая хороший терапевтический эффект при воспалении среднего уха);
- ультрафиолетовое облучение (обладает бактерицидным эффектом);
- ультразвуковое лекарственное орошение (оказывает противовоспалительный эффект);
- фотодинамическая терапия (помогает купировать воспаление);
- ультразвуковая терапия (способствует более глубокому проникновению лекарственной мази, снимая воспаление и отёчность тканей);
- инфракрасное лазерное воздействие (купирует воспалительный процесс).
Какие именно процедуры следует использовать, и сколько сеансов понадобится, определяет лор-врач, исходя из состояния больного.