Статья подготовлена специалистом исключительно в ознакомительных целях. Мы настоятельно призываем вас не заниматься самолечением. При появлении первых симптомов — обращайтесь к врачу.
Костные мозоли появляются после перенесенного перелома в ходе восстановления костной ткани. Такие мозоли не являются патологией, они представляют собой небольшие участки уплотнения. Костные мозоли не следует путать с обычными мозолями.
Что такое мозоль
Мозоль — коническое утолщение кожи, которое возникает в местах постоянного трения или давления. Чаще всего мозоли появляются на стопах (пятка, большой палец, боковая поверхность стопы) и на руках. У мужчин мозоль может появлятся на члене из-за частого ношения слишком тесного белья .
Основным симптомом появления мозолистых образований является формирование бугорков огрубевшей кожи. В зависимости от особенностей расположения и внешнего вида, выделяют несколько видов мозолей:
- сухие;
- мокрые;
- костные.
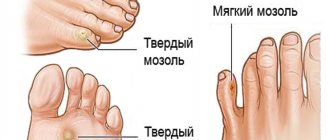
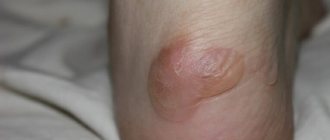
Сухой мозоль представляет собой небольшой участок утолщенной, омертвевшей кожи желтоватого цвета. Мокрый мозоль имеет более тонкую поверхность и часто наполнен лимфатической жидкостью. Костная мозоль возникает в процессе регенерации кости после переломов. Отдельно также выделяют кровавую, стержневую мозоли, омозолелости.
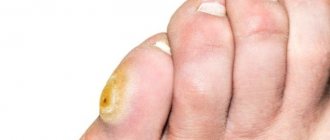
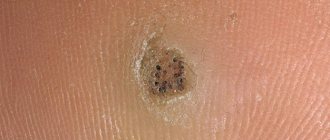
Стержневая (корневая) мозоль является разновидностью сухой и отличается наличием утолщенного кератинового стержня. Внешнее проявление корневой мозоли подобно проявлению подошвенной бородавки, поэтому точный диагноз может поставить дерматолог после проведения дерматоскопии.
Омозолелости (натоптыши) — широкое, плоское утолщение кожи, которое не имеет твердого центра. Натоптыши на ногах и руках редко вызывают боль при надавливании.
Мозоль с кровью — разновидность мокрой мозоли, наполненной не только лимфой, но и кровью. Кровавая мозоль возникает, если кровеносные сосуды слишком близко расположены к поверхности кожи, которая подверглась трению.
Симптомы
Признаками перелома и вторичного сращения с образованием периостальной мозоли является:
- локальная боль, которая утихает;
- крепитация – характерный хрустящий звук, в особенности во время попытках пошевелить конечностью;
- исчезновение патологической подвижности;
- искажение формы и структуры кости при формировании параоссальной мозоли, которая может выглядеть как крупный выступ.
Костная мозоль после перелома ключицы
После перелома ключицы также происходит естественный процесс образования сначала остеодиной, затем — костной мозоли, который занимает обычно до 2 месяцев. Причинами переломов чаще всего становятся падения, спортивные травмы, ДТП, а также возможны у новорожденных в процессе рождения.
Костная мозоль после перелома ключицы
После того как ключица полностью срастется, мозоль должна рассосаться, но в ряде случаев этого не происходит, как на фото костной мозоли представленном выше.
Причины появления мозоли
В ответ на постоянное трение и давление клетки начинают синтезировать увеличенное количество кератина — защитного белка кожи. При мозоли кератин может образовывать в глубоких слоях кожи пробку. Основными причинами образования мозолей на ногах и руках являются:
- ношение обуви неправильного размера;
- деформация стоп (молоткообразные пальцы, бурсит, костная шпора);
- натирание кожи из-за профессиональной деятельности (музыканты, тяжелоатлеты, ремесленники);
В тесной обуви кожа стопы сильно сдавливается, а в слишком свободной — скользит и натирается, из-за чего могут развиться внутренние (стержневые) мозоли. Мозоли на стопе при деформациях пальцев возникают из-за неправильного распределения веса. Из-за частого трения кожи рук профессиональными инструментами (струны, брусья) возникают мозолей на руках.
Что делать, если растет косточка на стопе?
Проблемы у обладателей злосчастной косточки не только косметические. Больные часто жалуются, что им сложно подобрать обувь, что ноги быстро устают при ходьбе. Кроме того, вальгусная деформация стоп часто сопровождается такими неприятностями, как образование болезненных мозолей и натоптышей. Вывод? Что-то делать надо обязательно.
Сразу скажем, ответ на вопрос вроде «Можно ли вылечить косточку на ноге йодом?» отрицательный. Это касается и других домашних средств, они могут только на время уменьшить болезненные ощущения.
Первый шаг — визит к врачу-ортопеду. Он проведет необходимую диагностику и назначит лечение, которое может быть консервативным или оперативным. Сегодня в арсенале медиков есть достаточно средств, которые позволяют обойтись без операции. Хирургическое вмешательство необходимо только в совсем запущенных случаях.
Лечение вальгусного дефекта длительное и непростое. Заключается оно в подборе правильных ортопедических стелек, назначении физиотерапии, противовоспалительных и обезболивающих препаратов, сеансах массажа. Кроме того, врач порекомендует комплекс лечебной физкультуры. Чтобы терапия быстрее привела к результатам, желательно обратиться в клинику на ранних стадиях заболевания.
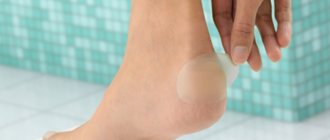
Сухие и мокрые мозоли
Cухие мозоли — ороговевшие участки кожи, которые образуются в местах, где кость давит на кожу ног (верхние части пальцев). При частом ношении тесной обуви может образоваться сухая подногтевая мозоль.
Мокрые (водяные) мозоли имеют беловато-серый цвет и более мягкую структуру, поскольку образовываются в местах повышенного потоотделения на ногах и руках. Водяная мозоль часто формируется между пальцами рук и ног. При повреждении мокрой мозоли на ноге в рану может попасть инфекция, поэтому важно обрабатывать поврежденный участок кожи антисептическими средствами.
Что может сделать сам пациент?
От пациента тоже многое зависит. Хорошей поддержкой лечению станет:
- ношение удобной, не узкой обуви на невысоком каблуке;
- постоянное использование ортопедических стелек;
- чередование активности и отдыха — особенно актуально для тех, кто работает на ногах;
- при необходимости снижение веса.
Эти меры хороши и для профилактики вальгусной деформации. Еще одна полезность напоследок: на состоянии стоп хорошо сказывается хождение босиком по гальке, песку, неровным поверхностям.
Получить профессиональную помощь при вальгусной деформации стопы можно в нашем медицинском центре. Приходите, в диагностике и лечении косточки на ноге мы используем современные методы с доказанной эффективностью!
Костная мозоль
Образование костной мозоли является важным этапом в процессе восстановления костной ткани после травмы, поскольку она помогает соединить части поврежденной кости. После перелома костная мозоль обогащается кальцием и постепенно превращается в нормальную костную ткань.
Из-за недостаточной иммобилизации или нарушения кровообращения в месте перелома костная мозоль может образовываться слишком медленно (замедленная консолидация перелома). Ее медленное формирование может привести к тому, что кость неправильно срастается и вызывает болезненные ощущения.
Причины
Заболевания, способствующие развитию костных мозолей, нарушению или замедлению процессов истинного сращения:
- старческий возраст;
- эндокринные патологии, например, гиперпаратиреоз и диабет;
- остеопороз;
- тучность;
- беременность;
- лучевая болезнь;
- туберкулёз;
- сифилис;
- амилоидоз и хронические воспалительные заболевания;
- общее истощение;
- выряженная анемия;
- гипопротеинемия;
- авитаминоз.
Как избавиться от мозоли?
Чтобы избавиться от мозолей, достаточно временно исключить активность, которая провоцирует натирание кожи. Убрать сухую мозоль можно вручную: необходимо распарить кожу рук и убрать огрубевшие участки с помощью пемзы. Кроме того, хирург может рекомендовать использование кератолитических средств, которые размягчают кожу. Самостоятельно удалять мозоли с помощью кератолитиков нельзя при диабете и патологиях иммунной системы, поскольку после удаления может образоваться рана, через которую в организм может попасть инфекция
Следует обратиться к врачу, если на мозоль больно наступать или прикасаться к ней, поскольку подобный симптом может свидетельствовать о наличии пяточной шпоры — кальцифицированного нароста на поверхности кости. Удаление стержневой мозоли проводит врач потому, что извлечение стержня в домашних условиях неэффективно и небезопасно.
Чтобы быстро вылечить водяную мозоль и избежать ее повреждения, необходимо уменьшить контакт воспаленной кожи с обувью: между пальцами можно положить поролоновую вставку или ватный шарик. Если водяная мозоль лопнула, то врач назначает использование ранозаживляющих средств с антисептическим эффектом.
Удаление стержневой мозоли проводится хирургическим путем с использованием местной анестезии. Сначала хирург срезает кератиновый нарост на коже, а после вытаскивает стержень. Чтобы ускорить процесс заживления и не допустить заражение раны, на протяжении нескольких дней после процедуры удаления мозоли рекомендуется носить стерильную повязку. Хирург также назначает местное применение антисептических средств в течении двух-трех недель после удаления стержневой мозоли.
Анализы и диагностика
Главным способом выявления костной мозоли является рентгенологическое исследование. При сборе данных учитываются жалобы пациента, данные анамнеза и характер нарушения функций конечности. При этом необходимо отследить линию перелома.
В тяжелых диагностических случаях дополнительно повторно проводят рентгенограммы в различных положениях, а также КТ и МРТ.
Достаточно важными для прогностической картины становятся скорость и качество формирования костной мозоли. Остеодиные мозоли, формирующиеся на 10-20-ый день после перелома отличается рентгенонегативностью. Рентгенологически становится видна костная мозоль примерно с 4 недели за счет того, что в ней кальцинируется ткань. Выраженную костную мозоль можно обнаружить спустя 3 месяца после травмы.
Стержневая мозоль или бородавка?
Бородавка — небольшой нарост, который вызывается вирусом папилломы человека (ВПЧ). Стержневые мозоли и бородавки могут быть похожи внешне. Отличить бородавку можно по более зернистой структуре и локализации (бородавки могут появляться на любом участке тела). Чтобы точно поставить диагноз (стержневая мозоль или бородавка) и подобрать лечение, хирург может провести дерматоскопическое обследование и дополнительно назначить тест на вирус папилломы человека (ВПЧ).
Механизм заражения
Мозоль с гноем чаще всего появляется при отсутствии лечения волдыря и не соблюдении правил антисептики при его обработке. Открытая мозоль – это ворота для инфекции, поэтому ее нужно изолировать от воздействия окружающей агрессивной среды.
Гнойный экссудат (жидкость внутри мозоли) состоит из погибших лейкоцитов, защищающих организм от болезнетворных бактерий и опасных инфекций. Его появление говорит о том, что иммунная система работает исправно. Но в нашем теле имеется единая сеть кровеносных сосудов, благодаря которым к органам и тканям попадает кислород и питательные вещества. Эта же транспортная система может привести к распространению инфекции, что чревато появлением сепсиса (заражение крови), эмболии (закупорки сосудов) и гангрены.
Лечение профессиональными методами
Рекомендуется узнать у врача, как лечить гнойную мозоль. Таким заболеванием занимаются специалисты в гнойной хирургии, только профессионал сможет качественно вскрыть и дренировать загноившийся волдырь, чтобы не допустить инфицирования. При неправильной обработке и неполном откачивании содержимого, гнойные мозоли могут рецидивировать, а инфекция распространиться по кровеносным сосудам по всему организму. После проведения процедуры, назначаются антибиотики широкого спектра действия, чтобы предотвратить заражение.
Три основных способа удаления гнойной мозоли в лечебном учреждении:
- Если мозоль стержневая, высверливание корня проводится хирургом при помощи специально подобранной фрезы определенного размера. В получившуюся ранку закапывают антисептические препараты, которые предотвращают повторное загноение.
- Лазер сразу коагулирует (прижигает) близлежащие кровеносные сосуды, благодаря чему болезнетворные микроорганизмы не распространяются по кровеносным сосудам. Срок заживления составляет 3-5 дней
- Криотерапия – самый эффективный способ лечения. При проведении процедуры не затрагивается здоровая кожа, удаляется только гнойная мозоль с ее содержимым. Обычно проводят в запущенных случаях, когда скопилось много гноя.
Удаление костной мозоли первого пальца стопы Халюс Вальгус (одна стопа)
Халюс Вальгус – деформация первого пальца стопы. Причин возникновения проблемы достаточно много: основная причина – ношение «неправильной» обуви (слишком узкая обувь, обувь на высоком каблуке), плоскостопие и деформация стопы, наследственные причины. Существует 3 степени проблемы, и если при первичной стадии решить проблему нехирургическими методами возможно, то при серьёзной деформации способ один – операция на большом пальце стопы.
Операция удаление костной мозоли проводится под местной анестезией. В нашей клинике используются малотравматичные методики. Следы от манипуляции незаметные, но, как при любой операции, необходима реабилитация. Так как процедура проводится на стопе, то нужно понимать, что ограничения будут касаться обуви, ходьбы, физических нагрузок.
На консультации пластический хирург оценивает степень проблемы, назначает дополнительные исследования для исключения противопоказаний к процедуре. Для комфорта пациента данная операция может быть проведена в 2 этапа: сначала на одной ноге, через месяц на другой. Это позволит более комфортно пациенту провести период реабилитации. Чаще всего процедура проводится в летнее время, когда возможно ношение открытой обуви.
Основные этапы операции:
- Обработка зоны операции раствором йодопирона. Местная анестезия зоны операции через тонкую иглу. Только на данном этапе пациент может чувствовать дискомфорт от уколов анестезии. Далее процедура совершенно безболезненна.
- Производится небольшой разрез в зоне первого пальца стопы. Диссекция тканей и отделение зон коррекции.
- С помощью специального оборудования (в том числе ультразвукового) проводится коррекция.
- Накладывается косметический шов. Операция занимает всего 30-45 минут.
Далее пациент отправляется домой с рекомендациями по дальнейшему поведению. В первый месяц важно не травмировать ногу, не носить узкую закрытую обувь, отказаться от каблуков (не рекомендуется ношение обуви на высоком каблуке навсегда). Швы снимаются через несколько дней, важно не нагружать стопу – ограничение на физические нагрузки касаются и пеших прогулок.
Процедура проводится как женщинам, так и мужчинам. Чаще всего именно у женщин старше 40 лет проявляется проблема Халюс Вальгус. Ростов – город с достаточно тёплым климатом, поэтому операции по коррекции костной мозоли в нашей клинике проводятся в период поздней весны – осени.
Не стоит запускать проблему, ведь она носит не только эстетический характер, но и физиологический. Многие пациенты начинают наблюдать болевые ощущения в зоне стопы, которые с каждым годом всё усиливаются. Достаточно записаться на консультацию к нашим специалистам и решить проблему навсегда.
Советы, как избежать инфицирования
Гнойная мозоль требует длительного и неприятного лечения, поэтому лучше избежать ее появления. Для этого достаточно соблюдать простые советы:
- Выбирайте комфортную обувь и носки подходящего размера,
- Отдавайте предпочтение обуви из натуральных материалов, не носите носки из синтетики,
- Обращайте внимание на здоровье кожи на ногах: смазывайте вазелином места, наиболее подверженные натиранию мозолей.
- Если появился волдырь, то не пренебрегайте лечением: обязательно обработайте его, заклейте пластырем, чтобы не допустить попадание инфекции,
- Следите за весом – у тучных людей риск появления гнойных мозолей выше.