4.4
(28)
Поражение грибковой инфекцией возможно в любой части тела. Зачастую местом своего обитания микозы выбирают именно паховую область. Как устранить грибок в паху, препараты, эффективные у мужчин, недорогие лекарства и способы их применения опишем в данной статье.
Как заражаются
Передача грибка возможна прямым, непрямым и опосредованным способом:
- прямой – от микозоносителя или больного в результате близкого контакта;
- непрямой – через разные предметы, обсемененные кожными чешуйками с болезнетворным микроорганизмом;
- опосредованный (аутоинокуляция) – перенос инфекции с одной части тела на другую: в частности из очагов на руках и/или ногах.
Стоит отметить, что наиболее распространен непрямой путь передачи грибка. Обсемененными предметами могут быть чужие простыни, одежда, полотенца, пляжные лежаки, сиденья унитазов, хирургические и личные инструменты.
Допустим ли секс в период лечения кандидоза
Часто мужчины и женщины, получившие от врача на руки диагноз, задаются вопросом о том, возможен ли секс при лечении.
Врачи заостряют внимание своих пациентов на том, что занятия сексом на весь период терапии придется исключить.
Связано это с несколькими факторами.
Во-первых, терапию рекомендуется пройти не только тому, кто обратился за помощью первым из пары, но и его сексуальному партнеру.
Во-вторых, если не отказаться от сексуальных контактов, повторное заражение произойдет сразу, как только терапия будет окончена.
Казалось бы, от передачи инфекции должен обеспечивать защиту презерватив.
Это на самом деле так, однако важно помнить, что кандидоз может поражать не только половые органы, но и кожный покров вокруг них.
А коже нередко не закрывается контрацептивом, а значит защита в этой области отсутствует.
Также нельзя забывать о том, что презерватив может порваться или изначально быть неправильно подобран.
Тогда степень защищенности от инфекции снижается еще сильнее.
Основные принципы лечения
Терапия грибковой инфекции ведется в 3-х направлениях и включает, соответственно, 3 группы препаратов:
- фунгистатики для подавления роста и размножения грибковой флоры;
- фунгициды для ликвидации грибка;
- местные средства для купирования симптомов в виде раздражения, зуда и жжения.
Основные этапы лечения грибка в паху
Лечение дерматофитии обязательно включает также мероприятия по устранению причинных факторов. Очень важно избавиться от влияния условий, способствующих развитию болезни и/или появившихся при ее прогрессировании.
Основой лечения являются препараты из категории имидазолов, триазолов и аллиламинов. Очень мощным действием обладает антимикотик нового поколения Луликоназол – он эффективно борется с разными видами грибка и имеет более широкий спектр активности, по сравнению с Тербинафином. Этот пока еще малоизвестный препарат используется в форме крема, который наносится на кожу 1 раз в сутки на протяжении 1-2-х недель.
Передается ли паховый грибок женщине
Контагиозность, то есть заразность, грибка напрямую зависит от возбудителя. В 97% случаев микоз в паху провоцируют грибы, которые передаются контактным или бытовым путем. Риск заражения повышается при:
- использовании общих средств гигиены;
- иммунодефицитных состояниях;
- частой смене половых партнеров.
Сексуальный контакт с инфицированным мужчиной опасен для женщины при критическом снижении ее иммунитета. Входными воротами для грибка являются микроповреждения на коже. Но если иммунная система работает без сбоев, заражение не происходит.
Использование барьерных контрацептивов снижает вероятность заражения грибком.
От сильного зуда и жжения – антигистамины
При паховом грибке обычно достаточно местного лечения, но для снятия зуда и дискомфорта могут назначаться антигистаминные препараты для приема внутрь:
- Лоратадин;
- Клемастин;
- Хлоропирамин;
- Цетиризин.
В качестве местных средств применяются растворы нитрата серебра и резорцина, мази с бетаметазоном и клотримазолом. Хорошие результаты показывают такие лекарства, как Тербинафин, Ундециленовая кислота.
Курс антимикотической терапии длится месяц-полтора и продолжается даже после исчезновения симптоматики. Пораженные места смазывают также йодом или Фукарцином.
Если кожа сильно воспаляется, то делают примочки с Ихтиолкой, зеленкой. Ихтиоловую мазь 5-10% наносят на область паховых складок 2-3 раза в день, Бриллиантовый зеленый – 1-2 раза. Воспалительные реакции проходят достаточно быстро, максимум за 2 дня.
Виды грибковых инфекций
В организме человека обитает три вида грибков:
- дрожжевые;
- плесневые;
- домиформные.
Только первая разновидность относится к условно-патогенным: такие микроорганизмы наносят вред только в том случае, если снижается иммунитет, нарушается обмен веществ. Что касается двух остальных видов грибков, то они всегда опасны для здоровья.
В зависимости от возбудителя, выделяют такие грибковые инфекции, как:
- Кандидоз. Дрожжевой грибок рода Кандида поражает кожу и слизистые оболочки.
- Трихофития, или стригущий лишай. Патогенный микроорганизм трихофитон наносит ущерб волосам, ногтям, коже.
- Дерматофития. Гриб рода Arthodermataceae паразитирует на волосистой части головы, на коже и ногтях.
- Кератомикоз. Возбудителями являются аспергиллы и актиномицеты. От них страдает роговой слой кожи.
Грибковые заболевания могут поражать пальцы рук и ног, ногти, кисти, стопы, волосы и так далее. Возбудители также проникают во влагалище, горло, кишечник и другие внутренние органы.
Различные виды микозов имеют особые признаки, однако им присущи и характерные проявления. В начале заболевания пораженный участок шелушится, краснеет и воспаляется. Затем возникают небольшие пузырьки. Они лопаются, а на их месте образуются эрозии, которые зудят и болят. Кожный покров приобретает рыхлость и даже начинает отслаиваться.
Грибок в паху: лечение, препараты, эффективные у мужчин, недорогие
№1 – мазь Микозолон
При паховом грибке мазь Микозолон наносят на пораженные места дважды в день в течение недели. Это антигрибковое, антисептическое и противовоспалительное средство, предназначенное специально для снятия воспаления и зуда при микотических инфекциях.
Микозолон сдерживает рост дерматофитов и других грибов, а также блокирует размножение бактериальной флоры. Он оказывает противовоспалительный эффект и купирует аллергические проявления.
Чем опасен микоз паховой области
Игнорирование пахового микоза опасно заражением здоровых участков тела, проникновением инфекции внутрь анального отверстия, мочеиспускательного канала.
Грибок на мошонке, половом члене и аногенитальной области приводит к:
- баланопоститу – воспалению головки пениса и крайней плоти;
- уретриту и циститу – поражению мочеиспускательного канала и пузыря;
- фимозу – рубцеванию и сужению крайней плоти;
- простатиту – воспалению простаты.
Когда присоединяются бактериальные инфекции, это опасно абсцессами, хроническим воспалением простаты, нарушением эректильной функции и бесплодием. Если не лечиться, грибки рода Кандида быстро размножаются и проникают в слизистую толстой кишки. Это чревато грибковым проктитом и другими осложнениями.
Препараты системного – общего – действия
Таблетки необходимы достаточно редко, поскольку большинство пациентов выздоравливают в основном благодаря использованию мазей и кремов. Препараты общего действия назначают в случае обширных поражений и развития осложнений.
Таблетки Фунготербин назначаются при распространенных грибковых процессах, которым сопутствует яркая клиника
Основой системного лечения становятся азолы и аллиламинамины:
- Кетоконазол;
- Итраконазол (1 раз в день, 2 недели);
- Флуконазол;
- Фунготербин;
- Тербинафин (1 раз в день, 2-3 недели).
К какому врачу идти за помощью при кандидозе в паху
Часто пациенты интересуются, если все же не удалось избежать развития патологии, к какому врачу стоит обратиться в первую очередь.
Оценить особенности сыпи, выраженность поражения и другие симптомы кандидоза в полной мере сможет только врач, специализирующийся на венерологии.
Именно он занимается лечением и диагностикой ИППП, к которым относится кандидоз.
Однако существуют и альтернативы венерологу.
Например, можно обратиться за помощью к микологу.
Врач, в отличие от венеролога или инфекциониста, имеет более узкую специальность, занимаясь заболеваниями, которые вызывают различные патогенные грибки.
Поскольку кандида – это грибок, миколог может оказать помощь пациенту с симптомами кандидоза.
Еще одним вариантом для мужчин является уролог, а для женщин гинеколог.
Эти специалисты в силу своей профессии знакомы с ИППП и их симптомами, включая кандидоз.
Причем нередко урологи и гинекологи знакомы с подобными заболеваниями настолько близко, что могут рекомендовать лечение наравне с венерологами.
Объясняется это тем, что половые органы нередко поражаются ЗППП.
Врачи, специализирующиеся на болезнях этих органов, должны уметь диагностировать подобные патологии и направлять пациентов к соответствующему доктору, если есть возможность.
Цена вопроса
Недорогие, но эффективные – сколько стоят препараты от грибка на самом деле?
| Наименование | Средняя цена, руб | Объем, г |
| Микозолон | 77-88 240 | 15 30 |
| Травокорт | 830-1030 | 15 |
| Клотримазол | 94-199 | 20 |
| Тербинафин | 85-88 240 | 15 30 |
| Тридерм | 750-852 | 15 |
| Экодакс | 223 руб | 10 |
Лечение грибковых заболеваний кожи
Причина дерматомикоза — заражение патогенными микроорганизмами. Чтобы человек заболел, достаточно контакта с инфицированными предметами — обувью, полотенцем, мочалкой и так далее. Риск заразиться высок у людей, которые страдают потливостью ног, варикозным расширением вен, сахарным диабетом, эндокринными нарушениями и другими заболеваниями, снижающими иммунитет.
В нашей «Поликлинике+1» прием ведут врачи первой категории В. А. Малашенко и Р. А. Гусейнов. Они владеют такими специальностями, как дерматология и микология. Каждый из этих докторов имеет многолетний практический опыт, поэтому способен справиться с самыми тяжелыми случаями.
У нас можно сдать несколько видов анализов на патогенную флору. Соскобы с пораженного участка изучаются различными методами, в числе которых:
- микроскопия;
- ПЦР;
- посев на питательные среды.
Эти исследования позволят выявить грибок, определить его тип, узнать, на какие препараты он реагирует.
После этого наши врачи составляют схему лечения грибковой инфекции. Мы практикуем комплексный подход, поэтому комбинируем средства, которые решают разные задачи:
- уничтожают вредные микроорганизмы,
- укрепляют иммунитет;
- заживляют кожные покровы.
Длительность терапии зависит от запущенности заболевания, сопротивляемости организма и других факторов. В любом случае наши специалисты контролируют процесс, а при необходимости корректируют назначения.
Советы, как быстрее избавиться от грибка
Совет №1
Важным условием терапии дерматофитии является борьба с потоотделением. Снизить негативное влияние пота можно с помощью ежедневных обмываний кожных складок прохладной водой. Альтернативный вариант – протирание кожи влажным полотенцем с дальнейшей тщательной подсушкой.
Совет №2
Врачи-дерматологи советуют обтирать кожу в складках одним из средств из следующего списка:
- Салициловый 2% или таниновый 1% спирт;
- Амиказол;
- Леварил;
- Батрафен;
- Толмицен.
После обработки салициловым или таниновым спиртом следует присыпать кожу борной пудрой.
Почему лечение грибковых заболеваний доверяют нам?
В медицинском работают квалифицированные дерматовенерологи. Наши врачи — В. А. Малашенко и Р. А. Гусейнов — специализируются, в том числе, на микологии, поэтому они безошибочно ставят диагноз и назначают оптимальное лечение.
Важную роль в удалении грибка играет точное определение возбудителя. Мы выполняем анализы, которые выявляют:
- наличие возбудителя;
- его вид;
- количество;
- чувствительность к определенным противогрибковым препаратам.
Исследование грибков происходит с помощью различных методов — микроскопия, ПЦР, посев на питательные среды. Наличие вариантов позволяет выбрать наиболее подходящий для конкретного пациента.
По результатам анализа наши специалисты составляют комплексную схему терапии. Как правило, в нее входят пероральные антимикотические препараты, а также средства местного действия. Выполняя назначения врачей, вы полностью избавитесь от инфекции, а пораженные участки восстановят свою целостность.
Прием дерматовенеролога в клинике на «Третьяковской» стоит 1 500 рублей. Мы работаем в удобное время, без выходных.
Признаки и симптомы паховой эпидермофитии
При паховой эпидермофитии поражаются чаще паховые, реже межъягодичные, складки внизу живота и под молочными железами.
Вначале на кожных покровах появляются пятна розовато-красноватого цвета, слегка шелушащиеся, зудящие. По краю очаг окружен непрерывным, слегка возвышающимся над уровнем кожи валиком.Со временем пятна сливаются и зона поражения выходит за пределы кожных складок. Границы резкие, четкие. Очертания полициклические.
При нерациональной терапии или травмировании поверхность приобретает насыщенно-красный цвет, отечна, с множеством мелких пузырьков и трещинок, пустулами и гнойными корочками.
При прогрессировании микоза воспаление распространяется на кожу бедер, промежности, мошонки, ягодиц и лобка. Болезнь сопровождается сильным зудом.
При переносе инфекции на руках поражаются подмышки, складки под молочными железами, область локтевых сгибов и подколенные ямки.
При выраженной аллергической реакции на антигены Epidermophyton floccosum появляются папулы и везикулы, при присоединении бактериальной инфекции — везикулы, которые превращаются в пустулы (пузырьки с гноем). Если пузырьков высыпает много, то возникает мокнутие и появляются участки эрозии (повреждения).
Субъективно больных беспокоит зуд от умеренного до очень сильного, мучительного.
Разрешение воспаления происходит с центра. Кожные покровы бледнеют, приобретают бурую окраску, появляется пигментация и нежное шелушение. По периферии сохраняется отечный валик красно-розового цвета, усеянный мелкими пузырьками, чешуйками и корочками.
За сходство очагов воспаления с экземой болезнь в прошлом называли «окаймленная экзема» (eczema marginatum).
Паховая эпидермофития характеризуется длительным (месяцы и годы) течением с частыми рецидивами, особенно в жаркое время года.
Рис. 8. На фото паховая эпидермофития у мужчины. Очаги микоза распространены на кожу бедер.
Рис. 9 и 10. На фото паховая эпидермофития у мужчин.
Желтые выделения у женщин и гнойная сыпь
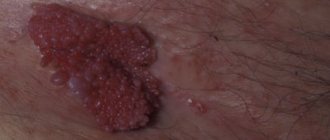
На половых губах и слизистых оболочках вульвы могут появиться гнойные высыпания. Это признак заражения бактериальной инфекцией. Клиническая картина обычно дополняется выделениями из влагалища желтого цвета. Постепенно прыщи распространяются на лобковую зону, провоцируя фолликулит (гнойники у волосяных луковиц).
Патология лечится легко – антибиотики, местные антисептики, препараты для иммунитета. Однако заболевание опасно распространением инфекции на глубокие слои кожи. На месте поражения жировой клетчатки образуется фурункул. Образование плотное и болезненное. Боль отдает в область живота, прямой кишки.
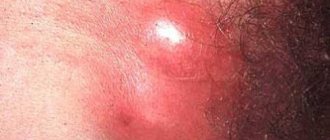
Часто образование подкожного фурункула заканчивается бартолинитом. Это воспаление половой железы в преддверье влагалища. При бартолините у свода влагалища появляется крупное образование, которое болит и мешает двигаться. Бартолинит лечат хирургическим методом – образование вскрывают, удаляют гной и промывают антисептиком.
Причины высыпаний в интимной зоне
Содержание статьи
У женщин сыпь разного характера чаще всего появляется на лобке, половых органах, в промежности. Это могут быть язвы, пятна, прыщи и другие, визуально заметные поражения кожи. Эти проявления могут быть связаны с частым бритьем, легкой аллергией, плохой гигиеной. Однако довольно часто высыпания в интимной зоне требуют медицинской помощи, поскольку становятся ответной реакцией на проникновение инфекции.
Появление неприятной сыпи в интимной зоне связывают с такими факторами:
- Заражение инфекцией
. Характер сыпи зависит от типа инфекции, которая активно размножается в организме. Заражение инфекцией, передающейся половым путем, обычно сопровождается дополнительными симптомами. Это могут быть гнойные выделения, зуд в паху, нарушения менструального цикла. - Ослабление иммунитета
. Этот фактор дает возможность условно-патогенной флоре активно размножаться. Серьезно ослабляют иммунную систему хронические болезни, лечение антибиотиками, химиотерапия, вынашивание ребенка, переохлаждение. - Ожог химическими средствами
. Агрессивные вещества разрушают верхние слои эпидермиса. На это организм отвечает появлением мелких болезненных прыщей. - Синтетическое белье
. Иногда становится причиной генитальной аллергии. Некачественная ткань не дает коже «дышать», что приводит к размножению болезнетворной флоры; - Игнорирование правил гигиены
. Это создает благоприятные условия для проникновения вирусов и бактерий в организм. Особенно важно тщательно соблюдать интимную гигиену в период месячных.
Профилактика микоза
Важно выполнять ежедневные действия по уходу, снижается риск появления грибка. Есть советы, при соблюдении которых можно снизить риск патологических проявлений:
Есть советы, при соблюдении которых можно снизить риск патологических проявлений:
В общественных душевых, саунах или банях не советуется касаться к стенам или дверям — на них скапливается много микроорганизмов — грибковых спор; Помните — грибок способен передаваться через полотенце или мочалку — это предметы индивидуального использования; Если замечается сильное выделение пота в области паха, то можно использовать компрессы из отваров лекарственных растений, ими нужно протирать пораженные участки; При малейшем подозрении на воспаление кожного покрова, а это начало проявления грибка, можно использовать детскую присыпку, обладающую антисептическими свойствами; Во время «сидящей» работы важно чаще вставать, чтоб в области паха не возникало высоких показателей влажности; Использовать только чистое и просторное белье, а материал должен пропускать воздух; Надо мыть паховые складки каждый день, если такой возможности нет, то эту область протирают с помощью влажных салфеток.
При несоблюдении правил гигиены в паху, появится грибок. Это связано с повышенной потливостью
Важно каждый день за этим следить
Бороться с грибком проще в начальных стадиях. Не рекомендовано допускать, чтобы грибок развился до последней стадии, когда с ним будет бороться сложнее.
Врач: Шишкина Ольга ✓ Статья проверена доктором
Лечение половых грибковых заболеваний
Грибковым половым инфекциям подвержены и женщины, и мужчины. Возбудители заболевания — дрожжевые грибы Candida. В минимальной концентрации они имеются в организме почти 80% людей. При неблагоприятных условиях патогены размножаются и поражают гениталии.
Факторы, которые активизируют рост грибов, это:
- сбой в обмене веществ;
- бесконтрольный прием антибиотиков, гормональных препаратов;
- травмы и операции;
- постоянные стрессы;
- смена климата;
- пренебрежение личной гигиеной.
В группе риска также находятся беременные женщины, люди с эндокринными, венерическими, инфекционными заболеваниями.
У больных обоих полов микоз половых органов проявляется такими симптомами, как:
- раздражение и покраснение кожи;
- нестерпимый зуд слизистых покровов;
- боль во время мочеиспускания или полового сношения.
Нередко на гениталиях возникают эрозии, пятна, язвочки.
Женщины отмечают творожистые выделения, которые имеют неприятный запах. Половые губы краснеют и опухают. Постоянный зуд приводит к раздражительности, усталости, бессоннице.
Грибковые заболевания полового члена сопровождаются отеком крайней плоти, покраснением губок уретры. На головке появляется густой белый налет, покраснение, эрозии. Кожа пениса может покрыться трещинками, иногда отмечается рост лимфоузлов в паху. После ночного сна бывают выделения из мочеиспускательного канала.
Половые грибковые заболевания сами по себе доставляют большой дискомфорт. Однако они опасны также своими осложнениями. Самолечение или несвоевременное обращение к врачу грозит тем, что инфекция проникнет во внутренние органы мочеполовой системы. Результатом этого станут различные заболевания, в частности, бесплодие.
Эпидермодермальные микозы кожи в практике дерматолога
Эпидермофития паховая (синоним: «окаймленная экзема», истинная эпидермофития) — микоз, вызываемый грибом Epidermophyton floccosum (хлопьевидный эпидермофитон). Термин «эпидермофития» оправдан, в строгом смысле, по отношению только к этой нозологии.
Доля этого гриба в спектре грибковой патологии в настоящее время невелика — не более 1,2–1,8%. Несколько чаще болеют мужчины. Большинство первичных диагнозов эпидермофитии при дальнейшем культуральном исследовании оказывалось рубромикозом и сочеталось с онихомикозом [1, 4].
Заражение этим грибом чаще происходит опосредованно, через предметы, бывшие в употреблении у больного (в банях, душевых и т. п.).
Клиника. Типичная локализация очагов поражения — кожа крупных складок (паховых, под грудными железами, межъягодичной). Сформированный очаг может содержать пятнистые, папулезные, везикулезные, пустулезные элементы, т. е. имеет место истинный полиморфизм элементов в пределах очага, окаймленного сплошным слегка отечным периферическим валиком. Степень выраженности аллергической реакции на присутствие гриба характеризуется вышеперечисленной последовательностью первичных элементов: от наименьшей при преобладании пятен до максимальной — при обильной везикуляции, мокнутии и эрозиях.
В центре может начинаться разрешение патологического процесса, а по периферии еще сохраняются острые явления. Субъективно отмечается довольно интенсивный зуд [1, 7].
Диагностика. В соскобах, как правило, легко обнаруживается мицелий патогенного гриба, за исключением случаев, когда материал бывает взят из очага с выраженным экссудативным компонентом и мокнутием: в этом случае с обнаружением гриба возникают трудности, что отмечает большинство лаборантов. Это правило касается и микозов стоп, вызываемых другими грибами [3, 7].
Дифференцировать паховую эпидермофитию следует прежде всего от кандидоза крупных складок, который развивается у тучных лиц, страдающих сахарным диабетом; у детей паховую эпидермофитию может имитировать пеленочный дерматит, который также по сути является кандидозом крупных складок. Эритразма редко дает столь выраженные воспалительные явления, в лучах лампы Вуда можно наблюдать «красивое» кораллово-красное свечение. Экзема, в том числе себорейная, при локализации в крупных складках иногда формирует очаги, сходные с паховой эпидермофитией [1, 2, 7]. Рубромикоз отличается от паховой эпидермофитии наличием прерывистого периферического валика (Н. С. Потекаев и соавт., 1972).
Эпидермофития стоп — хронически протекающее грибковое заболевание. Очаги локализуются на коже свода и межпальцевых складок стоп, часто поражаются ногтевые пластинки.
Возбудитель — Trichophyton mentagrophytes var. interdigitale. На долю Trichophyton interdigitale приходится 5–10% от числа всех возбудителей микозов стоп в городах и 40–50% — в сельской местности [10].
Клиническая картина. Инкубационный период точно не установлен. Выделяют несколько форм микоза: сквамозную, интертригинозную, дисгидротическую, острую (описана О. Н. Подвысоцкой в 1937 г.) и онихомикоз. Возможны вторичные высыпания на коже — эпидермофитиды (микиды), связанные с аллергическими свойствами гриба [2, 7].
Сквамозная форма проявляется шелушением кожи свода стоп, иногда на гиперемированном фоне. Процесс может распространиться на боковые и сгибательные поверхности пальцев стоп. При сквамозно-гиперкератотической разновидности эпидермофитии стоп могут образовываться участки диффузного утолщения кожи по типу омозолелости, с пластинчатым шелушением. При стертых формах субъективные ощущения отсутствуют.
Интертригинозная форма начинается с малозаметного шелушения кожи в третьих или четвертых межпальцевых складках стоп. Затем процесс приобретает вид опрелости с трещиной в глубине складки, окруженной отслаивающимся, белесоватого цвета роговым слоем эпидермиса, сопровождается зудом, иногда жжением. При продолжительной ходьбе трещины могут трансформироваться в эрозии с мокнущей поверхностью. За счет присоединения пиококковой и дрожжевой флоры развиваются гиперемия, отечность кожи, усиливается зуд, появляется болезненность. Течение хроническое, обострения наблюдаются в летнее время года [7].
Дисгидротическая форма характеризуется наличием на сводах, нижнебоковой поверхности и на соприкасающихся поверхностях пальцев стоп пузырьков с толстой роговой покрышкой, прозрачным или опалесцирующим содержимым («саговые зерна»). Пузыри располагаются обычно группами, склонными к слиянию, образованию многокамерных, иногда крупных пузырей с напряженной покрышкой. После их вскрытия образуются эрозии, окруженные периферическим валиком отслаивающегося эпидермиса. Содержимое пузырьков (пузырей) может быть гнойным, если присоединяется пиококковая инфекция. У некоторых больных возникают лимфангит, лимфаденит, сопровождающиеся болезненность, общим недомоганием, повышением температуры тела.
Острая эпидермофития возникает вследствие резкого обострения дисгидротической и интертригинозной форм. Для нее характерно высыпание большого количества везикулезно-буллезных элементов на фоне отека кожи, иногда значительного; высыпания могут сопровождаться лимфаденитом, лимфангитом, повышением температуры, присоединением пиодермических осложнений, нарушением трудоспособности [2, 7, 8].
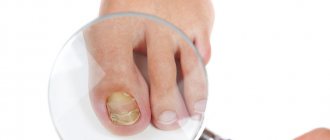
Поражение ногтей, чаще 1-го и 5-го пальцев обеих стоп, встречается в 20–25% случаев: ногти утолщенные, желто-серые, но, в отличие от рубромикоза ногтей, их разрыхление и ломкость развиваются медленнее. В начальных стадиях онихомикоза, обусловленного интердигитальным трихофитоном, характерны поражения ногтевой пластинки в виде полос охряно-желтого цвета.
Более чем у 2/3 больных эпидермофитией стоп заболевание протекает с микидами — токсико-аллергическими высыпаниями на участках, как граничащих с очагом поражения, так и отдаленных, что также отличает этот микоз от рубромикоза, для которого в целом аллергические реакции и экссудативный компонент гораздо менее характерны. Объясняется это, очевидно, антигенным составом клеточной стенки интердигитального трихофитона, на присутствие которого развивается бурная реакция.
Для детей особенно характерно состояние, именуемое в литературе экземой О. Н. Подвысоцкой: после проведения полноценного противогрибкового лечения и ликвидации экссудативных проявлений микоза процесс вдруг обостряется с новой силой. При этом элементы гриба в очагах не обнаруживаются. Быстро присоединяются пиодермические осложнения.
Диагностика. Ведущая роль в установлении диагноза в остром периоде принадлежит клинической симптоматике, поскольку из экссудативных очагов грибы можно обнаружить не всегда. После ликвидации воспаления диагноз в некоторых случаях подтверждается обнаружением гриба из сухих гиперкератотических участков.
| Рис. 1. Микоз кожи груди |
Дифференциальный диагноз. Дисгидротическую форму микоза следует дифференцировать от рубромикоза (рис. 1), истинной эпидермофитии, поверхностной пиодермии, контактного дерматита; интертригинозную форму — от кандидоза, опрелости [3, 5].
Рубромикоз (синоним: руброфития) — микоз кожи и ногтей, обусловленный красным трихофитоном (Trichophyton rubrum). Красным гриб назван из-за своей способности откладывать красный пигмент в основании колонии при выращивании на питательной среде Сабуро. Это склонное к обострениям и хроническому течению грибковое заболевание с преимущественной локализацией очагов на коже стоп, частым поражением ногтевых пластинок пальцев стоп и кистей, крупных складок, кожи туловища и конечностей, реже — лица, шеи и волосистой части головы [2, 7, 8].
Болеют только люди, гриб является истинным антропофилом [5]. Заражение происходит при длительном общении с больным руброфитией и пользовании различными вещами больного (мочалка, пемза, ножницы, обувь и др.; при посещении бань, душевых, бассейна, где на полу, ковриках, лавочках, настилах, в сточных водах могут длительно сохраняться инфицированные грибком чешуйки кожи и частицы разрушенных ногтей). Руброфитию часто называют семейной инфекцией.
В России более 5 млн больных этим микозом (Ю. В. Сергеев, 2008). Онихомикоз составляет более 24% всей посещаемости врача-миколога. Интенсивный показатель роста онихомикоза — около 5% в год.
Основным источником заражения является семья!
Инкубационный период не установлен. Развитию микоза способствуют различные экзогенные (повышенная потливость или чрезмерная сухость кожи стоп, травмирование их обувью, несоблюдение правил гигиены) и эндогенные (эндокринопатии, иммунодефицитное состояние, обменные нарушения, снижение естественной сопротивляемости организма за счет применения кортикостероидов, цитостатиков, антибиотиков и др.) факторы [9].
Клиника. Мужчины и женщины болеют с одинаковой частотой [2, 7, 10].
По локализации различают рубромикоз гладкой кожи, ладоней и подошв, ногтей.
| Рис. 2. Микоз кожи голени |
На гладкой коже заболевание существует в двух формах — эритемато-сквамозной, фолликулярно-узловатой. Эритемато-сквамозная форма характеризуется формированием на коже крупных очагов, состоящих из пятнистых, папулезных и везикулезных (редко пиодермических) элементов, а также чешуек, корочек, иногда экскориаций. В центре длительно существующих очагов иногда наблюдается спонтанное разрешение процесса появления участков атрофии, телеангиэктазий, что придает очагу пойкилодермический вид (рис. 2). По периферии имеется прерывистый валик из папул, везикул и корочек. Появление разлитой эритемы в пределах очагов поражения — клинический признак длительного лечения кортикостероидными мазями; эритема развивается даже в том случае, если эти мази содержали противогрибковую добавку.
Фолликулярно-узловатая форма по сути представляет собой трихофитийную гранулему (гумма Майокки). Это форма обычно характеризует длительное существование предыдущей формы без лечения. Процесс развивается в дерме, в глубине волосяных фолликулов и напоминает зоонозную трихофитию в стадии инфильтрации (формально рубромикоз — та же трихофития, так как вызывается грибами рода Trichophyton) [5, 9].
| Рис. 3. Микоз кожи туловища |
Микоз стоп и кистей бывает представлен следующими формами: интертригинозная — характеризуется трещинами, мацерацией эпидермиса, единичными везикуляциями в межпальцевых складках стоп, чаще между 4-м и 5-м пальцами, на кистях встречается редко; сквамозная — наиболее часто, как правило, сопровождает онихомикоз, представлена гиперкератозом ладоней и подошв со своеобразным усилением кожного рисунка, углублением борозд и «присыпанностью» этих борозд «мукой» (муковидное шелушение); при присоединении экссудативного компонента шелушение приобретает пластинчатый характер; дисгидротическая — напоминает таковую при поражении интердигитальным трихофитоном: участки «сухого» микоза чередуются с везикуляциями, иногда с пустулами, больных беспокоит сильный зуд [10].
Дифференциальный диагноз. Другие эпидермодермальные микозы (эпидермофития паховая), трихофития (рис. 3), кандидоз крупных складок, псориаз; онихомикоз следует дифференцировать с поражением, вызванным другими грибами (кандидозная онихия, плесневой микоз), синегнойной палочкой, а также с ониходистрофиями неинфекционной этиологии (псориаз, особенно пустулезный, красный плоский лишай, акродерматит энтеропатический и др.).
Лечение поверхностных микозов
В этой статье мы рассмотрим только принципы наружной терапии поверхностных микозов.
При острых воспалительных явлениях назначают примочки из 1–2% раствора резорцина, 0,1% раствора этакридина лактата, 0,05–0,1% раствора хлоргексидина биглюконата, раствора перманганата калия 1:6000–1:8000. Покрышку пузырьков (пузырей) прокалывают иглой (но не срезают ножницами!) с соблюдением правил асептики. Для ликвидации острейших воспалительных явлений можно применять аэрозоли, содержащие кортикостероиды и антибиотики. В дальнейшем применяют растворы анилиновых красителей, пасты и мази с антимикотиками (дегтя 2–3%, серы 3–10%, салициловой кислоты 2–3%, настойки йода 2%), патентованные антимикотические препараты нафтифина, тербинафина, оксиконазола, кетоконазола, бифоназола и др. Необходимо назначать также (особенно при наличии микидов) десенсибилизирующие средства и антигистаминные препараты, иногда седативные средства. В случае присоединения вторичной пиококковой инфекции показаны кратковременные курсы антибиотиков широкого спектра действия [4–6].
При эритемато-сквамозной форме микоза на гладкой коже лечение рекомендуется начать с противовоспалительных препаратов (Микозолон), 2% борно-дегтярной пасты, пасты АСД. После стихания острых явлений можно подключить препараты с мягким дезинфицирующим и не раздражающим кожу действием (Фукорцин). Обычно в течение недели острые явления исчезают, процесс переводится в «сухую» форму. На этой стадии можно начать применять более активную противогрибковую терапию: 2% йод в комбинации с 10%-серно-3%-салициловой мазью [4].
Фолликулярно-узловатая форма хорошо поддается лечению с применением на очаги поражения 2% йода в комбинации с серно-салицилово-дегтярной мазью; последнюю целесообразно для начала лечения приготовить на основе цинковой мази, а позже перейти на вазелиновую основу.
Принципы лечения дисгидротической и интертригинозной форм поражения кожи подошв в целом совпадают с таковыми для гладкой кожи; салициловую кислоту в мазях при этом можно использовать в 5% концентрации. Сохраняется принцип поэтапного перехода от противовоспалительных средств к активным противогрибковым [4].
При сквамозно-гиперкератотической форме рубромикоза ладоней и подошв рекомендуется проведение отслоек рогового слоя по Г. К. Андриасяну под наблюдением специалиста-дерматолога. После завершения серии отслоек можно назначить один из современных кремов либо раствор Ламизил Уно.
Классификация современных антимикотиков (средства для наружного и внутреннего употребления)
- Препараты йода: йодид калия — для внутреннего употребления, растворы йода — для наружного.
- Противогрибковые антибиотики:
- гризеофульвин;
- полиеновые антибиотики: Амфоглюкамин, Амфотерицин В, Леворидон, Леворин, Микогептин, Нистатин, Пимафуцин.
- Азолы: изоконазол, итраконазол, кетоконазол, клотримазол, метронидазол, миконазол, оксиконазол, флуконазол, эконазол.
- Аллиламины (от лат. Allium sativum — чеснок, Allium cepa — лук репчатый): нафтифин, тербинафин.
- Морфолины: аморолфин (Лоцерил).
- Флуцитозин (Анкотил).
- Циклопироксоламин (Батрафен).
- Медикаменты различных химических групп (прочие): препараты ундециленовой кислоты (Ундецин, Цинкундан), хинозола, мочевины; салициловая, молочная, уксусная, бензойная кислоты; Октицил, Анмарин, Декамин, анилиновые красители, Нитрофунгин.
- Комбинированные противогрибковые мази и кремы: Микозолон, Микоспор — крем в наборе, Пимафукорт, Травокорт, Тридерм.
По типу действия антимикотики делятся на фунгицидные и фунгистатические (хотя многие, например аллиламины, оказывают сочетанное действие). По способу получения этих соединений различают природные и синтетические.
Существуют антимикотики узкого (гризеофульвин) и широкого (итраконазол — Орунгал) спектра действия.
Литература
- Кашкин П. Н., Шеклаков Н. Д. Руководство по медицинской микологии. М., 1978. 328 с.
- Лещенко В. М. Грибковые заболевания кожи. В кн.: Кожные и венерические болезни (руководство для врачей). Под ред. Ю. К. Скрипкина, В. Н. Мордовцева. М., 1999. Т. 1. С. 257–311.
- Лещенко В. М. Лабораторная диагностика грибковых заболеваний. М., 1982. 142 с.
- Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем: Руководство для практикующих врачей. Под общ. ред. А. А. Кубановой, В. И. Кисиной. М.: Литера, 2005. С. 312–346.
- Рукавишникова В. М. Микозы стоп. М., 2003. 330 с.
- Руководство по лабораторной диагностике онихомикозов. Под ред. А. Ю. Сергеева. М.: ГЭОТАР Медицина, 2000. 154 с.
- Сергеев А. Ю., Сергеев Ю. В. Грибковые инфекции (руководство для врачей). М., 2003. 185–193.
- Суворова К. Н., Куклин В. Т., Рукавишникова В. М. Детская дерматовенерология: Руководство для врачей-курсантов последипломного образования. Казань, 1996. С. 192–312.
- Фицпатрик Т., Джонсон Р., Вулф К. и др. Дерматология: атлас-справочник. М.: Практика, 1999. С. 696–740.
- Richardson M. D., Warnock D. W. Fungal infection: Diagnosis and Management. 2 nd edit. Blackwell Science Ltd., 1997. 249 p.
А. Б. Яковлев, кандидат медицинских наук, доцент
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Контактная информация об авторе для переписки