Наши уши, как и другие органы человека, подвержены различным болезням и патологиям. Проникновение в них патогенных микроорганизмов может вызвать воспаление уха у взрослого и ребёнка.
Острый воспалительный процесс в ухе называют острым отитом. Острый отит подразделяется на несколько подвидов, исходя из локализации и характера воспаления. Сегодняшний герой нашей статьи — острый гнойный средний отит.
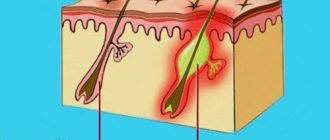
Гнойный отит среднего уха представляет собой инфекционное воспаление среднего уха. Из-за чего в барабанной полости образуются и скапливаются гнойные массы.
Как показывает медицинская статистика, острый отит среднего уха – распространённый диагноз: ему подвержен любой взрослый человек и ребёнок. Это – наиболее распространённая форма отита.
Воспаление обычно развивается на фоне простуды и других болезней носоглотки. Но если с простудой можно пересидеть дома, то лечить отит у ребёнка и взрослого человека должен исключительно лор-врач. Неправильное лечение острого отита, а тем более его отсутствие, может обернуться хронизацией воспаления, спровоцировать проблемы со слухом и привести к более опасным последствиям, например, менингиту.
Причины
Острое гнойное воспаление среднего уха — следствие проникновения в него патогенной микрофлоры и её активизации на фоне снижения собственных защитных сил организма.
Часто инфекция попадает в средний отдел органа слуха через воспалённую слуховую трубу, соединяющую носоглотку с ухом. При гайморите, синусите, разрастании аденоидных вегетаций, тонзиллите и других лор-диагнозах болезнетворная микрофлора попадает на слуховую трубу (например, при резком сморкании), она воспаляется – развивается евстахиит. Если лечение игнорировалось либо было неэффективным, болезнетворные организмы через слуховую трубу попадают в ухо. Это первый вариант заражения.
Второй способ – сквозь разрыв в барабанной перепонке или повреждение в сосцевидном отростке (участке височной кости, связанной со средним ухом). Отит этой этиологии называется травматическим.
Более редкий путь – через кровь, когда во время инфекционных заболеваний, например, при скарлатине или кори, патогенная флора разносится с током крови и попадает в орган слуха.
Болезнь развивается из-за сниженного иммунитета. Провоцирующими этому факторами могут быть:
- проблемы с эндокринной системой;
- недостаток витаминов;
- вредные привычки;
- заболевания лор-органов;
- сахарный диабет;
- частое попадание воды в ухо (снижается местный иммунитет).
Наружное и внутреннее ухо: причины воспаления
Наружный отит может развиться вследствие неправильной гигиены уха. Если не ухаживать за ушами, в них будет скапливаться грязь, а это благоприятная среда для размножения бактерий. Вредна также чрезмерная гигиена: ушная сера — естественный барьер от проникновения бактерий внутрь уха. Если каждый день с усердием прочищать слуховые проходы, человек лишается этого барьера и открывает дорогу болезнетворным микроорганизмам. Ещё одна ошибка, которая доводит до острого воспаления уха, — чистка ушей острыми предметами, которые для этого не предназначены (зубочистки, спички, шпильки для волос). Подобные действия могут привести к повреждениям ушной раковины, что в свою очередь влечёт проникновение в раны инфекции. Ещё один фактор — попавшая в ухо грязная вода, в которой содержатся возбудители заболевания. «Ухо пловца» — так ещё называют эту разновидность болезни.
Как мы уже говорили, воспаление внутреннего отдела возникает из-за недолеченного среднего отита, если лечению отита не уделялось должного внимания. Бактерии могут также попасть сюда из мозговых оболочек, например, при менингите. Этот вид воспаления могут спровоцировать травмы и переломы черепа или височной кости.
Чтобы вовремя распознать болезнь и подобрать правильное лечение, необходимо уметь определять его признаки.
Симптомы отита гнойной формы
Отличительным признаком болезни, который отличает его от негнойного отита у взрослого и ребёнка, являются выделения из уха гнойного экссудата. Этот признак присутствует не всегда. Гноетечение возможно лишь тогда, когда гной прорывает барабанную перепонку. Если барабанная перепонка не прорвалась, гнойные скопления не могут покинуть своё местоположение, что грозит возможными осложнениями.
Ещё один признак гнойного среднего отита — боль в ухе. Она может быть как терпимой и неинтенсивной, так и просто невыносимой.
В период воспаления может подняться температура тела, хотя это не обязательный признак.
Также больные отмечают ухудшение слуха, заложенность в ухе и головные боли.
Понять, что у малыша развился отит сложнее, так как дети не могут доступно объяснить, что и как у них болит. У грудничков диагностика ещё более затруднена. Но по его поведению можно заподозрить ушное воспаление: малыш капризничает, стал плаксивым, отказывается от молока.
Заболевание протекает поэтапно: воспаление проходит несколько стадий. Эти стадии отита отличаются друг от друга симптоматикой.
Воспалительные заболевания наружного уха
В
оспалительные заболевания наружного уха – распространенные заболевания, встречающиеся во всех возрастных группах и характеризующиеся разнообразием клинических проявлений, требуют четкой ориентации врача в вопросах диагностики и лечения. Очень важно уметь использовать клинические данные для дифференциальной диагностики наружного отита с острым средним отитом и мастоидитом, так как диагностическая ошибка, либо неадекватное лечение могут стать причиной серьезных осложнений, в том числе внутричерепных, угрожающих жизни больного.
Этиология и клиника
В последние годы отмечается тенденция к увеличению частоты наружных отитов, что обусловлено, в частности, неблагоприятными экологическими факторами, нерациональным применением лекарственных препаратов, в первую очередь антибиотиков.Один из ведущих факторов патогенеза наружного отита – травматизация эпидермиса наружного слухового прохода, в частности, после грубого удаления серы или отделяемого из уха твердыми предметами, в результате мацерации при попадании воды в ухо, при хроническом гнойном среднем отите. Говоря о необходимости правильного, щадящего удаления серы, следует принимать во внимание ее бактерицидное и фунгицидное свойства, механическую защиту кожи наружного слухового прохода от неблагоприятных экзогенных факторов.
Воспаление наружного уха может вызывать различная микрофлора: золотистый стафилококк, пиогенный стрептококк, синегнойная палочка, энтеробактеры, грибы рода Candida, Aspergillus, Рeniсillium,
вирусы, возбудители сифилиса и туберкулеза.
Высокой резистентностью к большинству антибактериальных препаратов отличается синегнойная палочка. При идентификации этого грамотрицательного аэроба непременно следует принимать во внимание возможность внутрибольничного инфицирования при диагностических и лечебных манипуляциях в слуховом проходе.
Отомикозы
Одна из актуальных проблем в настоящее время – прогрессирующее учащение наружных отитов грибковой этиологии (отомикозов), особенно в детском возрасте. Рост заболеваемости детей отомикозами обусловлен дисбактериозами, различными факторами, ослабляющими резистентность детского организма. К возникновению отомикоза как у взрослых, так и у детей, могут приводить иммунные, гормональные, обменные нарушения, аллергия, длительное лечение антибактериальными, гормональными препаратами, цитостатиками, лучевая терапия новообразований. Возникновению микотического поражения наружного уха может предшествовать длительное местное использование глюкокортикоидных препаратов при оторее, обусловленной гнойно–воспалительным процессом в среднем ухе.
Развитие отомикоза возможно при работе в условиях запыленности, в барокомплексах с повышенным давлением и влажностью.
Характерные симтомы отомикоза – интенсивный, практически постоянный зуд, шум в ухе, выделения из уха. Характер отделяемого зависит от вида возбудителя: казеозные массы белого или сероватого цвета свойственны Candida albicans
, черного цвета –
Aspergillus niger
, желтоватого –
Aspergillus flavus
, зеленоватого –
Penicillium
. Боль в ухе отсутствует или нерезко выражена, но достаточно часто больные жалуются на локальную головную боль (Кунельская В.Я., 1989, Евдощенко Е.А.,1985, Апостолиди К.Г., 1996).
Повышение удельного веса микотической инфекции в патологии уха привело к увеличению нетипичных клинических проявлений и осложненных форм заболевания.
В 1960 году А.К. Чаргейшвили выделил в самостоятельную нозологическую форму гранулирующий наружный отит
, возникновение которого обусловлено проникновением в кожу слухового прохода гриба
Monilia
. Заболевание протекает длительно, с образованием грануляций на барабанной перепонке и стенках слухового прохода.
Редкой формой воспалительных поражений наружного уха является злокачественный или некротический наружный отит
, частота которого составляет менее 1% всех дерматозов наружного уха. Встречается преимущественно у пожилых людей, страдающих сахарным диабетом. Тяжесть заболевания обусловлена секвестрацией костного отдела наружного слухового прохода, возможностью развития внутричерепных осложнений и поражения VII, IX–XI пар черепно–мозговых нервов. Летальность при осложненном некротическом отите остается высокой, составляя от 23 до 67% (Гукович В.А., 1988).
Ограниченный и диффузный наружный отит
Инфекционный наружный отит может протекать в форме фурункула наружного слухового прохода
(ограниченный наружный отит – otitis externa circumscripta) либо в форме “разлитого” воспаления (
диффузный наружный отит
– otitis exsterna diffusa).
Основные жалобы больных – боль и зуд в ухе. Зуд незначительный и отмечается лишь вначале. Больных беспокоит прежде всего интенсивная боль в ухе, достигающая максимума на 3–4 день заболевания, усиливающаяся при движениях в височно–нижнечелюстном суставе (жевание, открывание рта), с возможной иррадиацией в височную или зачелюстную область.
Воспаление наружного уха следует дифференцировать с воспалением среднего уха (табл. 1).
В случаях локализации фурункула на задней стенке слухового прохода нередко приходится проводить дифференциальный диагноз с мастоидитом – возможным осложнением острого среднего отита, при котором процесс распространяется на клеточную систему сосцевидного отростка. Основные клинические отличия, помимо перечисленных выше, представлены в таблице 2. В сомнительных случаях правильной диагностике способствует анализ рентгеновских симптомов. В проекциях Шюллера, Майера, Стенверса при мастоидите определяются потеря воздухоносности и нарушение структуры и целостности костной основы клеток сосцевидного отростка, в то время как при фурункуле наружного слухового прохода рентгенологических изменений височной кости не наблюдается.
При внедрении в поврежденную кожу ушной раковины гемолитического стрептококка возможно развитие рожи
. Основные симптомы рожистого воспаления – характерная резкая, с лоснящимся оттенком, гиперемия ушной раковины, захватывающая мочку уха и четко отграниченная от непораженных участков; болезненность, инфильтрация и увеличение в объеме ушной раковины. Отмечается гипертермия и озноб.
Нейровирусная инфекция с тяжелым течением – ушная форма опоясывающего лишая
– Herpes zoster oticus, отличительной особенностью которого является остро возникающее высыпание розовых пятен, а вскоре и везикул с прозрачным содержимым, располагающихся по ходу чувствительных нервов. Отмечаются резкая невралгическая боль в ухе и соответствующей половине головы, зуд, покалывание, головокружение, нейросенсорная тугоухость и поражение лицевого и тройничного нервов. Нередко наблюдается повышение температуры тела и общее недомогание. Пузырьки начинают подсыхать на 6–8 день, корочки отпадают к концу третьей недели заболевания. Диагностика особенно трудна в первые дни заболевания, когда еще отсутствуют характерные герпетические высыпания, и невралгическая боль может симулировать различные стоматологические и неврологические заболевания.
Весьма частым, мучительным заболеванием является микробная экзема наружного уха
– вторичное эритематозно–везикулезное заболевание, развивающееся на фоне хронического стрептококкового или грибкового поражения кожи,при котором возможно вовлечение в процесс как ушной раковины и наружного слухового прохода, так и барабанной перепонки. Экзема возникает в случаях механического, химического, либо термического раздражения кожи, при отсутствии надлежащего лечения и гигиены при длительном гноетечении из уха. Заболевание не имеет единой этиологии и может быть объяснено с точки зрения двух дополняющих друг друга теорий – нейрогенной и аллергической. Способствуют развитию экземы тяжелые психические травмы, повреждения периферических нервов, различные заболевания внутренних органов, гормональные нарушения, сахарный диабет, рахит. Клинически заболевание имеет черты как микробного процесса, так и экземы, то есть проявляется образованием мелких везикул в области инфекционного очага, наличием корочек, эрозий, трещин, гнойного отделяемого. Наиболее ранний и постоянный симптом – интенсивный зуд, особенно выраженный при обострениях процесса.
Лечение
Таким образом, воспалительные заболевания наружного уха разнообразны по этиологии, патогенезу, клинической картине и тяжести течения. Структура возбудителей наружного отита неоднородна и включает бактериальную грамположительную и грамотрицательную микробную флору, грибы и вирусы. Это определяет необходимость дифференцированного подхода к лечению каждого конкретного больного, основанного на подробном клиническом и лабораторном исследовании.
Трудности в лечении связаны во многом с возрастающей вирулентностью возбудителей и их резистентностью к широко применяемым антибиотикам и антисептикам, что обусловлено необоснованно широким, нередко бесконтрольным применением последних в клинической практике.
Антибиотики
Медикаментозная терапия воспалительных заболеваний наружного уха предполагает рациональное применение антибиотиков, основанное как на детальной оценке системы взаимодействия больной – микроорганизм – лекарство, так и на результатах идентификации микроорганизма, вызвавшего заболевание при бактериологическом исследовании. Непременным условием назначения адекватного антибактериального средства является установление чувствительности флоры in vitro
с помощью дисков, импрегнированных антибиотиками. К сожалению, в некоторых случаях, например, при выделении смешанной флоры, реакция бактерий на антибактериальное средство
in vivo
может быть измененной (Белоусов Ю.Б., Моисеев В.С., Лепахин В.К.).
В последние годы показана высокая эффективность фторхинолонов и оральных цефалоспоринов
, имеющих широкий спектр действия, обладающих способностью легко проникать в ткани, создавая в них высокую концентрацию. Однако следует учитывать резистентность синегнойной палочки ко всем цефалоспоринам I группы и большинству цефалоспоринов II и IV группы, а также побочное действие фторхинолонов, заключающееся в их проникновении в ростовой слой кости, что исключает применение фторхинолонов в детском возрасте.
Более 30 лет в лечении бактериальной инфекции верхних дыхательных путей и уха применяются макролидные антибиотики
, из которых наиболее известен эритромицин. Ограничивают применение эритромицина его плохая всасываемость при пероральном применениив, низкая биодоступность, относительно неширокий спектр антибактериального действия и вероятность развития побочных проявлений со стороны желудочно–кишечного тракта. К числу макролидных антибиотиков, синтезированных в последнее время, относится рокситромицин, обладающий улучшенными физико–химическими, биологическими и фармакокинетическими свойствами. Спектр антибактериальной активности рокситромицина включает стрептококки, некоторые виды стафилококков, атипичные микроорганизмы (
Mycoplasma, Legionella, Chlamydia
). Препарат хорошо проникает в ткани, жидкости и клетки организма, создавая высокие внутриклеточные концентрации. Быстро всасывается в желудочно–кишечном тракте, устойчив к кислой среде. Взрослым препарат назначают либо в дозе 150 мг два раза в день, либо 300 мг однократно в сутки, детям – из расчета 5 мг/кг два раза в сутки.
Ферментные препараты
Среди средств антибактериальной терапии существует большая группа препаратов, альтернативных антибиотикам. Их использование становится особенно актуальным при выделении антибиотикорезистентных штаммов, при невозможности проведения антибиотикотерапии из–за непереносимости ее пациентом. Целесообразно для лечения наружных отитов применять ферменты, в частности, лизоцим
и
трипсин
. Лизоцим и трипсин не токсичны, не вызывают аллергических реакций. Сочетанное использование этих ферментов (Веремеенко К.Н. и соавт.,1974, Брофман А.В.,1980) способствует заживлению поврежденных тканей и задержке роста патогенных микроорганизмов, обеспечивает иммуномодулирующий эффект.
Недостатками ферментных препартов является их нестойкость в условиях нестабильности рН и температуры, пирогенные свойства, в связи с чем перспективно применение ферментов, иммобилизованных на целлюлозном носителе (Давиденко Т.И. и соавт.,1993, Апостолиди К.Г.,1996).
Использование полиферментных турунд, содержащих иммобилизованный трипсин и лизоцим, а также порошка очищенного трипсина, иммобилизованного на целлюлозном носителе, имеет ряд преимуществ в лечении наружных отитов бактериальной этиологии (стафилококки, синегнойная палочка, протей, клебсиелла, кишечная палочка), отомикозов (грибы рода Candida, Aspergillus
), гранулезного наружного отита.
Методика лечения заключается либо в ежедневном, либо проводимом через день введении турунд с иммобилизованными ферментами в наружный слуховой проход
после обязательной тщательной эвакуации из него патологического отделяемого. Проведение лечения в течение 10–14 дней позволяет добиться выздоровления. Стойкий клинический эффект подтверждается результатами микробиологического исследования. Преимуществом ферментотерапии является сохранение нормальной флоры наружного слухового прохода, что существенно снижает риск колонизации патогенными микроорганизмами и препятствует рецидивам заболевания.
Лечение отомикозов
Серьезной проблемой является лечение отомикозов, особенно у детей. Наиболее эффективным можно считать комплекс лечебных мероприятий, включающий как непосредственное воздействие на патологический очаг в наружном ухе
, так и
восстановление микробиоценоза кишечника
. Дисбактериоз кишечника является определяющим фактором в поддержании нарушений микробиоценоза наружного уха, в связи с чем при отомикозе обосновано устранение дисбиотических состояний кишечника (Наумова И.В., 1999).
Современные противогрибковые препараты
широкого спектра действия обладают значительно более высокой терапевтической активностью и биодоступностью в сравнении с традиционно применяемым нистатином. В отношении грибов рода
Candida
достаточно активны полиеновые антибиотики. Высоко эфффективны триазольные соединения (
кетоконазол, флуконазол
), ингибирующие синтез стеролов в клетке грибов и блокирующие ряд цитохром зависимых ферментов.
Для местного применения могут быть рекомендованы противогрибковые препараты, назначаемые, согласно микограмме, на турундах 1 раз в сутки в течение 3–4 недель.
Восстановлению нормальной микрофлоры кишечника способствует применение в течение 1–3 месяцев эубиотиков
– препаратов бифидобактерий, кишечной палочки, лактобактерий.
Следует принимать во внимание, что при отомикозе у детей противопоказаны все виды физиотерапевтического воздействия на ухо, использование гормональных препаратов, а также антибиотиков пенициллинового и тетрациклинового ряда.
При вялотекущих, трудно поддающихся лечению процессах наряду с антибиотиками и антигистаминными препаратами показано использование иммуномодуляторов и адаптогенов.
Экстракт элеутерококка применяют внутрь по 20–30 капель в сутки в течение месяца, он хорошо переносится. С целью противовирусного и иммуномодулирующего воздействия целесообразно использование индукторов интерферона общего и местного действия и рекомбинантного a–интерферона.
Лазеротерапия
В клинике болезней уха, горла и носа ММА имени И.М. Сеченова накоплен значительный опыт использования терапевтических лазеров при лечении воспалительных заболеваний наружного уха. Разнообразие лазерных установок, имеющихся в настоящее время, дает возможность врачу выбрать тип лазерного излучения в зависимости от поставленной задачи. Так, для непосредственного воздействия на кожу наружного уха эффективно излучение гелий–неонового лазера
(красный диапазон спектра, длина волны 0,63 мкм).
Для воздействия на глубокие слои мягких тканей наружного слухового прохода целесообразно применять низкоэнергетическое лазерное излучение ближней инфракрасной области спектра – инфракрасные лазеры
с длиной волны 0,8–1,2 мкм. Световод вводится в фиброзно–хрящевой отдел слухового прохода либо при резком его сужении устанавливается в области козелка. Способность лазерного излучения оказывать противовоспалительное, анальгезирующее, иммунокорригирующее, гипосенсибилизирующее воздействие позволяет добиться стойкого клинического эффекта при проведении курса терапии, состоящего из 7–10 ежедневных сеансов продолжительностью 3–5 мин (Овчинников Ю.М. и др.,1996).
Озонотерапия
В течение последних лет для лечения инфекционно–воспалительных заболеваний наружного уха применяют озон (Великанов А.К. и соавт., 1994, 1995, Овчинников Ю.М., Синьков Э.В., 1999). Использование озона в медицине основано на его противовоспалительном, бактерицидном, противовирусном, фунгицидном, иммунокорригирующем, анальгезирующем действии. Характерно, что озон в равной степени активен в отношении грамположительной и грамотрицательной микрофлоры, грибов и оказывает обезвреживающее действие на микробные токсины.
Применяется как газообразный озон, так и озонированные растворы для промывания уха, в частности, озонированный изотонический раствор хлорида натрия, получаемый проведением барботирования озоном раствора 0,9% NaCl до достижения концентрации озона 5 мг/л. Необходимым условием проведения озонотерапии является исключение чрезмерного накопления озона в помещении и использование изолятора, герметизированного вокруг ушной раковины во время лечебных сеансов. Курс озонотерапии — 6–10 сеансов при продолжительности одного сеанса – 5 мин. Озон используется в комплексном лечении наряду с назначением лекарственной терапии, что позволяет значительно сократить сроки лечения больных и соответственно уменьшить экономические затраты. Использование озона повышает эффективность антибактериальных препаратов. Особую актуальность приобретает терапевтическое воздействие озона для больных наружным отитом, страдающих аллергическими заболеваниями, при которых проведение антибиотикотерапии невозможно.
Светолечение
Серьезной проблемой является лечение и профилактика наружных отитов в условиях воздействия на организм человека экстремальных факторов, таких как повышенное давление, антиортостатические гипокинетические условия, глубоководные погружения, космические полеты. Воздействие этих факторов приводит к снижению защитных сил организма, активизации патогенной и условно–патогенной микрофлоры и ,как следствие, к развитию острых воспалительных заболеваний, в том числе наружного отита (Викторов А.Н., 1987, Овчинников Ю.М., Ярин Ю.М., 1997).
Одним из перспективных, но недостаточно изученных методов лечения является светолечение полихроматическим светом широкого оптического диапазона
, обладающим антибактериальной и фунгицидной активностью. Исследования, проведенные в ЛОР–клинике ММА имени И.М. Сеченова доказали эффективность света оптического диапазона, подобного солнечному, как профилактического и лечебного средства при наружных отитах, вызванных золотистым стафилококком, энтеробактером, синегнойной палочкой, грибами (Овчинников Ю.М., Ярин Ю.М., 1997, 1999). Установлено, что даже однократное воздействие солнечного спектра губительно для бактериальной микрофлоры. Для фунгицидного терапевтического воздействия необходимо провести не менее трех сеансов, так как однократное воздействие на грибковую флору может усилить ее рост. На споры патогенных грибов светолечение влияния не оказывает. Фунгицидное действие проявляется в начальную фазу, фазу ускоренного неравномерного роста и фазу развития грибковой колонии. Проведение комплексной терапии с использованием ксенонового облучателя позволило сократить на 4–6 суток сроки купирования диффузного бактериального наружного отита. Для обеспечения стойкого положительного результата при отомикозах обязательно проведение через 7 дней повторного курса лечения, включающего 3 сеанса светолечения.
Проведение курсов профилактического воздействия на наружные слуховые проходы лицам, подвергающимся в процессе работы воздействию экстремальных факторов, позволило нормализовать показатели микробной обсемененности кожи слуховых проходов и качественный состав микробных ассоциаций, усилив колонизационную резистентность.
Стадии среднего отита
Стадий острого отита три: доперфоративная, перфоративная и репаративная. Но это не означает, что человек обязательно пройдёт все эти этапы. При хорошем иммунитете и своевременном посещении оториноларинголога удаётся остановить воспаление на начальной фазе.
Первая стадия – так называемый острый катаральный отит (острый негнойный средний отит). Катаральный отит у детей и взрослых протекает с интенсивными болевыми ощущениями в ухе, которые нарастают к ночи. В этот момент в ухе будто что-то пульсирует или стреляет, боль может иррадиировать в зубы или височную часть головы. Такое состояние очень сложно терпеть. Ткани уха отекают, барабанная перепонка и слуховые косточки становятся менее подвижными, что непременно отражается на остроте слуха. В этот же период появляется шум в ухе. Может подняться температура до достаточно высоких отметок. Больной чувствует себя вялым, усталым, у него пропадает аппетит. Дальнейшее развитие катарального отита у ребёнка и взрослого пациента можно предотвратить, если вовремя, при обнаружении первых признаков воспаления, обратиться к оториноларингологу. Если лечение острого отита у детей и взрослых не было проведено вовремя, наступает вторая стадия.
Перфоративная стадия – когда скопившийся в барабанной полости гной прорывает барабанную перепонку, образуя в ней отверстие – перфорацию. Именно на этом этапе наблюдается гноетечение из слухового прохода. При этом пациент чувствует заметное облегчение: боли стихают, температура тела идёт на спад, общее состояние больного улучшается. Гноетечение может длиться до пяти – семи дней. Если естественного разрыва барабанной перепонки не случилось, оториноларинголог сделает его принудительно.
Кстати, в барабанной полости может скапливаться не гной, а серозная жидкость. В этом случае человек сталкивается с острым серозным отитом. Но это уже тема для отдельной статьи.
Репаративная стадия – это финальный этап в развитии заболевания. Это так называемая стадия заживления. Гноетечение прекращается, начинается восстановление барабанной перепонки, слух постепенно возвращается в норму.
Обычно болезнь при условии прохождения всех трёх этапов длится две — три недели.
Отличительные особенности
Как отмечает ЛОР-врач, не следует сопоставлять все варианты с герпес-инфекцией, которая проявляется на губах. Например, герпес в ухе приводит к отиту.
«Мы знаем, что бывает три варианта отитов у человека — наружный, то есть тот, что образуется возле слухового прохода ушей, средний отит и внутренний отит, когда человека мучают серьезные проблемы со здоровьем и головокружения. Если мы говорим про герпетическую инфекцию, то чаще всего речь идет про поражение наружного уха, кожи здесь. Реже бывает так, что герпес затрагивает зону глубже или за перепонкой», — говорит Владимир Зайцев.
Герпетическая инфекция гораздо сильнее, нежели вирусная или даже бактериальная. Связано это с тем, что лечатся такие инфекции дольше и сложнее. Одна из причин — сложность диагностики, так как не все врачи сразу подозревают, что возбудитель именно герпес.
«Нередки ситуации, когда у человека уже был отит раньше и даже без развития гнойных процессов. Соответственно, все у него прошло легко и быстро, он запомнил: что каких-то проблем не было. И вот ситуация повторяется, но, допустим, болит посильнее, пусть даже через несколько лет, он снова начинает лечение по схожей схеме, а она не работает. Инфекция тут другая, и она требует особого подхода», — объясняет Зайцев.
Ухо заложило. Как отличить отит от серной пробки Подробнее
Хронический гнойный средний отит
Хроническому воспалению всегда предшествует острое. Течение болезни сопровождается не такими яркими симптомами, как острая форма, поэтому многие не сразу обращаются за медицинской помощью, тем самым теряя время, а заболевание продолжает прогрессировать.
Основной признак хронического воспаления – постоянное гноетечение из слухового прохода. При этом болевых ощущений может не быть, либо они будут слабыми, и температура тела будет в норме.
Заболевание разделяют на мезотимпанит и эпитимпанит. При мезотимпаните воспаление охватывает слизистую оболочку барабанной полости, не затрагивая костные структуры. При эпитимпаните происходят разрушительные процессы в костной ткани.
Чтобы не доводить своё состояние до хронизации воспаления, которое потом придётся трудно и долго лечить, важно обращаться к оториноларингологу на острой стадии болезни при появлении малейших признаков заболевания.
Симптоматика
Острое течение болезни характеризуется стремительным началом и ярко выраженной симптоматикой.
При заболевании наружного уха человек испытывает болевые ощущения и внутри, усиливающиеся при нажатии на него с внешней стороны. Острая боль возникает при глотании и пережёвывании пищи. Само ухо отекает и краснеет. Кожа ушной раковины зудит, жалобы больного сводятся к состоянию заложенности и звона в ухе.
При остром среднем отите основным признаком воспаления является неожиданное появление острых стреляющих болей, которые к ночи становятся сильнее. Боль может иррадиировать в виски, левую или правую лобные части, в челюсть — её очень сложно вытерпеть даже взрослому человеку, не говоря уже про детей. Также для острого среднего отита характерны следующие признаки:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
- лихорадка (до 39°С);
- звон в ушах;
- снижение слуха;
- вялость, недомогание, потеря аппетита;
- при экссудативной форме из уха идут выделения (обычно эти выделения прозрачные или белого цвета);
- для острого гнойного среднего отита характерно гноетечение из уха.
Основной признак при лабиринтите — головокружения. Они могут длиться несколько секунд, а могут несколько дней.
Если вы заметили у себя один или несколько из выше описанных признаков, необходимо немедленно обратиться к врачу за лечением.
Осложнения острого гнойного отита
При запоздалом или неправильном лечении заболевания острое воспаление может хронизоваться. Хронический гнойный отит – наиболее распространённое осложнение острой формы. Выделяют две формы хронического гнойного среднего отита – мезотимпанит и эпитимпанит.
Также болезнь может привести к:
- лабиринтиту – воспалению внутреннего уха;
- к распространению гнойного воспаления на оболочки мозга (менингиту, абсцессу головного мозга);
- сепсису;
- парезу лицевого нерва, когда лицо становится ассиметричным, и поражённая сторона теряет свою подвижность;
- мастоидиту – воспалению сосцевидного отростка височной кости;
- тугоухости или полной потере слуха.
Диагностика
Для опытного оториноларинголога диагностика заболевания не представляет труда. В постановке диагноза лор-врач опирается на жалобы пациента и результаты отоскопии (осмотра органа слуха). Пациент может быть направлен на ряд лабораторных анализов, которые подтвердят или опровергнут наличие воспаления. Для оценки степени ухудшения слуха проводится аудиометрия или исследование камертонами. Для оценки состояния составляющих среднего уха проводится тимпанометрия. В тяжёлых случаях больной направляется на рентген, КТ, МРТ.
Лечение острого гнойного отита
Лечение отита у взрослых, а тем более детей, нужно проводить под контролем лор-врача. Нужно учитывать, что схема терапии будет разниться, исходя из текущей фазы заболевания.
Так на начальном этапе, пока не произошёл разрыв барабанной перепонки, врач назначает ушные капли («Отинум», «Отипакс» и т.п.), которые обладают противовоспалительным и обезболивающим эффектом. Местные антибиотики использовать в этом случае смысла нет, так как проблема находится за перепонкой, и при отсутствии отверстия в ней лекарство в цель не попадёт. Поэтому больному назначаются антибактериальные препараты общего действия.
Как только происходит разрыв барабанной перепонки, вышеуказанные капли использовать нельзя, так как они могут нанести вред лабиринту внутреннего отдела уха. В этом случае назначаются антибактериальные ушные капли, например «Отофа» или «Нормакс».
Чтобы снять отёчность тканей, можно использовать антигистаминные препараты («Зодак», «Зиртек» и т.п.) и сосудосуживающие капли в нос (снимает отёчность слуховой трубы).
При повышении температуры рекомендуется применять жаропонижающие препараты (например, «Нурофен» или «Парацетомол»).
Любой лекарственный препарат, особенно антибактериальный, должен назначаться исключительно врачом и приниматься, строго учитывая дозировку и кратность приёма.
Не забываем про физиотерапию. Физиопроцедуры помогают купировать воспаление и ускорить выздоровление.
В качестве лечебных манипуляций оториноларинголог проводит туалет среднего, наружного уха, постановку лекарственных микрокомпрессов, промывание барабанной полости лекарственными растворами.
Если гнойные массы не смогли сами прорвать барабанную перепонку, оториноларинголог «помогает», делая в ней надрез и освобождая наружу гнойные скопления.
Проведение лечения
Вылечить острый отит намного проще, если терапия заболевания началась как можно раньше. Лечение должно проходить под наблюдением врача-оториноларинголога. Комплексное лечение включает в себя следующие мероприятия:
- при острых болях показан приём анальгетиков, чтобы снять болевой синдром;
- чтобы сбить температуру нужно принимать жаропонижающие препараты;
- в сложных случаях проводится лечение антибиотиками;
- местное лечение заключается в использовании специальных ушных капель, которые назначаются в каждом случае индивидуально. Самостоятельный подбор капель, равно как и антибактериальных препаратов, чреват опасными последствиями для здоровья.
- снять отёк помогают антигистаминные лекарственные средства;
- хороший эффект достигается при проведении физиотерапевтических процедур;
- хирургическое вмешательство: вскрытие барабанной перепонки (парацентез) проводится в том случае, если самопроизвольного её разрыва не произошло.
Все назначения ЛОР-врача должны выполняться в полной мере: ведь соблюдение рекомендаций по лечению — залог быстрого выздоровления.
Физиотерапия при остром гнойном отите
Важным этапом лечения заболевания, который усиливает действие медикаментозной терапии и ускоряет процесс выздоровления, являются физиотерапевтические процедуры.
При остром гнойном отите эффективны следующие виды физиотерапии:
- инфракрасная лазерная терапия (уменьшает воспалительный процесс и снимает отёчность тканей);
- виброакустическая терапия (улучшает кровоток и лимфоток, оказывая хороший терапевтический эффект при воспалении среднего уха);
- ультрафиолетовое облучение (обладает бактерицидным эффектом);
- ультразвуковое лекарственное орошение (оказывает противовоспалительный эффект);
- фотодинамическая терапия (помогает купировать воспаление);
- ультразвуковая терапия (способствует более глубокому проникновению лекарственной мази, снимая воспаление и отёчность тканей);
- инфракрасное лазерное воздействие (купирует воспалительный процесс).
Какие именно процедуры следует использовать, и сколько сеансов понадобится, определяет лор-врач, исходя из состояния больного.
Профилактика
Специфических профилактических мер, чтобы избежать гнойного среднего отита, не существует. Чтобы риск заболеть был ниже, укрепляйте свой иммунитет и вовремя лечите любое инфекцию лор-органов, с которым вы столкнулись. Важный момент: лечение должно быть не только своевременным, но качественным: никакого самолечения, только грамотная помощь оториноларинголога. Не нужно запускать болезнь. На ранней стадии любое заболевание лечится гораздо легче: во многих случаях скопления гнойных масс в среднем ухе можно было легко избежать, вовремя обратившись к лор-врачу.
Если вы или ваши близкие столкнулись с проблемами органа слуха, не теряйте время: записывайтесь на приём по телефону +7 (495) 642-45-25 и приходите.
Мы вам обязательно поможем!
Чего нельзя делать во время лечения
Некоторые пациенты излишне самоуверенны и считают, что такое заболевание как отит, можно легко вылечить с помощью народных средств и «бабушкиных» рецептов. В ход идут самые разнообразные методы. Это огромное заблуждение!
Первая ошибка — нельзя помещать в слуховой проход никакие посторонние предметы. Кто-то пытается использовать фитосвечи, кто-то, например, листья герани. Такие меры чреваты тем, что в ухе могут застрять остатки листьев, что спровоцирует усиление воспаления.
Вторая ошибка — использование тепловых и разогревающих компрессов при гнойной форме болезни. Кто-то заменяет компрессы грелкой. На этой стадии заболевания тепловое прогревание только усилит размножение бактерий.
Третья ошибка — попытка закапывать в уши различные масла или вариации спирта. Если во время такого лечения произошла перфорация барабанной перепонки, подобные закапывания принесут не только болезненные ощущения, но и вызовут рубцовый процесс в среднем ухе и барабанной перепонке.