Лечение аллергического дерматита у взрослых, симптомы и профилактика
Аллергический дерматит — специфическая кожная реакция на контакт с веществом, воспринимаемым иммунной системой как аллерген. Его проявления — зуд кожи, покраснение и высыпания, нередко вызывающие мокнутие, — лишь внешнее проявление сложного процесса аллергической сенсибилизации.
Лечение кожных проявлений аллергической реакции включает в себя курс десенсибилизирующей терапии, который дополняется применением народных средств и гипоаллергенной диетой.
Причины возникновения
Контактный дерматит, как, собственно, и аллергия, представляет собой повышенную реакцию со стороны организма в адрес воздействующих на него аллергенов в той или иной их форме.
Чаще всего к таким аллергенам относятся следующие виды веществ:
- никель (серьги, цепочки, кольца, украшения и пр.);
- латекс (детские соски, перчатки, презервативы и пр.);
- одежда (в частности определенные материалы в ее основе: синтетика, резина, латекс и пр.);
- косметические средства, используемые в уходе за кожей (шампуни, мыло, крема, гели и пр.);
- определенные лекарственные препараты (антибиотики, кортикостероидные крема и пр.);
- иные типы веществ (чернила, краски и т.д.).
В целом же развиться данное заболевание может воздействии на организм абсолютно любых веществ, при этом определяющий фактор в данном вопросе основывается не на химическом составе этих веществ, а на том, какова чувствительность к ним организма в каждом конкретном случае.
Механизм развития
Суть заключается в туберкулиноподобной аллергической реакции замедленного типа. Чувствительность формируется на протяжении определенного временного промежутка после первого контакта с аллергеном.
При достижении критического уровня иммунного ответа заболевание проявляется. Молекулы аллергена очень малы, чтобы распознаваться иммунными клетками, но в этом помогают белковые компоненты, которые присоединяются к ним при попадании в организм и придают им свойства антигена.
Аллергические свойства вещества зависят от способности его молекул проникать в организм и создавать с его белками стойкие связи. В этом случае большая роль в иммунном ответе принадлежит не антителам, как обычно, а лимфоцитам и клеткам Лангерганса. С момента первого контакта с аллергеном Т-лимфоциты, узнающие антиген, накапливаются в течении двух недель. После этого они становятся т.н. клетками памяти и мигрируют во все периферические участки иммунной системы.
При повторном контакте с аллергическим фактором происходит быстрая активация иммунологической памяти и клеточный ответ.
Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
В отличие от простого контактного дерматита, при котором раздражитель у всех людей при воздействии на кожу вызывает воспаление, аллергический дерматит возникает только у сенсибилизированных лиц, то есть у людей, имеющих специфичные к данному веществу иммунные клетки — Т-лимфоциты. Часто причиной контактного дерматита являются безвредные химические вещества, которые в обычных условиях у здоровых людей не вызывают никаких клинических проявлений. Но известны и аллергические дерматиты при контакте с агрессивными агентами — компонентами красок для волос, средствами для роста волос, красителями для тканей, меха и кожи, моющими средствами, медикаментами, соком ядовитых растений.
Классический пример аллергического контактного дерматита — дерматит, вызываемый растениями рода сумах (в частности, сумахом ядоносным — Rhus toxicodendron), при котором высыпания часто имеют линейную форму и располагаются на открытых участках тела.
В основе патогенеза аллергического контактного дерматита лежит туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина. Также роль адъюванта могут выполнять липиды кожи.
В формировании гиперчувствительности ведущую роль играют профессиональные макрофаги эпидермиса — многоотростчатые клетки Лангерганса. Формирующаяся замедленная гиперчувствительность направлена не только на само химическое вещество, но и на белок-носитель.
Обычно с момента контакта кожи с аллергеном до развития первых клинических проявлений проходит не менее 10–14 дней. Продолжительность периода сенсибилизации, как правило, бывает более короткой для агрессивных химических веществ. Так, по нашим наблюдениям, лекарственные аллергены при аппликации на кожу могут вызывать проявления контактного дерматита уже на 7–8 сутки. Наиболее частыми медикаментами-аллергенами являются местные формы антибактериальных препаратов, реже наблюдаются контактные аллергические реакции на местные анестетики, антисептики и латекс.
Место и конфигурация очага поражения определяется причинным фактором. Наиболее распространенная форма заболевания — экзематозный дерматит. Заболевание несложно диагностируется и, как правило, характеризуется благоприятным течением. Высыпания исчезают при прекращении воздействия патогенного фактора. Для ускорения регрессии клинических проявлений можно применять местно противовоспалительные средства, преимущественно топические глюкокортикостероиды.
Этиология
По нашим наблюдениям, самой частой причиной аллергического контактного дерматита являются нержавеющие металлические сплавы, из которых изготавливаются бытовые изделия — предметы кухонной утвари, украшения, часы, джинсовые заклепки, застежки-молнии, ключи, а также предметы медицинского назначения — зубные коронки, брекет-системы, устройства для очагового и внеочагового остеосинтеза. Так, проанализировав 208 случаев аллергического контактного дерматита, встретившихся нам в практике в период с 1999 по 2009 год, мы пришли к выводу, что металлы никель, кобальт и хром, входящие в состав нержавеющих сплавов, явились причиной воспаления у 184 (88,5%) пациентов.
Перечень наиболее распространенных, по нашим данным, причин аллергического контактного дерматита приведен в
.
Патогенез
Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу аллерген связывается с тканевыми белками, образуя соединение, способное вызвать аллергию, — антиген. Клетки Лангерганса поглощают антиген в составе мембранных молекул главного комплекса гистосовместимости 2-го класса Т-лимфоцитами. Активированные Т-лимфоциты и клетки Лангерганса вырабатывают гамма-интерферон, интерлейкины 1 и 2, усиливающие иммунный ответ и воспалительную реакцию. Активированные Т-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфатических узлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть «специализированных» Т-лимфоцитов принимает участие в иммунном ответе, а остальные превращаются в клетки памяти. Они обуславливают появление быстрого выраженного ответа после повторного контакта с аллергеном. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое длится обычно 10–14 суток. После этого Т-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов.
Гистологическая картина
Для гистологической картины аллергического контактного дерматита характерна инфильтрация дермы мононуклеарными клетками, прежде всего, вблизи кровеносных сосудов и потовых желез. Эпидермис гиперплазирован и также инфильтрирован мононуклеарами. Типично образование в эпидермисе пузырьков, соединяющихся с образованием булл. Заполняющая их серозная жидкость содержит гранулоциты и мононуклеары.
Клинические проявления
Заболевание, по нашим данным, чаще встречается у людей молодого и среднего возраста. Тем не менее, возможны и исключения. Так, из обследованных нами людей младшей была полуторагодовалая девочка с аллергией на кобальт, а самым пожилым пациентом — восьмидесятилетний мужчина, сенсибилизированный к хрому и никелю.
В клинике аллергического контактного дерматита различают острую, подострую и хроническую формы, а также легкое, средней тяжести и тяжелое течение.
Интервал от первичного воздействия аллергена до формирования кожной гиперчувствительности может быть различным: от сравнительно короткого (2–3 дня при воздействии сильного сенсибилизатора, например, урушиола из сока растений рода сумах) до весьма длительного (несколько месяцев или лет в случае слабого сенсибилизатора, например, солей хромовой кислоты или хлорметилизотиазолинона). Как правило, в уже сенсибилизированном организме заболевание развивается остро через 12–72 часа после воздействия аллергена и проявляется зудом, яркой гиперемией и отечностью кожи в месте контакта, на фоне которых видны папулы, мелкие пузырьки или пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Иногда встречается некроз кожи.
Затухающее воспаление оставляет корки и чешуйки. При хроническом течении появляются шелушение и лихенизация.
Для острого аллергического контактного дерматита характерны следующие стадии развития высыпаний: эритема => папулы => везикулы => эрозии => корки => шелушение. Для хронического течения: папулы => шелушение => лихенизация => экскориации.
При тяжелом аллергическом контактном дерматите (например, вызванном ядом сумаха) пациента могут беспокоить симптомы интоксикации — головная боль, озноб, слабость и лихорадка.
Локализация дерматита может быть любой и зависит от места контакта с аллергеном. Так, профессиональные аллергены чаще формируют очаги воспаления на ладонной и боковых поверхностях кистей и пальцев рук, предплечьях, а металлы-аллергены сенсибилизируют кожу и слизистые оболочки в местах контакта с кольцами, браслетами, застежками-молниями, джинсовыми заклепками («болезнь джинсовых заклепок»), металлическими зубными коронками.
Различные участки кожи характеризует неодинаковая подверженность аллергическому дерматиту. Воспаленные и инфицированные ткани сенсибилизируются чаще. Способствуют формированию аллергии трение, сдавливание, мацерация и повышенное потоотделение. В этой связи чаще сенсибилизируется кожа век, шеи, промежности, передней брюшной стенки в области соприкосновения с застежками и пряжками. Часто пациенты не отдают себе отчет в том, что страдают аллергией, считая, что просто «натерли» кожу в области воспаления.
Аллергический контактный дерматит всегда начинается с участка воздействия аллергена. Поэтому в начале заболевания очаг поражения четко отграничен, хотя зачастую выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение может распространяться на другие участки тела или становиться генерализованным.
При однократном контакте заболевание длится несколько дней или недель. При частых и регулярных контактах — месяцы и годы.
Диагностика
По локализации кожных поражений, как правило, можно предположить возможные причинные аллергены. В дальнейшем их роль в патологическом процессе определяют при постановке аппликационных кожных тестов. Для проведения аппликационного теста исследуемый материал накладывают на кожу на 48–72 часа, а затем оценивают размеры вызванной аллергеном реакции.
Поскольку аллергия — это всегда системный процесс, кожа и слизистые всего организма являются сенсибилизированными. Следовательно, воспаление развивается при нанесении аллергена на любой участок кожи. Тем не менее, технически удобнее проводить аппликационные кожные пробы в межлопаточной области, наружной поверхности плеча и внутренней поверхности предплечья, при фиксации материала на которых пациент на протяжении исследования чувствует себя наиболее комфортно.
На обработанную спиртом сухую кожу накладывают тестируемые материалы, покрывая их кусочками марли и прикрепляя затем лентой лейкопластыря (поэтому проба называется «пластырной»). Удобно использовать стандартную тест-систему с уже нанесенными на клеящуюся основу стандартизованными аллергенами. Так, в России зарегистрирована система «Аллертест» для диагностики аллергического контактного дерматита к 24 реагентам. Она продается в аптеке и позволяет проводить диагностику контактной аллергии к сульфату никеля, ланолину, неомицина сульфату, дихромату калия, смеси местных анестетиков — производных каинов, смеси ароматизирующих веществ, канифоли, эпоксидной смоле, смеси хинолинов, перуанскому бальзаму, этилендиамина дигидрохлориду, хлориду кобальта, р-терт-бутилфенола формальдегиду, парабенам, смеси карбаматов, смеси черных резин, хлорметилизотиазолинону, квотерниуму 15, меркаптобензотиазолу, парафенилендиамину, формальдегиду, смеси меркаптанов, тиомерсалу и смеси производных тиурама. Это простая и полностью готовая для использования система аппликационного кожного исследования. Аллергены включены в гидрофильный гель, из которого при размачивании его потом выделяется аллерген. «Аллертест» содержит две клеящиеся на кожу пластины, на каждую из которых нанесено по 12 аллергенов. Можно одновременно тестировать все 24 антигена или же требуемый аллерген можно вырезать из пластины ножницами и применить самостоятельно.
Через 48–72 часа от начала постановки лоскуты снимают, выжидают 20–30 минут для стихания неспецифического механического раздражения и учитывают выраженность реакции. Количественно учитывают изменения в месте контакта кожи с аллергеном. Градация положительного результата проводится следующим образом: (+) — эритема; (++) — эритема и папулы; (+++) — эритема, папулы, пузырьки; (++++) — эритема, папулы, пузырьки и сильный отек.
Истинная аллергическая реакция сохраняется 3–7 дней, тогда как реакция, вызванная раздражением кожи, исчезает в течение нескольких часов. Поэтому в сомнительных случаях следует оценить повторно выраженность реакции на следующий день.
Н1-блокаторы на результаты аппликационных проб не влияют. Местное применение кортикостероидов на участке кожи, выбранном для проведения пробы, должно быть прекращено не менее чем за неделю до исследования. Прием системных кортикостероидов в суточной дозе, превышающей 15 мг преднизолона, может подавлять даже резко положительные реакции, поэтому аппликационные кожные пробы проводят не ранее чем через 7 дней после отмены иммуносупрессивной терапии. В редких случаях больным, постоянно принимающим кортикостероиды, кожные пробы проводят, если доза преднизолона не превышает 15 мг/сут. Однако следует иметь в виду, что в этом случае существует риск получения ложноотрицательных результатов теста.
Проводя пластырный тест, следует помнить, что сама по себе процедура может вызвать сенсибилизацию у пациента. Среди веществ, которые обладают способностью вызвать сенсибилизацию уже при первом контакте, стоит отметить растительные смолы, парафенилендиамин, метилсалицилат. Поэтому проведение аппликационной пробы должно быть обосновано. Кроме того, проводя тест, необходимо исключать возможность неспецифического воспаления — первичного раздражения кожи тестируемыми веществами. Для этого тестируемые материалы, если они не входят в стандартную тест-систему, должны использоваться в концентрациях, не вызывающих раздражения у большинства здоровых людей (в контрольной группе). Тест не следует проводить при остром или обширном контактном дерматите, так как повышенная реактивность кожи может привести к получению ложноположительного результата. Кроме того, тестирование с причинным аллергеном может вызвать резкое обострение кожного процесса. Поэтому перед проведением исследования больного необходимо подробно проинструктировать, обратив его внимание на то, что при появлении сильного раздражения он должен удалить повязку с аллергеном и связаться с доктором.
При получении положительного результата аппликационной кожной пробы необходимо помнить, что он указывает лишь на сенсибилизацию к исследуемому веществу, но не является абсолютным доказательством того, что именно этот аллерген послужил причиной дерматита, потому что всегда сохраняется возможность длительной и поливалентной сенсибилизации. Иными словами, причиной аллергии может служить и другой, неисследованный вами антиген. Поэтому при установлении диагноза необходимо также учитывать данные анамнеза и физикального исследования.
Дифференциальная диагностика
Аллергический контактный дерматит приходится дифференцировать с простым контактным дерматитом, себорейным и атопическим дерматитом.
Простой контактный дерматит может развиться вследствие повреждения эпидермиса раздражающими химическими веществами (кротоновое масло, керосин, фенол, органические растворители, детергенты, едкий натр, известь, кислоты и др.) или физического воздействия (перегревания, сдавливания, сжатия). Первичное сенсибилизирующее воздействие при этом отсутствует. Симптомы воспаления возникают сразу после воздействия раздражителя, а не через 12–48 часов, как при аллергическом контактном дерматите. Наличие папул при остром контактном дерматите означает его аллергическую природу. Профессиональный простой контактный дерматит по внешнему виду схож с аллергическим. Пластырный тест позволяет дифференцировать эти состояния.
К отличительным признакам себорейного дерматита относится жирная кожа, а также другие признаки себореи и типичная локализация — волосистая часть головы и носогубные складки. Пораженные участки покрыты сальными корками, обильно шелушатся; зуд, как правило, не характерен.
Атопический дерматит обычно начинается в раннем детском возрасте. Кожа сухая. Характерен зуд, появляющийся до высыпаний, а не после них, как при аллергическом контактном дерматите. Наиболее часто симметрично поражены сгибательные поверхности. Края пораженных участков нечеткие; не наблюдается последовательного развития элементов высыпаний: эритема => папула => везикула.
В нашей практике встречались комбинированные поражения кожи, когда аллергический контактный дерматит развивался на мази и другие топические лекарственные формы для лечения дерматозов. Так, у 45-летней женщины, страдающей микробной экземой, обостряющейся на фоне применения Зинерита (эритромицин, цинка ацетат), нами была выявлена сенсибилизация к эритромицину, антибиотику из группы макролидов. Через 3 суток после отмены этого лекарства симптомы обострения прошли.
Трое из обследованных нами пациентов, длительно получавшие местно Целестодерм-В с гарамицином, жаловались на отсутствие терапевтического эффекта от применения этого медикамента. То есть, несмотря на применение противовоспалительного средства, зуд и интенсивность высыпаний не только не уменьшались, но иногда усиливались через некоторое время после нанесения лекарства. Во время аллергологического обследования методом аппликационного тестирования была установлена сенсибилизация — лекарственная аллергия на антибиотик гентамицин (Гарамицин), входящий в состав препарата. Замена средства на топический глюкокортикостероид Элоком через несколько дней привела к полной регрессии симптомов дерматита у всех троих пациентов.
Проводя дифференциальную диагностику, необходимо также помнить о фотоконтактном, фототоксическом и истинном фотоаллергическом дерматите.
Фотоконтактный дерматит вызывается взаимодействием в коже химического вещества и ультрафиолета. При нем высыпания появляются только на открытых, подвергшихся инсоляции участках тела. Сенсибилизирующим агентом чаще всего являются лекарства (тетрациклины, сульфосоединения, гризеофульфин, гормональные контрацептивы) или местно применяемые смолистые экстракты. При фототоксическом дерматите повреждение кожи вызвано действием веществ (например, соком борщевика), приобретающих токсические местно-раздражающие свойства под действием ультрафиолетовых лучей. При истинном фотоаллергическом дерматите сенсибилизирующий аллерген подвергается химическим изменениям под влиянием ультрафиолетовых лучей. В отсутствие инсоляции он безвреден для организма больного.
Одним из редких вариантов контактной аллергии является контактная крапивница. В зависимости от патогенеза выделяют аллергическую, неиммунную и комбинированную формы этого заболевания. Неиммунная форма развивается вследствие прямого воздействия на кожу или слизистые оболочки агента, чаще всего крапивы, ведущего к выбросу медиаторов из тучных клеток. Аллергическая контактная крапивница обусловлена выработкой специфических IgE-антител и относится по механизму развития к гиперчувствительности 1 типа. Чаще всего ее вызывают пищевые продукты (рыба, молоко, арахис и др.), аллергены домашних животных (слюна, шерсть, эпителий) и антибиотики пенициллинового ряда. О комбинированной форме контактной крапивницы, обусловленной влияниям как иммунных, так и неспецифических факторов, известно мало. Считается, что часто этот тип реакции вызывает персульфат аммония — окисляющее вещество, входящее в состав отбеливателя для волос.
Лечение
В основе лечения аллергического контактного дерматита лежит исключение контакта организма с аллергеном, вызвавшим заболевание. В острой стадии, при отеке и мокнутии, показаны влажно-высыхающие повязки, вслед за которыми местно наносят глюкокортикоиды. Если высыпания представлены крупными пузырями, то их прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют; каждые 2–3 часа меняют повязки, смоченные жидкостью Бурова. В тяжелых случаях назначают системные кортикостероиды.
Важную роль играют профилактика и лечение стафилококковых и стрептококковых инфекций кожи.
Аллергический контактный дерматит, как правило, характеризуется благоприятным прогнозом. При своевременном выявлении причинного аллергена и устранении контакта с ним симптомы заболевания полностью регрессируют через 1–3 недели, а достаточная информированность пациента о природе и причинных факторах болезни значительно уменьшает возможность хронизации и рецидивирования дерматита.
Профилактика
Для предупреждения формирования аллергического контактного дерматита следует избегать местного применения медикаментов, обладающих высокой сенсибилизирующей способностью, в первую очередь, бета-лактамных антибиотиков, фурацилина, антигистаминных препаратов, сульфаниламидов и местно-анестезирующих средств.
При частых и профессиональных контактах с низкомолекулярными соединениями необходимо использовать средства индивидуальной защиты кожи, слизистых и дыхательных путей — специальную защитную одежду, перчатки, а также защитные кремы.
После выявления причины аллергического контактного дерматита необходимо тщательно проинструктировать пациента и обсудить с ним все возможные источники аллергена, обратив его внимание на необходимость прекращения контакта с этим реагентом и перекрестно реагирующими веществами (наиболее распространенные аллергены, их источники и перекрестно реагирующие вещества приведены в
). Например, больным с аллергией к никелю не рекомендуется носить украшения из нержавеющей стали и использовать никелированную посуду. Таким пациентам противопоказаны содержащие никель импланты, в том числе зубные коронки и брекет-системы из белого металла, стальные конструкции для остеосинтеза. Находящиеся на джинсах или другой нательной одежде стальные заклепки и застежки также рекомендуют изнутри заклеивать лейкопластырем или тканью во избежание их контакта с кожей.
Если дерматит вызван резиновыми перчатками, их можно заменить на виниловые. Также необходимо помнить, что у таких пациентов нельзя использовать резиновые дренажи и другие предметы медицинского назначения. Им противопоказано применение латексных презервативов.
При аллергии к формальдегиду больному нельзя пользоваться некоторыми медикаментами и косметическими средствами, содержащими этот консервант. Пациенту следует объяснить, что перед применением лекарств и косметики необходимо ознакомиться с их составом, указанным на упаковке.
В случае профессионального дерматита требуется порекомендовать человеку приемлемые виды работ.
Литература
- Харрисон Т. Р. Внутренние болезни. Под ред. Э. Фаучи, Ю. Браунвальда и др. В двух томах. Пер. с англ. М., Практика — Мак-Гроу-Хилл (совместное изд.), 2002.
- Паттерсон Р., Грэммер Л. К., Гринбергер П. А. Аллергические болезни: диагностика и лечение. Пер. с англ. под ред. А. Г. Чучалина. М., ГЭОТАР МЕДИЦИНА, 2000.
- Попов Н. Н., Лавров В. Ф., Солошенко Э. Н. Клиническая иммунология и аллергология. М., РЕИНФОР, 2004.
- Лусс Л. В., Ерохина С. М., Успенская К. С. Новые возможности диагностики аллергического контактного дерматита // Российский аллергологический журнал. 2008. № 2.
- Фицпатрик Т., Джонсон Р., Вулф К. и др. Дерматология. Атлас-справочник. Пер. с англ. под ред. Е. Р. Тимофеева. М., Практика, 1999.
Е. В. Степанова, кандидат медицинских наук НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Ключевые слова: аллергический контактный дерматит, аппликационные кожные пробы, профилактический дерматит, аллергический дерматит, лекарственные аллергены, профессиональные аллергены, контактные аллергены, аллергия на металлы, контактный дерматит, дерматит на металлы, контактная крапивница.
Классификация
Существует несколько разновидностей кожных патологий, способных возникать в качестве последствия аллергической реакции и протекать со значительным воспалением кожи.
Разновидности аллергического дерматита:
- Атопический. Характеризуется нервно-аллергической этиологией. Симптомы аллергического дерматита этой формы напоминают сочетание респираторных проявлений и экземы. Среди всех разновидностей болезни этот имеет наиболее легкое течение.
- Токсидермия. Может наблюдаться при проникновении аллергена через пищеварительный тракт, при вдыхании или его введении путем инъекции. Зачастую это происходит вследствие приема лекарств, и клинические симптомы зависят от вида действующего вещества. Синдром Лайела относится к опасным формам токсидермии с характерным острым некролизом покровов, ухудшением общего самочувствия и появлением специфических пузырьков в области подмышек. Вскрытие этих новообразований провоцирует возникновение эрозий. Отслаиванию кожи может подвергаться около 20-40% площади кожных покровов.
- Контактный. Может развиваться после вторичного соприкосновения со специфическим раздражителем. Ответом организма на его влияние является экспансивная внешняя реакция. Главная особенность этой разновидности дерматита в том, что кожные высыпания исчезают самопроизвольно после устранения контактов с аллергеном.
- Фитодерматит. В пыльце и соке растений разных семейств (маревых, лютиковых, первоцветных, лилейных, молочайных), а также в плодах цитрусовых содержатся вещества, попадание на покровы которых способно вызвать острую реакцию.
Общие сведения
Аллергические болезни на протяжении длительного периода занимают лидирующие позиции в структуре общей заболеваемости населения. Среди аллергической патологии особая ниша принадлежит аллергическим дерматозам. По литературным данным распространенность аллергического дерматита в человеческой популяции варьирует в пределах 15—25%, при этом чаще страдают лица молодого возраста и дети, в то время как у лиц пожилого возраста вследствие возрастной инволюции иммунной системы аллергические дерматозы развиваются относительно редко. Аллергические дерматозы представлены несколькими видами. К наиболее распространенным относятся:
- Аллергический контактный дерматит развивается при воздействии аллергена непосредственно на слизистую/кожу. Развивается преимущественно на коже в зоне контакта с аллергеном (на лице или на руках или на ногах), однако может выходит за пределы места действия внешнего аллергена. Значительно реже может развиваться диссеминированный/генерализованный характер высыпаний.
- Токсико-аллергический дерматит (аллергены в организм попадают через пищеварительный тракт, дыхательные пути или при инъекциях через кровь).
- Атопический дерматит (хроническое рецидивирующее заболевание, обусловленное генетической предрасположенностью организма человека к определенному виду аллергена).
Код аллергического дерматита по МКБ-10 определяется типом дерматита: L23 Аллергический контактный дерматит; L20 Атопический дерматит; L27 Токсико-аллергический дерматит. В силу специфики этиологии, патогенеза, клиники и лечения каждого из видов аллергического дерматита рассмотреть их в объеме одной статьи не представляется возможным, поэтому рассмотрим лишь аллергический контактный дерматит (АКД), который в большинстве случаев является проявлением клеточно-опосредованной аллергической реакции замедленного (позднего) типа (IV тип реакции гиперчувствительности), возникающей в ответ на контакт со специфическим кожным аллергеном. По сути, АКД является результатом сенсибилизации (повышенной чувствительности) иммунной системы организма к одному/нескольким специфическим аллергенам, что и приводит к возникновению (рецидиву) воспалительной реакции на коже.
Обращаемость к дерматологам пациентов с признаками контактного аллергического дерматита составляет не менее 10% от всех посещений дерматолога. При этом в 4-5% они обусловлены воздействием профессиональных факторов. Контактный аллергический дерматит чаще регистрируется у женщин, что обусловлено более частым их контактом с кожными аллергенами (ювелирные украшения, моющие/косметические средства и др.). Развитие аллергического дерматита может возникать в виде реакции на воздействие любого вещества. При этом ведущее значение имеет не характер раздражителя, а индивидуальная чувствительность человека к нему. Концентрация раздражителя, площадь его воздействия и путь проникновения в организм не имеют определяющего значения.
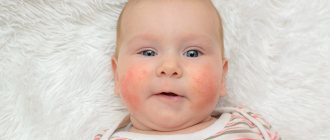
Аллергический дерматит на лице
Аллергический дерматит на лице чаще всего беспокоит именно женщин. Дело в том, что его основной причиной является контакт с кожей аллергенов, входящих в состав косметических и ухаживающих средств. Хотя и мужчины вполне могут столкнуться с этой проблемой, ведь раздражители присутствуют и в лосьонах для бритья.
В качестве ярких примеров сенсабилизаторов, приводящих к возникновению аллергии на лице и шее, можно выделить следующие вещества:
- металлы (особенно никель, который является одним из самых распространенных материалов для изготовления бижутерии);
- резина (входит в состав спонжей, с помощью которых наносится макияж);
- акрилаты (используются при изготовлении оправ очков);
- сосновая смола (сильный аллерген, являющийся ингредиентом множества косметических средств).
Аллергический дерматит на лице может спровоцировать и пыльца растений (как домашних, так и уличных), обморожение, обветривание, длительное воздействие прямых солнечных лучей, приём тех или иных лекарственных препаратов.
Стадии аллергического дерматита на лице и шее:
- высыпания в виде пузырьков и волдырей;
- покраснение, зуд и отечность пораженных участков кожи;
- буллезная стадия, характеризующаяся образованием шрамов и отмиранием кожных покровов.
Легкая форма аллергического дерматита на лице проявляется пузырьковыми высыпаниями, которые при высыхании образуют корочки.
Лечение дерматита на руках — подбор терапии
Подбор терапии при воспалении кожи рук зависит от формы и тяжести заболевания. Первый шаг к выздоровлению – это определение аллергена и прекращение контакта с ним. Если реакцию вызывают пищевые продукты, назначается гипоаллергенная диета, если бытовые химические средства или чернила, краски, то необходимо использовать резиновые перчатки при работе с ними. Если дерматит на руках проявляется при контакте с определенным металлом, стоит заменить его на другой или вовсе отказаться от украшений. Нередко для легкой степени контактного дерматита этого лечения достаточно, чтобы избавиться от симптомов. Более серьезные случаи болезни требуют медикаментозного лечения и наблюдения врача-дерматолога.
Второй этап терапии заключается в снятии острой стадии воспаления, при которой наблюдаются сильнейший зуд, вздутие и покраснение кожи, даже боль. Назначаются препараты для внутреннего и внешнего применения.
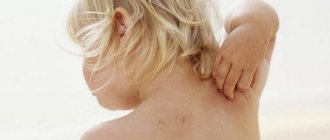
Аллергический дерматит у детей
Зачастую в младенчестве наблюдается пищевая непереносимость и аллергические реакции у ребенка на прием той или иной пищи. Во многом это связано с незрелостью некоторых органов и систем (например, желудочно-кишечной), с недостаточностью выработки ферментов, с наследственной предрасположенностью к аллергии.
- Существует мнение, что регулярный прием некоторых продуктов или лекарственных препаратов матерью при беременности способен влиять на возникновение явлений аллергического дерматита у новорожденного даже при проникновении раздражителей с грудным молоком.
- При попадании аллергенов в организм ребенка иммунная система вырабатывает и накапливает специфические антитела, провоцирующие воспалительные процессы на коже. Нередки высыпания на лице, именуемые родителями «диатезом». Область локализации явлений дерматита может затрагивать плечи, голени, ягодицы.
К 1,5-2 годам жизни дерматит может перейти на следующую стадию развития. Детский дерматит, в отличие от младенческого, характеризуется высыпаниями по всему телу с особенно сильными проявлениями на коленно-локтевых сгибах, верхней части груди и спины. Зачастую к 7-10 годам аллергический дерматит переходит в хроническую стадию, изредка случается рецидив, особенно весной и осенью.
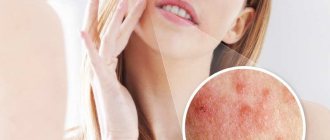
Симптомы аллергического дерматита у взрослых, фото
Симптомы аллергического дерматита у взрослых проявляются в зависимости от формы заболевания (см. фото).
1) При контактной форме болезни симптоматика выражена:
- ярко красными пятнами высыпаний в различных участках кожи, имеющих контакт с аллергеном;
- последующим замещением пятен пузырьками, наполненными жидкостью;
- постоянно зудящим процессом очаговых поражений;
- распространением сыпи на здоровую ткань, при длительном влиянии раздражителя в сопровождении суставной ломоты, головных болей и повышением температурных показателей.
Симптоматика диатеза (атопическая форма) проявляется:
- сильно зудящей сыпью на различных участках тела;
- бессонницей и нервными расстройствами на фоне непрерывного зуда;
- заторможенностью или сильным возбуждением;
- присоединением стафилококковой, либо стрептококковой инфекции в очагах расчесов;
- образованием гнойных очагов, отеков, трещин и сухих желтоватых корок на месте лопнувших расчесанных пузырьков.
Признаки токсикодермии сопровождаются:
- общей слабостью с возможной потерей сознания;
- холодным потом и отечностью;
- суставными болями и болями в поясничной зоне;
- кровавыми пузырьками на отдельных участках кожи;
- поражением головного и спинного мозга;
- нарушением функций легких и печени.
Признаки эпидермального токсического некролиза проявляются в очень короткий промежуток времени после контакта с антигенным возбудителем. В течении одного, трех дней пациент может погибнуть.
Симптомы проявляются:
- внезапным повышением температуры до очень высоких показателей, без каких-либо видимых причин;
- кожными высыпаниями на туловище, руках и ногах;
- множественными отечными красными пятнами, постепенно сливающихся в большие очаги;
- образованием на очагах пузырей различных размеров (размеров с ладонь заболевшего) покрывающая их кожа становится тонкой, дряблой, легко рвущейся при механическом воздействии;
- вовлечением в процесс поражения слизистых оболочек внутренних и половых органов.
Стадии развития аллергического дерматита:
- Острая. Через 1-2 дня или сразу же после близкого контакта с раздражителем на коже возникает отечность, воспаление, сыпь, больной жалуется на выраженный зуд.
- Подострая. На месте сыпи образуются признаки мокнутия, позже – короста и признаки шелушения.
- Хроническая. Кожа, подверженная частым воспалениям, становится грубой и утолщается.
Кожа младенцев особо подвержена влиянию негативных факторов. Внешние признаки дерматита у детей первого года жизни проявляются по-разному.
Крем Лостерин при лечении дерматита на руках
Средства природного происхождения необходимо использовать каждый день в течение нескольких недель и даже месяцев в зависимости от тяжести болезни. Важно, чтобы они не имели синтетических отдушек, а их активные компоненты быстро проникали вглубь эпидермиса. Этим требованиям полностью удовлетворяет крем «Лостерин», предназначенный для ежедневного ухода, увлажнения и защиты кожи рук. Миндальное масло обеспечивает регуляцию водного баланса. Экстракт софоры японской снижает интенсивность воспаления и шелушения, а нафталан обессмоленный является натуральным продуктом, который более 100 лет применяется в комплексном лечении дерматитов. Нафталан обладает бактерицидными, сосудорасширяющими и регенеративными свойствами, а в комплексе с мочевиной и салициловой кислотой оказывает мощный противозудный эффект. Для гигиенических процедур людям с дерматитом предлагает гель для душа «Лостерин», который не содержит щелочи, не раздражает кожу и оказывает десенсибилизирующее действие.
Лечение аллергического дерматита
Ждать, когда кожная реакция самостоятельно исчезнет — абсолютно не правильный подход. Никто не застрахован от повторного, более бурного ее проявления и возможных осложнений.
Схема лечения аллергического дерматита:
- Устранение аллергена.
- Антигистаминные средства.Тавегил, димедрол, супрастин обладают серьезным побочным действием: сонливость, нарушают координацию, снижают внимание. Поэтому антигистаминное лечение следует проводить медикаментами нового поколения, не вызывающими подобных эффектов (зиртек, эриус и др.). Аллергию, вызывающую сильный кожный зуд, прекрасно нивелирует фенкарол.
- Противозудное лечение (успокаивающие средства — новопассит, настойка пустырника, таблетки валерианы).
- Препараты для детоксикации и ферменты (активированный уголь, мезим-форте, линекс при дисбактериозе).
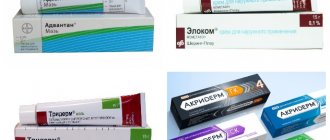
- Местная терапия. Используются мази и гели противовоспалительного, противогрибкового и противозудного действия (препарат комбинированного действия — акридерм). Гормональные средства не рекомендуются детям и используются только при неэффективности других препаратов, длительность их использования не должна превышать 5 дней.
При лечении народными средствами стоит знать: использование лекарственных трав только нивелирует реакцию кожи и уменьшить аллергическую настроенность организма, но не избавит от самой аллергии.
Правила питания
Соблюдение правил питания при дерматитах входит в терапию заболевания и позволяет добиваться стойкой ремиссии. Специально разработанная диета при аллергическом дерматите у взрослых с ежедневным рациональным меню исключает аллергены и ускоряет процесс избавления от недуга.
К высоковероятным раздражающим продуктам относятся:
- орехи;
- кофе;
- квашеная капуста;
- морепродукты;
- цитрусовые;
- бобовые культуры;
- шоколадки;
- клубника.
Также не следует допускать присутствия в рационе блюд с содержанием консервантов, эмульгаторов и красителей. Опасными для аллергиков продуктами являются наваристые бульоны, все жареные, соленые и острые блюда, повышающие проницаемость ЖКТ к усвоению раздражающих веществ.
В процессе приготовления блюд важно соблюдать особенности технологии и не использовать продукты с истекшим сроком годности. Овощи и фрукты следует покупать из тех, что были выращены без удобрений. Если блюда готовятся из круп, их нужно вымачивать в воде как минимум 10 часов. Потребление сахара и соли рекомендуется снизить в 2 раза. Что касается мяса, его рекомендуется проваривать дважды.
Список источников
- Иванов, О. Л. Аллергический контактный дерматит и ассоциированные аллергодерматозы: современные представления об этиологии, патогенезе и диагностике / О. Л. Иванов, Е. С. Феденко // Рос. журн. кож. и венерич. болезней. 2010. -№ 4. — С. 47-51.
- Корсунская, И. М. Терапия контактного дерматита у взрослых и детей / И. М. Корсунская, О. Б. Тамразова, Т. А. Шашкова // Вестн. дерматологии и венерологии. 2006. — № 4. — С. 46-46.
- Ю. Ильина, Н. И. Аллергические заболевания кожи в клинической практике / Н. И. Ильина, Е. С. Феденко // Рос. аллергол. журн. 2005. -№3.-С. 55-67.
- Лусс Л. В., Ерохина С. М., Успенская К. С. Новые возможности диагностики аллергического контактного дерматита // Российский аллергологический журнал. 2008. № 2. С. 28-35.
- Иммунологические механизмы развития аллергических дерматозов / Р.Т. Казанбаев, В.И. Прохоренков, Т.А. Яковлева, Е.Ю. Васильева // Сибирское медицинское обозрение. — 2013. — №4. — С.9-13.
Народные средства
Методы народной медицины помогают снять обострение аллергического дерматита, зуд и мокнутие, а также способствуют скорейшему восстановлению кожных покровов:
- Ванны и протирания из настоев череды, ромашки, коры калины, корня девясила.
- Хорошо заживляет и смягчает кожу крем из облепихового масла, смешанного с гусиным жиром в равных пропорциях.
- Измельчить на мясорубке 5 листьев подорожника, залить кашицу 70 мл. сухого белого вина, оставить на сутки. Смазывать проявления дерматита 2 раза в день.
- Свежие листья базилика измельчают в кашицу, после чего прикладывают под марлевую повязку к пораженным участкам кожи.
- Кашица из измельченного сельдерея – эффективное средство при мокнущих процессах на коже.
Однако в ряде случаев народные средства могут лишь усугубить ситуацию, поэтому заниматься таким лечением следует с осторожностью.
Гормональные препараты
Аллергический дерматит и у взрослых, и у детей сопровождается неприятными симптомами, поэтому лечение во многом направлено на их устранение. С воспалением, покраснением, отёчностью и зудом кожи хорошо справляются гормоносодержащие средства. В основе этих мазей и кремов – топические глюкокортикостероиды (ТГКС). [8] Данные наружные средства различаются по силе действия активного вещества. Если заболевание перешло в осложненную форму из-за присоединения микробной инфекции, целесообразно использование местных комбинированных лекарственных средств, в состав которых входят, помимо глюкокортикостероида, антибиотик и противогрибковый компонент. [9]
К числу препаратов для лечения аллергических кожных заболеваний относится «Акридерм ГК». В состав входят три активных компонента:
- бетаметазон — глюкокортикостероид местного применения, оказывает на кожу противоаллергическое, противовоспалительное, противоотечное действие;
- гентамицин – антибиотик широкого спектра действия, который активен в отношении аэробных грамотрицательных бактерий, подавляет бактериальный синтез белка и оказывает бактерицидный эффект;
- клотримазол – противогрибковый компонент широкого спектра действия.[10]
Препарат наносится на поражённые участки кожи дважды в сутки и начинает действовать уже после первого применения.[9] Допускается с осторожностью использование «Акридерм ГК» для лечения детей с двух лет.[10]
Код по МКБ 10
Контактный дерматит аллергической природы классифицируется в МКБ 10 следующими разновидностями диагнозов:
- заболевание, спровоцированное воздействием металлов – L23.0;
- аллергия, вызванная клейкими веществами – L23.1;
- дерматит, спровоцированный косметическими средствами – L23.2;
- лекарственный дерматит – L23.3;
- контактный аллергический дерматит, обусловленный воздействием красителей – L23.4;
- дерматит, вызванный влиянием разных химических веществ – L23.5;
- пищевой дерматит, обусловленный контактами продуктов с кожей – L23.6;
- дерматит, вызванный не пищевыми растениями – L23.7;
- дерматит, спровоцированный воздействием иных веществ – L23.8;
- дерматиты не ясной этиологии – L23.9.
Анализы и диагностика
Диагноз аллергического контактного дерматита ставится на основе клинической картины, данных анамнеза, физикального обследования и на результатах накожных аппликационных тестов. Особую значимость играет история болезни (по дерматовенерологии), согласно которой необходимо тщательно изучить историю развития заболевания и особенно факторы, способствующие заболеванию. Для выявления конкретного аллергена используют кожные апликационные тесты с аллергенами (стандартными тестовыми наборами). Дифференциальный диагноз проводится с атопическим и себорейным дерматитом, простым контактным дерматитом, герпетическими поражениями кожи, псориазом, экземой.
Профилактика
Для профилактики аллергического дерматита следует избегать возможной сенсибилизации в любой форме ( производственная необходимость, лекарственные средства и т.д.).
Не рекомендуется частое местное применение препаратов, содержащих компоненты с высокосенсибилизирующей способностью:
- бета-лактамных антибиотиков;
- сульфаниламидов;
- местных анестетиков и т.д..
При производственной необходимости контакта с низкомолекулярными веществами необходимо применять средства индивидуальной защиты (перчатки, защитный костюм, маска).
При аллергии на резиновые перчатки, их следует заменить виниловыми. При планировании оперативных вмешательств у пациента с аллергией на латекс нужно это учитывать. Таким людям противопоказаны презервативы из латекса. При повышенной чувствительности к формальдегидам необходимо очень избирательно подходить к выбору косметических средств. Необходимо исключать косметику, содержащую этот консервант.
Если у человека выявлен аллергический дерматит, то с целью профилактики рецидивов и осложнений заболевания следует его подробно ознакомить с источниками аллергена, а также с перекрестно реагирующими веществами.