Причины появления цветного лишая
Содержание статьи
Поражает цветной лишай людей средних лет. В медицине выделяются причины, которые ведут к появлению этого заболевания у человека. К ним относят:
- Наличие предрасположенности к грибковым заболеваниям кожи.
- Сбои в протекании физиологических процессов в эпидермисе.
- Болезни эндокринного характера.
- Нехватка полноценного ночного сна.
- Отсутствие отдыха.
- Смена часового пояса.
- Излишняя гигиена, с использованием антисептических средств.
- Неправильная работа иммунной системы у человека.
- Частое купание в соленой воде.
- Нехватка или избыток витаминов.
- Ношение одежды из синтетических материалов.
- Неправильное функционирование лимфодренажной системы.
- Длительный прием стероидных гормонов.
- Проблемы нервной системы.
- Дисбаланс гормонов.
- Отсутствие гигиенических мер в общественных местах.
Дерматологам о розовом лишае Жибера (РЛЖ; синонимы — пятнистый и круговой лишай, шелушащаяся розеола, диссеминированный лишай) известно более 150 лет (описан С. Gibert в 1860 г.), но неустановленными остаются его этиология и патогенез [1, 2]. Данный дерматоз рассматривают как воспалительное заболевание неизвестной этиологии [3]. При РЛЖ отмечается определенная причинная роль ряда фоновых заболеваний и состояний пациентов, в частности, нервно-трофических и эндокринных нарушений, респираторных инфекций, висцеральной патологии, фокальных болезней, интоксикаций [1, 2]. Предполагают вирусную этиологию РЛЖ [4], не исключают также и стрептококковый генез [1, 5], однако в большей степени исследователи склоняются к инфекционно-аллергической природе данного заболевания [1, 3, 5].
РЛЖ включают в группу предположительно инфекционных заболеваний [1, 2, 6]. На инфекционную природу данного дерматоза указывают наличие легких продромальных симптомов, сезонный характер (возникает обычно весной и осенью), одновременное заболевание членов одной семьи (наблюдается редко), материнская бляшка (первичный очаг) и генерализованная сыпь, приступообразность эффлоресценций, незначительное увеличение регионарных лимфатических узлов [2—4, 7]. Другими представителями этой группы являются псориаз, красный плоский лишай, полиморфная экссудативная эритема.
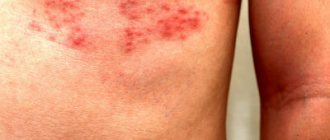
Высыпаниям предшествует слабо выраженный период продрома в виде недомогания, головной боли, миалгии, артралгии, покраснения зева, субфебрилитета. Через 7—10 сут на туловище появляется ярко-розовая материнская бляшка (в диаметре достигающая не менее 5 см) в виде медальона, овально-округлых очертаний. Центральная ее часть желтоватая, несколько запавшая, края розовые, слегка элевирующие. Элементы сыпи располагаются беспорядочно, дискретны, но могут соприкасаться и даже сливаться, располагаясь на туловище, проксимальных участках кожного покрова конечностей, в аксиллярных и паховых складках, редко — на шее [1, 2, 8]. Зуд обычно отсутствует или слабый, редко сильный [3, 8, 9]. Отмечается ориентация эффлоресценций по линиям Лангера [3, 6]. Примерно у 20% больных материнская бляшка отсутствует, а в части случаев их бывает несколько, что расценивается как атипичное проявление [2, 8, 9].
В клинической картине РЛЖ следует отметить особенность пятен — их розовый венчик и воротничок из тонких чешуек, в центре напоминающий смятую (гофрированную) папиросную бумагу [8].
Диагноз РЛЖ основывается на характерных клинических проявлениях [2, 9], но для того, чтобы избежать диагностических ошибок, следует помнить об атипичных проявлениях дерматоза — папулезных, уртикарных, геморрагических, везикуло-буллезных, пустулезных высыпаниях, сопровождающихся интенсивным зудом [1, 2, 8, 10]. Иногда, кроме материнской бляшки, других высыпаний нет или они располагаются на лице и шее, а также могут иметь вид мишени. Гистологические изменения не специфичны [1, 6].
Круг для дифференциальной диагностики РЛЖ включает ряд заболеваний: микоз гладкой кожи, себорейный дерматит, псориаз, парапсориаз, вторичный сифилис, полиморфную экссудативную эритему, токсикодермию, болезнь Лайма, монетовидную экзему, отрубевидный лишай, болезнь Девержи.
От многих дерматозов РЛЖ выгодно отличается спонтанным выздоровлением за 6—8 нед, стойким иммунитетом, а также патогномоничной особенностью — кружевной воротничковой складчатостью и ярко-розовым венчиком пятен и материнской бляшки.
Прогноз заболевания благоприятный. Лечение больным РЛЖ в большинстве случаев не требуется [2, 9]. Однако при островоспалительных, экссудативных явлениях и осложненных формах применяют пресоцил, антигистаминные препараты, тиосульфат натрия, глюкокортикостероидные препараты [9].
При обильных высыпаниях используют антибактериальные препараты (например, эритромицин в течение 14 сут), а также аскорбиновую кислоту, пантотенат кальция, субэритемные дозы УФО [10]. Наружно назначают взбалтываемые смеси, лоринден С, гиоксизон, 10% метилурациловую мазь [1, 6].
Рекомендовано избегать водных процедур и ношения синтетической одежды, острая, соленая пища из рациона исключается [1, 3]. Рекомендуется ограничить потребление шоколада, цитрусовых и пряностей.
Приводим клинические наблюдения за пациентами с РЛЖ, которые находились в ГКБ №14 им. В.Г. Короленко (рис. 1—7).
Рисунок 1. Больная Ц., 55 лет.
Рисунок 2. Пациентка Р., 31 год.
Рисунок 3. Больной С., 13 лет.
Рисунок 4. Больной К., 14 лет. а — вид спереди; б — вид сзади.
Рисунок 5. Больная К., 10 лет. а — вид спереди; б — вид сзади.
Рисунок 6. Пациент Ц., 13 лет.
Рисунок 7. Больная Ж., 8 лет. а — вид спереди; б — вид сзади.
Больная Ц., 55 лет (см. рис. 1)
, «материнская» бляшка в области спины обнаружена за неделю до обращения к врачу, дочерние экзантемы начали появляться через 6 сут после появления «материнской» бляшки. Зуд отсутствовал. Лечение не проводилось.
Пациентка Р., 31 год, на коже левой молочной железы рядом с ареолой возникла бляшка диаметром 2 см овально-округлых очертаний (см. рис. 2)
. Края очага шириной 2 см розово-красные, центральная часть желтоватая с тонкими чешуйками. Аналогичная сыпь появилась на коже правой молочной железы через 4—5 сут и на коже туловища (пятна диаметром до 1 см). Лечение не проводилось.
Больной С., 13 лет, 30.03.13 поступил в ДКВО с диагнозом псориаз (см. рис. 3)
. Давность заболевания — с 1,5 мес, началось с появления на бедре розовой бляшки с шелушением. В дальнейшем сыпь распространилась на туловище и конечности. Зуда не было. Сопутствующие заболевания — юношеская гинекомастия. Лечение: глюконат кальция, оксациллин, нистатин, мезим—форте, антигистаминные препараты; наружно — цинк-масляная и цинк-водная болтушки. Полное разрешение эффлоресценций.
Больной К., 14 лет (см. рис. 4)
. Болел с декабря, направлен в стационар с предположительными диагнозами псориаз и парапсориаз. Лечился в ДКВО с 23.05.13 по 21.06.13.
Дерматоз начался с высыпаний на коже груди, затем процесс распространился на туловище и конечности. Амбулаторно лечился нафтодермом, серно-салициловой мазью, радевитом, элокомом С. Через день принимал ванну, ежедневно — гигиенический душ.
При поступлении в стационар островоспалительный процесс представлен пятнами, папулами ярко-розового цвета овальных очертаний, элементы сыпи отечные, покрытые корко-чешуйками. Отмечался умеренный зуд. Лечение: внутривенные инфузии физиологического раствора с 30% раствором тиосульфата натрия, глюконатом кальция, антигистаминными препаратами, дипроспаном 1,0 №1, цефазолином (внутримышечно), энтеросгелем, делагилом (1 таблетка в сутки), эссенциале форте, сонопаксом, наружно цинк-масляной и нафталановой болтушками, элокомом кремом, 2% нафталановой пастой, 1% раствором метиленового синего. Высыпания регрессировали.
Больная К., 10 лет (см. рис. 5)
, направлена на лечение в ГКБ №14 им. В.Г. Короленко с диагнозом каплевидный парапсориаз. Давность заболевания — 2 нед. Вначале на коже живота появилась розовая бляшка с шелушением. Вскоре аналогичные пятна меньших размеров обнаружены на туловище и конечностях, в паховых складках. «Материнская» бляшка 3,5 см в диаметре, отечные эритематозные шелушащиеся пятна размером до 1 см, без зуда. По данным лабораторного, инструментального обследования, а также консультаций специалистов патологии не выявлено. Диагноз: РЛЖ. Лечение: гипосульфит натрия, энтеросгель, тавегил, макропен; цинк-масляная болтушка, 5% паста АСД, 1% раствор метиленового синего. Высыпания регрессировали.
Пациент Ц., 13 лет (см. рис. 6)
, 1,5 мес лечился амбулаторно по поводу псориаза (белосалик наружно). В ДКВО констатирован РЛЖ. Лечение: оксациллин, глюконат кальция, энзистал, антигистаминные препараты, 2% нафталановая паста, 1% салициловый крем, 5% паста АСД, 1% раствор метиленового синего. Высыпания регрессировали.
Больная Ж., 8 лет (см. рис. 7)
, 2 нед амбулаторно получала наружно латикорт, цинковую пасту. Водные процедуры. Зуд не беспокоил. При поступлении в ДКВО наблюдалась множественная сыпь из розовых отечных пятен, у части элементов в центральной части — воротничок из тонких чешуек, напоминающий мятую папиросную бумагу. Элементы сыпи на туловище и конечностях диаметром 0,5—0,7 см, на шее — 1,5—2 см. Прослеживалась тенденция к периферическому росту эффлоресценций и слиянию в более крупные очаги. Лечение: оксациллин, глюконат кальция, энзистал, антигистаминные препараты, 2% нафталановая паста, 1% салициловый крем, 5% паста АСД, 1% раствор метиленового синего. Высыпания регрессировали.
На первый взгляд, РЛЖ не представляет собой актуальную дерматологическую проблему. Главным является своевременное распознавание и отказ от водных процедур, что обеспечивает спонтанное регрессирование патологического процесса в течение 6—8 нед. К сожалению, в настоящее время больные розовым лишаем поступают на стационарное лечение из-за неадекватных лечения и ухода при ошибочной диагностике. Негативную роль также играет интенсивная инсоляция. При иррациональной терапии наблюдаются осложнения в виде экзематизации, импетигинизации, что приводит к увеличению сроков выздоровления до 2—3 мес.
Способ заражения
Грибы могут контактировать с кожей здорового человека, но при сильном иммунитете, организм применяет защитные функции, и болезнь не наступает.
Основные пути передачи:
- Кожный контакт с носителем.
- В общественных местах: душ, примерочная кабинка.
- Пользование личными вещами человека: полотенце, мочалка.
При заражении этим микроорганизмом, симптомы не проявляются в течение от 2-х недель до нескольких месяцев. Они могут и не появиться вообще, если не возникнет ситуация, когда иммунитет ослабеет.
Описание заболевания
Отрубевидный лишай — это заболевание верхнего слоя эпидермиса, возбудителем которого выступает грибок рода Malassezia. Длительное время оно может протекать бессимптомно, а впоследствии затрагивает только роговой слой кожи и волосяную кутикулу. Поражает преимущественно молодых людей в возрасте от 14 до 40 лет, у детей до 7 лет практически не диагностируется. Лечение патологии носит систематический характер и включает использование противогрибковых средств для внутреннего и наружного применения. В противном случае лишай начинает разрастаться, распространяясь на все большие поверхности эпидермиса.
Гомеопатия и фитотерапия
Пациентам с индивидуальной гиперчувствительностью к компонентам в составе большинства препаратов врачи часто назначают гомеопатические средства, сеансы фитотерапии. Подобная схема лечения подходит женщинам во время беременности. В этот период применение многих лекарств оказывается под запретом. Хороший терапевтический эффект наблюдается от таблеток Псорилома.
Их состав абсолютно безопасен и не вызывает побочные эффекты. Данный препарат также выпускается в форме мази и геля для наружного использования, шампуня и спрея.
Гомеопатические таблетки, как правило, разрешается принимать не только в период беременности, но и во время лактации.
Для устранения внешних проявлений лишая врачи рекомендуют сеансы фитотерапии. Пациентам прописывают настойки на основе календулы, прополиса и чистотела. Их можно как приготовить самостоятельно в домашних условиях, так и приобрести в готовом виде в любой аптечной сети.
Таблетки при отрубевидном лишае
Системные противогрибковые препараты выпускаются в виде таблеток или капсул. К их помощи прибегают при тяжелой форме лишая, когда наружные средства в борьбе с грибком оказались неэффективны. Чаще всего врачи назначают медикаменты из таблицы ниже.
| Название препарата | Особенности применения | Стоимость |
| Румикоз | В составе присутствует итраконазол — вещество, которое при курсовом приеме сохраняет противогрибковую активность в течение 28 суток. Подобранную врачом разовую дозу следует принимать дважды в день. Среди противопоказаний выделяют детский возраст до 12 лет, нарушения в работе ЖКТ, заболевания печени и сердца. | 396 рублей |
| Итразол | Капсулы принимают дважды по 2 штуки в течение месяца. Затем делают перерыв на 3 недели, а после лечение повторяют 2 или 3 раза в зависимости от динамики выздоровления. Препарат отпускается по рецепту врача. Лечение может сопровождаться нарушениями со стороны ЖКТ, нервной и сосудистой систем. В отдельных случаях появляется аллергия в виде сыпи и сильного зуда. | 276 рублей |
| Флуконазол | Медикамент выпускается в форме капсул, таблеток или сиропа. Активным компонентом является одноименное вещество флуконазол. Лекарство не имеет накопительного эффекта, а из организма выводится в течение суток. Взрослым назначают по 50 мг средства раз в день или 150 мг раз в неделю. Максимальная продолжительность терапии — 6 недель. | 62 рубля |
Противогрибковые средства в таблетированной форме могут обладать и другими ограничениями по применению. Поэтому предварительная консультация у врача является обязательной. В противном случае можно нанести вред собственному здоровью, а болезнь продолжит прогрессировать.
Диагностика лишаев
Диагностика всех видов лишаев включает:
- выслушивание жалоб пациента;
- анализ анамнеза;
- осмотр высыпаний с целью определения их цвета, размера, формы, локализации и пр.
Далее действия дерматолога зависят от предварительного диагноза, который он поставил.
Диагностика розового лишая
Чтобы диагностировать розовый лишай у ребенка или взрослого, помимо врачебного осмотра, в ходе которого обычно и определяется конечный диагноз, дополнительно проводится:
- микроскопия чешуек для исключения сифилиса;
- серодиагностика сифилиса.
Также берется биохимический и общий анализ крови, сдается общий анализ мочи.
Диагностика опоясывающего лишая
Обычно врач может точно определить наличие розового лишая у пациента во время осмотра. Но в некоторых ситуациях требуется проведение дополнительных методов исследования:
- выявление ДНК вируса методом полимеразной цепной реакции в содержимом пузырьков и в крови;
- определение наличия антител к возбудителю заболевания;
- идентификация генома вируса возбудителя в клетках/срезах тканей методом гибридизацииIn situ.
Диагностика отрубевидного (цветного) лишая
Диагностика разноцветного лишая вкачает:
- пробу Бальцера (йодную пробу). Пораженные участки кожи обрабатывают йодом и сразу протирают спиртом. Отрубевидный лишай всегда окрашивается в коричневый цвет;
- осмотр под лампой Вуда (лишай выглядит как бурое или желтое свечение);
- микроскопическое исследование чешуек (позволяет выявить гифы (изогнутые короткие нити мицелия), овальные и круглые споры).
Диагностика стригущего лишая
Для определения стригущего лишая проводятся:
- осмотр очагов поражения с помощью лампы Вуда (лишай приобретает зеленый цвет);
- микроскопическое исследование;
- посев отделяемого на различные питательные среды (чтобы определить чувствительность возбудителя к антибиотикам);
- биохимический и общий анализы крови, анализ мочи.
Диагностика красного плоского лишая
Чтобы диагностировать красный плоский лишай у взрослого/ребенка, для гистологического исследования берется небольшой пораженный участок кожи. Также пациенту назначают общий анализ мочи и крови, биохимию.